

Case Reports - Year 2008 - Volume 23 -
Úlcera de Marjolin em tórax: relato de caso
Marjolin's ulcer in chest: a case report
RESUMO
Relato de caso de úlcera de Marjolin observado no Hospital de Ensino da Fundação do ABC, São Paulo. Paciente do sexo masculino, 60 anos de idade, apresenta tempo de evolução do caso superior a 50 anos, da cicatriz até surgimento do carcinoma espinocelular. A lesão agravou-se devido ao contato com o arsênico, devido às supurações, e cicatrizações por segunda intenção. Apesar do tratamento cirúrgico com ressecção ampla e linfadenectomia axilar total associada, apresentou metástases numerosas em curto espaço de tempo, levando o paciente a óbito por insuficiência respiratória decorrente de metástases pulmonares e mediastinais. Os autores apresentam uma revisão sobre o desenvolvimento de tumores malignos sobre cicatrizes cutâneas, especialmente sobre cicatrizes de queimadura.
Palavras-chave: Carcinoma de células escamosas. Cicatriz. Úlcera. Úlcera cutânea. Queimaduras/complicações.
ABSTRACT
A case report of Marjolin's ulcer, observed at the "Fundação do ABC" teaching hospital, in São Paulo city. Sixty years-old male patient. Outcome period of more than 50 years, from the scar to the squamous cell carcinoma rise, aggravation due to arsenic contact, to suppurations, and to second-intention healing. Despite the surgical treatment with extensive resection and total axillary lymphadenectomy, the patient presented metastases within a short period of time, dying due to acute respiratory failure resulting from the pulmonary and mediastinal metastases. The authors present a revision on the development of malignant tumors on cutaneous scars, especially on burning scars.
Keywords: Carcinoma, squamous cell. Cicatrix. Ulcer. Skin ulcer/etiology. Burns/complications.
Enxertos são procedimentos comuns em cirurgia plástica, representando uma das mais antigas técnicas realizadas em cirurgias reconstrutivas1-4. O início de seu emprego data de aproximadamente 3000 anos na Índia, porém seu uso na medicina moderna ocorreu a partir do século 19, por divulgação de Baronio (1804)5.
O sucesso da cirurgia dependerá de condições adequadas da área receptora, de se evitar os mecanismos de contratura presentes nos enxertos, o que depende de sua espessura, mas também das condições ideais de reparação da área doadora, uma vez que complicações nessa área podem afetar o resultado global do procedimento6,7.
O aperfeiçoamento da faca de Blair8 e, posteriormente, do dermátomo elétrico9, melhorou a forma de retirada do enxerto, conseguindo-se atenuar a morbidade da área doadora e melhorar o aspecto estético, com menos estigma para esses pacientes10,11.
Apesar de muitas opções para cobertura das áreas doadoras, não há ainda consenso quanto ao curativo ideal, que promova e acelere a restauração, reduzindo a dor relacionada principalmente à manipulação do curativo, com menores custos12,13.
Os curativos para área doadora variam desde a cobertura mais tradicional com rayon/soro fisiológico e posterior hidratação com vaselina até o uso de espumas e outros curativos absorventes, que buscam promover um meio ideal, quente e úmido, para melhor restauração14.
Estudos têm demonstrado a utilização de filmes plásticos como cobertura para área doadora de enxerto como uma boa alternativa, pois há diminuição do tempo de epitelização completa, facilidade de aplicação e maior conforto ao paciente15-17. Há poucos estudos comparando produtos, com intuito de definir o custo-efetividade, facilidade na aplicação e conforto para o paciente, além da possibilidade de removê-lo com menor lesão ao delicado neoepitélio, reduzindo assim o tempo para cura.
Esse estudo teve como objetivo analisar comparativamente a cobertura com filme transparente (filme de poliuretano) com o curativo de rayon/soro fisiológico, no cuidado à área doadora de enxertia de pele de espessura parcial.
MÉTODO
Foi realizado estudo comparativo prospectivo, em pacientes com feridas atendidos pela Divisão de Cirurgia Plástica da FMUSP do Instituto Central do Hospital das Clínicas da FMUSP. Durante três meses, foram seguidos 40 pacientes portadores de feridas complexas (agudas ou crônicas), que necessitavam, em algum período de sua evolução clínica, de enxerto de pele parcial para resolução definitiva.
Os pacientes foram divididos em dois grupos de pacientes com igual número de indivíduos, de forma aleatória, sendo que no primeiro a cobertura utilizada para o cuidado com a área doadora foi o filme transparente (filme de poliuretano, aderente, semipermeável e transparente - Hydrofilm® Hartmann, Alemanha); enquanto que no segundo grupo utilizou-se curativo tradicional com rayon, embebido inicialmente em solução fisiológica.
Dentre os 40 pacientes selecionados, a grande maioria (29/40 - 72,5%) era do sexo masculino, com idade média de 49,3 anos (máximo - 85 anos e mínimo - 21 anos). Todos os enxertos de pele eram de espessura parcial, retirados da face ântero-lateral da coxa, após infiltração da mesma com solução anestésica e vasoconstritora (lidocaína 2% + adrenalina 1:200.000), utilizando-se dermatómo elétrico com espessura de 15 µm.
No primeiro grupo, as áreas doadoras dos 20 pacientes foram cobertas com o filme transparente de tamanho adequado, logo após a retirada do enxerto, associado-se curativo secundário compressivo constituído por gaze e atadura (com o intuito de evitar grande exsudação após passar o efeito vasoconstritor da infiltração). A cobertura externa era retirada no primeiro dia de pós-operatório, deixando somente o filme transparente exposto. As trocas do filme transparente e avaliações das áreas doadoras foram realizadas sistematicamente no 3° e no 5° dia pós-operatório, executando retirada cautelosa do mesmo, com técnica estéril. Após o 5° dia pós-operatório, as trocas do filme transparente respeitaram intervalos individualizados para cada paciente, conforme exsudação da área doadora, até a epitelização completa da mesma.
No grupo onde a área doadora foi tratada com curativo tradicional com rayon/soro fisiológico seguiu-se a mesma periodicidade quanto à abertura do curativo (excluindo-se a primeira troca do curativo secundário compressivo realizado no primeiro grupo), não sendo retirado o rayon aderido, mas se iniciando a hidratação do mesmo com vaselina ou ácido graxo essencial quando este se apresentava seco. Aguardou-se seu inteiro desprendimento do leito da ferida criada para considerar como completa sua epitelização.
Foram avaliados: 1. o tempo decorrido até a epitelização completa; 2. a existência e grau de dor referidos pelo paciente; 3. facilidade e conforto do paciente na aplicação e remoção do filme.
A avaliação do tempo de epitelização completa foi realizada por dois cirurgiões plásticos assistentes da Divisão de Cirurgia Plástica.
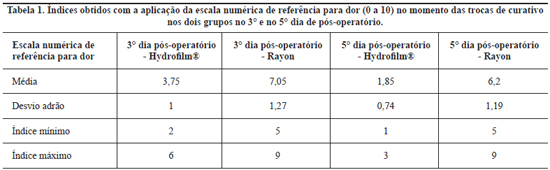
No momento da troca dos curativos, realizadas no 3° e 5° dias para ambos os grupos, foi avaliada a dor: os pacientes responderam mediante uma escala de dor graduada de 0 a 10 (0 - completamente sem dor e 10 - dor insuportável somente responsiva a medicações opióides). Foi considerado o pior índice relatado pelo paciente no período de 24 horas.
A facilidade de aplicação do filme transparente foi avaliada subjetivamente pelos cirurgiões.
Foi utilizado o teste estatístico não-paramétrico de Wilcoxon pareado para as amostras relacionadas com nível de significância de 5%, tanto para avaliação do tempo de epitelização quanto para avaliação da dor.
RESULTADOS
Não houve desistência ou perda de seguimento de pós-operatório neste grupo de pacientes, foram acompanhados até restauração completa da área doadora. Não ocorreu nenhum indício clínico que evidenciasse infecção das áreas doadoras de enxerto em nenhum paciente.
O grupo de pacientes onde a área doadora teve como curativo o filme transparente (Figura 1) apresentou total epitelização, em média, em 7,6 dias (desvio padrão: 1,31; mínimo: 5 dias e máximo: 10 dias); enquanto que o segundo grupo tratado com o curativo tradicional de rayon apresentou como média 11,2 dias (desvio padrão: 1,55; mínimo: 9 dias e máximo: 15 dias). Essa diferença foi estatisticamente significante mediante (p=0,0089).
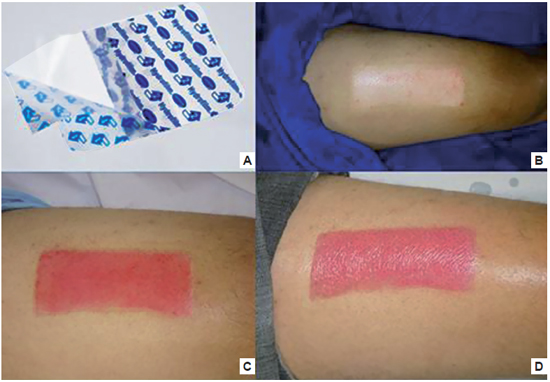
Figura 1 - A: Hidrofylm® Hartmann. B: Área doadora no intra-operatório: aspecto inicial. C: 3° dia pós operatório: primeira troca, área doadora ainda sem total epitelização. D - 5° dia pós-operatório: segunda troca, área doadora restaurada
Os índices encontrados para a escala de dor no momento das trocas do curativo, no 3° e no 5° dia pós-operatório, são apresentados na Tabela 1. Em ambos os dias, houve diferença estatística significante quando comparados os dois grupos (3° dia - p=0,0014; e 5° dia - p=0,0008).
Em relação aos índices encontrados quando os pacientes foram solicitados a informar o pior padrão de dor em 24 horas, tendo como referência a escala numérica (desconsiderando os momentos de troca de curativo), os pacientes do grupo que foi tratado com filme transparente referiram média de índice de 3,05 (desvio padrão ±1,2), enquanto que a média do índice do grupo tratado com curativo de rayon/ soro fisiológico foi de 6,3 (desvio padrão ±1,17), a análise comparativa foi significante, estatisticamente (p=0,0019).
A aplicação do filme transparente foi considerada fácil e simples pelos cirurgiões.
DISCUSSÃO
A procura do curativo ideal para o tratamento das áreas doadoras de enxerto de pele parcial tem se intensificado nos últimos anos, visto a grande variedade de opções e produtos testados periodicamente para este fim. Desde a década de 70, filmes de poliuretano têm sido empregados com esta intenção, apesar dos resultados iniciais não demonstrarem diferenças marcantes no tempo de cicatrização quando comparados a métodos usuais18. Já foram relatadas, entretanto, melhorias em relação à redução da dor com aumento do conforto ao paciente16,18.
Após análise estatística, quando comparamos os dois grupos de pacientes, observamos que os pacientes tratados com Hydrofilm® apresentaram redução no tempo necessário para epitelização completa da área doadora, o que foi associado a menor queixa de desconforto causado na restauração. Vale ressaltar que não houve diferença estatística em relação à idade e à presença de comorbidades entre os dois grupos. Outro aspecto importante consiste na facilidade de aplicação, remoção e manipulação do filme transparente, proporcionando maior comodidade ao paciente, sem interferir na movimentação do membro acometido. Em contrapartida, os pacientes tratados com curativo usual de rayon, na fase em que este se encontrava totalmente aderido à área doadora, queixavam-se da necessidade de se manterem imóveis, pois a mobilização da extremidade que continha o curativo trazia dor e desconforto.
Há outros estudos utilizando diferentes tipos de filmes de poliuretano no tratamento da área doadora16,17, porém a utilização destes rotineiramente apresenta muitas vezes pequenos inconvenientes, pois muitos deles apresentam grande poder de adesão ao leito da ferida provocando, no momento da remoção, lesões ao delicado epitélio em formação, um paradoxo quando é usado precisamente para acelerar a epitelização. Nesse estudo, pudemos perceber que a adesão presente no Hydrofilm® foi suficiente para manter o filme na área desejada, não havendo nenhum caso de dano ao novo epitélio, não provocando alterações nas condições da pele íntegra ao redor da ferida.
Além disso, todos os pacientes participantes desse estudo foram tratados em serviço de nível quaternário de atendimento, de acordo com a classificação do SUS. Por se tratar de importante centro de referência para o tratamento de feridas complexas, o volume de pacientes é grande, e seu tratamento pode resultar em alto custo, quando levado em consideração o tempo de internação e a quantidade necessária de material para curativos diários. A substituição do curativo tradicional de rayon pelo uso mais habitual de filmes de poliuretano deverá ser acompanhada por relação vantajosa do custo com a efetividade. Alguns dos produtos utilizados em outros estudos apresentam custo elevado, principalmente quando empregados em larga escala em um serviço público. Considerando-se que houve redução do tempo de epitelização da área doadora, é possível inferir que tal fato poderia também estar associado a menor tempo de internação desses pacientes, promovendo, consequentemente, redução dos gastos hospitalares. Tal relação não foi analisada especificamente nesse trabalho, necessitando ser tratada oportunamente.
Priorizamos a avaliação de dois aspectos importantes relacionados à área doadora de enxertos de pele, o tempo de epitelização completa e a intensidade do desconforto suportado pelos pacientes. Esses pacientes serão acompanhados a longo prazo com intuito de verificar se há diferenças quanto ao aspecto estético e/ou presença de complicações, como cicatrizes hipertróficas nas áreas doadoras.
CONCLUSÃO
O emprego do filme transparente como cobertura de áreas doadoras de enxerto de pele de espessura parcial foi considerado boa opção para promover proteção contra desidratação e traumas, reduzir o tempo para completa epitelização em comparação à cobertura com rayon, e proporcionar maior conforto para o paciente, com praticidade de aplicação.
REFERÊNCIAS
1. Ramasastry SS. Acute wounds. Clin Plast Surg. 2005;32(2):195-208.
2. Ratner D. Skin grafting. Semin Cutan Med Surg. 2003;22(4):295-305.
3. Jones JE, Nelson EA. Skin grafting for venous leg ulcers. Cochrane Database Syst Rev. 2005;25(1):CD001737.
4. Mendez-Eastma S. Full-thickness skin grafting: a procedural review. Plast Surg Nurs. 2004;24(2):41-5.
5. Hauben DJ, Baruchin A, Mahler A. On the history of the free skin graft. Ann Plast Surg. 1982;9(3):242-5.
6. Harrison CA, MacNeil S. The mechanism of skin graft contraction: an update on current research and potential future therapies. Burns. 2008;34(2):153-63.
7. Andreassi A, Bilenchi R, Biagioli M, D'Aniello C. Classification and pathophysiology of skin grafts. Clin Dermatol. 2005;23(4):332-7.
8. Blair VP. The full thickness skin graft. Ann Surg. 1924;80(3):298-324.
9. Vandeput J, Nelissen M, Tanner JC, Boswick J. A review of skin meshers. Burns. 1995;21(5):364-70.
10. Ratner D. Skin grafting. From here to there. Dermatol Clin. 1998;16(1):75-90.
11. Fowler A, Dempsey A. Split-thickness skin graft donor sites. J Wound Care. 1998;7(8):399-402.
12. Chung KC, Ghori AK. Discussion. Systematic review of skin graft donor-site dressings. Plast Reconstr Surg. 2009;124(1):307-8.
13. Feldman DL. Which dressing for split-thickness skin graft donor sites? Ann Plast Surg. 1991;27(3):288-91.
14. Thomas S. Hydrocolloid dressings in the management of acute wounds: a review of the literature. Int Wound J. 2008;5(5):602-13.
15. Vaigankar NV, Sylaidis P, Eagling V, King C, Elender F. Comparison of hydrocellular foam and calcium alginate in the healing and comfort of split-thickness skin-graft donor sites. J Wound Care. 2001;10(7):289-91.
16. Hormbrey E, Pandya A, Giele H. Adhesive retention dressings more comfortable than alginate dressings on split-skin-graft donor sites. Br J Plast Surg. 2003;56(5):498-503.
17. Terril PJ, Goh RC, Bailey MJ. Split-thickness skin graft donor sites: a comparative study of two absorbent dressings. J Wound Care. 2007;16(10):433-8.
18. Birdsell DC, Hein KS, Lindsay RL. The theoretically ideal donor site dressing. Ann Plast Surg. 1979;2(6):535-7.
1. Residente da Disciplina de Cirurgia Plástica da Faculdade de Medicina da Universidade de São Paulo (FMUSP).
2. Professor Titular da Disciplina de Cirurgia Plástica da FMUSP.
3. Pós-Graduando em Cirurgia Plástica; Médico Assistente da Divisão de Cirurgia Plástica do Hospital das Clínicas da FMUSP.
4. Doutorado em Medicina pela FMUSP; Médico Assistente da Divisão de Cirurgia Plástica do Hospital das Clínicas da FMUSP.
Trabalho realizado na Disciplina de Cirurgia Plástica da Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP.
Correspondência para:
Jonas Eraldo de Lima Junior
Rua Teodoro Sampaio, 363 apto 1112 - Pinheiros
São Paulo, SP, Brasil - CEP 05405-000
E-mail: jonas_med@hotmail.com
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 1/6/2009
Artigo aceito: 23/10/2009


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter