

Original Article - Year 2014 - Volume 29 -
Refinamento da técnica de Mustardé para o tratamento das orelhas proeminentes
Refinement of the Mustardé technique for the treatment of prominent ears
RESUMO
INTRODUÇÃO: Tradicionalmente, múltiplas anomalias podem causar as orelhas proeminentes e foram desenvolvidas técnicas específicas para o tratamento de cada deformidade. Neste trabalho, testou-se uma abordagem única para alcançar resultados favoráveis.
MÉTODO: Foram avaliados, retrospectivamente, os pacientes submetidos a otoplastia bilateral entre junho de 2010 e Dezembro de 2012, divididos em dois grupos: Grupo 1 - técnica convencional de Mustardé e Grupo 2 - Refinamento da técnica de Mustardé. Para comparação foram coletados os dados referentes às complicações precoces, tardias, à necessidade de reoperação e ao grau de satisfação do paciente. A análise estatística foi realizada através do teste exato de Fisher.
RESULTADOS: No Grupo 1 foram incluídos 9 pacientes tratados com a técnica tradicional de Mustardé. Houve um caso de extrusão de pontos (11,11%). Sete pacientes ficaram muito satisfeitos, um satisfeito e um insatisfeito por correção insuficiente, sendo reoperado. No Grupo 2 foram incluídos 19 pacientes submetidos a uma variação da técnica de Mustardé com 3 suturas no terço médio da orelha, rotacionando posteriormente o vértice da antélice. Houve um caso de infecção bilateral (5,26%). Dezessete pacientes ficaram muito satisfeitos, um satisfeito e outro insatisfeito por correção insuficiente, sendo reoperado. Não houve diferença estatística entre os grupos.
CONCLUSÃO: A identificação da alteração básica relacionada com orelhas proeminentes permite uma abordagem única, de fácil aprendizado e execução, com resultados de aparência natural e elevado grau de satisfação do paciente.
Palavras-chave: Orelha Externa / Anormalidades; Cirurgia Plástica; Avaliação resultados; Complicações pós-operatórias.
ABSTRACT
INTRODUCTION: Traditionally, multiple abnormalities can cause prominent ears, and specific techniques have been developed for the treatment of each abnormality. In this study, we tested a single approach aimed at achieving satisfactory outcomes.
METHOD: Patients submitted to bilateral otoplasty, between June 2010 and December 2012, were retrospectively evaluated and divided into two groups: group 1 - patients submitted to the conventional Mustardé technique and group 2 - those who underwent the modified Mustardé technique. For comparison, we collected data relating to early and late complications, requirement for a new surgery, and degree of patient satisfaction. Statistical analysis was performed with Fisher's exact test.
RESULTS: Group 1 included nine patients treated with the conventional Mustardé technique. A case of suture extrusion (11.11%) was observed. Seven patients reported to be very satisfied, one satisfied, and one dissatisfied because of insufficient correction and a subsequent need for a second surgery. Group 2 included 19 patients submitted to the modified Mustardé technique, which involved three sutures in the middle third of the ear and the posterior rotation of the vertex of the antihelix. One case of bilateral infection (5.26%) was observed. Seventeen patients reported to be very satisfied, one satisfied, and another dissatisfied because of insufficient correction, thus needing to undergo a second surgery. No statistical difference was observed between the two groups.
CONCLUSION: The identification of the basic abnormality associated with prominent ears allows performing a single approach that is easy to learn and implement, in addition to providing good outcome (i.e., natural appearance) and a high degree of patient satisfaction.
Keywords: External ear/abnormalities; Plastic surgery; Results evaluation; Postoperative complications.
Apesar das orelhas proeminentes serem a deformidade congênita mais comum das orelhas1 não há um consenso na literatura quanto a sua definição. Vários autores2 definem como orelha proeminente uma distância entre a borda helical e o ponto diretamente perpendicular na mastoide maior do que 2cm, encontrando uma prevalência de aproximadamente 5% 3, principalmente na população caucasiana, afetando ambos os sexos igualmente, com uma padrão de transmissão genética autossômico dominante de variáveis graus de penetração4.
O pavilhão auricular mede entre 5 e 7cm, atingindo entre 85% a 95% de seu tamanho adulto entre os três e os sete anos de idade, respectivamente2. A idade mais indicada para correção do abano é por volta dos cinco a seis anos, quando a formação do pavilhão está quase completa e a criança está na fase pré-escolar, impedindo desta forma o "bullying" e todas as consequências psicológicas, emocionais e comportamentais que esta anomalia pode infligir a criança5.
Tal como em outros procedimentos faciais, o ideal cirúrgico é o estabelecimento de uma aparência estética pós-operatória natural e durável. Especificamente na otoplastia, esta constitui-se em dar um curvatura graciosa aos contornos helicoidais e antelicais e que sejam simétricos à orelha oposta6. Em 1968, McDowell específicou os objetivos cirúrgicos básicos em otoplastia7: 1) todos os traços de protrusão no terço superior da orelha devem ser corrigidos (um pouco de protrusão remanescente nos terços médio e inferior pode ser aceitável desde que o topo esteja corretamente corrigido, mas o inverso não é verdadeiro); 2) Na visão frontal, a hélice de ambas as orelhas devem ser vistas além das antélices (pelo menos na metade superior, mas preferencialmente em toda a orelha); 3) A hélice deve ter um perfil regular e liso em toda a sua extensão; 4) O sulco pós-auricular não pode estar superficializado ou distorcido; 5) A orelha não deve estar muito próxima ao crânio, especialmente em meninos (a medida posterior entre a borda externa da hélice e a pele da região mastoide deve ser 10-12mm no topo, 16-18mm no terço médio e 20-22mm no terço inferior) 6) A posição das duas orelhas (i.e. distância da borda lateral até a cabeça) devem ser bem semelhantes com uma diferença menor do que 3mm em qualquer altura.
Tradicionalmente, as anomalias que causam orelhas proeminentes incluem indefinição da dobra da antélice, hipertrofia conchal, aumento do ângulo concho-mastoideo e projeção anterior do lóbulo6. Desde sua primeira descrição por Dieffenbach em 1848, foram desenvolvidas técnicas para o tratamento específico de cada deformidade8,9 e a associação de técnicas que, além de possível, possui a vantagem teórica de possibilitar ao cirurgião uma abordagem individualizada a cada paciente1. Neste processo, foram descritas mais de 200 técnicas de otoplastia4 o que, somadas a suas possíveis associações, tem tornado o ensino e a comparação de resultados extremamente difícil entre os diversos centros de tratamento.
Influenciados pelo princípio lógico da Navalha de Ockham, atribuído ao frade franciscano inglês William de Ockham (século XIV), no qual a melhor explicação deve assumir as premissas estritamente necessárias, eliminando aquelas secundárias e que as abordagens simples são superiores às complexas, estabelecemos a hipótese de que a mal formação da antélice seria a premissa básica para a formação da orelha de abano e de que uma estratégia cirúrgica única permitiria alcançar a mesma satisfação dos pacientes que as associações tradicionais.
Portanto, neste trabalho, testou-se uma abordagem única com o objetivo de alcançar resultados favoráveis com a satisfação do paciente.
MÉTODO
Foram avaliados, retrospectivamente, todos os pacientes submetidos a otoplastia bilateral, entre junho de 2010 e Dezembro de 2012 pelo autor, em clínica privada, que gradualmente foi substituindo as técnicas tradicionais em favor de uma modificação da técnica de Mustardé. O estudo seguiu os princípios éticos da Declaração de Helsinki. Seis meses após o fim do período de inclusão no estudo, os prontuários e as fotos de pré e pós-operatório, daqueles pacientes que mantiveram um seguimento mínimo de seis meses, foram analisados e divididos em dois grupos: Grupo 1 - técnicas convencionais de Mustardé, e Grupo 2 - técnica de Mustardé modificada.
Para comparação foram coletados os dados referentes as complicações (infecção, hematoma, deiscência de pele, recidiva, assimetria e extrusão de sutura), à necessidade de procedimento adicional e análise subjetiva, fundamentada no grau de satisfação do paciente com base em uma escala de 1 a 4 (1 - muito insatisfeito, 4 - muito satisfeito).
No grupo 1, foi realizada á técnica de Mustardé com incisão no sulco pós-auricular, descolamento do retalho de pele em direção à hélice, confecção de 4 a 5 pontos posteriores para moldagem da nova antélice ao longo dos dois terços superiores da orelha e ressecção do fuso excedente de pele.
No grupo 2, a técnica de Mustardé8 foi refinada com a utilização de três pontos em "U" com nailon 3-0 incolor para definição da antélice desde a transição, entre os terços inferior e médio, até a transição entre os terços médio e superior da orelha (Figura 1A). Através de uma incisão linear de aproximadamente quatro centímetros (cm) na projeção posterior da antélice (Figura 1B), a pele foi descolada apenas o suficiente para demarcação na cartilagem, através de agulha de 21G, transfixando a cartilagem de anterior para posterior (Figura 1C), com azul de metileno dos locais onde seriam realizados os pontos em "U" (Figura 1D e E). Os dois pontos inferiores se apoiaram aproximadamente três milímetros (mm) mais próximos à base da cartilagem conchal em relação à técnica tradicional, com o objetivo de dobrar e rotacionar posteriormente a borda superior desta, contribuindo para a melhor definição da antélice e, ao mesmo tempo, diminuindo as dimensões conchais (Figura 1F). Os pontos de nailon incolor foram deixados mais frouxos progressivamente em sentido cranial (Figura 2A). Não foram realizados pontos de Mustardé no terço superior da orelha. A pele posterior foi suturada sem tensão (Figura 2B), com nailon 5-0 preto oculta, no sulco posterior da antélice (Figura 2C). Entre a primeira e a segunda orelha podia-se constatar a correção do abano (Figura 2D) e ao fim da cirurgia, a simetria entre as orelhas (Figura 2E). Os pacientes foram orientados a usarem faixa elástica sobre as orelhas durante um mês e a sutura foi retirada com duas semanas.
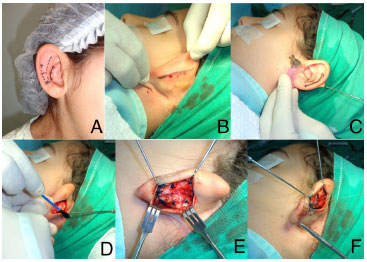
Figura 1. Marcação pré-operatória da técnica de Mustardé modicada (A e B) e passos técnicos da marcação e confecção dos pontos de modelagem (C - F).
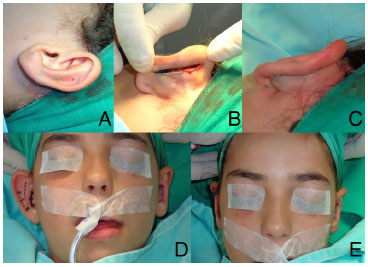
Figura 2. Aspecto dos pontos de modelagem (A) e da sutura posterior (B e C). Aspecto final unilateral (D) e bilateral (E) da cirurgia com a técnica de Mustardé modificada.
Os grupos não apresentavam diferença quanto às deformidades auriculares presentes ao exame clínico.
A análise estatística entre os grupos quanto à incidência de complicações, reoperação e grau de satisfação foi realizada através do teste exato de Fisher, utilizado na análise de dados em que o objetivo é verificar a associação entre duas variáveis categóricas. A análise estatística dessa metodologia foi auxiliada pelo software GraphPad Prism® 5.0 com significância para p<0,05.
RESULTADOS
Foram incluídos 35 pacientes no estudo.
No Grupo 1 foram incluídos 9 pacientes, total de 18 orelhas operadas, com idades compreendidas entre 6 e 52 anos (média 21,5 anos), tratado com a técnica tradicional de Mustardé. Um paciente apresentou extrusão bilateral dos pontos de Mustardé (11,11%) e um paciente foi reoperado por recidiva unilateral (3,12%) (Figura 3). Sete pacientes ficaram muito satisfeitos (77,77%), um paciente ficou satisfeito não desejando ser reoperado (11,11%) (Figura 4) e um paciente ficou insatisfeito por considerar a correção insuficiente (11,11%), sendo reoperado após seis meses.
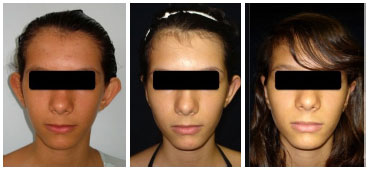
Figura 3. Paciente do grupo 1 (tratamento tradicional) com recidiva unilateral (centro), sendo reoperada após 6 meses (direita).
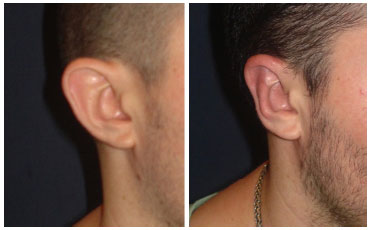
Figura 4. Paciente do grupo 1 (tratamento tradicional) satisfeito, com hipercorreção de antélice superior, porém não quis ser reoperado, perdendo o seguimento.
No Grupo 2 foram incluídos 19 pacientes, total de 38 orelhas operadas, com idades compreendidas entre 6 e 62 anos (média 25,4 anos). Houve um caso de infecção bilateral (5,26%) tratado clinicamente e nenhum caso de extrusão de pontos (Tabela 1). 17 pacientes ficaram muito satisfeitos (89,47%) (figura 5 e 6), um paciente ficou satisfeito e outro ficou insatisfeito desejando maior aproximação dos terços superiores dos pavilhões (5,26%), sendo reoperado após seis meses (Tabela 1).
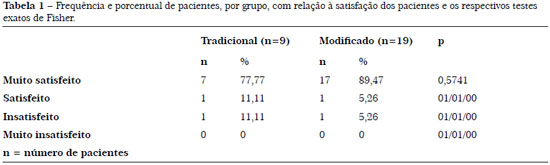
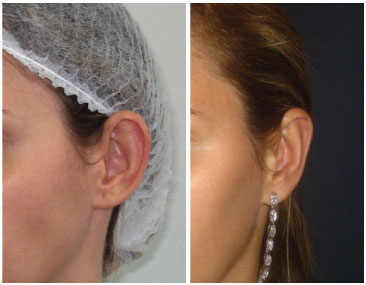
Figura 5. Paciente do grupo 2 (tratamento modificado) com alto grau de satisfação.
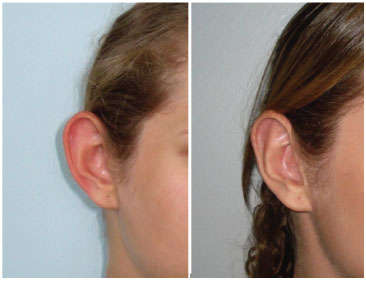
Figura 6. Paciente do grupo 2 (tratamento modificado) com alto grau de satisfação.
Não houve complicações como hematomas, deformidades auriculares, cicatrização hipertrófica, queloideana, deiscência de sutura ou necrose de pele em nenhum dos grupos (tabela 2).
Não houve diferença estatisticamente significativa em nenhuma das variáveis entre os grupos de comparação.
DISCUSSÃO
A otoplastia é uma das cirurgias plásticas mais realizadas em crianças10 e suas técnicas modernas podem ser divididas em três categorias quanto às cartilagens: raspagem11, 12, incisão5, 13 e modelagem com suturas posteriores8,9.
As técnicas de raspagem podem resultar em irregularidades secundárias a hematoma, infecção e mesmo destruição da cartilagem, além de promover uma curvatura convexa inconstante e assimétrica no lado que sofreu a raspagem14. Devido a este risco, evitamos a raspagem anterior da antélice conforme a técnica proposta por Stenstroem11, mesmo que esta pudesse facilitar a rotação posterior da transição entre a concha e a antélice, o que não foi evidenciado, já que conseguimos a rotação mesmo nas cartilagens mais endurecidas em pacientes adultos. Como não houve acesso anterior, evitamos qualquer tipo de cicatriz visível na face anterior do pavilhão auricular.
As técnicas que rompem completamente a continuidade da cartilagem ao incisá-la, promovem a formação da nova antélice através de micro incisões na face anterior da cartilagem13, ou por meio da confecção de um retalho em ilha cartilaginoso que permanece aderido à pele anterior5. Não há estudo randomizado comparando as técnicas incisivas com as de raspagem ou suturas posteriores, apesar de apresentarem casuística com incidência de complicações semelhantes às demais técnicas5.
As técnicas de modelagem com sutura posterior parecem mais seguras porque a integridade do pericôndrio não é rompida, e a dissecção anterior da pele não é necessária, mostrando resultados estéticos melhores com menos complicações15. Apesar da alta incidência relatada de extrusão de suturas em até 19%16, a taxa de extrusão que precisasse de reabordagem foi ausente no grupo 2, provavelmente devido à utilização de dissecção mínima da pele para a confecção dos pontos de Mustardé. A taxa de recidiva (uma orelha no Grupo 1 - 1,78%) foi baixa em relação à relatada que é de até 6,6%17, provavelmente devido à utilização de fio mais espessos (nailon 3-0 incolor).
Mesmo existindo diversas técnicas de reparo, não há uma ferramenta validada para medir resultados. Alguns estudos utilizam escalas visuais de comparação18, outros utilizam índices de recorrência e de complicações para comparar os diferentes métodos de otoplastia4. McDowell propôs tomar medidas objetivas quanto à protrusão e simetria entre as orelhas7. Atualmente, o tratamento enfoca a avaliação subjetiva, de paciente e cirurgião, de melhora após o tratamento cirúrgico, visto que a tomada de medidas objetivas não reflete a visão que o paciente têm sobre a posição de suas orelhas19.
Driessen et al.20, buscando uma definição quanto ao diagnóstico, chegou a conclusão de que a otoplastia deve focar na protrusão da parte superior da aurícula, pois esta desempenha papel preponderante na percepção de proeminência7. Isso pode explicar a satisfação dos nossos pacientes, apesar de nenhum ter sido submetido a qualquer procedimento sobre o lóbulo, exceto a medialização deste, decorrente da rotação posterior da porção média da antélice. Porém, julgamos necessário evitar o tratamento exagerado da porção superior da antélice (figura 7), evitando os pontos no terço superior para definição desta, o que permite um aspecto mais natural com o apagamento progressivo da antélice em sentido cranial10 (figura 8).
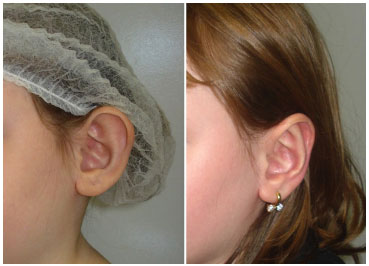
Figura 7. Paciente do grupo 1 (tratamento tradicional) com hipercorreção da antélice em seu terço superior.
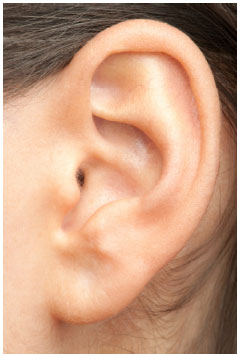
Figura 8. Orelha esteticamente agradável mostrando a perda progressiva da definição da antélice em sentido cranial.
Ao evitar a ressecção conchal não tivemos nenhum caso de "deformidade em telefone" com a proeminência relativa dos terços superior e inferior ou de redundância de pele, na face anterior da concha. Por outro lado, nossa abordagem sobre o terço médio da antélice evitou a ocorrência da "orelha em telefone reverso" devido à proeminência conchal.
Diferentemente, em relação à técnica tradicional de Mustardé, nossa incisão foi posterior à nova antélice, sem ressecção de pele pós auricular, prevenindo a aproximação exagerada do pavilhão em relação ao crânio, a atenuação do sulco pós-auricular e a formação de queloide ou cicatrizes hipertróficas secundárias a sutura com tensão. Apesar disso, não houve redundância de pele na face posterior do pavilhão (figura 9).
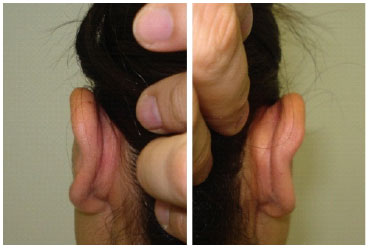
Figura 9. Pós-operatório de 6 meses da técnica modificada, mostrando cicatriz escondida no sulco pós-helical, sem redundância de pele.
Não foram realizados os pontos de Furnas aproximando a concha à mastoide, pois julgamos não ser necessário ao tratamento desta e evitamos, também, o estreitamento do canal auditivo externo secundário ao deslizamento em sentido anterior da concha em relação à mastóide3.
Das quatro alterações básicas relacionadas à orelha em abano (indefinição da dobra da antélice, hipertrofia conchal, aumento do ângulo conchomastóideo e projeção anterior do lóbulo), vários autores têm apontado como as mais comuns o subdesenvolvimento da antélice e o hiperdesenvolvimento da concha4, 6. Achamos que estas duas alterações estão relacionadas, na qual a ausência de dobra na cartilagem que formaria a antélice provoca o aumento látero-lateral nas dimensões da concha, dando a sensação de hipertrofia relativa desta (Figura 10), o que foi confirmado na nossa casuística. Baseado nessa premissa, alteramos a abordagem da técnica tradicional de Mustardé e realizamos os pontos para definição da antélice ancorando-os mais próximos à base da concha, para rotacionar mais a nova antélice e diminuir a hipertrofia relativa da concha.
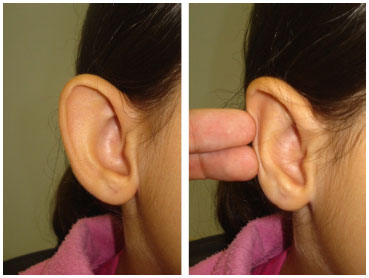
Figura 10. Aparente hipertrofia conchal sendo corrigida manualmente com a dobra da antélice em direção posterior.
A estratégia para moldagem da antélice foi desenvolvida a partir da técnica descrita por Mustardé8, pois julgamos ser a técnica de mais fácil execução e com mais baixa morbidade descrita para tal fim. Porém ainda persiste o risco, ao realizar os pontos, que haja assimetria de altura, largura e consequente forma das antélices entre as orelhas, além da possível ruptura dos pontos e consequente recidiva. Há ainda uma limitação técnica que impede uma maior naturalidade aos resultados devido à impossibilidade de refazer as dobras agudas inerentes às antélices normais (figura 8), pois, conceitualmente, os pontos em "U" permitem apenas dobras obtusas na cartilagem. Por isso, julgamos necessários estudos adicionais sobre a conformação estética da antélice para estabelecer os parâmetros ideais de modelagem desta. Esperamos, também, o aprimoramento in vivo e com aplicação clínica de meios de modelagem que sejam menos invasivos como o laser, a radiofrequência, a digestão enzimática e a manipulação eletromecânica tornando-os seguros, previsíveis e com resultados duradouros.
CONCLUSÃO
Ao estabelecer a indefinição da antélice como sendo a alteração básica relacionada às orelhas proeminentes, pudemos, ao longo do tempo, restringir as opções cirúrgicas a uma abordagem única, de fácil aprendizado e execução, com resultados de aparência natural e um elevado grau de satisfação aos diversos pacientes que nos procuraram. Porém, tornam-se necessários estudos adicionais com alocação aleatória e parâmetros objetivos de avaliação para corroborar nossa proposta.
REFERÊNCIAS
1. Ungarelli LF. Eficácia do retalho adipofascial retroauricular em otoplastia. Rev Bras Cir Plást. 2012;27:249-59.
2. Adamson JE, Horton CE, Crawford HH. The growth pattern of the external ear. Plast reconstr surg. 1965;36(4):466-70.
3. Speranzini MF, R. Otoplastia. In: Mélega JM, Mendes FH. Ed. Cirurgia Plástica - Os Princípios e a Atualidade. Rio de Janeiro: Guanabara Koogan; 2011. p. 1072-83.
4. Limandjaja GC, Breugem CC, Mink van der Molen AB, Kon M. Complications of otoplasty: a literature review. JPRAS. 2009;62(1):19-27.
5. Maricevich P, Gontijo AN, Duprat R, Freitas F, Pitanguy I. Island technique for prominent ears: an update of the Ivo Pitanguy clinic experience. Aesthet Surg J. 2011;31(6):623-33.
6. Adamson PA, Litner JA. Otoplasty technique. Facial Plast Surg Clin North Am. 2006;14(2):79-87.
7. McDowell AJ. Goals in otoplasty for protruding ears. Plast reconstr surg. 1968;41(1):17-27.
8. Mustarde JC. The treatment of prominent ears by buried mattress sutures: a ten-year survey. Plast reconstr surg. 1967;39(4):382-6.
9. Furnas DW. Correction of prominent ears by conchamastoid sutures. Plast reconstr surg. 1968;42(3):189-93.
10. Klockars T, Makitie A, Rautio J. Aesthetics of the auricle and its implications for otoplasty and auricular reconstruction. International Int J Pediatr Otorhinolaryngol. 2012;76(9):1347-50.
11. Stenstroem SJ. A "natural" technique for correction of congenitally prominent ears. Plast reconstr surg. 1963;32:509-18.
12. Chongchet V. A method of antihelix reconstruction. Br J plast surg. 1963;16:268-72.
13. Ribeiro JA, da Silva GS. Finesse in otoplasty in four steps. Aesthetic plast surg. 2012;36(4):846-52.
14. Jeffery SL. Complications following correction of prominent ears: an audit review of 122 cases. British journal of plastic surgery. 1999;52(7):588-90.
15. Mandal A, Bahia H, Ahmad T, Stewart KJ. Comparison of cartilage scoring and cartilage sparing otoplasty--A study of 203 cases. JPRAS. 2006;59(11):1170-6.
16. Spira M. Otoplasty: what I do now--a 30-year perspective. Plastic reconstr surg. 1999;104(3):834-40.
17. Aki F, Sakae E, Cruz DP, Kamakura L, Ferreira MC. Complications of otoplasty: review of 508 cases. Rev Soc Bras Cir Plast. 2006;21(3):140-4.
18. Schaverien MV, Al-Busaidi S, Stewart KJ. Long-term results of posterior suturing with postauricular fascial flap otoplasty. JPRAS. 2010;63(9):1447-51.
19. Mashhadi S, Butler DP. A strategy for assessing otoplasty outcome intra-operatively. JPRAS. 2012;65(7):984-5.
20. Driessen JP, Borgstein JA, Vuyk HD. Defining the protruding ear. J craniofacial surg. 2011;22(6):2102-8.
1. Professor de Cirurgia Plástica da Universidade Federal de Goiás (UFG); Doutor em Cirurgia pela FMRP - USP; Membro Titular da SBCP. - Professor de Cirurgia Plástica (UFG) e Cirurgião Plástico do Hospital Master - Goiania/GO
2. Aluna de pós-doutorado na FMRP - USP; Pós-doutorado e Doutora em Cirurgia pela FMRP - USP; Membro Titular da SBCP - Médica Assistente da Disciplina de Cirurgia Plástica da FMRP - USP
Instituição: Hospitais Master de Cirurgia Plástica - Goiás / Rondônia.
Autor correspondente:
Rodrigo Gouvea Rosique
Rua 1123, 232 - Marista
Goiânia, GO, Brasil CEP: 74175-070
E-mail: rodrigo@rosique.com.br
Artigo submetido: 18/11/2013.
Artigo aceito: 13/12/2014.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter