

Case Report - Year 2014 - Volume 29 -
Tratamento cirúrgico da paquidermoperiostose primária - relato de dois casos
Surgical treatment of primary pachydermoperiostosis: report of two cases
RESUMO
A paquidermoperiostose primária é uma doença rara, caracterizada por aposição excessiva do periósteo do crânio, coexistindo com espessamento da epiderme e derme (paquidermia), provocando deformidades grosseiras. Devido à diversidade de estruturas acometidas, há várias opções cirúrgicas e métodos complementares que são utilizados no tratamento das alterações faciais desses pacientes. Esse trabalho apresenta o lifting subperiosteal como uma opção de tratamento estético para a face de pacientes portadores dessa síndrome, através do relato de dois casos operados no Hospital das Clínicas da Universidade Federal de Minas Gerais.
Palavras-chave: Osteoartropatia Hipertrófica Primária; Cirurgia; Ritidoplastia.
ABSTRACT
Primary pachydermoperiostosis is a rare disease characterized by excessive skull affixing of the periosteum, coexisting with thickening of the epidermis and dermis (pachydermia), thereby causing gross deformities. Owing to the variety of affected structures, there are several surgical options and complementary methods that are used in the treatment of facial alterations in these patients. This report describes the use of subperiosteal detachment as an aesthetic treatment option for the faces of two patients with primary pachydermoperiostosis, operated at the Hospital das Clínicas of the Federal University of Minas Gerais.
Keywords: Primary hypertrophic osteoarthropathy; Surgery; Rhytidectomy.
A paquidermoperiostose, também conhecida como Síndrome de Touraine-Solente-Golé ou Osteoartropatia Hipertrófica (OAH) Primária, é uma doença rara, caracterizada por aposição excessiva do periósteo do crânio, coexistindo com espessamento da epiderme e derme (paquidermia), provocando deformidades grosseiras. Trata-se de uma herança autossômica dominante de expressividade variável. Essa doença rara se inicia de maneira insidiosa, e é mais comum em homens que em mulheres1.
O início das manifestações é na adolescência, quando as alterações da pele e ossos se tornam progressivas e mais graves de 5 a 20 anos, e não se modificam pelo resto da vida2.
Alguns autores consideraram como principais manifestações da OAH primária o aumento do volume das extremidades, dedos hipocráticos, unhas "em vidro de relógio", paquidermia e queixas neuromusculares ou articulares. Entretanto, nos últimos anos vêm sendo descritos quadros semelhantes de osteoartropatia hipertrófica secundária a doenças pulmonares de caráter supurativo, infiltrativo ou neoplasias intratorácicas malignas ou benignas, que exibiam os mesmos sinais clínicos assinalados como patognomônicos da OAH primária. Pelas razões expostas não é possível diferenciar as duas formas, a não ser pelo curso clínico e pela exclusão de lesões pulmonares primitivas. Entretanto, a OAH secundária é de início mais tardio, não apresentando ocorrência familiar nem hereditária e as alterações ósseas são mais agudas e dolorosas3.
Os achados radiográficos têm algumas diferenças. Na OAH primária a reação periosteal é irregular e mal definida, em contradição com o depósito linear evidenciado na OAH secundária. O diagnóstico de OAH primária é realizado basicamente com achados radiológicos e clínicos, consistindo de proliferação periosteal com neoformação óssea (em camadas finas, tornando-se progressivamente irregulares, ásperas e ondulantes), simétrica e bilateral nos ossos longos, mais evidentes nas inserções de tendões e ligamentos. Os espaços medulares mostram-se normais. O diagnóstico de OAH primária, portanto, deve ser considerado após exclusão de OAH secundária em qualquer adolescente apresentando artralgia, "baqueteamento" digital e história familiar, confirmado com os achados radiográficos3.
As manifestações clínicas incluem alterações osteoarticulares, espessamento da pele da face e couro cabeludo, produzindo sulcos nasolabiais profundos e franzimento da fronte e escalpo, dando uma aparência leonina. As dimensões verticais e horizontais das pálpebras superiores estão aumentadas, causando vários níveis de blefaroptose. A pele é oleosa, com sudorese excessiva, principalmente nas regiões palmares e plantares4.
Devido à diversidade de estruturas acometidas, não é surpreendente a existência de várias opções cirúrgicas e métodos complementares de tratamento para minimizar as alterações provocadas pela doença. Entre essas, destacam-se técnicas convencionais de rejuvenescimento facial, ressecção direta dos sulcos e excessos cutâneos, preenchimentos com ácido hialurônico, além de várias técnicas para o tratamento da blefaroptose.
O tratamento clínico das alterações inclui isotretinoína, retinóides e colchicina5,6,7 e é pouco eficiente. Entretanto, o curso clínico da doença é autolimitado, e na maioria dos casos, o tratamento visa apenas à melhora estética através da cirurgia plástica. As deformidades provocadas pela paquidermoperiostose causam transtornos psicossociais aos pacientes, tornando necessário o tratamento das mesmas.
Esse trabalho apresenta uma opção de tratamento para a face e couro cabeludo de portadores dessa síndrome.
RELATO DOS CASOS
Os autores apresentam o tratamento cirúrgico de dois portadores de paquidermoperiostose operados no serviço, no período de 2006 a 2009. Nos casos em discussão o diagnóstico de OAH primária baseou-se nas alterações clínicas sem qualquer doença pulmonar, na história familiar e nos achados radiográficos característicos.
Foram tratados dois pacientes do sexo masculino, sendo um de 27 e outro de 30 anos, cuja queixa principal eram as rugas da região frontal e sulcos da face pronunciados. Além dessas manifestações coexistia espessamento dos dedos, com baqueteamento digital, sem outras comorbidades. Um deles era tabagista inveterado, tendo iniciado o hábito após o aparecimento da doença. Ambos apresentaram o início dos sintomas ao final da adolescência, aos dezoito anos.
O tratamento proposto foi a ritidoplastia facial em dois tempos cirúrgicos. Na primeira etapa foi tratado o terço superior através de incisão coronal com descolamento subperiosteal, ressecção do periósteo e cauterização do músculo frontal, que se encontravam espessados. Os músculos prócerus e corrugadores foram tratados e o excesso de couro cabeludo foi removido. (Figura 1A)
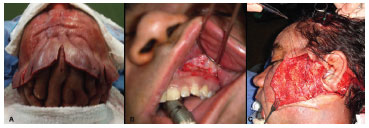
Figura 1: (A) Tratamento da região frontal e ressecção do excesso de pele. (B) Descolamento subperiostal do terço médio através da incisão de Caldwell-Luck. (C) Descolamento no plano subcutâneo e fixaçãodo periósteo na fáscia temporal
Quatro meses depois, procedeu-se a segunda etapa cirúrgica, constando de ritidoplastia do terço médio da face por incisão pré-auricular estendida desde o polo superior da orelha até o canto externo do olho. O descolamento no plano subcutâneo estendeu-se por cerca de três centímetros em direção centrípeta. Através de incisão no sulco gengival superior bilateral (tipo Caldwell-Luck) - (Figura 1B) - procedeu-se descolamento subperiostal sobre a maxila e zigoma. A seguir o periósteo foi fixado à fáscia temporal, com suspensão do terço médio da face (Figura 1C). Associou-se blefaroplastia superior e inferior com ressecção do excesso de pele. Não foi feita ressecção do periósteo espessado.
Destaca-se o importante sangramento transoperatório, o que motivou a abordagem em dois tempos cirúrgicos, apesar da ser utilizada infiltração com solução de soro fisiológico e adrenalina, na proporção 1:500.000.
No pós-operatório da primeira intervenção, o tabagista evoluiu com necrose na região mediana do retalho glabelar, área triangular com base superior de cerca de 5cm, que cicatrizou por segunda intenção após debridamentos seriados e curativos, o que não comprometeu o resultado final. No pós-operatório da segunda intervenção, persistindo com o tabagismo, houve pequena necrose pré-auricular direita, com boa evolução após tratamento conservador. O paciente não tabagista não apresentou intercorrências pós-operatórias.
Ambos ficaram satisfeitos com os resultados, relatando melhora das rugas e do aspecto leonino da face. Observar nas figuras 2A e 2C o aspecto pré-operatório e a melhora obtida oito meses após a segunda cirurgia, nas figuras 2B e 2D, com atenuação dos sulcos, antes profundos. O couro cabeludo não foi tratado em nenhum dos pacientes, uma vez que as alterações são camufladas pelo cabelo.
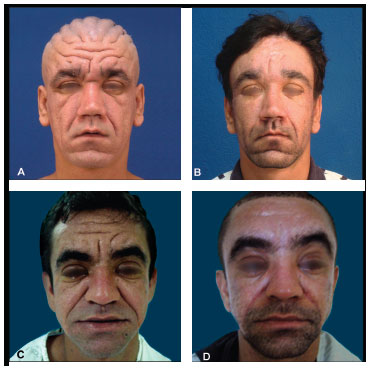
Figura 2: (A ) e (B). Pré e pós-operatório (8 meses) do primeiro paciente (C) e (D). Pré e pós-operatório (8 meses) do segundo paciente
DISCUSSÃO
A paquidermoperiostose foi, primeiramente, descrita por Touraine-Solente-Gole, em 1935, como uma síndrome característica. Foi proposta uma classificação, onde a forma completa se caracterizava por paquidermia, baqueteamento digital e periostose; a completa, por paquidermia com alterações esqueléticas mínimas; e a incompleta, sem paquidermia8. A história familiar é positiva em 25-38% dos pacientes.
Nossos pacientes apresentavam os sinais típicos da forma completa, com pele espessada, sulcos profundos, baqueteamento digital, neoformação óssea e espessamento cortical das extremidades distais dos ossos longos. A queixa principal era relacionada às alterações faciais que davam aspecto leonino e envelhecido, em idade tão precoce.
O tratamento cirúrgico com procedimentos tradicionais, como blefaroplastias superiores e inferiores, ressecção de fusos de pele e ritidoplastias convencionais, são pouco eficientes9,10. A ritidoplastia com descolamento subperiosteal, dos terços superior e médio, comparativamente com métodos convencionais, mostrou-se mais eficiente no tratamento das rugas profundas, pois trata a sua causa, o periósteo espessado11.
A necrose apresentada pelo paciente tabagista comprometeu pouco o resultado final, uma vez que a retração cicatricial reduziu a extensão da área e o paciente ficou satisfeito com o resultado. Ressalta-se aqui a extensão e profundidade das rugas, eficientemente tratadas com o método utilizado (Figura 2).
CONCLUSÃO
Nesse trabalho concluímos que a ritidoplastia com descolamento subperiosteal dos terços superior e médio da face, com ressecção do periósteo espessado na face e couro cabeludo, associado à blefaroplastia superior e inferior, é um tratamento seguro e eficiente das alterações anatômicas provocadas pela paquidermoperiostose, com resultados estéticos satisfatórios.
REFERÊNCIAS
1. Castori M, Sinibaldi L, Mingarelli R, Lachman RS, Rimoin DL, Dallapiccola B. Pachydermoperiostosis: an update. Clin Genet. 2005;68(6):477-86.
2. Kerimovic-Morina DJ, Mladenovic V. Primary hypertrophic osteoarthropathy in 32 patients. Clin Exp Rheumatol. 1992;10(7):51-6.
3. Carvalho TN, Araújo Jr CR, Fraguas Filho SR, Costa MAB, Teixeira KS, Ximemes CA. Osteoartropatia Hipertrófica Primária (Paquidemroperiostose): Relato de Dois Irmãos. Radiol Bras. 2004;37(2):147-9.
4. Anna Latos-Bielenska, Ivo Marik, Miroslaw Kuklik, Anna Materna-Kiryluk, Czeslaw Povysil, Kazimierz Kozlowski. Pachydermoperiostosis-critical analysis with report of five unusual cases. Eur J Pediatr.2007;166:1237-43.
5. Park YK, Kim HJ, Chung KY. Pachydermoperiostosis: trial with isotretinoine. Yonsei Med J. 1988;29:204-7.
6. Mattuci-Cerinic M, Ceruso M, Lotti T, Pignone A, Jajic I. The medical and surgical treatment of finger clubbing and hypertrophic osteoarthropathy. A blind study with colchicines and a surgical approach to finger clubbing reduction. Clin Exp Rheumatol. 1992;10(7):67-70.
7. Beauregard S. Cutis vertices gyrate and pachydermoperiostosis. Several cases in a same family. Initial results of the treatment of pachyderma with isotretinoin. Ann Dermatol Venereol. 1994;121:134-7.
8. Leni G, Kumaran S, Asish G, Polimmod S. Frontal rhytidectomy as surgical treatment for pachydermoperiostosis: A case report. J Dermatol. 2008;19:61-63.
9. Seyhan T, Ozerdem OR, Aliagaoglu C. Severe complete pachydermoperiostosis (Touraine-Solente-Gole syndrome). Dermatol Surg. 2005;31(11):1465-7.
10. Xu JJ, Li SK, Li YQ, Li Q, Wang YQ, Liu LQ. Treatment and pathologic change of pachydermoperiostosis. Zhonghua Zheng Xing Wai Ke Za Zhi. 2003;19:423-5.
11. Monteiro E, Carvalho P, Silva A, Ferraro A. Frontal rhytidectomy: a new approach to improve deep wrinkles in a case of pachydermoperiostosis. Plast Reconstr Surg.2003;112:1189-90.
1- Cirurgiã Plástica - Membro Associado da Sociedade Brasileira de Cirurgia Plástica (SBCP)
2- Cirurgião Plástico - Membro Titular da SBCP; Membro Titular da Associação Brasileira de Cirurgia Craniomaxilofacial; Professor Assistente do Departamento de Cirurgia da Faculdade de Medicina da UFMG
3- Cirurgião Plástico - Membro Titular da SBCP; Professor Adjunto do Departamento de Cirurgia da Faculdade de Medicina UFMG; Doutor em Medicina; Coordenador do Serviço de Cirurgia Plástica do Hospital das Clínicas da UFMG
4- Cirurgião Plástico - Membro Associado da Sociedade Brasileira de Cirurgia Plástica (SBCP)
5- Cirurgiã Plástica - Membro Associado da Sociedade Brasileira de Cirurgia Plástica (SBCP)
6- Cirurgião Plástico - Membro Associado da Sociedade Brasileira de Cirurgia Plástica (SBCP)
Autor correspondente:
Joyce de Sousa Fiorini Lima
Av. Alfredo Balena, 110 - 7º andar - Bairro Santa Efigênia
Belo Horizonte - Minas Gerais - CEP 30130-100
Telefone: 31-9165-3801 Fax: 31-3409-9926
Artigo submetido: 29/03/2011
Artigo aceito: 18/06/2011


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter