

Original Article - Year 2013 - Volume 28 -
Tratamento da exposição óssea de membro inferior utilizando terapia por pressão negativa na fase aguda seguida de retalho livre na fase subaguda
Treatment of bone exposure of the lower limb using negative-pressure wound therapy in the acute phase followed by free flaps in the subacute phase
RESUMO
INTRODUÇÃO: Traumas do terço distal da perna, do tornozelo e do pé cursam frequentemente com exposição óssea, demandando equipes especializadas para realizar a cobertura cutânea definitiva. Muitas vezes, essas equipes não estão prontamente disponíveis, o que pode impedir o tratamento padrão, que consiste em amplo desbridamento, fixação das fraturas e utilização de retalhos (fix and flap).
MÉTODO: Neste trabalho, o autor propõe tratamento em duas etapas, sendo a primeira a instituição de terapia por pressão negativa quando do desbridamento e exposição óssea pela equipe da ortopedia, seguida pela realização de retalhos livres para cobertura definitiva, de forma eletiva. Foram tratados 5 pacientes, com realização de 6 retalhos livres, sendo 1 do músculo grande dorsal e outros 5 da face ântero-lateral da coxa. Houve perda total de um retalho, com índice de sucesso de 83,34%.
RESULTADOS: Os pacientes apresentaram boa evolução, com salvamento do membro, função preservada, e sem osteomielite.
CONCLUSÕES: A terapia por pressão negativa é uma opção no tratamento de urgência das exposições ósseas do membro inferior, permitindo a realização de retalhos livres de forma eletiva, sem prejuízo no resultado final para o paciente.
Palavras-chave: Ossos da perna. Traumatismos da perna. Transplante de tecidos. Retalhos cirúrgicos.
ABSTRACT
BACKGROUND: Fractures of the distal third of the leg, ankle, and foot frequently present with exposed bone, requiring specialized teams to accomplish skin coverage. These teams are often not readily available, which can prevent the standard treatment of extensive debridement, fracture fixation, and use of flaps, which is termed the "fix and flap" method.
METHODS: The author proposes a 2-stage treatment method for such cases: negative pressure is imposed during debridement and bone exposure by the orthopedic team, followed by the elective preparation of free flaps for definitive coverage. Five patients were treated with a total of 6 free flaps, including 1 latissimus dorsi muscle and 5 of anterolateral thigh flaps. There was 1 total flap loss. Thus, the success rate was 83.34%.
RESULTS: The patients had good outcomes with limb salvage, preserved function, and no osteomyelitis.
CONCLUSIONS: Negative-pressure wound therapy is an option for the emergency treatment of open fractures of the lower limb, allowing the survival of elective free flaps without resulting in impairment as a final outcome.
Keywords: Leg bones. Leg injuries. Tissue transplantation. Surgical flaps.
Os traumas de membro inferior oferecem um desafio especial ao cirurgião plástico. Pelas suas características anatômicas, o terço distal da perna, o tornozelo e o pé são regiões mais suscetíveis à exposição óssea após perda de partes moles, e as opções de retalhos locais são mais limitadas que em outras áreas do corpo.
O tratamento padrão para exposições ósseas dessas áreas consiste em amplo desbridamento, fixação das fraturas e cobertura com retalhos nas primeiras 72 horas, procedimento conhecido como fix and flap1,2. Apesar dos bons resultados apresentados na literatura com esse método, existem alguns fatores que limitam a ampla aplicabilidade da técnica, entre eles3:
O objetivo deste trabalho é mostrar a experiência do autor, que trabalha como cirurgião plástico eletivo em hospital de nível secundário referência em tratamento de casos ortopédicos, e que utiliza a terapia por pressão negativa, um método cada vez mais difundido e aceito como cobertura temporária, na tentativa de resolver alguns dos fatores limitantes citados.condições locais da ferida - algumas vezes, a determinação do que é tecido viável e do que deve ser desbridado é imprecisa, sendo necessárias limpezas consecutivas até o momento do tratamento definitivo; condições clínicas do paciente - a associação de desbridamento, fixação da fratura e confecção do retalho demanda um tempo cirúrgico prolongado, e alguns pacientes politraumatizados podem não ter estabilidade e condição clínica adequadas para grandes atos operatórios; equipe de cirurgia plástica com alta disponibilidade - a realização de retalhos livres demanda equipe e material especializados, o que nem sempre é possível dentro da janela de 72 horas proposta.
MÉTODO
Para que o protocolo de estudo fosse realizado, as equipes de ortopedia e enfermagem foram previamente capacitadas para a realização do curativo para terapia por pressão negativa.
Em casos de desbridamento pela equipe da ortopedia que acarretassem exposição de ossos na região distal do membro inferior, sem possibilidade de cobertura com partes moles adjacentes, a terapia por pressão negativa era instituída no centro cirúrgico, e trocada a cada 72 horas pela equipe da enfermagem. A avaliação pelo cirurgião plástico era realizada no primeiro horário eletivo subsequente.
Durante os 7 meses do estudo, foram submetidos a desbridamento e terapia por pressão negativa 9 pacientes. Desses pacientes, 2 foram tratados com retalhos regionais do músculo gastrocnêmio, 2 receberam cobertura cutânea com enxerto após granulação adequada, e 5 foram tratados por meio do uso de retalhos livres, os quais serão descritos nesse artigo.
A terapia por pressão negativa, também conhecida como curativo por vácuo, foi realizada nas seguintes etapas:
Após a avaliação pelo cirurgião plástico, optava-se por ampliação do desbridamento, manutenção da terapia por pressão negativa ou programação cirúrgica para tratamento definitivo com retalho livre.cobertura óssea com raiom; colocação de espuma de poliuretano cobrindo toda a ferida; vedação completa do curativo com filme plástico impermeável; introdução de dreno tubular plástico para aspiração contínua; e instituição da pressão negativa através de bomba de vácuo.
Descrição dos Casos
O primeiro caso é de paciente do sexo masculino, com 15 anos de idade, vítima de acidente ofídico do tipo botrópico. O paciente foi encaminhado a serviço especializado, onde recebeu soro antiofídico antibotrópico; evoluiu com edema de tornozelo e pé esquerdos, e, após 10 dias, necrose de pele e drenagem purulenta, sendo encaminhado para tratamento no Hospital Universitário da Universidade de São Paulo (São Paulo, SP). Foram realizados 3 desbridamentos pelas equipes de cirurgia e de ortopedia. No último desbridamento, foram removidos o retináculo dos extensores e tendão do músculo tibial anterior, levando à exposição dos ossos e da articulação do tornozelo. Houve também lesão acidental da artéria pediosa, que foi ligada. Foi então introduzida terapia por pressão negativa, a qual foi mantida por 13 dias, até ocorrer redução do edema local e certeza da não progressão da necrose tecidual. Após esse período, o paciente foi submetido a tratamento por meio de retalho livre de músculo grande dorsal ipsilateral, com ilha de pele para monitorização. Como já havia a lesão da artéria pediosa, e também pela localização da ferida, optou-se por anastomose terminoterminal nos vasos tibiais anteriores, com pontos separados de náilon 9-0 na anastomose arterial, e pontos separados de náilon 10-0 na anastomose venosa única. Após uma semana, constatada a viabilidade do retalho, foi realizada enxertia de pele parcial sobre o músculo grande dorsal. O paciente recebeu alta uma semana após a enxertia e encontra-se em acompanhamento ambulatorial, apresentando cobertura estável, sem sinais de osteomielite e deambulando com leve restrição, pela perda da função do músculo tibial anterior, parcialmente compensada pela musculatura extensora adjacente. As Figuras 1 a 5 ilustram este caso.

Figura 1 - Desbridamento com exposição de ossos e articulações do tornozelo.

Figura 2 - Aspecto após terapia por pressão negativa.

Figura 3 - Aspecto uma semana após retalho livre de músculo grande dorsal.

Figura 4 - Aspecto após enxertia de pele parcial sobre músculo grande dorsal.

Figura 5 - Paciente com boa deambulação e sem infecções em acompanhamento ambulatorial.
O segundo caso é de paciente do sexo masculino, com 40 anos de idade, vítima de acidente com motocicleta, com fratura de tíbia distal esquerda tratada inicialmente através de fixação com placas e parafusos. Cinco dias após a fixação da fratura, evoluiu com necrose da pele adjacente. Submetido a limpeza cirúrgica e terapia por pressão negativa, houve boa granulação e fechamento por segunda intenção, recebendo alta hospitalar. Passados 5 meses da alta, retornou ao hospital com drenagem de secreção purulenta no local da ferida. Após o desbridamento cirúrgico, foi constatada consolidação da fratura, sendo retirados a placa e os parafusos e iniciado o tratamento com curativo por vácuo. Depois de 18 dias de terapia por pressão negativa, houve boa granulação, porém persistindo a exposição da tíbia na região do calo ósseo. Foi realizada então a cobertura com retalho livre fasciocutâneo da região ântero-lateral da coxa (ALT Flap) contralateral, com anastomose terminoterminal nos vasos tibiais posteriores, com pontos separados de náilon 9-0 na artéria e náilon 10-0 na veia. Como o retalho permanecia congesto, foi realizada a segunda anastomose venosa em veia comitante. O paciente evoluiu bem, recebendo alta hospitalar após uma semana. Em acompanhamento ambulatorial, a cobertura permanece estável, mesmo após novo acidente automobilístico, e a deambulação é normal. Não apresenta sinais de osteomielite após a realização do retalho livre. As Figuras 6 e 7 ilustram este caso.
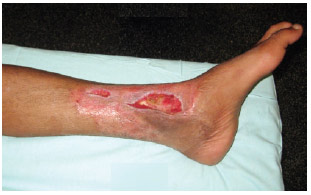
Figura 6 - Persistência da exposição de tíbia após terapia por pressão negativa.

Figura 7 - Aspecto do tratamento após 5 meses do retalho livre (ALT Flap).
O terceiro caso é de paciente do sexo masculino, com 22 anos de idade, vítima de atropelamento por caminhão, com fratura de ossos do tornozelo direito e perda de substância em dorso do pé e joelho. Submetido a desbridamento pela equipe da ortopedia, ocorreu exposição dos ossos do tornozelo e dos tendões extensores. Foi instituída terapia por pressão negativa, mantida por 20 dias. Após esse período, foi realizada ampliação do desbridamento, com retirada do tendão extensor do hálux e cobertura da face dorsal do pé e tornozelo com ALT Flap ipsilateral. A anastomose foi realizada nos vasos tibiais anteriores, terminoterminal, com pontos separados de náilon 9-0 na anastomose arterial e sutura contínua de náilon 10-0 na anastomose venosa única. O paciente evoluiu após 12 horas com congestão venosa, sendo levado ao centro cirúrgico, onde foi constatada trombose venosa por estiramento excessivo do retalho. Após fixação do mesmo em posição mais adequada, retirada de trombos e reconfecção da anastomose venosa, houve boa evolução, com perda de 5 mm da borda distal do retalho. As áreas remanescentes foram enxertadas após uma semana, e 7 dias após a enxertia o paciente recebeu alta hospitalar. Passados 3 meses do retalho livre, continua em acompanhamento ambulatorial, com deambulação normal, e sem sinais de osteomielite. As Figuras 8 a 11 ilustram este caso.

Figura 8 - Aspecto após desbridamento, com exposição de tendões extensores e ossos do tornozelo.

Figura 9 - Aspecto após terapia por pressão negativa.

Figura 10 - Perda de 5 mm da borda distal do ALT Flap.

Figura 11 - Aspecto após tratamento com retalho livre e enxertia.
O quarto caso é de paciente do sexo masculino, com 17 anos de idade, vítima de queda da própria altura, com fratura de pilão tibial esquerdo, fechada. Inicialmente, o paciente foi submetido a fixação com dispositivo externo na urgência. Após 10 dias, foi realizada fixação cruenta com placa e parafuso e fechamento primário das incisões. Evoluiu com necrose de pele e subcutâneo na região do maléolo medial após 5 dias, com exposição do material de síntese e do foco de fratura. Submetido a desbridamento pela equipe da ortopedia, foi mantido em terapia por pressão negativa por 9 dias. Após esse período, como persistia a exposição do material de síntese, foi indicada cobertura com ALT Flap contralateral e anastomose terminoterminal nos vasos tibiais posteriores, com pontos separados de náilon 9-0 arterial e sutura contínua de náilon 10-0 venosa única. Durante a monitorização do retalho, foi detectada palidez e perda do turgor e da temperatura após 12 horas, sendo submetido a reexploração cirúrgica. Após manobras de salvamento frustras, optou-se pela confecção de outro retalho, desta vez da face ântero-lateral da coxa ipsilateral. Após uma semana, houve perda parcial do retalho, tratada conservadoramente, de forma ambulatorial, através de desbridamento com bisturi e papaína. Após 3 meses de tratamento ambulatorial, houve boa cicatrização, sem sinais de osteomielite. O paciente está com deambulação restrita pela equipe de ortopedia, com movimentação e sensibilidade preservadas, e realizando fisioterapia para ganho de força e recuperação da propriocepção. As Figuras 12 a 15 ilustram este caso.

Figura 12 - Aspecto após desbridamento, com exposição de tíbia e material de síntese óssea.

Figura 13 - Aspecto após terapia por pressão negativa, persistindo exposição de material de síntese óssea.

Figura 14 - Necrose parcial de bordas do retalho livre.

Figura 15 - Aspecto após desbridamento ambulatorial e cicatrização.
O quinto caso é de paciente do sexo masculino, com 45 anos de idade, vítima de queda de escada, com fratura distal de tíbia esquerda, fechada. O paciente foi inicialmente submetido a fixação com dispositivo externo na urgência. Após uma semana, foi realizada a troca do dispositivo externo por fixação interna com placa e parafuso, e enxertia de crista ilíaca para preenchimento de defeito ósseo por cominuição. Cinco dias após a fixação cruenta, o paciente evoluiu com necrose da pele adjacente e drenagem de secreção purulenta. Durante o desbridamento, foi constatada perda do enxerto ósseo, que foi substituído por cimento ortopédico espaçador com antibiótico, e de pele e subcutâneo, sendo introduzida terapia por pressão negativa. Após 11 dias de terapia por pressão negativa, foi realizada troca do cimento ortopédico e ALT Flap contralateral, com anastomose terminoterminal em vasos tibiais posteriores, pontos separados de náilon 9-0 na anastomose arterial e sutura contínua de náilon 10-0 venosa única. O paciente evoluiu bem, recebendo alta após 7 dias. Em acompanhamento ambulatorial por 2 meses, o paciente apresenta-se com cobertura estável, sem sinais de osteomielite, aguardando programação de tratamento definitivo da equipe de ortopedia. As Figuras 16 a 18 ilustram este caso.

Figura 16 - Aspecto após desbridamento da pele e subcutâneo e retirada de enxerto ósseo infectado.

Figura 17 - Aspecto após terapia por pressão negativa e cimento ortopédico espaçador com antibiótico.

Figura 18 - Aspecto após retalho livre ALT Flap.
RESULTADOS
Foram tratados 5 pacientes, com a realização de 6 retalhos livres. Ocorreu uma perda total, atribuída a microtrombose, identificada pelo fenômeno de no-reflow. O índice de sucesso foi de 83,34% para os retalhos. Todos os pacientes receberam, ao final, cobertura estável definitiva. Nenhum paciente, até o presente momento, apresentou osteomielite. Dos 5 pacientes, 2 ainda não restabeleceram completamente a deambulação, aguardando o tratamento ortopédico definitivo, mas ambos têm boa resposta motora nas sessões de fisioterapia.
DISCUSSÃO
A cobertura da exposição óssea do terço distal da perna, do tornozelo e do pé oferece desafios peculiares ao cirurgião plástico.
Por ser uma região anatomicamente desfavorável à confecção de retalhos locorregionais de tamanho adequado, é frequente a necessidade de utilizar retalhos livres, que demandam equipe treinada e material especializado.
A impossibilidade de manter equipe especializada sempre disponível é, por vezes, um limitador da técnica padrão na literatura mundial, o chamado fix and flap, que preconiza o amplo desbridamento de tecido inviável, fixação das fraturas, e cobertura estável no mesmo tempo cirúrgico ou em até 72 horas, na fase aguda da exposição óssea1-3.
Trabalhos anteriores demonstraram que a taxa de insucesso de tratamento, medida pela ocorrência de osteomielite ou não consolidação óssea, é maior quando o retalho de cobertura é realizado na fase subaguda da ferida, entre 72 horas e 6 semanas após a exposição óssea2,4.
Com o advento da terapia por pressão negativa, alguns autores sugerem que a fase ideal de tratamento pode ser prolongada, o que permitiria um desbridamento mais restrito e estagiado, além de possibilitar que a cirurgia seja realizada em horário eletivo pela equipe de cirurgia plástica3,5,6. Além disso, tem sido sugerido que a terapia por pressão negativa pode reduzir a complexidade inicial dos casos, diminuindo o tamanho do retalho necessário para cobertura, ou até mesmo possibilitando a utilização de enxertos ou o fechamento por segunda intenção6,7.
No hospital onde o trabalho foi realizado, o autor atua como único cirurgião plástico contratado, sendo a equipe de ortopedia composta por 15 médicos, que atendem casos de demanda espontânea, trazidos pelo resgate ou referenciados de hospitais de menor porte.
Para tentar equilibrar a demanda com a disponibilidade de horário cirúrgico, foi introduzido o protocolo de tratamento apresentado neste artigo, com bons resultados.
A realização do curativo com pressão negativa foi ensinada para as equipes de ortopedia e cirurgia vascular, que frequentemente realizam desbridamentos de membros inferiores. A enfermagem também foi capacitada para a realização de trocas na beira do leito. Assim, ao detectar a necessidade de cobertura cutânea pela equipe de cirurgia plástica, é instituída a terapia por pressão negativa, e programa-se, de forma eletiva, a data para a realização do retalho livre, quando necessário.
Além desse benefício, colateralmente houve um ganho na segurança da vascularização da região afetada, o que permitiu que a maioria dos casos fosse tratada com retalhos fasciocutâneos, com menor morbidade para o paciente, já que não há perda da função muscular associada aos retalhos tradicionalmente utilizados nessas reconstruções (grande dorsal e reto abdominal, principalmente).
Os resultados, apesar do pequeno número de casos, são animadores, já que os pacientes tiveram os membros preservados, com função preservada, cobertura estável e integridade óssea, sem infecções.
Por fim, a combinação de terapia por pressão negativa na fase aguda com cobertura definitiva na fase subaguda traz uma opção de tratamento para centros menos capacitados. Por ser de fácil confecção, o curativo a vácuo pode ser realizado por qualquer equipe cirúrgica ou de enfermagem, dependendo apenas de um treinamento simples, e os pacientes podem então aguardar a disponibilidade de equipe ou local especializado para a realização do tratamento definitivo, possivelmente sem prejuízo nos resultados finais.
CONCLUSÕES
A exposição óssea do membro inferior é uma afecção de tratamento complexo, que exige equipes ortopédica e plástica habilitadas para o desafio. O tratamento na fase aguda requer alta disponibilidade dos profissionais, o que nem sempre é possível. A utilização de terapia por pressão negativa possibilita o prolongamento da fase ideal para tratamento definitivo, sem prejuízo para o paciente. Essa combinação de tratamento, em alguns casos, parece até mesmo ser superior ao tradicional fix and flap, já que possibilita desbridamento mais parcimonioso, maior certeza da viabilidade dos tecidos remanescentes, retalhos menos mórbidos ou até mesmo tratamentos mais simples, como enxertos ou fechamento por segunda intenção. A utilização dessa forma de tratamento abre possibilidades de salvamento de membros para hospitais de menor porte e locais mais distantes, ao possibilitar a transferência para centros especializados após o desbridamento inicial.
REFERÊNCIAS
1. Byrd HS, Spicer TE, Cierney G 3rd. Management of open tibial fractures. Plast Reconstr Surg. 1985;76(5):719-30.
2. Gopal S, Majumder S, Batchelor AG, Knight SL, De Boer P, Smith RM. Fix and flap: the radical orthopaedic and plastic treatment of severe open fractures of the tibia. J Bone Joint Surg Br. 2000;82(7):959-66.
3. Rinker B, Amspacher JC, Wilson PC, Vasconez HC. Subatmospheric pressure dressing as a bridge to free tissue transfer in the treatment of open tibia fractures. Plast Reconstr Surg. 2008;121(5):1664-73.
4. Choe EI, Kasabian AK, Kolker AR, Karp NS, Zhang L, Bass LS, et al. Thrombocytosis after major lower extremity trauma: mechanism and possible role in free flap failure. Ann Plast Surg. 1996;36(5):489-94.
5. Stannard JP, Singanamala N, Volgas DA. Fix and flap in the era of vacuum suction devices: what do we know in terms of evidence based medicine? Injury. 2010;41(8):780-6.
6. Krug E, Berg L, Lee C, Hudson D, Birke-Sorensen H, Depoorter M, et al.; International Expert Panel on Negative Pressure Wound Therapy [NPWT-EP]. Evidence-based recommendations for the use of negative pressure wound therapy in traumatic wounds and reconstructive surgery: steps towards an international consensus. Injury. 2011;(42 Suppl 1):S1-12.
7. DeFranzo AJ, Argenta LC, Marks MW, Molnar JA, David LR, Webb LX, et al. The use of vacuum-assisted closure therapy for the treatment of lower-extremity wounds with exposed bone. Plast Reconstr Surg. 2001;108(5):1184-91.
Cirurgião plástico, médico do Hospital Universitário da Universidade de São Paulo, membro titular da Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil.
Correspondência para:
Gustavo Flosi Stocchero
Rua Abílio Soares, 1.337 - Paraíso
São Paulo, SP, Brasil - CEP 04005-005
E-mail: gustavo@vivermelhor.com.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 26/7/2012
Artigo aceito: 15/12/2013
Trabalho realizado no Hospital Universitário da Universidade de São Paulo, São Paulo, SP, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter