

Original Article - Year 2013 - Volume 28 -
Avaliação do linfonodo sentinela no tratamento do melanoma cutâneo: sistematização de técnica com linfocintigrafia e azul patente
Sentinel lymph node evaluation in the treatment of cutaneous melanoma: systematization of a technique using lymphoscintigraphy and patent blue
RESUMO
INTRODUÇÃO: A incidência do melanoma vem aumentando em todo o mundo. O status do linfonodo sentinela é o fator prognóstico mais importante para o melanoma localizado. Este estudo teve como objetivo avaliar a sistematização da técnica de identificação anatômica do linfonodo sentinela com o uso de linfocintigrafia e azul patente.
MÉTODO: Foram estudados 12 casos no período de março de 2009 a março de 2012. O protocolo de tratamento seguiu os critérios do Grupo Brasileiro de Melanoma. Os pacientes foram avaliados quanto a idade, sexo, espessura da lesão primária, localização dos sítios de drenagem do linfonodo sentinela, e presença de metástases.
RESULTADOS: A maioria dos pacientes era do sexo masculino e a média de idade era de 49,7 anos. Em relação à espessura, os tipos mais encontrados foram 0-1 mm de Breslow e nível II de Clark. Todos os linfonodos dissecados foram corados por azul patente. A análise histológica e imuno-histoquímica dos linfonodos foi negativa para metástases.
CONCLUSÕES: O uso combinado de linfocintigrafia e azul patente permite a localização precisa do linfonodo sentinela, com rápida curva de aprendizado e baixa morbidade operatória.
Palavras-chave: Biópsia de linfonodo sentinela. Melanoma. Linfocintigrafia. Azul patente.
ABSTRACT
BACKGROUND: Melanoma incidence has been increasing worldwide. For localized melanoma, the status of the sentinel lymph node is the most important prognostic factor. This study aimed to evaluate the systematization of a technique to identify the sentinel lymph node anatomically by using lymphoscintigraphy and patent blue.
METHOD: A total of 12 cases were studied between March 2009 and March 2012. The treatment protocol followed criteria established by the Brazilian Group of Melanoma. Patients were evaluated for age, sex, thickness of the primary lesion, localization of drainage site of the sentinel lymph node, and presence of metastases.
RESULTS: The majority of patients were male and the mean age was 49.7 years. The types of thickness most frequently found were Breslow thickness 0-1 mm and Clark level II. All of the dissected lymph nodes were stained with patent blue. Histological and immunohistochemical analysis of the lymph nodes were negative for metastases.
CONCLUSIONS: The combined use of lymphoscintigraphy and patent blue allows for the precise localization of the sentinel lymph node, with a fast learning curve for surgeons, and low operative morbidity.
Keywords: Sentinel lymph node. Melanoma. Lymphoscintigraphy. Patent blue.
O melanoma, apesar de representar apenas 3% a 4% dos tumores cutâneos malignos, é o câncer de pele mais importante não só por sua alta mortalidade como também pelo aumento considerável de sua incidência em todo o mundo nas últimas décadas. A estimativa para o Brasil, em 2012, era de 6.230 novos casos de melanoma, com as maiores taxas estimadas para homens e mulheres no Rio Grande do Sul (6,71/100 mil homens e 6,36/100 mil mulheres)1. Se detectados em estádios iniciais, os melanomas são curáveis e seu prognóstico é considerado bom.
O tratamento do melanoma primário da pele inicia-se pela ressecção com margens amplas do tumor. A ressecção pode ser curativa, em casos de doença localizada, porém a possibilidade de envolvimento ganglionar aumenta para lesões de maior espessura, atingindo 20% dos pacientes com melanoma de espessura Breslow intermediária (1-4 mm)2. A remoção de toda a cadeia linfática pode ser realizada para complementar o tratamento desses pacientes, porém sua indicação é questionada por não haver impacto na sobrevida, além de ser um fator de morbidade.
Inicialmente descrita por Morton et al.3, a pesquisa do linfonodo sentinela (LNS) tem sido amplamente estudada no estadiamento e prognóstico do melanoma. O LNS corresponde ao primeiro linfonodo da base linfática que recebe a drenagem de uma determinada região, quase sempre correspondendo ao primeiro local de implantação tumoral, pois a disseminação ocorre de forma ordenada e sequencial. Em 1999, Gershenwald e al.4 realizaram um estudo multi-institucional com pacientes em estádios I e II, e concluíram que a presença de metástases em linfonodos é o fator prognóstico mais importante em pacientes com melanoma.
Este estudo teve por objetivo avaliar a sistematização da técnica de identificação anatômica do LNS com o uso de linfocintigrafia e azul patente.
MÉTODO
Realizou-se estudo retrospectivo de 12 pacientes operados no período de março de 2009 a março de 2012. Todos os casos foram diagnosticados por dermatologistas através de biópsia por excisão. Como critérios de inclusão para pesquisa do LNS, foram seguidas as orientações do Grupo Brasileiro de Melanoma (GBM): ausência de metástases regionais ou à distância, com lesões primárias com espessura de Breslow > 0,76 mm e em espessura < 0,76 mm, desde que associada a níveis IV ou V de Clark, e/ou ulceração e/ou sinais significativos de regressão5. Os pacientes foram avaliados quanto a idade, sexo, espessura da lesão primária, localização dos sítios de drenagem do LNS e presença de metástases.
Em todos os indivíduos foi realizada a mesma sequência:
Realização da linfocintigrafia no mesmo Serviço de Radiologia, de 4 horas a 12 horas antes da cirurgia, com injeção intradérmica de 1 mCu de 99mTc-dextran em 1 ml de solução fisiológica ao redor da cicatriz da biópsia (Figura 1).
Figura 1 - Linfocintigrafia pré-operatória mostrando drenagem única para região axilar direita (lesão primária em dorso).Marcação da área da ampliação de margens, tendo como parâmetro a cicatriz da excisão da lesão primária (Figura 2).
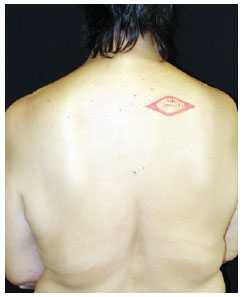
Figura 2 - Marcação da área de ampliação de margens, tendo como parâmetro a cicatriz da excisão da lesão primária.Marcação do(s) local(ais) da exploração cirúrgica do LNS (Figura 3).
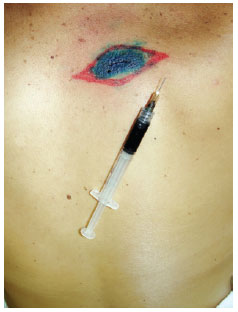
Figura 3 - Marcação do local da exploração cirúrgica do linfonodo sentinela (região axilar direita).Anestesia geral. Aplicação de 1 ml de azul patente, intradérmico, pericicatricial, até o limite da marcação da ampliação de margens (Figura 4).
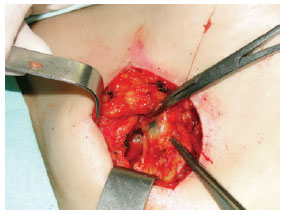
Figura 4 - Aplicação de 1 ml de azul patente, intradérmico, pericicatricial, até o limite da marcação da ampliação de margens.Pesquisa do(s) LNS(s) corado(s) com azul patente e detector manual de radiação gama transoperatório (Figura 5).
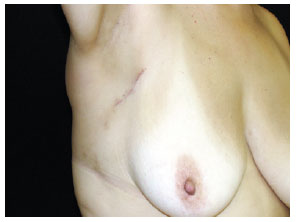
Figura 5 - Localização e dissecção do linfonodo sentinela corado com azul patente (região axilar direita).Ligadura dos tecidos com fio absorvível e excisão do(s) linfonodo(s) corado(s). A pesquisa era encerrada apenas após encontrar contagem no leito cirúrgico < 10% da inicial no(s) linfonodo(s) ex-vivo. Sutura do subcutâneo e plano subdérmico com fio absorvível e pele com náilon 4.0 ou 5.0. Ampliação de margens da lesão primária, atingindo profundamente o plano fascial. Alta hospitalar ambulatorial. Solicitação de exame anatomopatológico e imuno-histoquímica para proteína S-100 e HMB 45. Revisões pós-operatórias depois de 7 dias, 14 dias, 30 dias e 90 dias (Figura 6).
Figura 6 - Revisão pós-operatória aos 90 dias.
RESULTADOS
Foram estudados 12 casos, com média de idade de 49,7 anos (28 anos a 74 anos). A maioria dos incluídos era do sexo masculino (75%). A localização mais frequente da lesão cutânea primária foi o tronco (50%). Em relação à espessura, os tipos mais encontrados foram 0-1 mm de Breslow (50%) e nível II de Clark (41,7%) (Tabela 1).
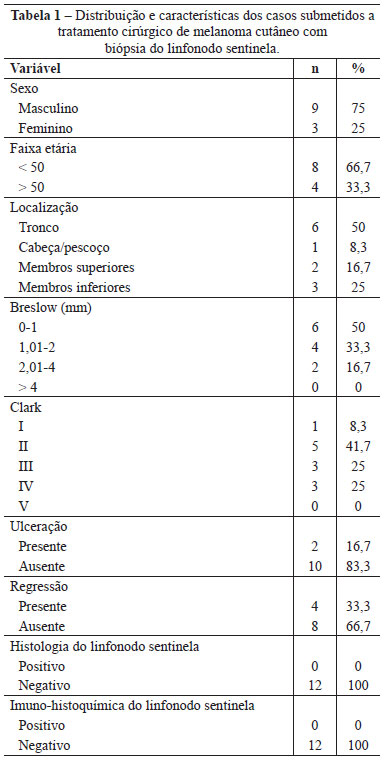
Conseguiu-se identificar os LNSs corados por azul patente em todos os pacientes. Houve 2 casos de drenagem dupla axilar (Figura 7) em pacientes cuja lesão primária localizava-se no tronco (Tabela 2).
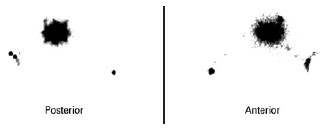
Figura 7 - Linfocintigrafia pré-operatória mostrando drenagem dupla para regiões axilares direita e esquerda (lesão primária em dorso).

Na avaliação histológica e imuno-histoquímica dos linfonodos, nenhum apresentou metástases, não sendo necessária a indicação de linfadenectomia regional.
Em relação à morbidade cirúrgica, apenas um paciente apresentou deiscência parcial da sutura na ampliação de margens do sítio primário (membro inferior), sem que houvesse necessidade de procedimento complementar. Nos sítios de pesquisa do LNS, não houve nenhuma complicação (deiscência, seroma, hematoma, infecção). Nenhum paciente apresentou reação alérgica ao Tc-dextran ou ao azul patente.
DISCUSSÃO
A biópsia do LNS está indicada para pacientes com melanoma sem linfonodos clinicamente evidentes, que têm risco significativo para micrometástases. Havendo evidência clínica macroscópica de comprometimento linfonodal e/ou punção aspirativa positiva para melanoma, a linfadenectomia regional está indicada sem a pesquisa de LNS.
A decisão de realizar a pesquisa do LNS deve ser feita antes da excisão local para ampliação de margens, pois nas ressecções ampliadas ou nos reparos por rotação de retalhos a drenagem linfática poderá ficar alterada6.
Essa técnica envolve 4 procedimentos: linfocintigrafia pré-operatória, mapeamento linfático transoperatório com azul patente, uso transoperatório do detector manual de radiação gama, e diagnóstico histopatológico.
Em 1993, Alex et al.7 propuseram a injeção intradérmica do enxofre coloidal marcado com tecnécio-99m ao redor do melanoma, seguida da realização de cintilografia para identificar a via linfática de drenagem do tumor e localização do LNS. A correta identificação da cadeia linfática pelo estudo linfocintigráfico pré-operatório é um ponto forte do método, principalmente quando o tumor se localiza em áreas de drenagem ambígua8. Neste estudo, encontramos dupla drenagem linfática em dois casos (bilateralismo), indicando que não devemos considerar apenas as linhas de Sappey para fazer a avaliação clínica9.
Glass et al.10 relataram, em 1996, a utilização da linfocintigrafia intraoperatória associada a corante azul para localização do LNS. O detector portátil de radiação (gamma-probe) é utilizado no transoperatório para direcionar a dissecção do LNS e, posteriormente, confirmar a remoção do mesmo. A injeção pré-operatória de azul patente na lesão facilita a identificação do trajeto linfático e do linfonodo corado durante a cirurgia. A combinação das técnicas minimiza grandes dissecções, reduz complicações pós-operatórias e, em nossa casuística, mostrou ser fundamental para 100% de sucesso na localização do LNS.
Além do exame anatomopatológico, recomenda-se a realização de imuno-histoquímica com anticorpos dirigidos a antígenos S-100 e HMB-45, pelo aumento da sensibilidade na detecção de metástases11-14.
Em 2010, Silva et al.15 realizaram uma revisão sistemática de estudos observacionais para avaliar as indicações da biópsia do LNS em melanomas finos, e concluíram que os seguintes resultados eram estatisticamente significantes à presença de micrometástases: Breslow > 0,75 mm, nível IV-V de Clark, índice mitótico > 5/mm2 e ausência de regressão. Tais achados corroboram os critérios de indicação utilizados neste trabalho.
CONCLUSÕES
O cirurgião plástico deve ter conhecimento adequado do diagnóstico, tratamento e acompanhamento dos pacientes com melanoma cutâneo. Nessas etapas, saber quando e como realizar a pesquisa do LNS para identificação de micrometástases regionais tem fundamental importância para o prognóstico da doença. A sistematização do uso combinado da linfocintigrafia e do azul patente permite a localização precisa do LNS, apresenta uma curva de aprendizado rápida e tem baixa morbidade operatória.
REFERÊNCIAS
1. Brasil. Ministério da Saúde. Estimativa 2012: incidência de câncer no Brasil. Instituto Nacional do Câncer. Rio de Janeiro: INCA; 2012.
2. Morton DL, Thompson JF, Cochran AJ, Mozzillo N, Elashoff R, Essner H, et al. Sentinel-node biopsy or nodal observation in melanoma. N Engl J Med. 2006;335(13):1307-17.
3. Morton DL, Wen DR, Wong JH, Economou JS, Cagle LA, Storm FK, et al. Technical details of intraoperative lymphatic mapping for early stage melanoma. Arch Surg. 1992;127(4):392-9.
4. Gershenwald JE, Thompson W, Mansfield PF, Lee JE, Colome MI, Tseng CH, et al. Multi-institutional melanoma lymphatic mapping experience: the prognostic value of sentinel lymph node status in 612 stage I or II melanoma patients. J Clin Oncol. 1999;17(3):976-83.
5. Neves RI, Belfort FA, Brandão M, Silva DCP. Relatório final do consenso nacional sobre linfonodo sentinela (LNS) do Grupo Brasileiro de Melanoma. Acta Oncol Bras. 2003;23:499-503.
6. Wainstein AJA, Belfort FA. Conduta para o melanoma cutâneo. Rev Col Bras Cir. 2004;31(3):204-14.
7. Alex JC, Weaver DL, Fairbank JT, Rankin BS, Krag DN. Gamma-probe-guided lymph node localization in malignant melanoma. Surg Oncol. 1993;2(5):303-8.
8. Castro LGM, Duprat JP, Landman G. Dupla drenagem para cadeias linfonodais distintas, detectada por técnica de biópsia de linfonodo sentinela em pacientes com melanoma cutâneo: relato de dois casos. An Bras Dermatol. 2005;80(5):499-502.
9. Uren RF, Howman-Giles RB, Chung D, Thompson JF. Role of lymphoscintigraphy for selective sentinel lymphadenectomy. Cancer Treat Res. 2005;127:15-38.
10. Glass LF, Messina JL, Cruse W, Wells K, Rapaport D, Miliotes G, et al. The use of intraoperative radiolymphoscintigraphy for sentinel node biopsy in patients with malignant melanoma. Dermatol Surg. 1996;22(8):715-20.
11. Cochran AJ, Wen DR, Morton DL. Occult tumor cells in the lymph nodes of patients with pathological stage I malignant melanoma. An immunohistological study. Am J Surg Pathol. 1988;12(8):612-8.
12. Baisden BL, Askin FB, Lange JR, Westra WH. HMB-45 immunohistochemical staining of sentinel lymph nodes: a specific method for enhancing detection of micrometastases in patients with melanoma. Am J Surg Pathol. 2000;24(8):1140-6.
13. Duprat JP, Silva DC, Coimbra FJ, Lima IA, Lima EN, Almeida OM, et al. Sentinel lymph node biopsy in cutaneous melanoma: analysis of 240 consecutive cases. Plast Reconstr Surg. 2005;115(7):1944-51.
14. de la Fuente-García A, Ocampo-Candiani J. Melanoma cutáneo. Gac Med Mex. 2010;146(2):126-35.
15. Silva FB, Oliveira Filho RS, Iared W, Atallah AN, Santos IDAO, Ferreira LM. Indicações de biópsia do linfonodo sentinela em melanomas finos. Einstein. 2010;8(2):235-40.
Mestre em Cirurgia, membro titular da Sociedade Brasileira de Cirurgia Plástica, Porto Alegre, RS, Brasil
Correspondência para:
Marcelo Marafon Maino
Avenida Soledade, 569 - cj. 1.106 - Petrópolis
Porto Alegre, RS, Brasil - CEP 90470-340
E-mail: mmaino@terra.com.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 26/7/2012
Artigo aceito: 15/12/2013
Trabalho realizado no Sistema de Saúde Mãe de Deus, Porto Alegre, RS, Brasil.



 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter