

Original Article - Year 2013 - Volume 28 -
Escolha do vaso receptor em reconstrução de mama microcirúrgica
Recipient vessel options in microsurgical breast reconstruction
RESUMO
INTRODUÇÃO: A transferência microvascular de tecido autógeno se tornou o padrão de referência para a reconstrução da mama. Como em qualquer reconstrução com tecido livre, a escolha do vaso receptor é fundamental para o planejamento adequado na reconstrução mamária. O objetivo do presente estudo é determinar quais dentre os vasos receptores disponíveis (a artéria mamária interna e seus vasos perfurantes ou os vasos circunflexos escapulares) são mais adequados para a reconstrução microvascular da mama.
MÉTODO: Foi realizada análise retrospectiva de 117 pacientes consecutivas submetidas a reconstrução da mama microvascular, entre janeiro de 2005 e dezembro de 2007. Foi estabelecido um algoritmo que pode ser aplicado para a seleção do vaso receptor com base em alguns parâmetros, como dissecção axilar, tempo da reconstrução (imediata ou tardia) e presença de radioterapia pré-operatória. Foram avaliadas as complicações relacionadas ao retalho, a taxa de conversão e os resultados clínicos.
RESULTADOS: A artéria mamária interna e seus vasos perfurantes e os vasos circunflexos escapulares são adequados para a reconstrução da mama, com taxas semelhantes de complicações e de viabilidade. Observou-se, também, maior risco de perda do retalho com o uso do retalho da artéria epigástrica inferior superficial em comparação ao retalho da artéria epigástrica inferior profunda ou retalho musculocutâneo abdominal transverso de músculo reto do abdome com preservação do músculo.
CONCLUSÕES: A reconstrução mamária microcirúrgica é um método seguro e confiável, com alta viabilidade do retalho e baixas taxas de complicação.
Palavras-chave: Mama. Microcirurgia. Retalhos cirúrgicos.
ABSTRACT
BACKGROUND: Microvascular transfer of autogenous tissue have become the gold standard for breast reconstruction. As in any free tissue reconstruction, recipient vessel choice is fundamental for adequate planning in breast reconstruction. The purpose of the present study is to determine which of the available recipient vessels (the internal mammary artery and its perforators vessels or circumflex scapular vessels) are adequate for microvascular breast reconstruction.
METHODS : A retrospective analysis of 117 consecutive patients who underwent microvascular breast reconstruction between January 2005 and December 2007 was performed. An algorithm that could be applied to the selection of the recipient vessel based in the axillary node dissection, immediate or late reconstruction, preoperative radiotherapy was established. Flap related complications, conversion rate and clinical outcomes were analised.
RESULTS: The internal mammary perforator, the internal mammary and the circumflex scapular are adequate recipient vessels for breast reconstruction, with similar rates of complications and viability. We also observed a lower flap viability rate when using superficial inferior epigastric artery flap comparing to deep inferior epigastric artery perfurator and transverse rectus abdominis musculocutaneous with muscle preservation flaps.
CONCLUSIONS: Microsurgical breast reconstruction is a safe and reliable method, with high flap viability and low complications.
Keywords: Breast. Microsurgery. Surgical flaps.
As vantagens da reconstrução mamária microvascular são bem conhecidas. O retalho tem maior vascularização, permite melhor formatação e um resultado mais natural, com menor morbidade abdominal.
Como acontece com qualquer reconstrução de tecido livre, a escolha do vaso receptor é essencial para o planejamento adequado da reconstrução mamária. A principal preocupação é que qualquer discrepância no diâmetro do vaso possa causar eventos trombóticos. Além disso, a escolha inadequada de vasos pode afetar a orientação e a colocação do retalho, o que pode ter impacto significativo nos resultados funcionais e estéticos1.
Esses conceitos são extremamente importantes ao selecionar os vasos receptores para a reconstrução mamária com retalho livre.
Historicamente, os vasos toracodorsais eram os vasos receptores de preferência para a reconstrução mamária, mas os vasos mamários internos estão se tornando cada vez mais populares, em decorrência da redução progressiva da dissecção axilar de rotina.
Muitos vasos podem ser utilizados como vasos receptores na reconstrução mamária, como a artéria mamária interna e seus vasos perfurantes, toracodorsal e vaso circunflexo interno; entretanto, cada um deles tem características individuais, que podem vir a ser uma vantagem ou desvantagem, dependendo do caso.
O objetivo deste estudo é determinar se a mamária interna e seus vasos perfurantes ou os vasos circunflexos escapulares são receptores adequados para a reconstrução mamária microvascular, comparando as complicações relacionadas ao retalho, as taxas de conversão e os desfechos clínicos.
MÉTODO
Foi realizada análise retrospectiva de 117 pacientes submetidas a reconstrução mamária microvascular, entre janeiro de 2005 e dezembro de 2007.
Essas pacientes receberam retalhos da artéria epigástrica inferior superficial (SIEA, do inglês superficial inferior epigastric artery), retalhos da artéria epigástrica inferior profunda (DIEP, do inglês deep inferior epigastric artery perfurator) ou retalho musculocutâneo abdominal transverso de músculo reto do abdome com preservação do músculo (TRAM-ms, do inglês transverse rectus abdominis musculocutaneous flap). A escolha de retalho foi determinada após avaliação dos vasos perfurantes epigástricos inferiores profundos. Se o tamanho do vaso perfurante fosse < 1,5 mm, utilizava-se o retalho TRAM-ms ao invés do retalho DIEP.
Dados demográficos e fatores de risco para morbidade do retalho, como tabagismo e radiação pré-operatória, foram avaliados de acordo com o tempo de reconstrução (imediata ou tardia) e os vasos receptores utilizados. Os desfechos clínicos foram obtidos por meio de revisão de prontuários médico-hospitalares.
Os desfechos perda total do retalho, perda parcial do retalho, complicações vasculares, necrose de gordura e acometimento da pele da mastectomia foram analisados. As complicações vasculares incluíram a necessidade de revisão da anastomose intraoperatória e exploração pós-operatória de um retalho em decorrência de insuficiência vascular. A perda parcial do retalho foi definida como isquemia parcial do retalho, resultando em perda da camada de pele. Necrose gordurosa foi definida como qualquer área clinicamente evidente de rigidez da mama por mais de um ano, quer tenha sido confirmada por exames radiológicos ou patológicos ou tenha sido necessária outra intervenção.
As Figuras 1 a 3 ilustram detalhes da dissecção da artéria mamária interna e de vasos perfurantes da mesma.
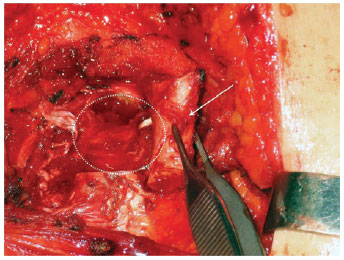
Figura 1 - Dissecção dos vasos mamários internos. Ressecção da cartilagem costal para dissecção dos vasos mamários internos. A seta branca indica a cartilagem costal sendo ressecada. O círculo branco delimita a região de provável identificação dos vasos mamários internos.
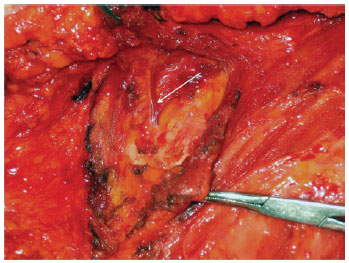
Figura 2 - Afastadores expondo a axila. Dissecção dos vasos perfurantes da artéria mamária interna (seta branca).
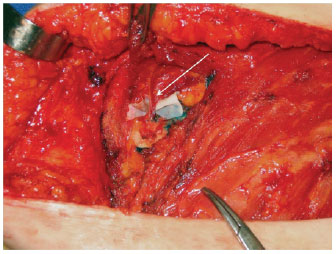
Figura 3 - Vasos perfurantes da artéria mamária interna (seta branca).
Todos os dados foram analisados por estatística descritiva.
RESULTADOS
Foram obtidos os dados de 117 pacientes, 11 das quais foram submetidas a reconstrução bilateral, totalizando 128 retalhos.
A média de idade das pacientes foi de 46,1 ± 6,3 anos, com idade variando de 23 anos a 72 anos. Sessenta e sete retalhos foram realizados no lado esquerdo e 50 retalhos, no lado direito.
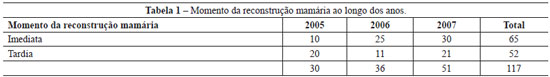
Sessenta e cinco (55,6%) pacientes foram submetidas a reconstrução imediata e 52 (44,4%) foram submetidas a reconstrução tardia; com o passar dos anos, observou-se aumento da reconstrução imediata (Tabela 1).
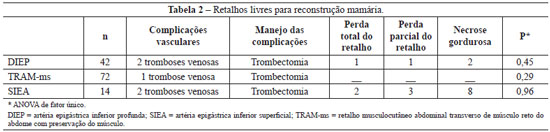
Foram realizados 42 (32,8%) retalhos DIEP, 14 (10,9%) SIEA e 72 (56,3%) TRAM-ms. Houve 5 complicações vasculares que exigiram reintervenção, todas causadas por trombose venosa. Três dessas complicações evoluíram para perda total do retalho, sendo 1 no grupo DIEP e 2 no grupo SIEA. A taxa de viabilidade do retalho nesta série foi de 97,7% (125 retalhos), mas foi menor no grupo SIEA. No grupo SIEA, houve menor taxa de necrose gordurosa (57,1%), que levou à indicação mais específica da reconstrução mamária utilizando esse retalho (Tabela 2).
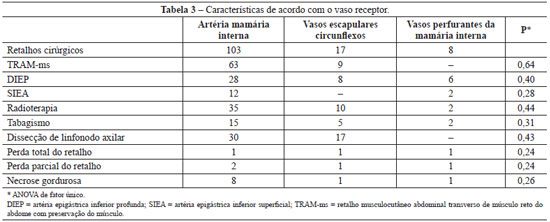
Em relação ao vaso receptor, observou-se 99% de viabilidade utilizando a artéria mamária interna, 94,1% com os vasos escapulares circunflexos e 87,5% com os vasos perfurantes da mamária interna. Radioterapia pré-operatória foi utilizada em 40,2% das pacientes, e a anastomose dessas pacientes foi preferencialmente feita na artéria mamária interna. Foi feita dissecção dos linfonodos axilares em 36,7% das pacientes (Tabela 3).
Foi necessário converter os vasos da mamária interna para os vasos escapulares circunflexos em 11 casos, em decorrência da fibrose induzida por radioterapia. Não houve necessidade de conversão dos vasos escapulares circunflexos ou vasos perfurantes da mamária interna.
Em relação aos fatores que influenciaram a seleção dos vasos receptores, se a paciente fosse submetida a reconstrução imediata e dissecção de linfonodo axilar no momento da reconstrução, os vasos escapulares circunflexos eram preferencialmente utilizados; por outro lado, na reconstrução tardia ou na presença de radioterapia pré-operatória, foram utilizados os vasos perfurantes mamários internos ou os vasos mamários internos. Em nossa série, os vasos toracodorsais não foram utilizados como receptores para reconstrução mamária.
DISCUSSÃO
Embora haja várias técnicas diferentes para reconstrução mamária, incluindo o uso de prótese de silicone2, a transferência de tecido autólogo é considerada o método ideal para reconstrução mamária3-7.
Os métodos autólogos de reconstrução mamária estão associados a índices mais elevados de satisfação do paciente e redução de resultados indesejáveis, como contratura capsular e assimetria2.
Desde os primeiros relatos de reconstrução mamária microcirúrgica8,9, o interesse e a superioridade da transferência de tecido microvascular são cada vez maiores10-12, especialmente porque o fluxo sanguíneo é mais abundante, permitindo que o cirurgião transfira maior quantidade de tecido, além de possibilitar melhor simetria e redução da incidência de complicações isquêmicas marginais13,14. Além disso, uma quantidade pequena ou nenhuma de músculo é sacrificada, resultando em menor probabilidade de morbidade da zona doadora15,16.
A seleção de vasos doadores é extremamente importante para um desfecho microcirúrgico bem-sucedido, já que a confiabilidade e a acessibilidade do vaso doador podem afetar a sobrevida do retalho, o tempo cirúrgico e a orientação do retalho obtido (ipsilateral ou contralateral)17.
Por muitos anos, a principal escolha de vasos receptores para reconstrução mamária microvascular autóloga após mastectomia radical modificada foram os vasos toracodorsais. A taxa de fluxo sanguíneo na artéria toracodorsal receptora demonstrou ser adequada, o que foi comprovado pelo uso de um fluxômetro ultrassônico em vasos receptores após anastomose microcirúrgica. O estudo demonstrou que a absorção de sangue nos retalhos TRAM vascularizados pela artéria mamária interna parece não ser maior que a dos retalhos livres anastomosados aos vasos toracodorsais. Como conclusão, a vascularização de um retalho TRAM livre é independente do fluxo na artéria receptora (já que o fluxo da mamária interna foi muito maior) e depende do leito vascular do retalho, que reduz a resistência vascular e equaliza o fluxo, independentemente do fluxo do vaso receptor18. Entretanto, muitos cirurgiões apontaram desvantagens ao seu uso, como a dificuldade de posicionamento durante o procedimento, a necessidade de um pedículo longo para atingir a região axilar e a tendência de o retalho se movimentar lateralmente para minimizar a tensão da anastomose dos vasos1.
Além disso, com o advento da biópsia do linfonodo sentinela, os vasos toracodorsais não são mais disponíveis e expostos de forma sistemática, tornando-os uma opção de vasos receptores menos conveniente, especialmente com a possibilidade de biópsia de linfonodo sentinela falso-negativa, que pode resultar em dissecção axilar complementar posterior17.
Essas dificuldades inspiraram a busca por outros vasos receptores e o sistema da artéria mamária interna começou a ser utilizado7,19-21. A artéria mamária interna normalmente não sofre fibrose por radiação e não é violada durante um segundo procedimento de ablação mamária20,22,23. Sua dissecção requer a remoção de cartilagem costal. A crítica em relação à preservação desse vaso é que ele pode ser necessário em procedimentos de revascularização cardíaca; portanto, a avaliação de risco cardiovascular antes da cirurgia é essencial.
Lantieri et al.24 publicaram uma série de 40 retalhos livres para a reconstrução mamária utilizando vasos escapulares circunflexos como vasos receptores, para evitar as desvantagens relacionadas à artéria mamária interna, e os vasos toracodorsais são apresentados como a primeira opção desses autores. O diâmetro dos vasos varia de 1,5 mm a 3 mm, e em 82,5% dos casos foi um ramo da artéria subescapular e em 17,5%, um ramo da artéria axilar. Kawamura et al.25, em um estudo anatômico, observaram que o diâmetro médio da artéria escapular circunflexa foi de 2,4 mm.
Recentemente, Munhoz et al.26 publicaram uma série de casos em que foram utilizados os vasos perfurantes da artéria mamária interna como receptores, defendendo o uso de cartilagem costal e a preservação dos vasos da artéria mamária interna27. Entretanto, neste estudo, não foi observado alto índice de compatibilidade de vasos, mesmo em casos de reconstrução imediata.
É essencial escolher o vaso receptor tendo em mente um vaso alternativo em caso de trombose e perda do retalho. Neste estudo, não utilizamos os vasos toracodorsais como receptores, para evitar perder o retalho do grande dorsal como opção para reconstrução.
Com base nesses argumentos, foi estabelecido um algoritmo que pode ser aplicado para a seleção do vaso receptor, dependendo do momento da reconstrução mamária (imediata ou tardia), de radioterapia pré-operatória e de dissecção de linfonodos axilares (Figura 4).
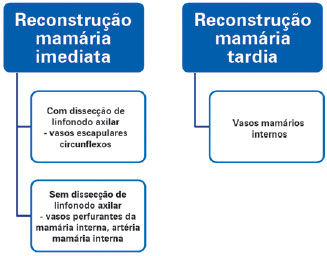
Figura 4 - Algoritmo sumarizando a escolha dos vasos receptores em reconstrução mamária microcirúrgica.
CONCLUSÕES
Os vasos perfurantes da mamária interna, a artéria mamária interna e os vasos escapulares circunflexos são vasos receptores adequados para a reconstrução mamária, com taxas de complicação e viabilidade semelhantes. Foi observada, também, taxa de viabilidade do retalho menor com o uso de retalho SIEA em comparação aos retalhos DIEP e TRAM-ms.
Foi demonstrado neste estudo que é possível estabelecer um protocolo para a escolha dos vasos receptores em reconstrução mamária, com base na dissecção de linfonodos axilares simultaneamente à reconstrução mamária da radioterapia, como os dois principais fatores a serem analisados para escolha da melhor opção.
A reconstrução mamária microcirúrgica é um método seguro e confiável, com alta viabilidade do retalho e baixas taxas de complicação.
REFERÊNCIAS
1. Saint-Cyr M, Youssef A, Bae HW, Robb GL, Chang DW. Changing trends in recipient vessel selection for microvascular autologous breast reconstruction: an analysis of 1483 consecutive cases. Plast Reconstr Surg. 2007;119(7):1993-2000.
2. Park MC, Lee JH, Chung J, Lee SH. Use of internal mammary vessel perforator as a recipient vessel for free TRAM breast reconstruction. Ann Plast Surg. 2003;50(2):132-7.
3. Schusterman MA. The free TRAM flap. Clin Plast Surg. 1998;25(2):191-5.
4. Kroll SS, Baldwin B. A comparison of outcomes using three different methods of breast reconstruction. Plast Reconstr Surg. 1992;90(3):455-62.
5. McCraw JB, Horton CE, Grossman JA, Kaplan I, McMellin A. An early appraisal of the methods of tissue expansion and the transverse rectus abdominis musculocutaneous flap in reconstruction of the breast following mastectomy. Ann Plast Surg. 1987;18(2):93-113.
6. Nejedlý A, Tvrdek M, Kletenský J. Breast reconstruction using free tram flap transfer: ten years experience. Acta Chir Plast. 2001;43(2):35-8.
7. Schusterman MA, Kroll SS, Weldon ME. Immediate breast reconstruction: why the free TRAM over the conventional TRAM flap? Plast Reconstr Surg. 1992;90(2):255-61.
8. Fujino T, Harasina T, Aoyagi F. Reconstruction for aplasia of the breast and pectoral region by microvascular transfer of a free flap from the buttock. Plast Reconstr Surg. 1975;56(2):178-81.
9. Holmström H. The free abdominoplasty flap and its use in breast reconstruction. An experimental study and clinical case report. Scand J Plast Reconstr Surg. 1979;13(3):423-27.
10. Elliott LF, Eskenazi L, Beegle PH Jr, Podres PE, Drazan L. Immediate TRAM flap breast reconstruction: 128 consecutive cases. Plast Reconstr Surg. 1993;92(2):217-27.
11. Kroll SS. Necrosis of abdominoplasty and other secondary flaps after TRAM flap breast reconstruction. Plast Reconstr Surg. 1994;94(5): 637-43.
12. Gherardini G, Arnander C, Gylbert L, Wickman M. Pedicled compared with free transverse rectus abdominis myocutaneous flaps in breast reconstruction. Scand J Plast Reconstr Surg Hand Surg. 1994;28(1): 69-73.
13. Mehrara BJ, Santoro T, Smith A, Arcilla EA, Watson JP, Shaw WW, et al. Alternative venous outflow vessels in microvascular breast reconstruction. Plast Reconstr Surg. 2003;112(2):448-55.
14. Cunha MS, Munhoz AM, Sturtz G, Montag E, Ferreira MC. Evaluation of the inferior epigastric artery perforator flap perfusion in breast reconstruction. Rev Soc Bras Cir Plást. 2006;21(4):191-5.
15. Kroll SS, Schusterman MA, Reece GP, Miller MJ, Robb G, Evans G. Abdominal wall strength, bulging, and hernia after TRAM flap breast reconstruction. Plast Reconstr Surg. 1995;96(3):616-9.
16. Nahabedian MY, Manson PN. Contour abnormalities of the abdomen after transverse rectus abdominis muscle flap breast reconstruction: a multifactorial analysis. Plast Reconstr Surg. 2002;109(1):81-7.
17. Moran SL, Nava G, Behnam AB, Serletti JM. An outcome analysis comparing the thoracodorsal and internal mammary vessels as recipient sites for microvascular breast reconstruction: a prospective study of 100 patients. Plast Reconstr Surg. 2003;111(6): 1876-82.
18. Lorenzetti F, Kuokkanen H, von Smitten K, Asko-Seljavaara S. Intraoperative evaluation of blood flow in the internal mammary or thoracodorsal artery as a recipient vessel for a free TRAM flap. Ann Plast Surg. 2001;46(6):590-3.
19. Feng LJ. Recipient vessels in free-flap breast reconstruction: a study of the internal mammary and thoracodorsal vessels. Plast Reconstr Surg. 1997;99(2):405-16.
20. Dupin CL, Allen RJ, Glass CA, Bunch R. The internal mammary artery and vein as a recipient site for free-flap breast reconstruction: a report of 110 consecutive cases. Plast Reconstr Surg. 1996;98(4):685-9.
21. Clark CP 3rd, Rohrich RJ, Copit S, Pittman CE, Robinson J. An anatomic study of the internal mammary veins: clinical implications for free-tissue-transfer breast reconstruction. Plast Reconstr Surg. 1997; 99(2):400-4.
22. Blondeel PN. One hundred free DIEP flap breast reconstructions: a personal experience. Br J Plast Surg. 1999;52(2):104-11.
23. Evans GR, David CL, Loyer EM, Strom E, Waldron C, Ortega R, et al. The long-term effects of internal mammary chain irradiation and its role in the vascular supply of the pedicled transverse rectus abdominis musculocutaneous flap breast reconstruction. Ann Plast Surg. 1995; 35(4):342-8.
24. Lantieri L, Serra M, Dallaserra M, Baruch J. Preservation of the muscle in the use of rectus abdominis free flap in breast reconstruction: from TRAM to DIEP (Deep inferior epigastric perforator) flap. Technical notes and results. Ann Chir Plast Esthet. 1997;42(2):156-9.
25. Kawamura K, Yajima H, Kobata Y, Shigematsu K, Takakura Y. Anatomy of Y-shaped configurations in the subscapular arterial system and clinical application to harvesting flow-through flaps. Plast Reconstr Surg. 2005;116(4):1082-9.
26. Munhoz AM, Ishida LH, Montag E, Sturtz GP, Saito FL, Rodrigues L, et al. Perforator flap breast reconstruction using internal mammary perforator branches as a recipient site: an anatomical and clinical analysis. Plast Reconstr Surg. 2004;114(1):62-8.
27. Munhoz AM. Internal mammary perforator recipient vessels for breast reconstruction using free TRAM, DIEP, and SIEA flaps. Plast Reconstr Surg. 2008;122(1):315-6.
1. Membro especialista da Sociedade Brasileira de Cirurgia Plástica (SBCP), mestre em Clínica Cirúrgica pela Universidade Federal do Paraná (UFPR), cirurgiã plástica do Serviço de Cirurgia Plástica do Hospital Erasto Gaertner, Curitiba, PR, Brasil
2. Membro titular da SBCP, mestre e doutora em Clínica Cirúrgica pela UFPR, cirurgiã plástica do Serviço de Cirurgia Plástica do Hospital Erasto Gaertner, Curitiba, PR, Brasil
3. Membro titular da SBCP, mestre e doutor em Cirurgia Plástica pela Universidade de São Paulo, cirurgião plástico do Serviço de Cirurgia Plástica do Hospital Erasto Gaertner, Curitiba, PR, Brasil
4. Médico residente do Serviço Cirurgia Plástica e Reparadora do Hospital de Clínicas da UFPR, Curitiba, PR, Brasil
Correspondência para:
Maria Cecília Closs Ono
Rua Paulo Martins, 158 - casa 3 - Mercês
Curitiba, PR, Brasil - CEP 80710-010
E-mail: mccono@gmail.com
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 15/1/2013
Artigo aceito: 13/4/2013
Trabalho realizado no Hospital Erasto Gaertner, Curitiba, PR, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter