

Original Article - Year 2013 - Volume 28 -
Uso da ferramenta Pressure Ulcer Scale for Healing para avaliar a cicatrização de úlcera crónica de perna
Use of the Pressure Ulcer Scale for Healing tool to evaluate the healing of chronic leg ulcers
RESUMO
INTRODUÇÃO: O objetivo deste estudo é descrever a evolução da cicatrização de úlcera crônica de perna, utilizando o instrumento Pressure Ulcer Scale for Healing (PUSH).
MÉTODO: Os dados foram coletados no período de julho de 2010 a maio de 2011. A inclusão dos pacientes no estudo obedeceu à ordem de chegada. A lesão foi avaliada semanalmente, sendo aplicada a escala PUSH.
RESULTADOS: Foram incluídos no estudo 15 (30%) pacientes diabéticos com pé ulcerado e 35 (70%) pacientes com úlcera venosa. No início da coleta dos dados, a média do comprimento e da largura foi de 9,26, caracterizando que a lesão mensurava de 12,1 cm2 a 24 cm2. Com 9 meses de tratamento, a úlcera apresentou média de comprimento e de largura de 2,04, caracterizando que a lesão mensurava de 0,3 cm2 a 0,6 cm2. Com relação à quantidade do exsudato, no início da coleta de dados a média foi de 1,71, caracterizando que a lesão apresentava quantidade moderada e, 9 meses após o início do tratamento, houve redução do exsudato, com média de 0,14, significando ausência de exsudato. Aos 9 meses de tratamento, 19 (38%) pacientes apresentavam úlcera fechada; 17 (34%), úlceras com tecido de granulação; e 14 (28%), tecido epitelizado.
CONCLUSÕES: O instrumento PUSH possibilitou acompanhar o processo de cicatrização da lesão por meio da avaliação de comprimento versus largura, quantidade do exsudato e tipo de tecido existente na ferida, favorecendo, assim, a escolha da cobertura ideal para cada fase da cicatrização.
Palavras-chave: Úlcera da perna. Pé diabético. Úlcera varicosa. Cicatrização. Avaliação em enfermagem.
ABSTRACT
INTRODUCTION: In the present study, we aimed to describe the evolution of the healing of chronic leg ulcers using the Pressure Ulcer Scale for Healing (PUSH) tool.
METHODS: The data were collected from July 2010 to May 2011. The inclusion of patients in the study followed the order of arrival. The lesion was evaluated weekly according to the PUSH tool.
RESULTS: The study included 15 (30%) patients with diabetes and foot ulcers and 35 (70%) patients with venous ulcers. At the beginning of the data collection process, the average ulcer length and width were 9.26 cm2 (range, 12.1-24.0 cm2). At 9 months of treatment, the average ulcer length and width was 2.04 cm2 (range, 0.3-0.6 cm2). At the beginning of the study, the average amount of exudate was 1.71 (moderate amount), whereas at 9 months after the beginning of treatment, the average amount of exudate was 0.14 (absence of exudate). At 9 months of treatment, 19 (38%) patients had closed ulcers, 17 (34%) had ulcers with granulation tissue, and 14 (28%) had ulcers with epithelialized tissue.
CONCLUSIONS: Use of the PUSH tool enabled monitoring of the ulcer healing process through the evaluation of length vs. width, exudate amount, and type of tissue present in the wound, thus favoring the selection of the correct dressing for each stage of wound healing.
Keywords: Leg ulcer. Diabetic foot. Varicose ulcer. Wound healing. Nursing assessment.
Os pacientes com feridas, embora portadores de características comuns que os unem em um grupo especial, são pessoas com necessidades e reações próprias implícitas a sua identidade e subjetividade. Assim, a resposta à problemática causada pelo rompimento da pele guarda relação com as condições pessoais de cada um, tais como a qualidade do suporte familiar, financeiro e assistencial recebido em todas as fases do tratamento, pois, muitas vezes, esses indivíduos convivem com dor, exsudato, odor, preconceito e isolamento por parte de familiares e amigos1.
A incidência e a prevalência de úlceras crônicas são ainda muito altas, acarretando elevados custos financeiros, tanto ao indivíduo acometido quanto à sociedade, além das consequências sociais, emocionais e psicológicas dos portadores. Sendo assim, é de suma importância que novos trabalhos na área sejam desenvolvidos, a fim de aperfeiçoar os recursos e as tecnologias existentes no tratamento de feridas, como também para torná-los mais baratos e acessíveis, principalmente para as classes econômicas menos favorecidas e as sociedades menos desenvolvidas e com menor recurso financeiro2.
No Brasil, as feridas acometem a população de forma geral, independentemente de sexo, idade ou etnia, determinando alto índice de pessoas com alterações na integridade da pele, constituindo assim um grave problema de saúde pública. Porém, não há dados estatísticos que comprovem esse fato, em decorrência da escassez de registros desses atendimentos. Contudo, o surgimento de feridas onera os gastos públicos e prejudica a qualidade de vida da população3.
Embora a reparação tecidual seja processo sistêmico, é necessário favorecer as condições locais, por meio de terapia tópica adequada, para viabilizar o processo fisiológico4. Para isso, é necessário que o profissional saiba avaliar a ferida e realizar a indicação ideal da cobertura, conforme o tipo de tecido e exsudato1-3.
O conhecimento relativo ao cuidar da pele é essencial quando se tem por objetivo melhorar a qualidade de vida das populações, por meio de intervenções que acelerem o tempo de cicatrização e reduzam riscos, complicações e sofrimento, e otimizar a relação custo/benefício para tratamento das lesões agudas e, principalmente, crônicas em clientelas mais suscetíveis, como idosos e diabéticos, entre outros5. Por isso, é importante que esse profissional utilize um instrumento de avaliação, que lhe dará parâmetros, possibilitando a escolha da cobertura ideal para cada fase do processo cicatricial.
O processo de avaliação de ferida tem importância fundamental para o desenvolvimento de um bom plano terapêutico. A adequação do cuidado tópico e da avaliação da lesão é possível somente quando as observações e os resultados das intervenções são documentados6.
Avaliar uma ferida pode ocasionar interpretações variadas, em decorrência de sua diversidade quanto a natureza, forma e localização, além da percepção própria de cada enfermeiro, tendo em vista a diferença de conhecimentos que existe entre os profissionais que realizam essa prática. Uma mesma ferida pode ser avaliada e ter diferentes registros, podendo gerar interpretações divergentes ou conflitantes7. Dentre os parâmetros avaliados temos localização anatômica, tamanho da lesão, cor, tipo de tecido lesado e sua extensão, presença de corpos estranhos, fístulas, túneis, condição da pele ao redor e característica do exsudato3,8,9. Essa avaliação contribui para que o profissional possa realizar a indicação adequada para auxiliar na cicatrização da lesão. É importante que esse profissional utilize um instrumento que possibilite acompanhamento e avaliação da lesão durante o processo de cicatrização.
Este trabalho teve por objetivo descrever a evolução da cicatrização de úlceras crônicas de perna, utilizando o instrumento Pressure Ulcer Scale for Healing (PUSH).
MÉTODO
Este é um estudo clínico, descritivo e analítico, realizado no Ambulatório de Cirurgia Plástica do Hospital São Paulo - Setor de Feridas e no Ambulatório de Feridas do Conjunto Hospitalar de Sorocaba.
Os dados foram coletados no período de julho de 2010 a maio de 2011, após aprovação pelo Comitê de Ética em Pesquisa da Universidade Federal de São Paulo (CEP 0793/10). A inclusão dos pacientes no estudo obedeceu à ordem de chegada. A lesão foi avaliada semanalmente, durante 9 meses, sendo aplicada a escala PUSH10.
Fizeram parte do estudo 50 pacientes portadores de feridas crônicas de perna.
Os critérios de inclusão no estudo foram: idade > 18 anos, e presença de feridas crônicas em membros inferiores.
Os critérios de exclusão do estudo foram: deficiência visual e oral, e presença de úlcera em outras localizações anatômicas que não em membros inferiores.
Para avaliação da ferida, foi utilizado o instrumento PUSH, que considera 3 parâmetros para avaliação do processo de cicatrização da ferida e resultados de intervenção. O primeiro parâmetro é a área da ferida, que é aferida considerando-se o maior comprimento (no sentido cefalocaudal) versus a maior largura (em linha horizontal da direita para a esquerda) da ferida, em cm2. Após a multiplicação das 2 medidas para obtenção da área da ferida, encontram-se valores que variam de 0 a > 24 cm2 e escores que variam de 0 a 10, conforme a área obtida. O segundo parâmetro refere-se à quantidade de exsudato presente na ferida, avaliada após a remoção da cobertura e antes da aplicação de qualquer agente tópico. É classificada como ausente, pequena, moderada e grande, que correspondem a escores de 0 (ausente) a 3 (grande). O terceiro parâmetro é a aparência do leito da ferida, definida como o tipo de tecido prevalente nessa região, sendo especificada como: tecido necrótico (escara), de coloração preta, marrom ou castanha, que adere firmemente ao leito ou às bordas da ferida, e pode se apresentar mais endurecido ou mais amolecido, comparativamente à pele periférica; esfacelo, tecido de coloração amarela ou branca, que adere ao leito da ferida e se apresenta como cordões ou crostas grossas, podendo ainda ser mucinoso; tecido de granulação, de coloração rósea ou avermelhada, de aparência brilhante, úmida e granulosa; tecido epitelial, aparece como novo tecido róseo ou brilhante que se desenvolve a partir das bordas ou como "ilhas" na superfície da lesão (feridas superficiais); e ferida fechada ou recoberta, aquela completamente recoberta com epitelio. Esses tecidos correspondem aos escores 0 (ferida fechada), 1 (tecido epitelial), 2 (tecido de granulação), 3 (esfacelo) e 4 (tecido necrótico).
Os subescores para esses parâmetros ou subescalas, ao serem somados, geram um escore total, cuja variação possível é de 0 a 17. Escores maiores indicam piores condições da úlcera e escores que diminuem indicam melhora no processo de cicatrização. Portanto, medindo apenas 3 variáveis, o instrumento PUSH gera escores que, em sua magnitude e direção, podem descrever as condições e a evolução da cicatrização das úlceras. O instrumento em questão foi criado para o acompanhamento da evolução de úlceras por pressão, mas no Brasil foi adaptado e validado para acompanhamento de úlceras de perna5,6,10.
Para a análise estatística, foram aplicados os testes qui-quadrado, de Friedman e de Dunn, considerando-se um nível de significância < 5% (P < 0,05).
RESULTADOS
Neste estudo, fizeram parte 15 (30%) pacientes diabéticos com pé ulcerado e 35 (70%) pacientes com úlcera venosa, totalizando 50 pacientes. Trinta (60%) pacientes eram fumantes, e não houve diferença estatisticamente significante entre os pacientes fumantes e não-fumantes (P = 0,157).
Na Tabela 1, verificamos que 21 (42%) dos participantes da pesquisa tinham entre 65 anos e 73 anos de idade e 19 (38%), entre 60 anos e 64 anos. A média de idade foi de 63,70 anos. Quanto ao gênero, 35 (70%) eram do gênero feminino, havendo diferença estatisticamente significante (P = 0,0007). Com relação à ocupação, 26 (52%) dos pacientes estavam aposentados e 13 (26%) desempregados, com diferença estatisticamente significante (P = 0,0019).
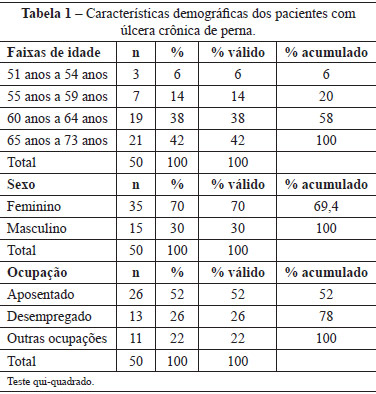
Na Tabela 2, podemos observar evolução da úlcera por meio da utilização do instrumento PUSH. No início da coleta dos dados, a média do comprimento e da largura era de 9,26, caracterizando que a lesão mensurava 12,1 cm2 a 24 cm2; em 3 meses de tratamento, a média era de 7,46, significando que a lesão media entre 4,1 cm2 e 8 cm2; com 6 meses, a média de comprimento era de 6,34, caracterizando que a úlcera media entre 3,1 cm2 e 4 cm2; e com 9 meses de tratamento, a úlcera apresentou diminuição do comprimento e da largura, com média de 2,04, caracterizando que a úlcera mensurava entre 0,3 cm2 e 0,6 cm2 (P < 0,001).
No que se refere à quantidade do exsudato, no início da coleta de dados a média era de 1,71, caracterizando que a lesão apresentava quantidade moderada de exsudato, e 9 meses após o início do tratamento houve redução do exsudato, com média de 0,14, significando ausência do exsudato (P < 0,001).
Com relação ao tipo de tecido no início da coleta de dados, a média do tecido era 3, caracterizando presença de tecido esfacelo. Com 9 meses de tratamento, a úlcera apresentou média de 0,96, significando presença de tecido epitelial na úlcera.
Na Tabela 3, observamos a evolução do processo cicatricial da lesão. Com relação ao comprimento e largura, no início da coleta de dados, 33 (66%) úlceras mensuravam entre 12,1 cm2 e 24 cm2 e 15 (30%), > 24 cm2. Com 3 meses de tratamento, houve discreta melhora: 16 (32%) úlceras apresentavam entre 12,1 cm2 e 24 cm2 e 14 (28%) mediam entre 8,1 cm2 e 12 cm2. Com 6 meses de tratamento, houve melhora significativa: 20 (40%) úlceras mensuravam entre 4,1 cm2 e 8 cm2; e com 9 meses de tratamento, 23 (46%) úlceras mensuravam 0 cm2 e 15 (30%) úlceras, < 0,3 cm2.
Sobre a quantidade de exsudato, no início da coleta de dados, 23 (46,9%) úlceras apresentavam pequena quantidade de exsudato e 14 (28,6%), quantidade de exsudato moderada. Com 3 meses de tratamento, 33 (66%) lesões apresentavam ausência de exsudato; aos 6 meses, 44 (88%); e aos 9 meses, 45 (90%).
Com relação ao tipo de tecido, no início da coleta de dados, 16 (32%) úlceras apresentavam tecido esfacelo e 12 (24%), tecido necrótico. Com 3 meses de tratamento, 34 (68%) lesões apresentavam tecido de granulação e 13 (26%), tecido esfacelo. Com 6 meses de tratamento, houve melhora significativa: 39 (78%) das úlceras apresentavam tecido de granulação e 9 (18%), tecido epitelizado. Com 9 meses de tratamento, 19 (38%) pacientes apresentavam úlcera fechada; 17 (34%), úlceras com tecido de granulação; e 14 (28%), tecido epitelizado e < 0,3 cm2.
Na Tabela 4, observamos a comparação dos itens que compõem a escala PUSH, relacionados aos períodos da coleta de dados (início da coleta de dados, 3 meses de tratamento, 6 meses de tratamento e 9 meses de tratamento). Com relação ao item comprimento vs. largura, durante a comparação com os períodos de coleta dos dados, foram observadas diferenças estatisticamente significantes. No que concerne ao item quantidade de exsudato, o momento inicial da coleta de dados apresentou diferença estatisticamente significante com todos os outros períodos de coleta de dados (3 meses de tratamento, 6 meses de tratamento e 9 meses de tratamento). Já os tempos de coleta de dados (3 meses de tratamento, 6 meses de tratamento e 9 meses de tratamento) não apresentaram diferenças estatisticamente significantes, quando comparados entre si. Quanto ao item tipo de tecido, verificamos que somente a comparação entre os períodos de coleta de dados (início da coleta de dados, 3 meses de tratamento, 6 meses de tratamento e 9 meses de tratamento) apresentou diferença estatisticamente significante (P > 0,05). Todas as demais comparações apresentaram diferenças estatisticamente significantes, quando comparadas entre si.
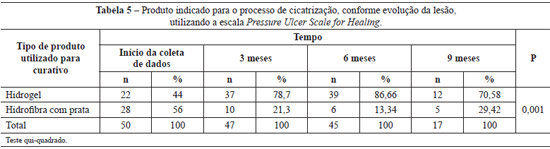
Por meio da avaliação da evolução do processo cicatricial realizado através da escala PUSH, observamos, além de redução do comprimento e da largura da lesão, também diminuição da quantidade do exsudato e melhora do tecido, através da evolução da ferida, para a qual foi utilizada a escala PUSH. Com essas avaliações, podemos realizar a escolha do produto ideal para cada fase do processo de cicatrização. No início da coleta de dados, em 22 (44%) lesões foi utilizado hidrogel e em 28 (56%), hidrofibra com prata. Com 3 meses, 6 meses e 9 meses de coleta de dados, foi utilizado hidrogel na maioria das úlceras (Tabela 5).
DISCUSSÃO
As úlceras de membros inferiores são comuns em pacientes que apresentam doenças crônicas, principalmente as relacionadas ao sistema circulatório e ao diabetes mellitus11,12.
No Brasil, as feridas constituem um sério problema para a saúde pública, em decorrência do grande número de pessoas com doenças crônicas e degenerativas, porém não se tem registro do número de indivíduos com feridas. Estima-se que 15% dos pacientes com diabetes mellitus desenvolverão, pelo menos, uma lesão no pé ao longo da vida e dentre os pacientes que sofrem de insuficiência venosa crônica, 0,5% a 1,5% desenvolverão úlcera venosa13-16.
Neste estudo, fizeram parte 15 (30%) pacientes diabéticos com pé ulcerado e 35 (70%) pacientes com úlcera venosa, sendo a maioria do gênero feminino e com faixa etária > 60 anos. Tais achados corroboram os resultados de várias pesquisas nacionais e internacionais3,5,12,15,16.
O aumento da idade é um fator sistêmico que pode interferir negativamente no processo de cicatrização. Fisiologicamente, com o passar dos anos, inicia-se a redução dos processos metabólicos, da multiplicação celular, da produção da taxa de colágeno e da velocidade de cicatrização. Assim, espera-se que as faixas etárias mais avançadas apresentem cicatrização mais lenta que as jovens17. Vinte e seis (52%) participantes do estudo eram aposentados e 13 (26%), desempregados. A úlcera venosa leva o paciente ao afastamento ou à aposentadoria do trabalho, pois a lesão permanece muitas vezes aberta por meses ou anos, causando impacto socioeconômico nos custos do tratamento e na vida dos pacientes afetados18,19.
Fumar prejudica a oxigenação dos tecidos, diminui a resistência do organismo, deixando-o mais suscetível a infecções, e retarda a cicatrização. Além disso, o tabagismo altera a síntese de colágeno, dificultando assim a cicatrização de feridas20,21. Trinta (60%) participantes desta pesquisa eram fumantes.
O tabagismo reduz a hemoglobina funcional e causa disfunção pulmonar, predispondo à privação da oxigenação nos tecidos. A nicotina produz vasoconstrição, que aumenta o risco de isquemia e de desenvolvimento de úlceras; e as úlceras, quando já existentes, apresentam dificuldade na cicatrização22,23. Nesses casos, o processo celular é interrompido e funções anormais decorrem de fatores sistêmicos, locais ou ambos no processo de cicatrização.
O processo de tratamento começa com a avaliação e a documentação das feridas, lembrando sempre que cada paciente e cada ferida são únicos, e essa etapa deve acontecer antes do planejamento e implementação das intervenções terapêuticas24.
A realização de um plano terapêutico bem como a habilidade do profissional que cuida da ferida determinam a eficácia do produto, o que promove um ambiente ideal para estimular o processo de cicatrização de uma úlcera. O planejamento terapêutico depende da anamnese completa do indivíduo, assim como de avaliações regulares de fatores sistêmicos e locais das feridas25,26.
Os profissionais enfermeiros que trabalham com portadores de feridas devem avaliar as feridas para julgar a evolução delas, e essa avaliação precisa conter medidas objetivas, realizadas periodicamente a partir de uma avaliação inicial. Durante a avaliação da lesão devem ser observados: exsudato, tipo de tecido e tamanho da lesão, margem e centro da lesão, presença de dor, odores e sinais de infecção. Após avaliação desses parâmetros, o profissional deve realizar a indicação da cobertura ideal para promover o processo cicatricial. Todas as observações devem ser registradas sistematicamente, para garantir uma assistência de enfermagem com qualidade e humanizada.
No cuidado ao cliente com feridas, o registro da avaliação e evolução deve ser realizado com critério, tendo como base instrumentos que facilitem as anotações das características das feridas, bem como dos fatores que podem retardar esse processo27-29. Esse instrumento deve permitir aos profissionais monitorar as lesões e, consequentemente, avaliar o efeito de uma intervenção. Instrumentos de avaliação que melhoram e estimulam a comunicação entre os profissionais de equipe de saúde possibilitam atingir os objetivos esperados24-26,28,29.
Neste estudo, por meio do instrumento utilizado (PUSH), foi possível acompanhar a evolução do processo cicatricial da lesão, observando-se a redução do tamanho da lesão. No início da coleta de dados, 3 3 (66%) úlceras mensuravam entre 12,1 cm2 e 24 cm2. Com 9 meses de tratamento, 4 (8%) úlceras mediam > 24 cm2, 23 (46%) mensuravam 0 cm2 e 15 (30%) mediam < 0,3 cm2, caracterizando fechamento da lesão.
Ratliff & Rodeheaver30 realizaram um estudo com 27 pacientes portadores de úlcera venosa, com o objetivo de acompanhar a evolução da úlcera, utilizando a escala PUSH. O estudo teve duração de 2 meses e incluiu 23 pacientes. Na primeira avaliação, o escore total do PUSH apresentou 12 pontos. Com 1 mês de acompanhamento da lesão, a pontuação do escore total do PUSH foi de 8 pontos no final do estudo, significando que as úlceras cicatrizaram.
Em outro estudo que descreveu a evolução do processo cicatricial de 2 casos de pacientes diabéticos com ulceração no pé utilizando o PUSH, os autores concluíram que o referido instrumento facilita sobremaneira a atuação da enfermagem, uma vez que tem por base a avaliação de parâmetros importantes durante o cuidado dinâmico do cuidar de feridas. Também permitiu observar a evolução do processo cicatricial, possibilitando, assim, a escolha da cobertura ideal para cada fase da cicatrização31.
Com relação à quantidade de exsudato, no início da coleta de dados, 23 (46,9%) úlceras apresentavam pequena quantidade de exsudato e 14 (28,6%), quantidade de exsudato moderada. Com 9 meses de tratamento, 45 (90%) úlceras apresentavam ausência de exsudato. Com relação ao tipo de tecido, no início da coleta de dados, 16 (32%) úlceras apresentavam tecido esfacelo e 12 (24%), tecido necrótico. Com 9 meses de tratamento, 19 (38%) pacientes apresentavam úlcera fechada, 17 (34%) apresentavam tecido de granulação e 14 (28%) úlceras epitelizaram.
Em estudo do qual participaram 18 pacientes diabéticos com pé ulcerado, que foram acompanhados por 13 semanas, os autores concluíram que por meio da escala PUSH pode-se acompanhar o processo de cicatrização e realizar a indicação do produto adequado32. Em outro estudo realizado com 98 pacientes portadores de úlcera venosa e diabética, os resultados sugerem que o PUSH é um instrumento simples, uma escala composta de todos os itens necessários para acompanhamento e documentação do processo cicatricial da lesão9.
Vários estudos constataram que a escala PUSH atua orientando o raciocínio clínico do profissional, além do registro da fase e evolução do processo cicatricial, favorecendo uma assistência de qualidade e eficaz, podendo o profissional realizar a indicação da cobertura mais apropriada para o processo de cicatrização de ferida30-34.
Para que o processo de cicatrização ocorra de forma adequada e ordenada, é necessário que o profissional realize a avaliação da ferida, identificando todos os agentes inflamatórios, que devem ser removidos do leito da ferida. Essa remoção deve ser realizada por meio da limpeza da lesão. Após esse procedimento, o profissional deve realizar a escolha da cobertura ideal para manter o meio úmido na ferida35,36.
A cicatrização é otimizada e a diminuição do potencial para infecção acontece quando há remoção de todos os tecidos necróticos, exsudatos e restos metabólicos da lesão. O processo de limpeza envolve escolha criteriosa tanto da solução como do método para realizá-la, não se deixando de considerar os benefícios ao paciente quanto à minimização dos traumas advindos da ferida37,38.
O processo de cicatrização necessita do tratamento tópico da lesão, demanda uso de cobertura, além da limpeza. Atualmente, está comprovado que, ao ocluir uma lesão, forma-se uma barreira física entre o leito lesado e o meio externo, garantindo alguns dos princípios ideais para uma rápida cicatrização, como umidade e temperatura. A escolha da cobertura para o tratamento da ferida deve considerar a capacidade que ela apresenta de prevenir infecção37,38.
No presente trabalho, observamos, além da redução do comprimento e de largura da lesão, diminuição da quantidade do exsudato e melhora do tecido. Assim sendo, pudemos realizar a escolha do produto ideal para manter o meio úmido na lesão, estimulando o processo de cicatrização. No início da coleta de dados, em 22 (44%) feridas foi utilizado hidrogel, pois as lesões apresentavam tecidos desvitalizados, e em 28 (56%), hidrofibra com prata. Com 3 meses, 6 meses e 9 meses de coleta de dados, foi utilizado hidrogel na maioria das úlceras.
Os curativos são uma forma de tratamento das feridas cutâneas e sua escolha depende de fatores intrínsecos e extrínsecos. O tratamento das feridas cutâneas é dinâmico e depende, a cada momento, das fases de cicatrização39.
Atualmente, são inúmeras as opções de curativos existentes no mercado. Os recursos financeiros do paciente e/ou da unidade de saúde, a necessidade de continuidade da utilização do curativo, inclusive com visitas domiciliares, e a avaliação de benefícios e custos são alguns dos aspectos a serem considerados no momento da escolha do tipo de curativo, que deve ser adequado à natureza, à localização e ao tamanho da ferida. Embora haja uma grande variedade de curativos, um só tipo de curativo não preenche os requisitos para ser aplicado em todos os tipos de feridas cutâneas39.
A cicatrização em meio úmido tem as seguintes vantagens, quando comparada ao meio seco: previne a desidratação do tecido, que leva à morte celular; acelera a angiogênese; estimula a epitelização e a formação do tecido de granulação; facilita a remoção de tecido necrótico e fibrina; serve como barreira protetora contra micro-organismos; promove diminuição da dor; e evita a perda excessiva de líquidos e traumas na troca do curativo31,40.
A hidrofibra com prata é um curativo antimicrobiano, composto por carboximetilcelulose sódica e 1,2% de prata iónica. É absorvente, capaz de capturar os micro-organismos presentes no leito da ferida. Em contato com o exsudato, transforma-se em gel coeso, que se adapta ao leito da ferida. A hidrofibra com prata mantém o ambiente úmido e o controle de bactérias contribui para o processo de cicatrização do organismo e auxilia na redução do risco de infecção da ferida31.
Trabalhos realizados por vários autores, com pacientes portadores de feridas crônicas e agudas, demonstraram que a hidrofibra com prata age diminuindo o exsudato e também como debridante químico, liquefazendo todo o tecido necrótico e desvitalizado, além de possuir efeito bactericida, estimular o desenvolvimento do tecido de granulação e promover a cicatrização41,42.
O hidrogel tem indicação para feridas secas ou com pouco exsudato, tecido de granulação, com necrose, pois auxilia na remoção de crostas, também pode ser utilizado em feridas limpas, superficiais, como lacerações, cortes, abrasões, áreas doadoras e receptoras de enxerto, úlceras diabéticas e úlceras por pressão, úlceras em membros inferiores (arteriais, venosas e mistas) e em queimaduras de primeiro e segundo graus. Tem ação quimiotáxica para leucócitos, favorece a angiogênese, promove debridamento autolítico e mantém o meio úmido ideal para o processo de cicatrização42.
CONCLUSÕES
O instrumento PUSH possibilitou acompanhar o processo de cicatrização da lesão por meio de avaliação do comprimento vs. largura, quantidade do exsudato e tipo de tecido existente na ferida, favorecendo, assim, a escolha da cobertura ideal para cada fase da cicatrização.
REFERÊNCIAS
1. Morais GFC, Oliveira SHS, Soares MJGO. Avaliação de feridas pelos enfermeiros de instituições hospitalares da rede pública. Texto & Contexto Enferm. 2008;17(1):98-105.
2. Mandelbaum SH, Di Santis EP, Mandelbaum MHS. Cicatrização: conceitos atuais e recursos auxiliares. Parte I. An Bras Dermatol. 2003;78(4):393-410.
3. Salomé GM, Maria de Souza Pellegrino D, Blanes L, Ferreira LM. Self-esteem in patients with diabetes mellitus and foot ulcers. J Tissue Viability. 2011;20(3):100-6.
4. Matsui Y, Furue M, Sanada H, Tachibana T, Nakayama T, Sugama J, et al. Development of the DESIGN-R with an observational study: an absolute evaluation tool for monitoring pressure ulcer wound healing. Wound Repair Regen. 2011;19(3):309-15.
5. Santos VLCG, Carvalho VF. Reapresentando o instrumento Pressure Ulcer Scale for Healing (PUSH) para avaliação de úlcera por pressão e úlcera crônica de perna. Rev Estima. 2009;7(2):19-27.
6. Santos VLCG, Sellmer D, Massulo MME. Confiabilidade interobservadores do Pressure Ulcer Scale for Healing (PUSH), em pacientes com úlceras crônicas de perna. Rev Latino-Am Enfermagem. 2007;15(3):391-6.
7. Sung YH, Park KH. Factors affecting the healing of pressure ulcers in a Korean acute care hospital. J Wound Ostomy Continence Nurs. 2011;38(1):38-45.
8. George-Saintilus E, Tommasulo B, Cal CE, Hussain R, Mathew N, Dlugacz Y, et al. Pressure ulcer PUSH score and traditional nursing assessment in nursing home residents: do they correlate? J Am Med Dir Assoc. 2009;10(2):141-4.
9. Hon J, Lagden K, McLaren AM, O'Sullivan D, Orr L, Houghton PE, et al. A prospective, multicenter study to validate use of the PUSH in patients with diabetic, venous, and pressure ulcers. Ostomy Wound Manage. 2010;56(2):26-36.
10. Santos VLCG, Azevedo MAJ, Silva TS, Carvalho VMJ, Carvalho VF. Adaptação transcultural do pressure ulcer scale for healing (PUSH) para a língua portuguesa. Rev Latino-Am Enfermagem. 2005;13(3):305-13.
11. Lucas LS, Martins JT, Robazzi MLCC. Qualidade de vida dos portadores de ferida em membros inferiores: úlcera de perna. Ciênc Enferm. 2008;14(1):43-52.
12. Salomé GM, Blanes L, Ferreira LM. Avaliação de sintomas depressivos em pessoas com diabetes mellitus e pé ulcerado. Rev Col Bras Cir. 2011;38(5):327-33.
13. Lavery LA, Armstrong DG, Wunderlich RP, Tredwell J, Boulton AJ. Diabetic foot syndrome: evaluating the prevalence and incidence of foot pathology in Mexican Americans and non-Hispanic whites from a diabetes management cohort. Diabetes Care. 2003;26(5):1435-8.
14. Torquato MT, Montenegro Júnior RM, Viana LA, Souza RA, Lanna CM, Lucas JC, et al. Prevalence of diabetes mellitus and impaired glucose tolerance in the urban population aged 30-69 years in Ribeirão Preto (São Paulo), Brasil. São Paulo Med J. 2003;121(6):224-30.
15. Abbade LPF, Lastória S. Abordagem de pacientes com úlcera de perna de etiologia venosa. An Bras Dermatol. 2006;81(6):509-22.
16. Clarke-Moloney M, O'Brien JF, Grace PA, Burke PE. Health-related quality of life during four-layer compression bandaging for venous ulcer disease: a randomised controlled trial. Ir J Med Sci. 2005;174(2):21-5.
17. Côrtes SMS, Alvarez RRA. Avaliação da cicatrização estimulada por aceleradores em pacientes adultos com hanseníase, portadores de úlcera plantares. Rev Nursing. 2011;14(159):434-9.
18. Franco D, Gonçalves LF. Feridas cutâneas: a escolha do curativo adequado. Rev Col Bras Cir. 2008;35(3):203-6.
19. White R, Mcintosh C. Topical therapies for diabetic foot ulcers: standard treatments. J Wound Care. 2008;17(10):426-32.
20. Thomsen T, Tonnesen H, Moller AM. Effect of preoperative smoking cessation interventions on postoperative complications and smoking cessation. Br J Surg. 2009;96(5):451-61.
21. Kean J. The effects of smoking on the wound healing process. J Wound Care. 2010;19(1):5-8.
22. Lindström D, Wladis A, PekkariK. The thioredoxin and glutaredoxin systems in smoking cessation and the possible relation to postoperative wound complications. Wounds. 2010;4(1):88-93.
23. Gottrup F, Apelqvist J, Price P. Outcomes in controlled and comparative studies on non-healing wounds: recommendations to improve the quality of evidence in wound management. J Wound Care. 2010;19(6):237-68.
24. Aron S, Gamba MA. Preparo do leito da ferida e a história do TIME. Rev Estima. 2009;7(4):20-4.
25. Salomé GM. Hidrofibra com prata e hidrogel com alginato na cicatrização de ferida em paciente com diabetes mellitus. Rev Estima. 2008;6(4):28-32.
26. White R, Mcintosh C. A review of the literature on topical therapies for diabetic foot ulcers. Part 2: advanced treatments. J Wound Care. 2009;18(8):335-41.
27. Bajay HM, Pedrosa MMO, Lourenço MTN, Cortez SL, Paula MAB. Registro de avaliação e evolução de feridas: subsídios para reflexão e mudanças. Rev Estima. 2003;1(2):20-9.
28. Salomé GM, Blanes L, Ferreira LM. Capacidade funcional dos pacientes com diabetes mellitus e pé ulcerado. Acta Paul Enferm. 2009;22(4):412-6.
29. Jones JE, Robinson J, Barr W, Carlisle C. Impact of exudate and odour from chronic venous leg ulceration. Nurs Stand. 2008;22(45):53-4.
30. Ratliff CR, Rodeheaver GT. Use of the PUSH tool to measure venous ulcer healing. Ostomy Wound Manage. 2005;51(5):58-60.
31. Salomé GM, Araújo VS. Uso do Pressure Ulcer Scale for Healing (PUSH) no acompanhamento da cicatrização em paciente diabético com úlcera no pé. Rev Nursing. 2010;14(149):507-11.
32. Gardner SE, Hillis SL, Frantz RA. A prospective study of the PUSH tool in diabetic foot ulcers. J Wound Ostomy Continence Nurs. 2011;38(4):385-93.
33. Bonham PA, Kelechi T, Mueller M, Robinson J. Are toe pressures measured by a portable photophlethysmograph equivalent to standard laboratory tests? J Wound Ostomy Continence Nurs. 2010;37(5):475-86.
34. Sung YH, Park KH. Factors affecting the healing of pressure ulcers in a Korean acute care hospital. J Wound Ostomy Continence Nurs. 2011;38(1):38-45.
35. Ferreira AM, Neves DDS, Silva APM, Felício NB. Limpeza de feridas que cicatrizam por segunda intenção: a prática dos profissionais de enfermagem. Rev Estima. 2003;1(3):25-30.
36. Leaper D. Leg ulcers. Antiseptics and their effect on healing tissue. Nurs Times. 1986;82(22):45-7.
37. Leaper DJ. Silver dressings: their role in wound management. int Wound J. 2006;3(4):282-94.
38. Salomé GM. Avaliando lesão: prática e conhecimentos dos enfermeiros que prestam assistência ao indivíduo com ferida. Saúde coletiva. 2009;35(6):280-7.
39. Broughton G 2nd, Janis JE, Attinger CE. A brief history of wound care. Plast Reconstr Surg. 2006;117(7 Suppl):6S-11S.
40. Morgan DA. Wound dressings: principals and types of dressings. in: Formulary of wound management products: a guide for health care staff. 6th ed. Haslemere: Euromed Communications; 1994. p.64-73.
41. Salomé GM,Arbage CC.Aplicabilidade da hidrofibra com prata em lesão provocada pela síndrome da Fournier: relato de experiência. Nursing. 2008;11(127):566-70.
42. Mandelbaum SH, Di Santis EP, Mandelbaum MHS. Cicatrização: conceitos atuais e recursos auxiliares. Parte II. An Bras Dermatol. 2003;78(5):521-2.
1. Aluno do Curso de Medicina da Universidade do Vale do Sapucaí (UNIVÁS), Pouso Alegre, MG, Brasil
2. Enfermeiro, especialista em auditoria, São Paulo, SP, Brasil
3. Pós-doutor, estomaterapeuta, professor do Curso de Mestrado Profissional em Ciências Aplicadas à Saúde da UNIVÁS, Pouso Alegre, MG, Brasil
4. Livre-docente, professora titular da Disciplina de Cirurgia Plástica da Escola Paulista de Medicina-Universidade Federal de São Paulo, membro titutlar da Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
Correspondência para:
Sérgio Aguinaldo de Almeida
Av. Francisco de Paula Quintaninha Ribeiro, 280 - ap.134 - bloco 1
Jabaquara - São Paulo, SP, Brasil -CEP 04330-020
E-mail: estomaterapeuta@outlook.com
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 13/12/2012
Artigo aceito: 17/3/2013
Trabalho realizado no Ambulatório de Cirurgia Plástica do Hospital São Paulo - Setor de Feridas, São Paulo, SP, Brasil, e no Ambulatório de Feridas do Conjunto Hospitalar de Sorocaba, Sorocaba, SP, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter