

Original Article - Year 2013 - Volume 28 -
Reconstrução mamária de resgate: a importância dos retalhos miocutâneos
Salvage breast reconstruction: the importance of myocutaneous flaps
RESUMO
INTRODUÇÃO: A reconstrução mamária pode apresentar um resultado estético insatisfatório ou complicações que comprometam o resultado final. Nesses casos, pode-se realizar a reconstrução mamária de resgate, que é definida como uma revisão completa de uma reconstrução prévia, em caso de resultado insatisfatório ou falha da primeira reconstrução. Este trabalho tem como objetivo reportar a experiência dos autores na realização da reconstrução mamária de resgate pós-mastectomia por câncer de mama.
MÉTODO: Estudo retrospectivo de prontuários de pacientes submetidas a reconstrução mamária de resgate, no período de março de 2002 a março de 2012.
RESULTADOS: Foram identificados 57 casos de reconstrução mamária de resgate. Com relação à cirurgia inicial, 20 foram realizadas com próteses, 16 com retalho miocutâneo do músculo reto abdominal (TRAM), 11 com expansores, 6 cirurgias conservadoras e 4 com retalho miocutâneo do músculo grande dorsal (RGD). A principal causa de falha das reconstruções foi por motivos estéticos, seguida de necrose, contratura capsular e infecção e/ou exposição de implantes. A reconstrução de resgate foi realizada em 27 pacientes com emprego de RGD (P < 0,0001), em 16, com TRAM, e em 14, com material aloplástico. Em 57,9% dos casos, o cirurgião que realizou a reconstrução de resgate não foi o cirurgião da reconstrução inicial.
CONCLUSÕES: A maioria das cirurgias que apresentaram resultados insatisfatórios foi realizada com materiais aloplásticos, sendo a principal causa o aspecto estético deficiente. As reconstruções de resgate foram realizadas principalmente com retalhos miocutâneos e por profissionais diferentes da primeira cirurgia. Os retalhos miocutâneos apresentam boa aplicabilidade nas reconstruções de resgate, por fornecerem tecido sadio e bem vascularizado a uma área manipulada previamente.
Palavras-chave: Mamoplastia/complicações. Mama/cirurgia. Neoplasias da mama. Retalhos cirúrgicos.
ABSTRACT
INTRODUCTION: Breast reconstruction can present an unsatisfactory aesthetic result or complications that could compromise the final result. In such cases, surgeons can perform salvage breast reconstruction, which is defined as a complete revision of a previous reconstruction in the case of failure or an unsatisfactory result from the first reconstruction. This study aims to report the authors' experience in performing salvage breast reconstruction after mastectomy for breast cancer.
METHODS: This was a retrospective study of medical records of patients who underwent salvage breast reconstruction from March 2002 to March 2012.
RESULTS: We identified 57 cases of salvage breast reconstruction. Twenty initial surgeries were performed with prostheses, 16 with transverse rectus abdominis myocutaneous flaps (TRAMs), 11 with expanders, 4 with conservative methods, and 6 with myocutaneous latissimus dorsi muscle flaps (LDMFs). The main cause of reconstruction failure was aesthetic, followed by necrosis, capsular contracture, and implant infection and/or exposure. Salvage reconstruction was performed using LDMF in 27 patients (P < 0.0001), TRAM in 16, and alloplastic material in 14 patients. In 57.9% of cases, the surgeon who performed the salvage reconstruction did not perform the initial reconstruction.
CONCLUSIONS: Most surgeries that had unsatisfactory results, mainly because of poor aesthetics, were performed using alloplastic materials. Salvage reconstructions were performed primarily using myocutaneous flaps by professionals other than those who performed the initial surgery. These flaps have good applicability in salvage reconstructions because they provide healthy and well-vascularized tissue in a previously operated area.
Keywords: Mammaplasty/complications. Breast/surgery. Breast neoplasms. Surgical flaps.
O câncer de mama é o tipo de câncer que mais acomete as mulheres em todo o mundo1. A mastectomia, frequentemente utilizada no tratamento e na profilaxia da neoplasia maligna da mama, pode ser um procedimento que salva a vida da mulher com câncer mamário; entretanto, a perda da mama pode causar trauma psicológico e psicossocial. A reconstrução mamária se torna um passo importante na recuperação pós-mastectomia, podendo ajudar as pacientes a recuperar o senso de feminilidade2.
Existem várias técnicas para a reconstrução de mama, incluindo técnicas com retalhos locais, como o plug flap3 e as técnicas de mamoplastia, retalhos de vizinhança, como retalho toracodorsal4, materiais aloplásticos (expansores teciduais, próteses), numerosos retalhos autólogos5, incluindo retalhos microcirúrgicos ou, ainda, técnicas combinadas. Nenhum procedimento é superior a outro em todos os quesitos; entretanto, as pacientes se beneficiam quando há uma escolha criteriosa, baseada no conhecimento do cirurgião, na vontade da paciente e principalmente nas indicações e contraindicações de cada método5.
Tais procedimentos são considerados seguros, porém podem apresentar complicações (imediatas ou tardias), resultados não-satisfatórios, margens cirúrgicas comprometidas no primeiro procedimento ou recidiva tumoral, que indicam a falha da reconstrução mamária inicial. As complicações são mais incidentes em pacientes com fatores de risco, como a radioterapia, associada a maiores taxas de contratura capsular, perda de volume de retalhos e necrose gordurosa5.
Além disso, o cirurgião plástico, muitas vezes, compete em um mercado com vários profissionais que realizam procedimentos da especialidade sem a capacitação profissional adequada, inclusive reconstruções mamárias6. Com isso, observa-se aumento do número de pacientes com técnicas mal indicadas e com resultados insatisfatórios e até mesmo desastrosos.
Diante da falha de uma reconstrução mamária, e com o objetivo de recuperar novamente a autoestima da paciente, pode-se realizar a reconstrução mamária de resgate. Define-se reconstrução mamária de resgate como uma revisão completa de uma reconstrução prévia, em caso de resultado insatisfatório ou falha da primeira reconstrução7.
Este trabalho tem como objetivo reportar a experiência dos autores na realização da reconstrução mamária de resgate pós-mastectomia por câncer de mama.
MÉTODO
Foram revisados os prontuários de pacientes submetidas a reconstrução mamária pós-mastectomia por câncer de mama, no período de março de 2002 a março de 2012.
Foram incluídas no estudo as pacientes que já haviam sido submetidas a alguma forma de reconstrução mamária pós-mastectomia por câncer de mama e necessitaram de uma nova reconstrução, seja por motivos estéticos, desejo da paciente, complicações ou recidiva tumoral. Foram excluídas as pacientes que foram submetidas a pequenas correções de cicatrizes, enxertos, retalhos locais e de vizinhança, por não implicarem uma revisão completa da primeira cirurgia, não caracterizando uma reconstrução mamária de resgate.
Foram coletados os seguintes dados: idade da paciente, data da primeira cirurgia, tipo de reconstrução mamária realizada na primeira cirurgia, fatores de risco (comorbidades, tabagismo, obesidade, radioterapia e quimioterapia), causas da falha do primeiro procedimento (questão estética, desejo da paciente, infecção/exposição de implante, contratura capsular, necrose, recidiva tumoral ou outra), tipo de reconstrução de resgate realizada, data da reconstrução de resgate e coincidência ou não da equipe cirúrgica que realizou o procedimento inicial e a reconstrução de resgate.
Os dados foram submetidos ao teste de D'Agostino-Pearon ou de Shapiro-Wilk, para verificar o tipo de distribuição. Dados com distribuição normal são apresentados como média ± desvio padrão. Nesse caso, para comparar os grupos, utilizou-se análise de variância (ANOVA), seguida pelo teste de Tukey e/ou qui-quadrado, para a comparação entre os grupos. Dados com distribuição livre são apresentados como mediana (percentil 25; percentil 75), e a comparação entre os grupos foi realizada pelo teste de Kruskal-Wallis, seguida do teste de Dunn. Em todos os testes estatísticos, valores de P < 0,05 foram considerados significantes. A análise da correlação foi verificada com o teste não-paramétrico de Sperman r (r = correlação), valores positivos de r demonstraram correlação positiva entre as variáveis e os valores de r obedeceram à seguinte escala: 0-0,3, fraca; 0,3-0,6, regular; 0,6-0,9, forte; 0,9-1, muito forte. As análises foram realizadas utilizando-se o programa BioEstat 5.0.
RESULTADOS
No período de março de 2002 a março de 2012, de um total de 1.158 pacientes submetidas a reconstrução mamária pós-mastectomia por câncer de mama, 55 foram submetidas a reconstrução mamária de resgate, sendo 2 delas submetidas a 2 procedimentos de resgate, totalizando 57 (4,92%) casos. A média de idade das pacientes na data da nova reconstrução foi de 51,03 ± 10,13 anos.
Dentre as cirurgias iniciais que falharam, 20 (35,09%) foram realizadas com próteses (P = 0,035), 16 (28,08%) com retalho miocutâneo do músculo reto abdominal (TRAM), 11 (19,30%) com expansores teciduais (temporários ou definitivos), 6 (10,52%) foram cirurgias conservadoras e 4 (7,01%), com retalho miocutâneo do músculo grande dorsal (RGD) associado a implante; do total, 45 foram unilaterais e 12, bilaterais (Figura 1).
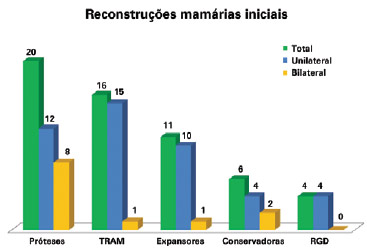
Figura 1 - Reconstruções mamárias que necessitaram de reconstrução mamária de resgate. RGD = retalho miocutâneo do músculo grande dorsal; TRAM = retalho miocutâneo do músculo reto abdominal.
A presença de fatores de risco para complicações foi observada em 51 (89,50%) pacientes, sendo a quimioterapia o fator mais prevalente, presente em 40 (70,18%) casos, seguida da radioterapia em 32 (56,14%) casos, comorbidades, como hipertensão, coronariopatia, hiper/hipotireoidismo e diabetes mellitus, em 15 (26,32%) casos, tabagismo em 9 (15,80%) e obesidade em 4 (7,01%) (Figura 2).
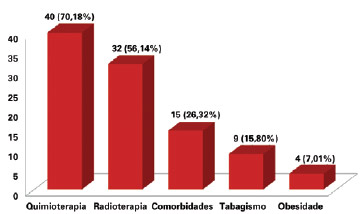
Figura 2 - Número de pacientes de acordo com a presença de fator de risco para complicações.
A principal causa de falha das reconstruções foi por motivos estéticos e/ou vontade da paciente (19 casos), seguida de necrose (17 casos, sendo 10 casos de necrose de pele do retalho e 7 casos de esteatonecrose), contratura capsular (9 casos), infecção e/ou exposição de implantes (9 casos), necessidade de ampliação de margens cirúrgicas por comprometimento tumoral (2 casos) e recidiva tumoral (1 caso), sem diferença estatisticamente significante entre elas (P = 0,8304) (Figuras 3 e 4).
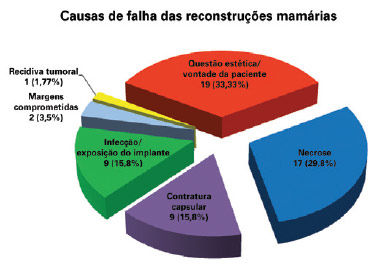
Figura 3 - Causas de falha das reconstruções mamárias iniciais.
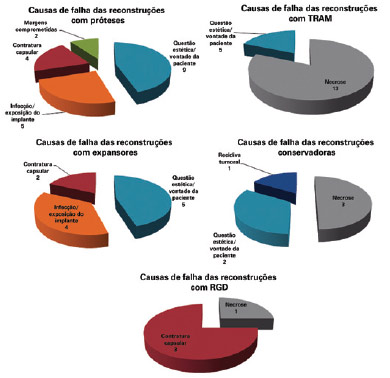
Figura 4 - Causas de falha das reconstruções mamárias iniciais, de acordo com a técnica utilizada. RGD = retalho miocutâneo do músculo grande dorsal; TRAM = retalho miocutâneo do músculo reto abdominal.
A reconstrução de resgate foi realizada em 27 (47,37%) casos com RGD associado a implante (P < 0,0001), 16 (28,08%) com TRAM, 9 (15,77%) com expansores teciduais e 5 (8,78%) com próteses (Figuras 5 a 16). Todas as 12 reconstruções iniciais bilaterais também foram resgatadas bilateralmente; 3 unilaterais foram realizadas bilateralmente por recidiva na outra mama (n = 2) ou profilaticamente (n = 1). A nova intervenção foi realizada, em média, 24 meses (12; 40) após a cirurgia inicial. Em 57,9% dos casos (n = 33), o cirurgião que realizou a reconstrução mamária de resgate não foi o cirurgião da reconstrução inicial (P = 0,500).
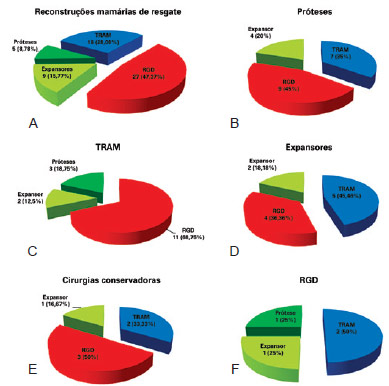
Figura 5 - Em A, técnicas utilizadas nas reconstruções mamárias de resgate. Em B, C, D, E e F, técnicas de reconstrução mamária de resgate utilizadas conforme a reconstrução mamária inicial. RGD = retalho miocutâneo do músculo grande dorsal; TRAM = retalho miocutâneo do músculo reto abdominal.
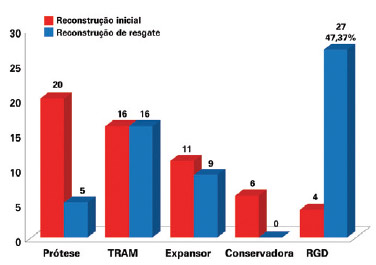
Figura 6 - Número de pacientes que foram submetidas a reconstrução mamária de acordo com a técnica, na reconstrução mamária inicial e na reconstrução mamária de resgate. RGD = retalho miocutâneo do músculo grande dorsal; TRAM = retalho miocutâneo do músculo reto abdominal.
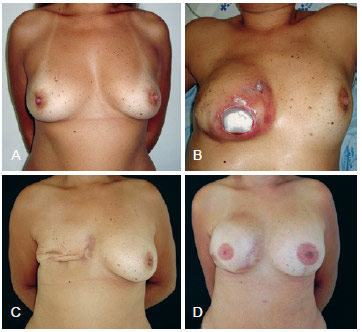
Figura 7 - Em A, aspecto pré-operatório. Em B, aspecto pósoperatório de 8 meses de mastectomia à direita com colocação de expansor, com extrusão do implante. Em C, pós-operatório de retirada do implante. Em D, aspecto pós-operatório de reconstrução mamária de resgate com expansor tecidual e simetrização contralateral.
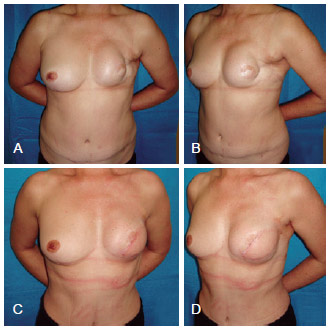
Figura 8 - Em A e B, aspecto pós-operatório de mastectomia esquerda com reconstrução com TRAM, que evoluiu com necrose. Em C e D, pós-operatório de reconstrução mamária de resgate com RGD e prótese. RGD = retalho miocutâneo do músculo grande dorsal; TRAM = retalho miocutâneo do músculo reto abdominal.
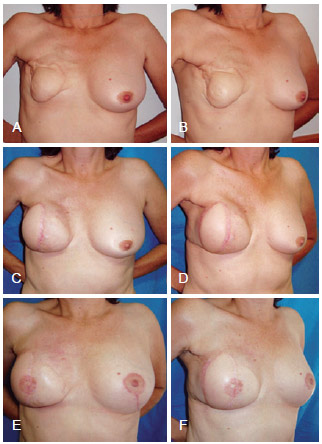
Figura 9 - Em A e B, aspecto pós-operatório de mastectomia direita com reconstrução com TRAM, que evoluiu com necrose. Em C e D, aspecto pós-operatório de reconstrução mamária de resgate com RGD e prótese. Em E e F, aspecto pós-operatório de reconstrução de complexo areolopapilar e simetrização contralateral. RGD = retalho miocutâneo do músculo grande dorsal; TRAM = retalho miocutâneo do músculo reto abdominal.
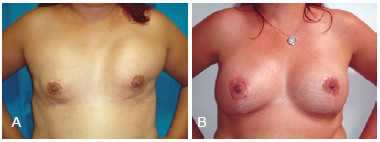
Figura 10 - Em A, reconstrução mamária bilateral com próteses, com resultado estético insatisfatório (deslocamento do implante). Em B, reconstrução mamária de resgate bilateral com expansores teciduais.
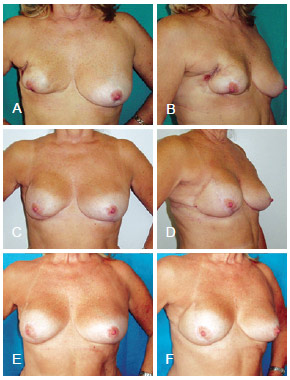
Figura 11 - Em A e B, aspecto pós-operatório de mastectomia direita com reconstrução com técnica conservadora que evoluiu com necrose. Em C, D, E e F, aspecto pós-operatório de reconstrução mamária de resgate com RGD e prótese. RGD = retalho miocutâneo do músculo grande dorsal.
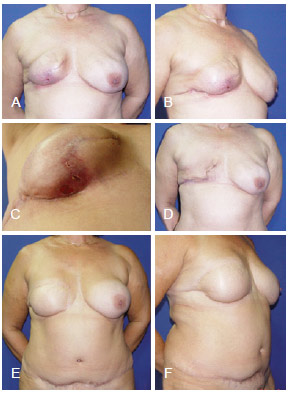
Figura 12 - Em A, B e C, aspecto 4 meses após mastectomia direita com reconstrução com expansor tecidual, evoluindo com infecção. Em D, aspecto após retirada do expansor tecidual. Em E e F, aspecto pós-operatório de reconstrução de resgate com TRAM. TRAM = retalho miocutâneo do músculo reto abdominal.
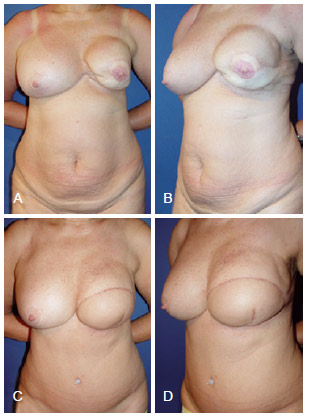
Figura 13 - Em A e B, aspecto 2 anos após mastectomia esquerda com reconstrução com RGD e prótese, apresentando contratura capsular. Em C e D, aspecto 7 meses após reconstrução mamária de resgate com TRAM. RGD = retalho miocutâneo do músculo grande dorsal; TRAM = retalho miocutâneo do músculo reto abdominal.
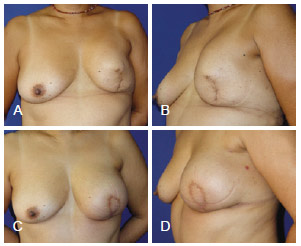
Figura 14 - Em A e B, aspecto 1 ano e 6 meses após mastectomia esquerda com reconstrução com prótese, apresentando resultado insatisfatório. Paciente desejava mamas mais simétricas, sem operar a mama direita. Em C e D, aspecto 3 meses após reconstrução mamária de resgate com TRAM. TRAM = retalho miocutâneo do músculo reto abdominal.
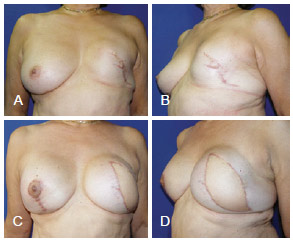
Figura 15 - Em A e B, aspecto 3 anos após mastectomia esquerda com reconstrução com prótese, apresentando resultado insatisfatório. Em C e D, aspecto 3 meses após reconstrução mamária de resgate com RGD e prótese (bilateral). RGD = retalho miocutâneo do músculo grande dorsal.
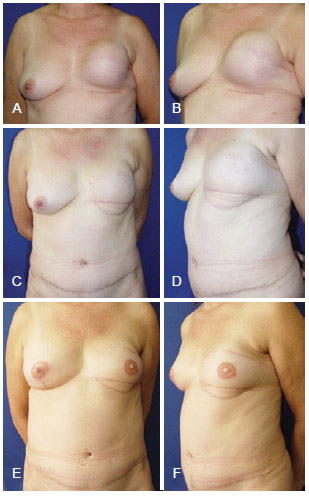
Figura 16 - Em A e B, aspecto 6 meses após mastectomiaesquerda com reconstrução com prótese, apresentando resultado insatisfatório. Em C e D, aspecto 9 meses após reconstrução mamária de resgate com TRAM. Em E e F, aspecto 1 ano e 2 meses após reconstrução de resgate, com complexo areolopapilar reconstruído e mama contralateral simetrizada. TRAM = retalho miocutâneo do músculo reto abdominal.
DISCUSSÃO
Com o aumento progressivo dos casos de câncer de mama observado nas últimas décadas, a demanda por reconstruções mamárias pós-mastectomia, sejam elas imediatas ou tardias, também aumentou. Com a maior realização desses procedimentos e com o maior conhecimento por parte das pacientes, as expectativas mudaram, deixando de ser analisados somente como procedimentos reconstrutores, mas também como procedimentos estéticos, exigindo resultados mais harmônicos7.
A reconstrução mamária imediata ou tardia pode ser realizada com tecidos autólogos ou implantes ou, ainda, em associação. Infelizmente, nem todas as reconstruções apresentam resultados satisfatórios, seja por problema relacionado aos implantes ou aos retalhos8. A cirurgia de reconstrução mamária, de forma geral, apresenta taxa de complicação que varia de 15% a 45%, sendo mais prevalente em pacientes com fatores de risco9. Reconstruções realizadas com implantes apresentam taxa de complicação superior a 40%, podendo chegar a 70% após a radioterapia10, sendo as mais comuns a contratura capsular e a infecção7.
Poucos trabalhos na literatura abordam o tema de uma nova reconstrução após a falha da primeira, e a nomenclatura (de resgate, secundária ou terciária) não está padronizada de forma clara. Conforme trabalho publicado por Hamdi et al.7, reconstruções mamárias primárias são aquelas realizadas no mesmo tempo da mastectomia; reconstruções mamárias secundárias são aquelas realizadas algum tempo após a mastectomia e também os procedimentos complementares e de simetrização; reconstruções mamárias terciárias, ou de resgate, seriam uma nova reconstrução, em decorrência de falha da primeira.
No trabalho de Hamdi et al.7, que analisa os casos de reconstrução de resgate após a falha de implantes, a taxa de pacientes que necessitou de nova reconstrução foi de 7,8% (54 pacientes de um total de 688), enquanto na série do presente estudo a taxa foi de 4,92% (57 casos em um total de 1158), sendo realizada análise de todos os tipos de reconstrução, não apenas com implantes.
Hamdi et al.7 observaram que o principal motivo que levou à reconstrução de resgate foi o aspecto estético, da mesma forma que no presente estudo (Figura 3). Pode-se atribuir esse achado à mudança que vem ocorrendo na população com câncer de mama, constituída por pacientes mais jovens e com expectativas estéticas maiores7.
Nesta série, 51 (89,5%) pacientes apresentavam ao menos um fator de risco para complicação, sendo a quimioterapia o fator mais incidente (Figura 2). Apesar de não ser claramente definida como um fator de risco11, acredita-se que a quimioterapia possa prejudicar as funções celulares necessárias para a recuperação pós-operatória, favorecendo resultados insatisfatórios12. Infecção e exposição de implante ocorreram em 9 casos, a taxa de infecção em reconstruções com implante pode chegar a 35,4%13 e a taxa de exposição na literatura varia entre 0,25% e 8,3%14,15.
A necrose da neomama foi a segunda causa mais incidente de necessidade de reintervenção. Entre os 17 casos que apresentaram necrose, 13 (76,47%) pacientes haviam sido submetidas a reconstrução com emprego de TRAM. No TRAM, a taxa de necrose varia de 8,2% a 26,9%16,17, e a radioterapia pode levar a maiores índices de necrose gordurosa5. Além disso, a radioterapia propicia maiores índices de contratura capsular18, complicação observada em 9 pacientes desta série, tendo 7 delas sido submetidas a radioterapia (r = 0,9999 e P = 0,1582).
A reconstrução mamária é um procedimento complexo, e as reconstruções mamárias de resgate, particularmente, são procedimentos desafiadores. As sequelas de cirurgias prévias, algumas vezes associadas aos danos da radioterapia, tornam esses pacientes pouco favoráveis à reconstrução com implantes isoladamente7. Nesses casos, restaurar a anatomia locorregional e remover o tecido cicatricial são pontos importantes, sendo a reconstrução com retalhos miocutâneos altamente indicada - salvo contraindicações -, fornecendo tecido sadio, bem vascularizado e com volume à neomama. No presente estudo, a cirurgia inicial foi realizada na maioria dos casos com o uso exclusivo de implantes, enquanto nas cirurgias de resgate os retalhos miocutâneos foram preponderantes (P = 0,0139), sendo o RGD associado a implante o mais frequente (P < 0,0001) (Figura 17).
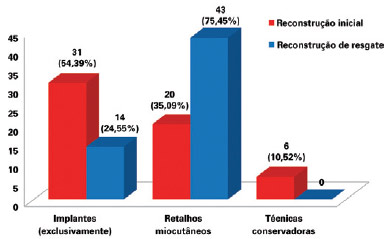
Figura 17 - Número de pacientes submetidas a reconstrução mamária de acordo com o uso de implantes (exclusivamente), retalhos miocutâneos ou técnicas conservadoras, na reconstrução mamária inicial e na reconstrução mamária de resgate.
Apesar da boa aplicabilidade dos retalhos miocutâneos, em casos em que não houve perda tecidual e danos causados pela radioterapia, havendo, portanto, boa cobertura de tecido, pode-se realizar nova reconstrução com o uso de material aloplástico (Figura 7).
Mais da metade das pacientes do presente estudo (57,9%) foi operada inicialmente por outros cirurgiões, inclusive profissionais de outras especialidades (mastologistas e cirurgiões oncológicos). Tal dado pode refletir uma relação médico-paciente deficitária ou, ainda, a falta de conhecimento do médico em indicar uma nova reconstrução, fazendo com que a paciente busque outro profissional.
CONCLUSÕES
Na amostra analisada, a maioria das cirurgias que falharam foi realizada com materiais aloplásticos (próteses e expansores teciduais), sendo a principal causa o mal resultado estético. As reconstruções de resgate empregaram, principalmente, retalhos miocutâneos e a maioria das novas intervenções foi realizada por profissionais distintos da primeira cirurgia.
Os retalhos miocutâneos têm boa aplicabilidade nas reconstruções de resgate, por fornecerem tecido sadio e bem vascularizado a uma área manipulada previamente, restaurando a anatomia e propiciando volume à neomama.
A técnica de reconstrução mamária deve ser indicada após análise criteriosa, devendo o cirurgião plástico estar ciente dos riscos de complicações que podem levar a uma eventual falha, estando preparado com novas alternativas de tratamento. Além disso, o cirurgião deve esclarecer as pacientes quanto à possibilidade de falha e da necessidade de um novo procedimento. Deve-se criar uma boa relação médico-paciente, a fim de que o mesmo cirurgião proceda às eventuais correções necessárias.
REFERÊNCIAS
1. Instituto Nacional de Câncer (Brasil). Estimativa 2012: incidência de câncer no Brasil. Rio de Janeiro: INCA; 2011. 118p.
2. Colakoglu S, Khansa I, Curtis MS, Yueh JH, Ogunleye A, Haewyon C, et al. Impact of complications on patient satisfaction in breast reconstruction. Plast Reconstr Surg. 2011;127(4):1428-36.
3. Daher JC. Breast island flaps. Ann Plast Surg. 1993;30(3):217-23.
4. Holmström H, Lossing C. The lateral thoracodorsal flap in breast reconstruction. Plast Reconstr Surg. 1986;77(6):933-43.
5. Serletti JM, Fosnot J, Nelson JA, Disa JJ, Bucky LP. Breast reconstruction after breast cancer. Plast Reconstr Surg. 2011;127(6):124e-35e.
6. Goldenberg D. A preocupação com as novas gerações. Rev Bras Cir Plást. 2011;26(2):187.
7. Hamdi M, Casaer B, Andrades P, Thiessen F, Dancey A, D'Arpa S, et al. Salvage (tertiary) breast reconstruction after implant failure. J Plast Reconstr Aesthet Surg. 2011;64(3):353-9.
8. Losken A, Carlson GW, Schoemann MB, Jones GE, Culbertson JH, Hester TR. Factors that influence the completion of breast reconstruction. Ann Plast Surg. 2004;52(3):258-61.
9. Cosac OM, Costa LA, Barros APGSH. Reconstrução mamária bilateral com retalhos pediculados. In: Melega JM, Viterbo F, Mendes FH, eds. Cirurgia plástica: os princípios e a atualidade. Rio de Janeiro: Guanabara Koogan; 2011.p.732-42.
10. Dickson MG, Sharpe DT. The complications oftissue expansion in breast reconstruction: a review of75 cases. Br J Plast Surg. 1987;40(6):629-35.
11. Warren Peled A, Itakura K, Foster RD, Hamolsky D, Tanaka J, Ewing C, et al. Impact of chemotherapy on postoperative complications after mastectomy and immediate breast reconstruction. Arch Surg. 2010;145(9):880-5.
12. Oh E, Chim H, Soltanian HT. The effects of neoadjuvant and adjuvant chemotherapy on the surgical outcomes of breast reconstruction. J Plast Reconstr Aesthet Surg. 2012;65(10):e267-80.
13. Alderman AK, Wilkins EG, Kim HM, Lowery JC. Complications in postmastectomy breast reconstruction: two year results of the Michigan Breast Reconstruction Outcome Study. Plast Reconstr Surg. 2002;109(7):2265-74.
14. Disa JJ, Ad-El DD, Cohen SM, Cordeiro PG, Hidalgo DA. The premature removal of tissue expanders in breast reconstruction. Plast Reconstr Surg. 1999;104(6):1662-5.
15. Pusic AL, Cordeiro PG. An accelerated approach to tissue expander for breast reconstruction: experience with intraoperative and rapid postoperative expansion in 370 reconstructions. Plast Reconstr Surg. 2003;111(6):1871-5.
16. Kroll SS. Fat necrosis in free transverse rectus abdominis myocutaneous and deep inferior epigastric perforator flaps. Plast Reconstr Surg. 2000;106(3):576-83.
17. Watterson PA, Bostwick J 3rd, Hester TR Jr, Bried JT, Taylor GI. TRAM flap anatomy correlated with a 10-year clinical experience with 556 patients. Plast Reconstr Surg. 1995;95(7):1185-94.
18. Behranwala KA, Dua RS, Ross GM, Ward A, A'hern R, Gui GP. The influence of radiotherapy on capsule formation and aesthetic outcome after immediate breast reconstruction using biodimensional anatomical expander implants. J Plast Reconstr Aesthet Surg. 2006;59(10):1043-51.
1. Cirurgião plástico, membro titular da Sociedade Brasileira de Cirurgia Plástica (SBCP), regente do Serviço de Cirurgia Plástica do Hospital das Forças Armadas, Brasília, DF, Brasil
2. Residente do Serviço de Cirurgia Plástica do Hospital Daher Lago Sul, Brasília, DF, Brasil
3. Cirurgião plástico, membro titular da SBCP, preceptor do Serviço de Cirurgia Plástica do Hospital Daher Lago Sul, Brasília, DF, Brasil
4. Cirurgião plástico, membro titular da SBCP, regente do Serviço de Cirurgia Plástica do Hospital Daher Lago Sul, Brasília, DF, Brasil
Correspondência para:
Ognev Meireles Cosac
Condomínio Villages Alvorada - cj. 17 - casa 10 - Lago Sul
Brasília, DF Brasil - CEP 71680-351
E-mail: ognev@terra.com.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 5/10/2012
Artigo aceito: 7/1/2013
Trabalho realizado na Clínica CIRPLAS, Clínica Dra. Marcela Cammarota e Clínica Di Lamartine, Brasília, DF, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter