

Ideas and Innovation - Year 2012 - Volume 27 -
Barreira cutânea para reconstrução mamária com prótese
Dermal barrier for immediate prosthetic breast reconstruction
RESUMO
INTRODUÇÃO: A reconstrução mamária imediata com implante de silicone após mastectomia subcutânea tornou-se uma opção válida para médicos e pacientes devido à simplicidade das manobras cirúrgicas, menor tempo cirúrgico, cicatriz mínima e resultados estéticos imediatos. Os implantes submusculares também são recomendados, apesar de exigirem um procedimento cirúrgico mais agressivo. Ambos também podem causar problemas secundários que já foram descritos. Para reduzir esse tipo de problemas, neste artigo é descrita uma modificação da mastopexia circunvertical, redução do padrão de mamoplastia para mastectomia e a reconstrução mamária imediata com implante.
MÉTODO: A pele entre as linhas de incisão cutânea medial e vertical lateral é desepitelizada, criando uma barreira cutânea para a prótese para reforçar a linha de sutura vertical.
CONCLUSÕES: A técnica garante uma reconstrução segura, com resultados estéticos gratificantes.
Palavras-chave: Mamoplastia/métodos. Mama/cirurgia. Implante mamário/métodos. Neoplasias da mama/cirurgia. Mastectomia/métodos.
ABSTRACT
BACKGROUND: Immediate breast reconstruction with silicone implant after subcutaneous mastectomy became a valid option among doctors and patients based on the simplicity of the surgical maneuvers, shorter surgical period, minimal scarring and immediate aesthetic results. Submuscular implants also have been advocated despite its more aggressive surgical procedures. Both also may bring secondary already described diversification's problems. An in attempt to reduce this kind of problems, in this article, a modification of the circumvertical mastopexy, reduction mammoplasty pattern for mastectomy and immediate breast implant reconstruction is described.
METHODS: The skin between the medial and lateral vertical skin incision lines is de-epithelialized, providing a dermal barrier over the prosthesis to reinforce the vertical suture line.
CONCLUSIONS: The technique ensures a safe reconstruction with gratifying aesthetic results.
Keywords: Mammaplasty/methods. Breast/surgery. Breast implantation/methods. Breast neoplasms/surgery. Mastectomy/methods.
Há várias técnicas para reconstrução mamária pós-mastectomia, que incluem transferências de tecido livre complexas, retalhos, enxerto de gordura ou inserção de implantes de próteses e expansores. Com a evolução das técnicas de mastectomia de excisões radicais para mastectomias com preservação de pele, a reconstrução mamária imediata com implante está tornando-se a opção preferencial para muitos pacientes, em decorrência de sua simplicidade, menor tempo cirúrgico total, cicatriz mínima e resultado estético imediato. Ela permite a restauração imediata da aparência corporal, minimizando o trauma psicológico, mesmo que temporariamente1-3.
Embora possa haver pele suficiente na mastectomia com preservação de pele, há risco de comprometimento vascular com retalhos de pele longos e espessos e subsequente deiscência da ferida, exposição e extrusão do implante. Recomenda-se a cobertura muscular total do implante pelos músculos peitoral maior e serrátil anterior e pela fáscia do músculo reto anterior, para evitar a perda do implante. Entretanto, é praticamente impossível obter os mesmos resultados com grandes implantes.
Porém, conforme defendido por vários autores, há muitos anos, será que a cobertura muscular total é realmente necessária? É essencial separar o implante da linha de incisão, para evitar extrusão da prótese caso haja necrose da borda cutânea e deiscência da ferida. Dessa forma, a cobertura muscular seria um meio específico concebido para um objetivo específico e não um objetivo em si. Infelizmente, ao longo dos anos, a cobertura muscular total pareceu ser o principal objetivo na reconstrução mamária aloplástica, limitando muito a aplicabilidade e os resultados dessa modalidade de reconstrução. Invariavelmente, a cobertura muscular total restringe o tamanho dos implantes que podem ser inseridos. Ela também resulta em mama com perfil alto e "blunting" dos sulcos inframamários e mamários laterais, em decorrência da compressão das faces inferior e lateral do implante1,4. Com implantes de formato anatômico, a aderência inferior da bolsa submuscular também pode impedir que os implantes com contorno atinjam seu potencial máximo de formato, produzindo uma mama arredondada, com perfil alto e volume do polo superior5.
O implante subcutâneo é mais adequado para propiciar resultados estéticos superiores em relação ao volume do polo inferior e um certo grau de ptose1. É evidente que a bolsa dermomuscular dupla, submuscular superior e subcutânea inferior, proporciona melhor aspecto estético, com distribuição adequada de volume entre as faces superior e inferior, assim como medial e lateral da mama3,6.
Também é possível obter melhor aparência cosmética com o uso de padrões de incisão da pele dos procedimentos estéticos da mama para a mastectomia, especialmente quando redução de pele é necessária. As cicatrizes da mama reconstruída também podem coincidir com a mastopexia contralateral ou mamoplastia de redução, sempre que indicado.
Quando não for necessário reduzir a pele, um padrão excisional elíptico horizontal invariavelmente resultará em encurtamento vertical da pele, causando assimetria em relação à mama contralateral. Um padrão vertical, por outro lado, manterá a altura vertical da mama reconstruída e ajudará a estreitar a base da mama, produzindo uma mama reconstruída arredondada, mais baixa e mais atraente em comparação à aparência achatada e quadrada frequentemente observada quando a reconstrução aloplástica é utilizada com uma cicatriz de mastectomia transversa, especialmente quando a mama é originalmente grande e ptótica7.
Carlson et al.8 propuseram uma classificação de 4 tipos de padrão de pele para mastectomia, com preservação e com redução de pele. Entretanto, a mastectomia com redução de pele é limitada ao padrão do T invertido de Wise. Subsequentemente, um 5º tipo foi descrito por Santanelli et al.9, como uma modificação para permitir a excisão cutânea fora dos limites do padrão de Wise, quando necessário em razão de considerações oncológicas. Esses 5 tipos de incisão cutânea descritos, entretanto, não levam em consideração a excisão elíptica horizontal, que é utilizada mais amplamente pelos cirurgiões gerais e permite a criação de retalhos curtos, assim como o padrão de cicatriz vertical, que é cada vez mais popular. Propusemos uma nova classificação mais completa que faz uma distinção clara entre a mastectomia com preservação cutânea e a mastectomia com redução cutânea2.
A necrose do retalho cutâneo e perda de tecido viável da junção T é o tendão de Aquiles do padrão de Wise. Quando ocorre juntamente com a reconstrução mamária aloplástica, ela resulta em extrusão do implante e falha da reconstrução. Muitos autores descreveram várias modificações para reforçar a linha de sutura infra-aerolar vertical com um retalho cutâneo desepitelizado, aumentando a proteção do implante e evitando sua exposição e extrusão5,8,10,11. O sling de enxerto cutâneo alogênico também foi descrito como suplemento para o déficit muscular no polo inferior da mama, proporcionando reconstrução segura e com estética agradável. Ele também reduz a incidência de contratura capsular tardia3,4,12-14.
Neste artigo é descrita uma modificação da mastopexia circunvertical/redução do padrão de mamoplastia, para mastectomia e reconstrução mamária imediata com implante15,16. A pele entre as linhas de incisão cutânea medial e vertical lateral é desepitelizada, criando uma barreira cutânea na prótese, para reforçar a linha de sutura vertical. Essa técnica garante uma reconstrução segura, com resultados estéticos gratificantes.
MÉTODO
O planejamento pré-operatório das incisões circunverticais é feito de comum acordo com o cirurgião oncológico e a marcação é realizada com a paciente em posição ereta. As modificações do desenho padrão são feitas de acordo com as considerações oncológicas. Para a mastectomia com preservação da pele, uma área limitada de desepitelização é marcada abaixo do complexo areolopapilar, entre as duas incisões verticais.
Em mamas grandes e ptóticas, pode-se traçar uma área de desepitelização infra-areolar maior e os limites da excisão cutânea acima do complexo areolopapilar são marcados para obter redução e elevação, conforme necessário. Deve-se observar, entretanto, que a excisão de pele supra-areolar deve ser muito conservadora, mas não tanto quanto para uma mamoplastia ou mastopexia de redução padrão, já que o retalho de pele superior sofrerá eventual retração.
Para uma elevação moderada da mama, faz-se apenas a excisão de pele areolar. Sempre que a preservação do complexo areolopapilar for necessária, como nos casos de mastectomia profilática, ele pode ser mantido preso ao retalho de barreira cutânea e transposto para sua localização superior ou como um enxerto areolopapilar livre.
O retalho de barreira cutânea pode ser colocado medialmente ou lateralmente. É preferível utilizar o retalho de barreira cutânea posicionado medialmente na maioria dos casos, portanto, a mastectomia é realizada através da linha de incisão circunareolar determinada com uma extensão vertical lateral voltada para baixo, interrompida 1 cm a 2 cm acima da borda inferior do padrão de desenho vertical. Essa incisão proporciona uma exposição adequada para a mastectomia. É feita uma incisão axilar separada para biópsia do nódulo de sentinela ou, eventualmente, para linfadenectomia axilar.
Após concluir a mastectomia, faz-se uma bolsa no músculo subpeitoral maior, descolando-o completamente na posição inferior. Também é necessário liberar as fibras musculares cuidadosamente, certificando-se que a liberação não se estenderá na posição superior, além do nível projetado para a localização do mamilo. Também é importante preservar uma camada de tecido mole entre a borda muscular medial descolada e sua inserção esternal original, para evitar uma depressão indesejável na borda inferior medial da mama reconstruída no pós-operatório.
O sulco inframamário é então reposicionado em um nível mais alto conforme necessário, para se igualar à mastopexia contralateral, que frequentemente pode ser realizada simultaneamente. O músculo peitoral e o retalho de barreira cutânea são então suturados juntos, formando uma bolsa com plano duplo, capaz de acomodar um implante de grande porte. A seguir, o retalho de pele lateral é avançado sobre a barreira cutânea e a incisão vertical é suturada (Figuras 1 e 2). O componente circunareolar da incisão superior pode ser fechado por uma sutura em bolsa, ao invés de linear, para reduzir o comprimento da cicatriz. Podem ser feitas modificações dessa técnica e marcação padrão de acordo com particularidades oncológicas.
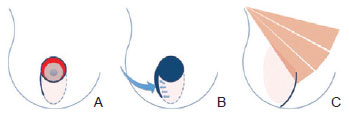
Figura 1 - Representação diagramática da mastectomia com preservação de pele circunvertical e retalho de barreira cutânea para reconstrução mamária imediata. Em A, desenho circunvertical, com incisão infra-areolar, circunareolar e lateral. Em B, mastectomia concluída e retalho de barreira cutânea infra-areolar desepitelizado para ser colocado sob o retalho cutâneo lateral. Em C, retalho de barreira cutânea ancorado na face ínfero-lateral do músculo peitoral maior e da linha de sutura vertical.
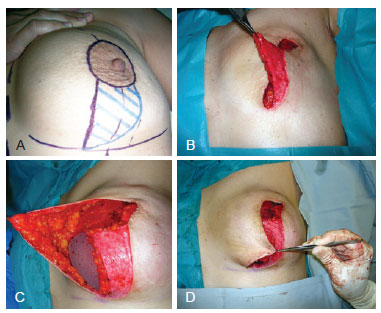
Figura 2 - Em A, marcação circunvertical. Em B, retalho de barreira cutânea. Em C, avanço lateral do retalho de barreira cutânea, que é suturado ao músculo peitoral maior. Em D, posicionamento do retalho de pele lateral utilizando a técnica do jaquetão.
Na maioria das pacientes, foram utilizados implantes de gel coesivo, anatômicos e texturizados Mentor© (Irving, TX, EUA). Raramente utilizamos implantes em forma de gota de lágrima Mentor© Becker nos casos onde havia preocupação com o excesso de tensão em decorrência de maior excisão de pele.
DISCUSSÃO
A mastectomia com excisão vertical utilizando o padrão de Lejour já foi descrita. Entretanto, foi descrito, também, que a técnica é apenas adequada para a reconstrução com tecido autógeno, já que qualquer deiscência de ferida ou comprometimento da viabilidade de pele poderia resultar na exposição do implante aloplástico17,18. Com o padrão circunvertical proposto e o retalho de barreira cutânea, a linha de sutura vertical é reforçada, tornando a reconstrução mamária imediata com prótese após uma mastectomia com preservação ou redução de pele uma opção válida e segura. Como as incisões são limitadas sem qualquer componente de sulco inframamário transverso, são criados retalhos cutâneos curtos com bases amplas, com vascularização melhor preservada. Não é necessário fazer uma cobertura muscular total com essa técnica.
Além disso, um retalho cutâneo com base medial prenderia o implante mamário na posição, impedindo-o de escorregar para a grande bolsa lateral que invariavelmente é criada após a mastectomia. Portanto, não seriam necessárias medidas complementares, como a obliteração do espaço lateral com suturas ou elevação do retalho do músculo serrátil. Mesmo quando os pontos de adesão são posicionados adequadamente, com o braço normalmente abduzido na mesa de operação para formar o sulco mamário lateral, grande mobilidade de tecido nessa área pode resultar em retração permanente da pele quando o braço estiver em abdução. O retalho do músculo serrátil, por outro lado, resulta invariavelmente em "blunting" do sulco mamário lateral. A simples manutenção do implante na posição adequada e a aplicação contínua de drenagem com pressão negativa, por no mínimo 10 dias, cria um sulco mamário lateral mais natural.
A única coisa que deve ser feita é separar o implante da linha de sutura. Isso certamente pode ser obtido com um sling dérmico alogênico caro, considerando-se o pequeno risco de outras complicações, como infecção ou biocompatibilidade insuficiente19; entretanto, essa sugestão não faz sentido em face da derme autogênica disponível que pode ser utilizada como um enxerto livre ou preferencialmente como um retalho vascularizado.
Os retalhos cutâneos associados ao padrão de Wise já descritos na literatura são considerados como tendo vascularização duvidosa por alguns autores. O desenho circunvertical proposto permite elevações de uma barreira cutânea vascularizada que pode ser ajustada conforme necessário e até mesmo dividida em um retalho medial e lateral transpostos como uma zetaplastia, proporcionando maior comprimento ao polo inferior conforme apresentado na Figura 3. Além disso, as marcações propostas podem ser facilmente adaptadas de acordo com as considerações oncológicas (Figuras 4 e 5). Entretanto, considerando-se a orientação não-usual das incisões, o emprego dessa abordagem na mastectomia pode ser inicialmente mais difícil do ponto de vista técnico para o cirurgião oncológico da mama. As Figuras 6 e 7 exemplificam a manutenção dos resultados a longo prazo.
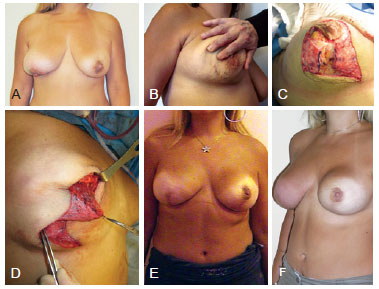
Figura 3 - Em A, paciente com indicação de mastectomia bilateral, com mastectomia parcial esquerda e radioterapia prévias e mastectomia parcial do quadrante direito inferior recente, causando grande deformidade. Em B, cicatriz da mastectomia parcial direita limitando as incisões verticais infra-areolares. Em C, retalho de barreira cutânea dividido verticalmente em retalhos medial e lateral. Em D, zetaplastia dos 2 retalhos de barreira cutânea. Em E, resultado 6 meses após reconstrução da mama direita e da mama esquerda com preservação do complexo areolopapilar e técnica de barreira cutânea circunvertical, apesar de radioterapia prévia. Em F, resultado pós-operatório de 1 ano.
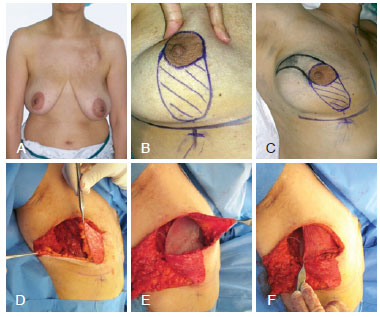
Figura 4 - Em A, paciente com indicação de mastectomia direita e reconstrução aloplástica imediata. Em B, marcação da abordagem circunvertical. Em C, extensão súpero-lateral da excisão cutânea determinada por aspectos oncológicos. Em D, retalho de barreira cutânea. Em E, avanço lateral do retalho de barreira cutânea. Reconstrução com um expansor permanente de Becker em decorrência de radioterapia pós-operatória programada. Em F, implante recoberto na área superior pelo músculo peitoral maior.
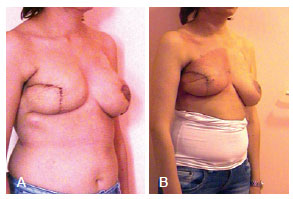
Figura 5 - Em A, Resultado pós-operatório imediato. O expansor foi totalmente inflado no intraoperatório e a mastopexia contralateral foi realizada simultaneamente a mastectomia e reconstrução. Em B, resultado após o término da radioterapia.
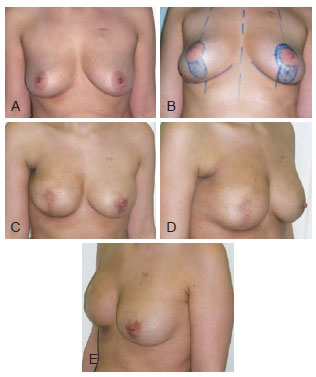
Figura 6 - Em A, paciente com indicação de mastectomia direita com preservação de pele e dissecção de nódulo linfático e mastectomia esquerda profilática. Em B, planejamento para incisões circunverticais bilaterais e retalho de barreira cutânea com preservação do complexo areolopapilar na mama esquerda. Em C, D e E, resultados da reconstrução após 1 e meio ano da operação. Deformidade do contorno do sulco axilar anterior e pequena deformidade na projeção poderiam ser corrigidos com enxerto de gordura, entretanto, a paciente ficou satisfeita com o resultado e se recusou a realizar outros procedimentos.
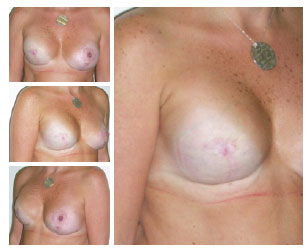
Figura 7 - Resultado 1 ano após mastectomia direita com redução de pele e reconstrução aloplástica com mastopexia circunvertical contralateral simultânea. Sutura em bolsa da incisão superior reduz o comprimento da cicatriz e simula um mamilo. A paciente se recusou a reconstruir a aréola com tatuagem.
CONCLUSÕES
É necessária colaboração estreita entre o cirurgião oncológico e o cirurgião plástico para o planejamento adequado das incisões cutâneas, para otimizar o tratamento da doença ao considerar as necessidades de reconstrução14. Ao contrário do que se recomendava originalmente para a reconstrução mamária aloplástica imediata pós-mastectomia, a cobertura muscular total do implante mamário não é necessária e, provavelmente, pode ser contraindicada. A cobertura muscular emsi não deve ser o objetivo primário da reconstrução. É apenas um meio, entre outros, de proporcionar bom fechamento da pele e evitar a extrusão do implante. O padrão excisional circunvertical com um retalho de barreira cutânea e o uso da técnica do jaquetão na linha de sutura vertical é provavelmente uma melhor alternativa, pois oferece a segurança necessária para a reconstrução mamária aloplástica e resultados com boa aparência estética e formato das mamas bem equilibrado. Naturalmente, ainda existe o problema potencial da contratura capsular tardia após a reconstrução mamária aloplástica. A necessidade de radioterapia pós-operatória também é outro problema. Muitas questões ainda devem ser respondidas, entretanto, qualquer procedimento oncológico adequado deve ser discutido dentro do contexto do potencial reconstrutivo da paciente com procedimentos ajustados de acordo com as necessidades e desejos de cada paciente20.
REFERÊNCIAS
1. Li FC, Jiang HC, Li J. Immediate breast reconstruction with implants after skin-sparing mastectomy: a report of 96 cases. Aesthetic Plast Surg. 2010;34(6):705-10.
2. Ibrahim AE, Atiyeh BS, Dibo SA, Sarhane KA, Abbas JS. De-epithelialized dermal barrier for a safe immediate prosthetic breast reconstruction post circumvertical skin sparing/reducing mastectomy (SSM/SRM). Eur J Plast Surg. 2012 (in press).
3. Colizzi L, Agostini T, Pascone C, Gandini D, Pantaloni M, Lazzeri D. A dermomuscular pocket provides superior coverage of the implant in skin-reducing mastectomies. Aesthetic Plast Surg. 2010;34(5):675-7.
4. Nahabedian MY. Mastectomy, nipple-areola preservation, and immediate implant reconstruction: are total and partial muscle coverage techniques aesthetically equivalent? Plast Reconstr Surg. 2010;126(6):319e-20e.
5. Hammond DC, Capraro PA, Ozolins EB, Arnold JF. Use of a skinsparing reduction pattern to create a combination skin-muscle flap pocket in immediate breast reconstruction. Plast Reconstr Surg. 2002;110(1):206-11.
6. Nava MB, Cortinovis U, Ottolenghi J, Riggio E, Pennati A, Catanuto G, et al. Skin-reducing mastectomy. Plast Reconstr Surg. 2006;118(3):603-10.
7. Losken A, Collins BA, Carlson GW. Dual-plane prosthetic reconstruction using the modified wise pattern mastectomy and fasciocutaneous flap in women with macromastia. Plast Reconstr Surg. 2010;126(3):731-8.
8. Carlson GW, Bostwick J 3rd, Styblo TM, Moore B, Bried JT, Murray DR, et al. Skin-sparing mastectomy. Oncologic and reconstructive considerations. Ann Surg. 1997;225(5):570-5.
9. Santanelli F, Longo B, Sorotos M, Farcomeni A, Paolini G. Flap survival of skin-sparing mastectomy type IV: a retrospective cohort study of 75 consecutive cases. Ann Surg Oncol. 2012. [Epub ahead of print]
10. Skoll PJ, Hudson DA. Skin-sparing mastectomy using a modified Wise pattern. Plast Reconstr Surg. 2002;110(1):214-7.
11. Bayram Y, Kulahci Y, Irgil C, Calikapan M, Noyan N. Skin-reducing subcutaneous mastectomy using a dermal barrier flap and immediate breast reconstruction with an implant: a new surgical design for reconstruction of early-stage breast cancer. Aesthetic Plast Surg. 2010;34(1):71-7.
12. Baxter RA. Intracapsular allogenic dermal grafts for breast implant-related problems. Plast Reconstr Surg. 2003;112(6):1692-6.
13. Breuing KH, Colwell AS. Inferolateral AlloDerm hammock for implant coverage in breast reconstruction. Ann Plast Surg. 2007;59(3):250-5.
14. Salgarello M, Barone-Adesi L, Terribile D, Masetti R. Update on onestage immediate breast reconstruction with definitive prosthesis after sparing mastectomies. Breast. 2011;20(1):7-14.
15. Atiyeh BS, Rubeiz MT, Hayek SN. Refinements of vertical scar mammaplasty: circumvertical skin excision design with limited inferior pole subdermal undermining and liposculpture of the inframammary crease. Aesthetic Plast Surg. 2005;29(6):519-31.
16. Gulyás G. Combination of the vertical and periareolar mammaplasty. Aesthetic Plast Surg. 1996;20(5):369-75.
17. Hunter JE, Malata CM. Refinements of the LeJour vertical mammaplasty skin pattern for skin-sparing mastectomy and immediate breast reconstruction. J Plast Reconstr Aesthet Surg. 2007;60(5):471-81.
18. Malata CM, Hodgson EL, Chikwe J, Canal AC, Purushotham AD. An application of the LeJour vertical mammaplasty pattern for skin-sparing mastectomy: a preliminary report. Ann Plast Surg. 2003;51(4):345-50.
19. Mestak J, Sukop A, Mestak O. Use of deepithelialized flap in mammoplasties: simple method with excellent results. Aesthetic Plast Surg. 2011;35(6):1106-11.
20. Toth BA, Forley BG, Calabria R. Retrospective study of the skin-sparing mastectomy in breast reconstruction. Plast Reconstr Surg. 1999;104(1):77-84.
1. Cirurgião plástico, professor de Cirurgia Plástica e Reconstrutiva na American University of Beirut (Universidade Americana de Beirute), Beirute, Líbano.
2. Cirurgião geral, professor do Departamento de Cirurgia, Divisão de Cirurgia Geral naAmerican University of Beirut (UniversidadeAmericana de Beirute), Beirute, Líbano.
3. Cirurgião plástico, professor de Cirurgia Plástica e Reconstrutiva na Universidade de Toulouse, Toulouse, França.
Correspondência para:
Bishara S. Atiyeh
American University of Beirut Medical Center Cairo Street - Marignan Center - 6th floor
Beirut, Lebanon
E-mail: batyieh@terra.net.l.lb
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 27/9/2012
Artigo aceito: 29/10/2012
Trabalho realizado na American University of Beirut Medical Center, Beirute, Líbano.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter