

Original Article - Year 2012 - Volume 27 -
Estudo epidemiológico de queimaduras em crianças atendidas em hospital terciário na cidade de São Paulo
Epidemiological study of burns in children treated at a tertiary hospital in São Paulo
RESUMO
INTRODUÇÃO: O objetivo deste estudo é descrever a experiência da Unidade de Tratamento de Queimados da Divisão de Cirurgia Plástica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP), em 15 meses consecutivos, no atendimento às crianças queimadas.
MÉTODO: Foram analisados os dados de 98 pacientes, com idade < 13 anos, atendidos na Unidade de Tratamento de Queimados do HCFMUSP, de outubro de 2009 a dezembro de 2010.
RESULTADOS: A média de idade das crianças atendidas foi de 5,2 anos, sendo 67 (68,4%) do sexo masculino. Os acidentes foram responsáveis por 93 (94,9%) casos, enquanto em 1 (1%) caso ocorreu agressão. Observou-se maior ocorrência de queimaduras em crianças com até 2 anos de idade. O principal agente da queimadura foi escaldadura (48%), seguido de fogo (17%) e sólido aquecido (17%). A média da superfície corpórea queimada de 2º e 3º graus foi de 10%. Seis (6,1%) pacientes apresentaram > 20% da superfície corpórea queimada, 5 (83,3%) deles por combustão de álcool e 1 (16,7%) por escaldo com água. Entre os 3 casos em que a superfície corpórea queimada de 2º e 3ºgraus foi > 30%, todos ocorreram por combustão de álcool.
CONCLUSÕES: O levantamento demonstra a importância da queimadura em pacientes da faixa etária pediátrica. O con-junto de dados obtidos permite inferir que os esforços de prevenção devem se concentrar no ambiente doméstico, contra a possibilidade de ocorrência de escaldaduras nas crianças com < 5 anos de idade. A partir dos 5 anos, as campanhas devem abordar tanto o ambiente doméstico como o extradoméstico.
Palavras-chave: Queimaduras. Criança. Prevenção de acidentes.
ABSTRACT
BACKGROUND: This study describes the experience with the care of burned children in the Burn Treatment Unit, Division of Plastic Surgery, Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Hospital of the Faculty of Medicine, University of São Paulo - HCFMUSP) over 15 consecutive months.
METHODS: The data of 98 patients up to 13 years of age treated in the Burn Treatment Unit of HCFMUSP from October 2009 to December 2010 were analyzed.
RESULTS: The average age of the children was 5.2 years; 67 (68.4%) were boys. Accidents were responsible for burns in 93 (94.9%) cases, whereas 1 (1%) case of burns was caused by aggression. There was a higher incidence of burns in children under 2 years of age. The main agent causing burns was hot liquids (48%), followed by fire (17%) and hot solids (17%). The mean body surface area affected by second-and third-degree burns was 10%. Six (6.1%) patients had burns over more than 20% of their body surface area - 5 (83.3%) of them had burns due to burning alcohol and 1 (16.7%) due to scalding water. All cases in which more than 30% of the body surface was affected by second- and third-degree burns were due to alcohol burns.
CONCLUSIONS: This survey demonstrates the importance of burn injuries in pediatric patients. The dataset suggests prevention efforts should focus on the domestic environment, particularly against scalding in children less than 5 years of age. In children older than 5 years, prevention programs should focus on both domestic and extradomestic environments.
Keywords: Burns. Child. Accident prevention.
A mortalidade infantil no Brasil vem se modificando nas últimas décadas. Apresenta, além de declínio importante, alteração de suas causas. A redução das doenças infecciosas e diarreicas como causas de óbito fizeram com que, proporcionalmente, as causas perinatais (resultantes de problemas durante a gravidez e o parto) e as decorrentes de agentes externos aumentassem1. Entre 1 ano e 14 anos, os agentes externos são as principais causas de morte no Brasil. No total, mais de 5 mil crianças morrem e cerca de 137 mil são hospitalizadas anualmente, segundo dados do Ministério da Saúde, configurando-se grave problema de saúde pública1. As sequelas também têm impacto relevante. Estima-se que, para cada morte, outras 4 crianças apresentam sequelas permanentes. Segundo o Relatório Mundial sobre Prevenção de Acidentes com Crianças e Adolescentes, lançado em dezembro de 2008 pela Organização Mundial da Saúde e UNICEF, 830 mil crianças morrem anualmente vítimas de acidentes, em todo o mundo2,3. Acidentes domésticos, automobilísticos e agressões estão entre as causas. Não existe estatística confiável sobre a forma como ocorrem os traumas, e as queimaduras podem ser enquadradas como agressão ou acidente.
O objetivo deste estudo é descrever a experiência da Unidade de Tratamento de Queimados do Serviço de Cirurgia Plástica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP), em 15 meses consecutivos, no atendimento às crianças queimadas. Foi traçado o perfil epidemiológico, avaliando-se dados como agente causador, superfície e segmento corporal acometido com queimaduras de 2º e 3º graus. Além disso, foram analisados os tratamentos instituídos e a evolução dos casos.
MÉTODO
Foram analisados os dados de todos os pacientes com < 13 anos de idade, atendidos no período de outubro de 2009 a dezembro de 2010. Durante esse período, foram atendidas 129 crianças queimadas (Figura 1). Foram excluídos 31 casos cujos dados se encontravam incompletos, perfazendo 98 casos para análise.
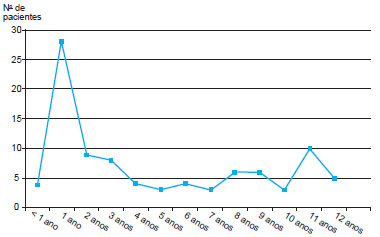
Figura 1 - Distribuição da população estudada por idade.
Foram coletadas as seguintes informações: data da ocorrência da queimadura e do atendimento inicial no HCFMUSP, circunstância e mecanismo da queimadura, segmentos corpóreo afetados, porcentagem da superfície corpórea queimada e destino do paciente (alta, acompanhamento ambulatorial, internação em enfermaria ou Unidade de Terapia Intensiva). Foram também levantados todos os tipos de tratamento realizados nos pacientes, tais como: curativos, desbridamentos, escarotomias, fasciotomias, enxertias, retalhos e amputações. Dentre os pacientes internados, foi verificado o tempo entre a entrada no serviço e a alta hospitalar ou óbito.
RESULTADOS
No grupo analisado, a média de idade das crianças atendidas foi de 5,2 anos. No total de 98 crianças, 67 (68,4%) eram do sexo masculino e 31 (31,6%), do sexo feminino. A média de tempo da queimadura até o atendimento no HCFMUSP foi de 68 horas, variando de 1 hora a 160 horas.
Os acidentes foram responsáveis por 93 (94,9%) casos, enquanto em 1 (1%) caso ocorreu agressão. Em 4 (4,1%) casos, a circunstância da queimadura era desconhecida.
Observou-se maior ocorrência de queimaduras em crianças com até 2 anos de idade.
A seguir, tabularam-se as causas e o tipo de agente nos casos estudados (Tabela 1).
Escaldadura foi a causa mais prevalente em todas as faixas etárias, com discreto aumento no grupo de crianças de 1 ano a 5 anos de idade. As queimaduras por sólidos aquecidos predominaram nos pacientes com idade < 1 ano, com redução progressiva nos grupos com idade mais avançada. Já as queimaduras por fogo, explosão e trauma elétrico apresentaram incremento com o passar da idade, nos três grupos (Figura 2).
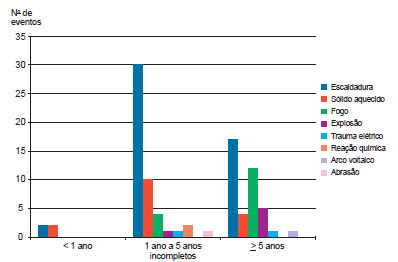
Figura 2 - Causas por grupos de idade, em números absolutos de eventos.
A média da superfície corpórea queimada de 2º e 3ºgraus foi de 10%. Seis (6,1%) pacientes apresentaram > 20% da superfície corpórea queimada, 5 deles (83,3%) por combustão de álcool e 1 (16,7%) por escaldo com água. Entre os 3 casos em que a superfície corpórea queimada de 2º e 3º graus foi > 30%, todos ocorreram por combustão de álcool.
Os membros superiores foram atingidos em 53 (54,1%) casos, cabeça e pescoço em 46 (46,9%), tronco em 45 (45,9%), membros inferiores/períneo em 33 (33,7%) e via aérea em 1 (1%) (Figura 3).
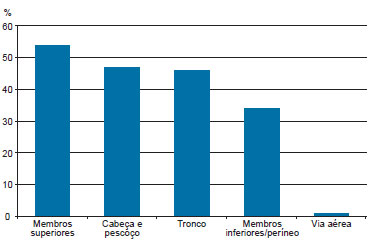
Figura 3 - Regiões corpóreas atingidas, em porcentagem do total de eventos.
As queimaduras que afetam os membros superiores são as mais frequentes em todas as faixas etárias, sobretudo no grupo de crianças entre 1 ano e 4 anos de idade. As queimaduras localizadas no tronco estavam presentes em 50% dos casos, em crianças com até 4 anos, e ocorreram com menor frequência nos maiores de 5 anos de idade. Entre as queimaduras localizadas em cabeça e pescoço, não foi registrado nenhum caso em crianças < 1 ano, e houve predomínio no grupo de 1 ano a 4 anos, com redução da ocorrência naqueles com > 5 anos. As queimaduras em membros inferiores e períneo, embora apresentassem menor prevalência nas crianças < 5 anos, representaram a localização mais frequente naqueles > 5 anos, juntamente com aquelas localizadas nos membros superiores e na cabeça e pescoço. Lesão de vias aéreas foi observada apenas entre aqueles > 5 anos de idade (Figura 4).
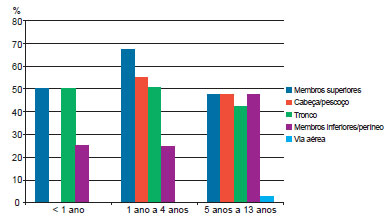
Figura 4 - Regiões corpóreas atingidas por grupos de idade, em porcentagem do total de eventos.
Dos pacientes atendidos, 52 (53,1%) obtiveram alta após o atendimento inicial para posterior acompanhamento ambulatorial, 27 (27,6%) foram internados em enfermaria e 16 (16,3%) em Unidade de Terapia Intensiva (UTI) especializada para tratamento de queimados. No grupo de pacientes internados em UTI, 15 (93,8%) deles receberam alta hospitalar e 1 (6,2%) faleceu.
Considerando todos os casos, a média de dias de internação hospitalar foi de 18 dias. Entre as crianças internadas em UTI, a média foi de 26 dias.
A maioria dos pacientes (93 casos) foi tratada com curativos oclusivos em seu atendimento inicial. Em 5 casos não houve necessidade de curativos, pois a área corpórea acometida pela queimadura era < 1% da superfície corpórea. O curativo foi o único tratamento em 41 (41,8%) pacientes. Os outros 57 pacientes foram submetidos a um ou mais procedimentos/tratamentos cirúrgicos, tais como desbridamento cirúrgico em 51 casos (52%), enxertia de pele em 31 (31,6%), retalho cutâneo em 1 (1%), fasciotomia em 2 (2%) e escarotomia em 2 (2%) (Figura 5).
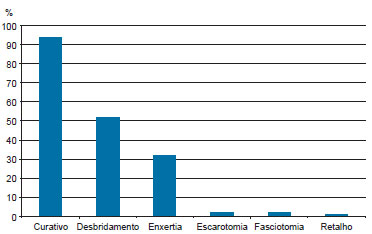
Figura 5 - Tratamentos, em porcentagem do número total de casos.
Dentre os pacientes submetidos a enxertias de pele, em 15 (48,4%) deles foram utilizados enxertos em malha e em 14 (45,2%), em lâminas. Enxertias mistas, com malhas e lâminas, foram usadas em 2 (6,4%) casos. Nos pacientes tratados com enxerto em lâmina, a média da superfície corpórea com queimaduras de 2º e 3º graus foi de 10,9%, enquanto as crianças tratadas com enxerto em malha apresentavam média de 10,2% da superfície corpórea queimada. Os 2 pacientes que receberam os dois tipos de enxerto apresentavam 22% e 42% da superfície corpórea queimada (Figura 5).
DISCUSSÃO
No Brasil não existem estatísticas precisas sobre a incidência de queimaduras em crianças. Em alguns países em desenvolvimento, esse tipo de trauma figura entre as principais causas de morbidade e mortalidade em crianças4,5. Nesse contexto, o entendimento das causas mais frequentemente atendidas pode auxiliar na proposição de políticas de saúde, desde a prevenção de queimaduras até sua reabilitação, passando por todas as fases do tratamento das queimaduras6.
Shani et al.7, estudando populações distintas de Israel, recomendaram que as campanhas para prevenção das queimaduras sejam adequadas à cultura de cada população, levando em consideração seus costumes e sazonalidade.
Os dados obtidos podem favorecer o planejamento de políticas de prevenção e tratamento de crianças que sofrem queimaduras, utilizando a experiência de uma Unidade de Tratamento de Queimados localizada dentro de um hospital terciário na cidade de São Paulo.
Apesar de localizada em um hospital de alta complexidade, atende pacientes removidos de outras unidades em todos os níveis de atenção à saúde e também doentes que procuram o hospital por demanda espontânea. Por isso, acreditamos que a casuística analisada seja semelhante à de outras unidades do país. A busca espontânea do atendimento é demonstrada pelos casos simples. Cinquenta e dois pacientes tiveram alta hospitalar logo após o atendimento em pronto-socorro e 41 casos receberam o curativo como único tratamento. Dos pacientes submetidos a cirurgia, o tratamento quase sempre terminava com a utilização de enxertias de pele de espessura parcial.
Na população de crianças estudadas, a maioria dos atendimentos ocorreu no grupo de 1 ano até 5 anos. Esse dado corrobora os dados encontrados em outros estudos. Cheng et al.8, analisando 1.704 crianças queimadas, apontaram a faixa de 1 ano a 2 anos de idade como a de maior risco para queimaduras. Mashreky et al.4, por sua vez, encontraram a faixa etária de 1 ano a 4 anos como a mais afetada, enquanto Cuenca-Pardo et al.9, analisando dados de 1.025 crianças queimadas, descreveram que quanto menor a idade maior o risco para ocorrência de queimaduras. Essa faixa de idade provavelmente está mais associada a queimaduras em decorrência do desenvolvimento neuropsicomotor da criança. Deixando a fase de ser totalmente dependente de um adulto, a criança começa a andar e a experimentar o mundo com muito mais liberdade. Isso exige atenção e vigilância dos pais, pois acidentes domésticos, como escaldaduras por óleo e água, são os mais frequentes nessa idade. A criança sem supervisão pode entrar em contato com substâncias tóxicas e inflamáveis, como o álcool.
Até 1 ano de idade, a criança, quase completamente dependente de um adulto, geralmente queima-se por descuido do mesmo. Nessa idade, a causa mais frequentemente observada foi escaldadura em tronco.
Houve aumento da ocorrência de queimaduras em crianças com 1 ano de idade. Nessa fase, a criança começa a andar e a explorar o ambiente ao seu redor, muitas mães voltam a reassumir seus empregos, e a criança é deixada em creches ou em casa, com outras pessoas que não os pais. A importância da escaldadura como mecanismo da queimadura já foi amplamente explorada em outros estudos10.
A faixa dos 5 anos aos 13 anos de idade compreende os pacientes com a maior superfície corpórea queimada, vítimas de queimadura por combustão de álcool. Provavelmente isso é causado porque a criança começa a ficar independente e a frequentar o ambiente extradoméstico, podendo entrar em contato com fogos de artifício, álcool e material elétrico, entre outros. As queimaduras por combustão, explosão e trauma elétrico passam a ocorrer com maior frequência.
A distribuição entre os sexos é semelhante à encontrada na literatura5,8,11,12. A maior incidência de queimaduras é observada entre os meninos, provavelmente em decorrência da diferença de comportamento e atividade entre os sexos. Badger et al.13 estudaram a presença de transtornos de atenção e hiperatividade em crianças queimadas e concluíram que crianças portadoras desses transtornos têm risco aumentado de sofrer queimaduras.
Werneck & Reichenheim14 publicaram estudo correlacionando o risco de queimaduras com o ambiente familiar. Chegaram à conclusão de que lares com muitos filhos, mães que estavam grávidas ou haviam perdido emprego recentemente, e mudança de domicílio constituíam fatores que aumentavam o risco de queimadura nas crianças. O presente estudo não se aprofundou nesse tipo de questão, porém essas informações também podem ser úteis para o planejamento de campanhas de prevenção.
A média de idade das crianças atendidas foi de 5,2 anos, com a maior incidência nas crianças com 1 ano. A causa mais frequente de queimaduras foi a escaldadura; e na faixa dos 5 anos aos 13 anos, combustão, explosão e trauma elétrico.
A maioria das crianças queimadas não necessitou de internação e teve como único tratamento os curativos específicos. No entanto, em metade delas foi necessária internação e pelo menos uma intervenção cirúrgica. Nesse grupo de pacientes, a morbidade e a possibilidade de evoluir com sequela tem impacto importante.
CONCLUSÕES
O levantamento demonstra a importância das queimaduras em pacientes da faixa etária pediátrica, em especial aquelas causadas por escaldadura e combustão de álcool. O conjunto de dados obtidos permite inferir que os esforços de prevenção devem se concentrar no ambiente doméstico, contra a possibilidade de ocorrência de escaldadura em crianças < 5 anos de idade. A partir dos 5 anos, as campanhas devem abordar tanto o ambiente doméstico como o extradoméstico.
REFERÊNCIAS
1. Ministério da Saúde. Datasus [homepage na internet]. Disponível em www.datasus.gov.br Acesso em: 12/12/2011.
2. Organização Mundial da Saúde. [homepage na internet]. Disponível em www.who.int Acesso em: 12/12/2011.
3. Abib SCV. Prevenção de acidentes com crianças. I Fórum de Prevenção de Acidentes com Crianças, São Paulo, Brasil, 2004.
4. Mashreky SR, Rahman A, Chowdhury SM, Giashuddin S, Svanstrom L, Linnan M, et al. Epidemiology of childhood burn: yield of largest community based injury survey in Bangladesh. Burns. 2008;34(6):856-62.
5. Albertyn R, Bickler SW, Rode H. Paediatric burn injuries in Sub Saharan Africa: an overview. Burns. 2006;32(5):605-12.
6. Piccolo NS. The 2002 Everett Idris Evans Memorial Lecture. Burn care in Brazil: ideas from the past, trends of the present, and hopes for the future. J Burn Care Rehabil. 2002;23(6):385-400.
7. Shani E, Bahar-Fuchs SA, Abu-Hammad I, Friger M, Rosenberg L. A burn prevention program as a long-term investment: trends in burn injuries among Jews and Bedouin children in Israel. Burns. 2000;26(2):171-7.
8. Cheng JC, Leung KS, Lam ZC, Leung PC. An analysis of 1704 burn injuries in Hong Kong children. Burns. 1990;16(3):182-4.
9. Cuenca-Pardo J, Jesús Alvarez-Díaz C, Comprés-Pichardo TA. Related factors in burn children. Epidemiological study of the burn unit at the "Magdalena de las Salinas" Traumatology Hospital. J Burn Care Res. 2008;29(3):468-74.
10. Lacerda LA, Carneiro AC, Oliveira AF, Gragnani A, Ferreira LM. Estudo epidemiológico da Unidade de Tratamento de Queimaduras da Universidade Federal de São Paulo. Rev Bras Queimaduras. 2010;9(3):82-8.
11. Istre GR, McCoy M, Carlin DK, McClain J. Residential fire related deaths and injuries among children: fireplay, smoke alarms, and prevention. Inj Prev. 2002;8(2):128-32.
12. Ying SY, Ho WS. Playing with fire: a significant cause of burn injury in children. Burns. 2001;27(1):39-41.
13. Badger KL, Anderson RJ, Kagan RJ. Attention deficit-hyperactivity disorder in children with burn injuries. J Burn Care Res. 2008;29(5):724-9.
14. Werneck GL, Reichenheim ME. Paediatric burns and associated risk factors in Rio de Janeiro, Brazil. Burns. 1997;23(6):478-83.
1. Médico preceptor do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP), médico assistente do Serviço de Cirurgia Plástica do Hospital do Servidor Público Estadual de São Paulo, membro associado da Sociedade Brasileira de Cirurgia Plástica (SBCP), São Paulo, SP, Brasil.
2. Livre-docente pela Faculdade de Medicina da Universidade de São Paulo, professor associado da Faculdade de Medicina da Universidade de São Paulo, membro titular da SBCP, São Paulo, SP, Brasil.
3. Médico residente de Cirurgia Plástica do HCFMUSP, São Paulo, SP, Brasil.
4. Doutor, diretor técnico da Divisão de Cirurgia Plástica e Queimaduras do HCFMUSP, membro associado da SBCP, São Paulo, SP, Brasil.
5. Professor titular, chefe da Divisão de Cirurgia Plástica e Queimaduras do HCFMUSP, membro titular da SBCP, São Paulo, SP, Brasil.
Correspondência para:
Lincoln Saito Millan
Av. Doutor Enéas Carvalho de Aguiar, 255 - 8º andar - sala 8128
São Paulo, SP, Brasil - CEP 05403-900
E-mail: lincolnsaito@gmail.com
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 24/7/2012
Artigo aceito: 15/10/2012
Trabalho realizado na Divisão de Cirurgia Plástica e Queimaduras do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter