

Original Article - Year 2012 - Volume 27 -
Síndrome de Fournier: 10 anos de avaliação
Fournier's syndrome: a 10-year evaluation study
RESUMO
INTRODUÇÃO: A gangrena de Fournier é uma fasciite necrosante sinérgica do períneo e parede abdominal, que tem origem no escroto e pênis, no homem, e vulva e virilha, na mulher. O processo inicialmente foi descrito como idiopático, mas atualmente sabe-se que se trata de grave afecção causada por bactérias Gram positivas, Gram negativas ou anaeróbios, que pode levar a comprometimento sistêmico importante e, eventualmente, morte.
MÉTODO: Foi realizado estudo retrospectivo, baseado na análise de prontuários médicos de 23 pacientes portadores de síndrome de Fournier, no período de janeiro de 2002 a janeiro de 2012. O tratamento dos pacientes incluiu intervenção precoce, com antibioticoterapia de largo espectro e desbridamentos consecutivos. O procedimento terapêutico empregado para a reconstrução variou desde a aproximação das bordas com sutura simples até uso de retalhose enxertos, nas lesões extensas.
RESULTADOS: As técnicas de reparação cutânea foram eficientes e a reparação escrotal foi também efetiva em todos os casos, obtendo-se bons resultados estéticos. Houve 3 (13%) óbitos, 2 deles em pacientes com doenças pregressas e portadores de comorbidades.
CONCLUSÕES: Apesar da reconhecida gravidade da Síndrome de Fournier, as medidas terapêuticas adotadas, como rápida intervenção, desbridamento precoce e antibioticoterapia de amplo espectro, juntamente com abordagem multidisciplinar, demonstraram-se bastante eficazes no controle da doença, permitindo reconstrução cirúrgica das áreas atingidas, com baixa mortalidade.
Palavras-chave: Gangrena de Fournier. Fasciite necrosante. Procedimentos cirúrgicos reconstrutivos/métodos.
ABSTRACT
BACKGROUND: Fournier's gangrene is a synergistic necrotizing fasciitis of the perineum and abdominal wall that develops in the scrotum and penis in men and the vulva and groin in women. This disease was initially believed to be idiopathic; however, recent studies have indicated that it is a serious condition caused by gram-positive, gram-negative, or anaerobic bacteria. It is often associated with severe and fatal systemic involvement.
METHODS: A retrospective study involving a chart review of 23 patients with Fournier's syndrome treated between January 2002 and January 2012 was conducted. Prompt treatment consisted of broad-spectrum antibiotic administration and serial debridement. The reconstruction techniques ranged from edge approximation via simple sutures to the use of flaps and grafts in cases with extensive lesions.
RESULTS: The skin and scrotal reconstruction techniques were effective in all cases, yielding satisfactory aesthetic results. Three (13%) patients died, including 2 patients who had previous illnesses and comorbidities.
CONCLUSIONS: Although Fournier's syndrome is a serious disease, therapeutic measures such as prompt intervention, with early debridement and broad-spectrum antibiotic therapy, in a multidisciplinary approach is very effective for controlling the disease, enabling surgical reconstruction of the affected areas with a low mortality rate.
Keywords: Fournier gangrene. Fasciitis, necrotizing. Reconstructive surgical procedures/methods.
A gangrena de Fournier é uma fasciite necrosante sinérgica do períneo e parede abdominal, que tem origem no escroto e no pênis, em homens, e na vulva e na virilha, em mulheres1,2 (Figura 1). Ela possui fisiopatologia caracterizada por endarterite obliterante, seguida de isquemia e trombose dos vasos subcutâneos, que resultam em necrose da pele e do tecido celular subcutâneo e adjacentes (tipicamente não causa necrose, mas pode invadir fáscia e músculo), tornandopossível a entrada da flora normal da pele. À medida que ocorre disseminação de bactérias aeróbias e anaeróbias, a concentração de oxigênio nos tecidos é reduzida; com a hipóxia e a isquemia tecidual, o metabolismo fica prejudicado, provocando maior disseminação de microrganismos facultativos, que se beneficiam das fontes energéticas das células, formando gases (hidrogênio e nitrogênio) responsáveis pela crepitação, demonstrada nas primeiras 48 horas a 72 horas de infecção3-5.
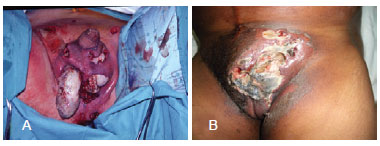
Figura 1 - Fasciite necrosante. Em A, fasciite necrosante com exposição de testículo e tecido necrótico em abundância. Em B, fasciite necrosante com presença de "lojas" e pertuitos confluentes
Em 1884, Jean Alfred Fournier6, dermatologista francês especializado no estudo de doenças venéreas, descreveu 5 casos de pacientes com gangrena do pênis e escroto, de características idiopáticas. Nos relatos originais, Fournier descreveu três aspectos fundamentais do quadro: início abrupto em homens jovens saudáveis, rápida progressão e ausência de agente causador específico7-11.
Uma variedade de microrganismos tem sido encontrada em culturas de secreção da ferida e tecidos necróticos, apresentando flora mista na maioria dos casos, na qual podemos encontrar bactérias Gram negativas (Escherichia coli, Proteus mirabilis, Klebsiella sp, Pseudomonas, Bacteroides, Acinetobacter sp), bactérias Gram positivas (Estafilococos, Estreptococos, Enterococos, Clostridium) e fungos12-15 (Tabela 1).
Dados de séries contemporâneas indicam que a síndrome de Fournier tende a afetar pacientes entre a 2ª e 6ª décadas de vida, com comorbidades predisponentes, como: estados debilitantes (desnutrição, sepse) ou imunossupressores (diabetes mellitus, alcoolismo crônico, doença maligna subjacente, AIDS, sarampo, uso de quimioterápicos, leucemias), doenças colorretais e urogenitais, pós-operatório (com uso de instrumentação urológica, herniorrafia, hemorroidectomia, orquiectomia, prostatectomia), uso de drogas endovenosas e trauma (local, mecânico, técnico, químico, incluindo mordeduras, arranhões, intercurso anal e o próprio coito)15-17.
MÉTODO
Foi realizado estudo retrospectivo, baseado na análise de prontuários médicos de 23 pacientes portadores de síndrome de Fournier, tratados em regime de internação hospitalar, no período de janeiro de 2002 a janeiro de 2012, no Serviço de Cirurgia Plástica do Hospital Universitário da Universidade Federal de Juiz de Fora (Juiz de Fora, MG, Brasil).
Os pacientes apresentavam idades entre 20 anos e 50 anos.
Seis (26,1%) pacientes apresentavam comorbidades pré-existentes, como elitismo, diabetes, doença colorretal (fissura), pós-operatório de cirurgia urológica, depressão imunológica e cardiopatia. Nos demais pacientes não foi identificado nenhum fator de comorbidade (Tabela 2).
O diagnóstico foi baseado na progressão agressiva da infecção, extensão da gangrena para área extraescrotal e toxicidade sistêmica. Para mensuração da gravidade da síndrome de Fournier foi utilizado o escore de Laor et al.18, que se fundamenta nas seguintes variáveis: sinais vitais (temperatura corporal, parâmetros cardíacos e respiratórios) e índices laboratoriais (sódio, potássio, hemograma, hematócrito e glóbulos brancos).
Tratamento Proposto
Foi iniciada antibioticoterapia de amplo espectro, desde o momento do diagnóstico até a completa cura clínica da doença, em doses máximas, para atingir germes Gram positivos, Gram negativos e anaeróbios.
A pele escrotal e perineal com características de necrose foi incisada ou excisada em áreas de virilha, flancos e parede abdominal. Após delimitação precisa da necrose, um novo desbridamento definitivo foi realizado.
Os cuidados locais com a ferida consistiram de limpezas com clorexidina degermante e uso do antimicrobiano tópico (creme de sulfadiazina de prata a 1%).
Os testículos quando expostos não foram removidos ou implantados em virilha, ficaram apenas protegidos por curativos úmidos ou curativos com pomadas de antimicrobiano tópico (Figura 2). A colostomia foi indicada nos casos em que houve comprometimento de áreas adjacentes ao ânus.
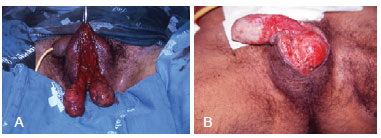
Figura 2 - Em A e B, exposição de testículos pré-reconstrução de bolsa escrotal.
A reconstrução cirúrgica foi iniciada quando a área cruenta não apresentava mais sinais de infecção (culturas negativas, ausência de sinais de toxemia e granulação com bom aspecto) e ausência de tecido necrótico. O tratamento tópico foi mantido até que as feridas exibissem tecido de granulação adequado para autoenxertia cutânea ou uso de retalhos (Figura 3).
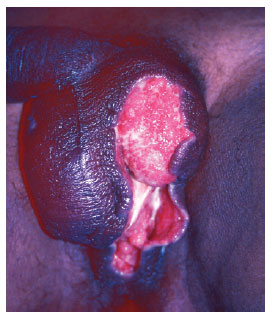
Figura 3 - Pré-operatório de reconstrução de bolsa escrotal após curativos de antimicrobianos tópicos.
O procedimento terapêutico empregado para a reconstrução foi o mais simples possível e variou desde a aproximação das bordas com sutura simples (Figura 4) até uso de retalhos (Figura 5) e enxertos, nas lesões extensas. Na maioria dos casos, os tecidos remanescentes na bolsa escrotal foram suficientes para reparação e os resultados consideravelmente bons face à boa vascularização e à elasticidade que a região oferece (Figura 6).
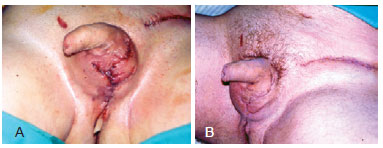
Figura 4 - Em A e B, reconstrução de bolsa escrotal com sutura direta de tecido remanescente.
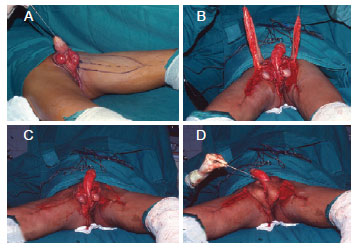
Figura 5 - Retalho fasciocutâneo de face interna de coxa. Em A, marcação de retalho fasciocutâneo. Em B e C, retalhos confeccionados. Em D, rotação do retalho.
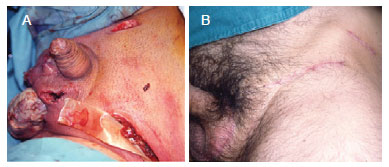
Figura 6 - Em A, reconstrução de bolsa escrotal com sutura direta de tecidos remanescentes. Em B, pós-operatório tardio.
RESULTADOS
O tempo médio entre a admissão e o início dos procedimentos reconstrutivos foi de 30 dias.
As técnicas de reparação cutânea foram eficientes e a reparação escrotal foi também efetiva em todos os casos, obtendo-se bons resultados estéticos (Figura 6).
Foram observadas algumas complicações de pequena monta, que não comprometeram o resultado final, como deiscência de sutura, necrose parcial de retalho e perda parcial de enxerto.
Houve 3 (13%) óbitos, 2 deles no grupo de 6 pacientes com doenças pregressas e fatores de comorbidades.
Todos os pacientes declararam-se satisfeitos com a reparação obtida.
DISCUSSÃO
A mortalidade relacionada à síndrome de Fournier reportada na literatura, desde a antiguidade até os dias atuais, fica em torno de 20%. McCrea19, em 1945, coletou 267 casos publicados na literatura, em exaustiva revisão, que recuou até 1764, cobrindo 181 anos, com mortalidade de 22%. No entanto, neste estudo foi encontrada taxa de mortalidade de 13%, em 10 anos de avaliação, o que demonstra redução significativa na mortalidade16,20,21. Tal resultado pode ser atribuído à padronização do atendimento integral ao paciente em nossa instituição, com formação de uma equipe multidisciplinar.
A conduta terapêutica que permitiu obtenção de melhores resultados neste grupo de doentes quando comparados aos existentes na literatura incluiu diagnóstico e intervenção precoces, com antibioticoterapia de largo espectro e desbridamentos consecutivos. A literatura demonstra a importância do desbridamento, pois os pacientes não submetidos a esse procedimento têm mortalidade igual a 100% e, da rápida intervenção, uma vez que a gangrena evolui 2,5 cm2/h4,17,21. Efem22, na Nigéria, em estudo prospectivo de 41 pacientes, divididos em dois grupos, encontrou melhores resultados no grupo não submetido a desbridamentos consecutivos e tratado apenas com curativos.
Laor et al.18 propuseram que, em escores acima de 9, há 75% de probabilidade de óbito e, em menores ou iguais a 9, há 78% de probabilidade de sobrevivência.
O tratamento reparador foi baseado em técnicas simples e eficientes para cada caso ou área. Assim, pequenas perdas foram tratadas com sutura borda a borda ou autoenxertia de pele. Não houve necessidade de realização de orquiectomia em nenhum caso, pois a necrose de testículo é rara, em decorrência da independência do suprimento sanguíneo, que é feito por vasos espermáticos1,6,23-25.
Vários tipos de retalhos foram propostos para abordagem da síndrome de Fournier26-29, dentre eles o fasciocutâneo da coxa, que apresenta boa espessura, facilidade de rotação, excelente aspecto estético e, raramente, necrose (em decorrência da rica vascularização realizada por meio dos ramos da artéria femoral - pudendo interno e circunflexo - tornando o retalho muito seguro, inclusive em pacientes diabéticos e vasculopatas). A infertilidade é um evento adverso relacionado ao emprego desse retalho, considerando-se que a espermatogênese depende de condições adequadas de temperatura. Portanto, para aqueles pacientes que desejam ter filhos, é recomendada a coleta e o congelamento de espermatozoides antes da rotação do retalho fasciocutâneo da coxa14.
A oxigenoterapia hiperbárica tem a sua eficácia no tratamento da Síndrome de Fournier demonstrada em vários estudos, uma vez que remove exudatos, promove a cobertura da ferida, estimula a angiogênese e reduz a contaminação bacteriana1,6,8,29,30. Essa terapia não foi utilizada no presente estudo por indisponibilidade na instituição.
CONCLUSÕES
Apesar da reconhecida gravidade da Síndrome de Fournier, as medidas terapêuticas adotadas, como rápida intervenção, desbridamento precoce e antibioticoterapia de amplo espectro, juntamente com abordagem multidisciplinar, demonstraram-se bastante eficazes no controle da doença, permitindo reconstrução cirúrgica das áreas atingidas, com baixa mortalidade.
REFERÊNCIAS
1. Korhonen K, Hirn M, Niinikoski J. Hyperbaric oxygen in the treatment of Fournier's gangrene. Eur J Surg. 1998;164(4):251-5.
2. Basoglu M, Gül O, Yildirgan I, Balik AA, Ozbey I, Oren D. Fournier's gangrene: review of fifteen cases. Am Surg. 1997;63(11):1019-21.
3. Cavalini F, Moriya TM, Pelá NTR. Síndrome de Fournier: a percepção do seu portador. Rev Esc Enferm USP. 2002;36(2):108-14.
4. Carvalho JP, Hazan A, Cavalcanti AG, Favorito LA. Relation between the area affected by Fournier's gangrene and the type of reconstructive surgery used. A study with 80 patients. Int Braz J Urol. 2007;33(4):510-4.
5. Roje Z, Roje Z, Matic D, Librenjak D, Dokuzovic S, Varvodic J. Necrotizing fasciitis: literature review of contemporary strategies for diagnosing and management with three case reports: torso, abdominal wall, upper and lower limbs. World J Emerg Surg. 2011;6(1):46.
6. Fournier AJ. Etude clinique de le gangrene foudroyante de la verge. Semaine Med. 1884;4:69.
7. Aboudib Junior JH. Sindrome de Fournier. Rev Bras Cir. 1986;76(1):7-11.
8. Bahlmann JC, Fourie IJ, Arndt TC. Fournier's gangrene: necrotizing fasciitis of the male genitalia. Br J Urol. 1983;55(1):85-8.
9. Jones RB, Hirschmann JV, Brown GS, Tremann JA. Fournier's syndrome: necrotizing subcutaneous infection of the male genitalia. J Urol. 1979; 122(3):279-82.
10. Lee C, Oh C. Necrotizing fasciitis of genitalia. Urology. 1979;13(6):604-6.
11. Ledingham IM, Tehrani MA. Diagnosis, clinical course and treatment of acute dermal gangrene. Br J Surg. 1975;62(5):364-72.
12. Lévy V, Jaffarbey J, Aouad K, Zittoun R. Fournier's gangrene during induction treatment of acute promyelocytic leukemia: a case report. Ann Hematol. 1998;76(2):91-2.
13. Mauro V. Retalho fasciocutâneo de região interna de coxa para reconstrução escrotal na síndrome de Fournier. Rev Bras Cir Plást. 2011;26(4):707-9.
14. Koukouras D, Kallidonis P, Panagopoulos C, Al-Aown A, Athanasopoulos A, Rigopoulos C, et al. Fournier's gangrene, a urologic and surgical emergency: presentation of a multi-institutional experience with 45 cases. Urol Int. 2011;86(2):167-72.
15. Candelária PAP, Klug WA, Capelhuchnik P, Fang CB. Síndrome de Fournier: análise dos fatores de mortalidade. Rev Bras Colo-proctol. 2009;29(2):197-202.
16. Mehl AA, Nogueira Filho DC, Mantovani LM, Grippa MM, Berger R, Krauss D, et al. Manejo da gangrena de Fournier: experiência de um hospital universitário de Curitiba. Rev Col Bras Cir. 2010;37(6):435-41.
17. Andrade ACH, Amarante MTJ, Ferreira MC, Lodovici O. Cirurgia reparadora na sequela da síndrome de Fournier. Rev Assoc Med Bras. 1991;37(1):22-6.
18. Laor E, Palmer LS, Tolia BM, Reid RE, Winter HI. Outcome prediction in patients with Fournier's gangrene. J Urol. 1995;154(1):89-92.
19. McCrea LE. Fulminating gangrene of the penis. Clinics. 1945:4:796-829.
20. Nakatani H, Hamada S, Okanoue T, Kawamura A, Chikai T, Yamamoto S, et al. Fournier's gangrene in elderly patient: report of a case. J Med Invest. 2011;58(3-4):255-8.
21. Gonzalez-Ulloa M. Severe avulsion of the scrotum in a bullfighter: reconstructive procedure. Br J Plast Surg. 1962;16:154-9.
22. Efem SE. Recent advances in the management of Fournier's gangrene: preliminary observations. Surgery. 1993;113(2):200-4.
23. Parkash S, Gajendran V. Surgical reconstruction of the sequelae of penile and scrotal gangrene: a plea for simplicity. Br J Plast Surg. 1984;37(3):354-7.
24. Silva C. Síndrome de Fournier. Rev Bras Cir. 1985;75(3):199-204.
25. Thomas JF. Fournier's gangrene of the penis and the scrotum. J Urol. 1956;75(4):719-27.
26. Westfall CT, Keller HB. Scrotal reconstruction utilizing bilateral gracilis myocutaneous flaps. Plast Reconstr Surg. 1981;68(6):945-7.
27. Batista RR, Ramacciotti Filho PR, Castro CAT, Fonseca MFM, Albuquerque IC, Formiga GJS. Síndrome de Fournier secundária a adenocarcinoma de próstata avançado: relato de caso. Rev Bras Colo-proctol. 2010;30(2):228-31.
28. Hallock GG. Scrotal reconstruction following Fournier gangrene using the medial circumflex femoral artery perforator flap. Ann Plast Surg. 2006;57(3):333-5.
29. Pizzorno R, Bonini F, Donelli A, Stubinski R, Medica M, Carmignani G. Hyperbaric oxygen therapy in the treatment of Fournier's disease in 11 male patients. J Urol. 1997;158(3 pt 1):837-40.
30. Hollabaugh RS Jr, Dmochowski RR, Hickerson WL, Cox CE. Fournier's gangrene: therapeutic impact of hyperbaric oxygen. Plast Reconstr Surg. 1998;101(1):94-100.
1. Cirurgião plástico, membro titular da Sociedade Brasileira de Cirurgia Plástica (SBCP), membro do corpo clínico do Serviço de Cirurgia Plástica do Hospital Universitário da Universidade Federal de Juiz de Fora (HU-UFJF), mestre em Saúde pela UFJF, Juiz de Fora, MG, Brasil.
2. Cirurgiã plástica, membro titular da SBCP, chefe do Serviço de Cirurgia Plástica do HU-UFJF, mestre em Saúde pela UFJF, Juiz de Fora, MG, Brasil.
3. Acadêmico de Medicina da UFJF, estagiário do Serviço de Cirurgia Plástica do HU-UFJF, Juiz de Fora, MG, Brasil.
4. Acadêmico de Medicina da Faculdade de Ciências Médicas e da Saúde de Juiz de Fora (Suprema), Juiz de Fora, MG, Brasil.
5. Cirurgiã plástica, Membro especialista da SBCP, Juiz de Fora, MG, Brasil.
Correspondência para:
Marilho Tadeu Dornelas
Rua Dom Viçoso, 20 - Alto dos Passos
Juiz de Fora, MG, Brasil - CEP 36026-390
E-mail: marilho.dornelas@ufjf.edu.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 1/8/2012
Artigo aceito: 30/10/2012
Trabalho realizado no Serviço de Cirurgia Plástica do Hospital Universitário da Universidade Federal de Juiz de Fora, Juiz de Fora, MG, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter