

Original Article - Year 2012 - Volume 27 -
Tratamento cirúrgico das sequelas de queimadura do pé
Surgical treatment of the sequelae of foot burns
RESUMO
INTRODUÇÃO: O artigo versa sobre as sequelas causadas por queimadura na região dos pés e as técnicas cirúrgicas para seu tratamento. Este trabalho visa a servir de auxílio a todos os médicos que tratam queimaduras, estabelecendo parâmetros de normalidade a serem buscados e técnicas cirúrgicas que auxiliem no tratamento.
MÉTODO: É apresentada classificação das sequelas de queimadura do pé em três grupos, baseando-se no grau de comprometimento de suas estruturas anatômicas, e propondo abordagens cirúrgicas distintas para cada grupo. Três pacientes com diferentes lesões deformantes ilustram essa classificação e são tratados cirurgicamente.
RESULTADOS: Houve evolução funcional com o emprego das técnicas cirúrgicas em todos os pacientes analisados.
CONCLUSÕES: Existem muitas opções técnicas para o tratamento das sequelas de queimadura do pé. É importante que o cirurgião plástico assuma seu papel na assistência cirúrgica a esses pacientes, devendo estar preparado para o tratamento dessas lesões. O manejo desses pacientes tem início na fase aguda da queimadura, havendo necessidade de preparo do local para futuros procedimentos. A devolução da funcionalidade deve ser o objetivo da cirurgia, principalmente em crianças em fase de crescimento.
Palavras-chave: Queimaduras. Pé. Traumatismos do pé. Cirurgia, plástica/métodos.
ABSTRACT
BACKGROUND: This article describes the sequelae of burn injuries on the feet and surgical techniques for their treatment. This paper aims to help doctors treating burn injuries by establishing parameters of normality to be sought and effective surgical techniques for treatment.
METHODS: The sequelae of burn injuries on the feet were classified into 3 groups on the basis of the degree of burns and the extent of involvement of the foot's anatomic structures. Suggested surgical approaches for each group are provided. Three patients with different deforming lesions treated surgically illustrate this classification.
RESULTS: Improvement in function was evident after using the surgical techniques in all analyzed patients.
CONCLUSIONS: There are several technical options for treating sequelae of burn injuries on the feet. The plastic surgeon must perform his/her role to assist these patients and treat these lesions. The treatment of these patients starts in the acute stage of the burn injury, during which it is necessary to prepare the area for future procedures. Restoring functionality must be the goal of the surgery, especially in growing children.
Keywords: Burns. Foot. Foot injuries. Plastic, surgery/methods.
Os pés representam somente 3,5% da superfície corporal total. No entanto, lesões provocadas por queimadura nesses locais apresentam enorme grau de morbidade, além de longos períodos de afastamento do paciente de suas atividades1,2.
Como o tratamento é de responsabilidade do cirurgião plástico, é necessário que esteja preparado para os diferentes tipos de lesões decorrentes de queimaduras.
O nível de sequela é determinado pelo grau de queimadura e sua profundidade, com influência direta do tratamento recebido na fase aguda da queimadura.
Com relação a sua morfologia, à inspeção estática o pé evidencia algumas características de normalidade:
na estática e sem apoio, deve permitir a visão, na região plantar, de três arcos (longitudinal interno, longitudinal externo e transverso anterior), bem como dos pontos principais de descarga do peso corporal na superfície plantar, caracterizados pelo espessamento da pele (Figuras 1 e 2);
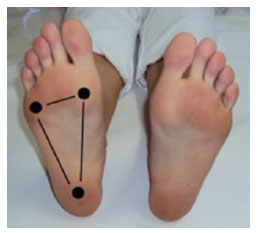
Figura 1 - Áreas de apoio plantar.
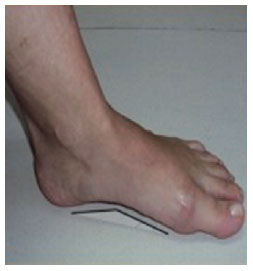
Figura 2 - Arco longitudinal interno.
em ortostatismo, com toda a planta do pé em contato com o solo, o pé deve apoiar em três pontos principais (tuberosidade plantar do calcâneo, cabeça do primeiro metatarsiano e cabeça do quinto metatarsiano), apresentando-se o calcâneo discretamente em valgo e os dedos do pé em toda sua projeção plantar em contato com o solo (Figuras 3 e 4).
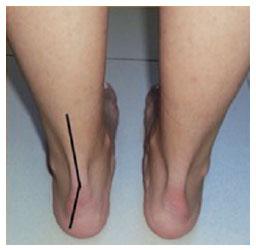
Figura 3 - Discreto valgo do calcâneo.
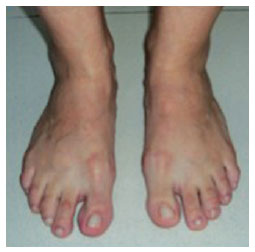
Figura 4 - Contato dos dedos com o solo.
No primeiro exame físico, ao tocar o paciente, o cirurgião sente o que deve fazer, tendo a percepção da falta de pele na palpação que realiza.
Deve-se ter em mente essas características de normalidade3,4 a partir do primeiro exame do paciente, para que se possa traçar desde o início um plano cirúrgico claro e objetivo. A cirurgia visa à devolução da funcionalidade do segmento, ficando a estética como um objetivo secundário.
Neste trabalho, são apresentados casos operados no Serviço de Cirurgia Plástica da Faculdade de Medicina de Nova Iguaçu - Hospital da Plástica (Rio de Janeiro, RJ, Brasil), com diferentes técnicas para a correção das sequelas decorrentes de queimaduras nos pés.
MÉTODO
Foi realizada revisão anatômica e funcional do pé, com o objetivo de estabelecer parâmetros de normalidade a serem obtidos na correção das deformidades causadas por queimadura.
Foi desenvolvida uma classificação própria, dividindo as sequelas de queimadura do pé em três grupos distintos (Quadro 1). Foram adotados abordagem e tratamento individualizado para cada grupo, de acordo com a gravidade da lesão e o grau de comprometimento das estruturas envolvidas.
Foram selecionados três casos que ilustram com clareza as diferentes sequelas resultantes da queimadura e as técnicas possíveis de serem empregadas em seu tratamento.
Foram excluídos casos de queimadura em fase aguda.
No primeiro grupo, verifica-se insuficiência de cobertura cutânea na face dorsal, levando à retração dos dedos, variando do comprometimento de um único dedo ao envolvimento de todos os dedos na retração. O caso 1 exemplifica esse grupo.
O tratamento proposto consiste em liberação cirúrgica da retração cicatricial, fixação dos dedos em posição anatômica e autoenxertia de pele total. As áreas doadoras utilizadas preferencialmente são a região abdominal inferior e as regiões inguinais, comuns aos três grupos.
No segundo grupo, exemplificado pelo caso 2, enquadram-se pacientes apresentando as sequelas presentes no primeiro grupo, agravadas pelo encurtamento dos tendões extensores e subsequente dorsiflexão das articulações metatarsofalangeanas, porém sem rigidez destas.
O tratamento proposto consiste em liberação cirúrgica da retração cicatricial, alongamento dos tendões comprometidos utilizando a união de dois tendões adjacentes ou alongamento tendinoso no próprio tendão, fixação dos dedos em posição anatômica e autoenxertia de pele total.
Com essa técnica, obtêm-se dois tendões para os dedos 2, 3, 4 e 5, sendo um tendão para cada dois dedos. Uma vez que os dedos possuem a tendência de fazer juntos a extensão, nenhum déficit motor costuma ser observado.
Outra opção de alongamento tendinoso, quando o tendão retraído apresenta espessura suficiente, é a hemissecção tendinosa em níveis diferentes e a subsequente tenorrafia nos cotos resultantes.
Como no primeiro grupo, o curativo foi aberto após 5 a 7 dias para a inspeção do enxerto, sendo refeito e a tala gessada recolocada, permanecendo por um período de aproximadamente 10 a 12 dias.
O terceiro grupo compreende as alterações que ocorrem nos dois primeiros grupos, associadas à retração da cápsula articular. Além dos procedimentos adotados nos dois primeiros grupos, quando necessário são realizadas capsulotomia dorsal, liberação dos ligamentos colaterais com o reposicionamento da articulação e fixação em posição anatômica com a utilização de fio de Kirchner, que permanece por três semanas. O caso 3 exemplifica esse grupo.
RESULTADOS
Grupo 1
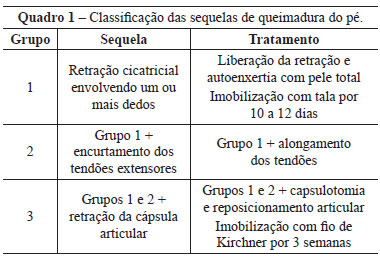
O grupo 1, caracterizado por retração cicatricial envolvendo um ou mais dedos, é exemplificado pelo caso de um paciente de 25 anos de idade, trabalhador da indústria siderúrgica, que apresentava queimadura com metal líquido que caiu sobre sua bota (Figura 5).
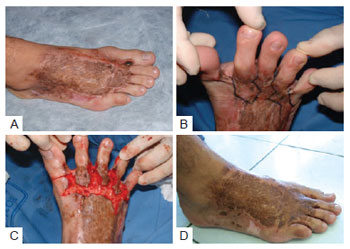
Figura 5 - Paciente do grupo 1. Em A, aspecto da queimadura tratada com enxertia na fase aguda, apresentando grande brida longitudinal e evidente área de hipertrofia no dorso do pé. Em B, ausência de pele na região metatarsofalangeana, com a marcação das incisões objetivando ganho longitudinal e transversal. Em C, grande área cruenta aparente após realização das incisões planejadas, comprovando a necessidade de pele. Em D, correção da hipertrofia do dorso, com devolução das comissuras interdigitais, apoio completo dos dedos ao solo e capacidade de flexão dos mesmos pela reposição da cobertura cutânea promovida pela autoenxertia.
Ao atendimento, o paciente queixava-se de dor na região queimada, sendo tratado com enxertia na fase aguda, apresentando grande brida longitudinal e evidente área de hipertrofia no dorso do pé, consequência da falta de pele para cobertura do local.
Ao exame físico, observava-se falta de pele na região metatarsofalangeana, com a marcação das incisões objetivando ganho longitudinal e transversal.
Havia grande área cruenta aparente após as incisões planejadas, comprovando a necessidade de pele. As incisões foram realizadas de forma irregular, para evitar a formação de bridas cicatriciais tardias.
Foi realizada correção da hipertrofia do dorso, com devolução das comissuras interdigitais, apoio completo dos dedos ao solo e capacidade de flexão dos mesmos pela reposição da cobertura cutânea fornecida pela autoenxertia.
Grupo 2
O grupo 2, caracterizado por retração cicatricial envolvendo um ou mais dedos, além de encurtamento dos tendões extensores, é exemplificado pelo caso de um paciente de 5 anos de idade, vítima de queimadura por óleo fervente em domicílio (Figura 6).
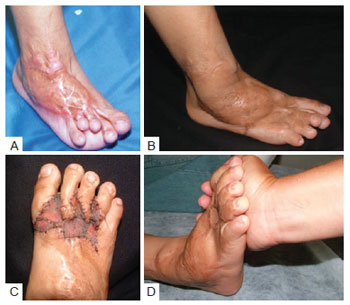
Figura 6 - Paciente do grupo 2. Em A, observa-se expressiva retração cicatricial, em decorrência da não enxertia na fase aguda de queimadura. Observa-se desalinhamento dos dedos, sem contato destes com o solo, e afastamento do hálux. Em B, visível ganho longitudinal do pé, com descida dos dedos e melhora do apoio plantar. Em C, segunda cirurgia, para refinamento. Assim como no caso 1, com incisões quebradas e enxertia de pele para devolução das comissuras interdigitais e alinhamento dos dedos. Em D, após a segunda cirurgia, foi obtido contato completo dos dedos com o solo e flexão completa destes.
A criança apresentava retração cicatricial maior quando comparada ao primeiro caso, em decorrência da não realização de enxertia na fase aguda de queimadura, evidenciando o efeito de falta maior de pele. Observava-se desalinhamento dos dedos, sem contato destes com o solo, além de afastamento do hálux.
Após procedimento, houve visível ganho longitudinal do pé, com descida dos dedos, melhora do apoio plantar, possibilitando o crescimento do paciente, porém ainda havia evidente necessidade de nova cirurgia.
A segunda cirurgia foi realizada para refinamento. Assim como no paciente 1, foram realizadas incisões quebradas e enxertia de pele para devolução das comissuras interdigitais e alinhamento dos dedos.
A cirurgia possibilitou, além do contato completo dos dedos com o solo, sua flexão completa, demonstrada na manobra com a mão do cirurgião.
Grupo 3
O grupo 3, caracterizado pelos mesmos aspectos dos grupos 1 e 2, além de retração da cápsula articular, é exemplificado pelo caso de um paciente de 3 anos de idade, vítima de queimadura por álcool em domicílio (Figura 7).
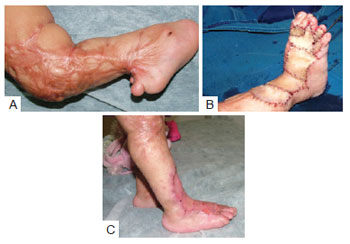
Figura 7 - Paciente do grupo 3. Em A, observa-se grande brida, que se estendia desde o joelho até o dorso do pé, com comprometimento da articulação tibiotársica. Em B, a brida foi interrompida com retalhos de transposição e enxertos de pele total retirados do abdome. Realizada fixação com fios de Kirchner do hálux em posição neutra, assim como do calcâneo com a tíbia, devolvendo o ângulo de 90 graus da articulação tibiotársica. Em C, aspecto pós-operatório, evidenciando o apoio plantar obtido.
Nesse caso havia grande preocupação com a devolução do ângulo de 90 graus da articulação tibiotársica, comprometida por grande brida que se estendia desde o joelho até o dorso do pé. A brida foi interrompida com retalhos de transposição e enxertos de pele total retirados do abdome. Foi realizada fixação com fios de Kirchner do hálux em posição neutra, assim como do calcâneo com a tíbia, devolvendo o ângulo de 90 graus da articulação tibiotársica. Ao final obteve-se sucesso, com a paciente já em apoio plantar, deambulando, retornando a suas atividades e retomando o desenvolvimento sem atrasos.
DISCUSSÃO
Como visto nos casos apresentados, a sequela de queimadura no pé, quando grave, representa a amputação funcional do membro. Fica claro o conceito básico de que queimadura é igual a perda de pele.
O objetivo do tratamento é trazer a planta e os dedos para sua posição natural. O pé precisa pisar e o organismo precisa da pisada, que deve ser devolvida ao paciente o mais breve possível.
As técnicas cirúrgicas devem partir dos princípios básicos, de enxertia e retalhos, reservando-se a microcirurgia para casos mais complexos e profundos que esses primeiros não puderem resolver. É importante ressaltar que a área queimada não tolera descolamentos, e quando há perda de pele não adianta tensionar suturas, devendo então ser considerada a enxertia de pele.
Quando se comparam os pacientes dos grupos 1 e 2 deste trabalho (Figuras 5 e 6), constata-se a diferença entre um caso bem conduzido no primeiro atendimento e com tratamentos corretos na fase aguda de outro não tão bem manejado, levando a sequelas mais graves tardiamente. Assim, fica clara a importância do preparo da equipe que atende o paciente queimado, desde as complicações agudas até as tardias, representadas pelas sequelas.
CONCLUSÕES
A sequela de queimadura do pé ocorre com maior frequência na região dorsal, em decorrência da pele mais fina e menos resistente ao calor; além disso, normalmente, o paciente encontra-se em posição ortostática (apoio plantar) no momento da queimadura.
Essas lesões levam à diminuição da extensão da articulação tibiotársica e dorsoflexão das metatarsofalangeanas, eliminando o apoio plantar dos dedos.
Em geral, consegue-se liberação das lesões com enxertia cutânea; entretanto, às vezes são necessários alongamentos tendinosos.
Em caso de comprometimento maior de estruturas profundas, pode-se considerar o uso de retalhos à distância, microcirúrgicos ou não.
REFERÊNCIAS
1. Lima Jr. EM, Novaes FN, Piccolo NS, Serra MCVF. Tratado de queimaduras no paciente agudo. 2ª ed. São Paulo: Atheneu; 2008.
2. Brown DI, Borschel GH. Manual de cirurgia plástica de Michigan. Rio de Janeiro: Di Livros; 2006.
3. Viladot PA. Dez lições de patologia do pé. São Paulo: Roca; 1986.
4. Pardini A, Souza G, Salomão O. Clínica ortopédica: atualização em cirurgia do pé e tornozelo. São Paulo: Guanabara Koogan; 2001.
1. Membro titular da Sociedade Brasileira de Cirurgia Plástica (SBCP), cirurgião plástico atuando em clínica privada, professor assistente da Faculdade de Medicina de Nova Iguaçu - Hospital da Plástica, Rio de Janeiro, RJ, Brasil.
2. Cirurgião geral, pós-graduando do Serviço de Cirurgia Plástica da Faculdade de Medicina de Nova Iguaçu - Hospital da Plástica, Rio de Janeiro, RJ, Brasil.
3. Membro titular da SBCP, cirurgiã plástica atuando em clínica privada, professora assistente do Curso de Pós-Graduação em Cirurgia Plástica da Pontifícia Universidade Católica do Rio de Janeiro, Rio de Janeiro, RJ, Brasil.
4. Membro titular da SBCP, diretor do Departamento de Ensino e Serviços Credenciados da SBCP, regente do Serviço de Cirurgia Plástica da Faculdade de Medicina de Nova Iguaçu - Hospital da Plástica, diretor presidente do Hospital da Plástica, Rio de Janeiro, RJ, Brasil.
5. Especialista em Ortopedia e Traumatologia pela Sociedade Brasileira de Ortopedia e Traumatologia, membro titular da Sociedade Brasileira de Medicina e Cirurgia do Pé, Umuarama, PR, Brasil.
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 14/1/2012
Artigo aceito: 7/3/2012
Trabalho realizado na Faculdade de Medicina de Nova Iguaçu - Hospital da Plástica, Rio de Janeiro, RJ, Brasil.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter