

Case Reports - Year 2006 - Volume 21 -
The role of pathergy in pyoderma gangrenosum at skin grafts donor sites: case report
O Papel da Patergia no Pioderma Gangrenoso em Áreas Doadoras de Enxertos Cutâneos: Relato de Caso
ABSTRACT
Pyoderma gangrenosum is a chronic and recurrent disease which presents cutaneous necrosis and ulcerations. Its occurrence at skin graft donor sites is unknown and there are only few mentions about that. As the authors did not find any association of pyoderma gangrenosum and skin graft donor sites in literature, they decided to describe this case. The clinical evolution of a 45-year-old white woman, who presented difficult cicatrization ulcers at skin grafts donor sites is related, emphasizing that the delayed time the diagnosis was suspected led to retarded specific treatment. Concerning that, it is important the knowledge about the pathergy phenomenon, that describes the development of a new inflammatory lesion at the site of trauma. In pathergy condition, a minor trauma can be followed by progressive destruction of healthy skin. Recognition of postsurgical pyoderma gangrenosum has generally been delayed because consideration is given to the most likely diagnosis of infection or wound breakdown. The destructive nature of ulcers appears with the progression of illness, which contributes to the correct diagnosis with the negative culture and compatible biopsy. In this case, some lesions would be avoided if precocious treatment had been applied. Therefore, a high suspecting guidance must always be done in these situations.
Keywords: Pyoderma gangrenosum. Skin transplantation
RESUMO
O pioderma gangrenoso é doença crônica e recorrente, apresentando necrose e ulcerações cutâneas. Sua ocorrência em áreas doadoras de enxertos cutâneos é desconhecida, vendo-se poucas menções a respeito. Como nenhuma associação entre pioderma gangrenoso e áreas doadoras de enxertos cutâneos foi encontrada na literatura, os autores decidiram descrever este caso. A evolução clínica de uma paciente de 45 anos, com úlceras de difícil cicatrização em áreas doadoras de enxertos de espessura parcial é relatada, enfatizando-se que a demora no diagnóstico de pioderma gangrenoso retardou o início do tratamento específico. Nesse contexto, é importante o conhecimento do fenômeno da patergia, que é o desenvolvimento de uma nova lesão inflamatória na área do trauma. Na condição de patergia, um mínimo trauma pode ser seguido por uma progressiva destruição da pele saudável. O reconhecimento de pioderma gangrenoso pós-cirúrgico, geralmente, é demorado, pois os diagnósticos mais comuns são primeiramente considerados, como infecção ou deiscência da ferida. A natureza destrutiva das úlceras aparece com a progressão da doença, o que contribui para o diagnóstico correto, com cultura negativa e biópsia compatível. No caso em questão, algumas lesões poderiam ter sido evitadas se a terapia precoce tivesse sido aplicada. Tal suspeita deve ser, portanto, sempre aventada nessas situações.
Palavras-chave: Pioderma gangrenoso. Transplante de pele
Pesquisando-se a literatura quanto à associação de pioderma gangrenoso a áreas doadoras de enxertos cutâneos de espessura parcial, os autores não encontraram relatos, o que os motivou a descrever este caso.
O pioderma gangrenoso (PG) é doença crônica e recorrente, que evolui com manifestações cutâneas de necrose e ulcerações, apresentando dermatose neutrofílica reativa não-infecciosa. Essas lesões podem ser únicas ou múltiplas, tipicamente surgindo como pústulas que rapidamente se transformam em úlceras dolorosas de vários tamanhos e profundidades, com bordas violáceas mal caracterizadas1,2.
A etiologia do PG é incerta, e sua patogênese não completamente entendida até hoje. Pode acometer pessoas saudáveis ou com doenças sistêmicas concomitantes1,3-5, sendo as mais comuns as doenças inflamatórias intestinais (doença de Crohn, retocolite ulcerativa), artrite reumatóide, malignidades hematológicas, gamopatia monoclonal e outras afecções1,6. A incidência do PG não é bem estabelecida, ocorrendo em qualquer idade, mas afetando, principalmente, adultos entre 25 e 54 anos3,6,7.
O diagnóstico é confirmado após a exclusão de outras doenças que causam úlceras e pústulas, e quando as características clínicas e patológicas são consistentes com PG. Com base nesses achados, o PG pode ser classificado em quatro tipos: ulcerativo, pustuloso, bolhoso e vegetativo, cada um com implicações clínicas específicas, diferentes associações e evoluções, e modos distintos de tratamento1,8.
As estratégias de manejo envolvem abordagens clínicas e cirúrgicas, e uma orientação lógica para o diagnóstico e o tratamento é muito importante para se obter uma condução eficaz da doença. Atualmente, o tratamento se direciona para o controle da fase inflamatória e para o cuidado local das feridas. Em casos leves, a terapia local pode ser suficiente, mas o tratamento sistêmico tem sido essencial para o controle da doença grave9,10.
RELATO DO CASO
Paciente do sexo feminino, branca, de 45 anos, foi admitida na Divisão de Cirurgia Plástica e Queimaduras (Hospital das Clínicas, Faculdade de Medicina da Universidade de São Paulo), com uma úlcera circular em cada perna, devido à insuficiência venosa. Apresentava, ainda, dermatite ocre, perfusão periférica mantida e pulsos pediosos palpáveis. O tratamento realizado foi enxertia das lesões ulceradas, com pele autógena oriunda da face anterior de ambas as coxas, em junho de 2005, evoluindo com boa integração dos enxertos. As áreas doadoras, porém, apresentaram restauração deficiente e evoluíram para lesões ulceradas, que, apesar do tratamento local, não melhoraram.
Decidiu-se, então, enxertar essas úlceras das áreas doadoras das coxas com outro enxerto autógeno, proveniente de seu braço esquerdo, em agosto de 2005. A nova área doadora apresentou a mesma evolução, com ulceração, e não houve integração dos enxertos em ambas as coxas.
Em outubro de 2005, foi feita nova enxertia nas áreas doadoras ulceradas, desta vez com pele alógena, novamente com má evolução, surgindo exsudato purulento e perda parcial dos enxertos cutâneos. Em dezembro de 2005, outro enxerto foi excisado, oriundo do abdome inferior, e aplicado nas áreas ulceradas, novamente sem sucesso (Figura 1).
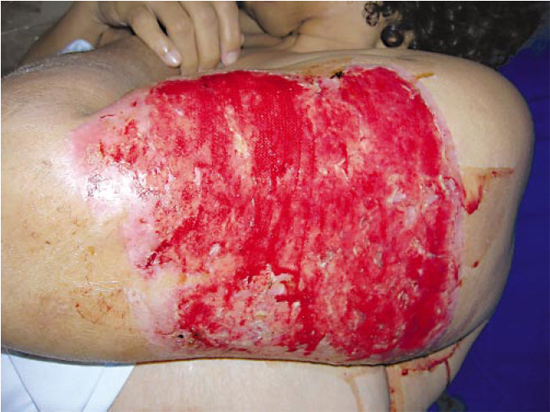
Figura 1 - Lesão do braço esquerdo antes do início da terapia para pioderma gangrenoso, com ulcerações e perda parcial dos enxertos cutâneos.
Frente a essa difícil e incomum evolução, solicitou-se ajuda às equipes de Reumatologia e de Dermatologia para tentar esclarecer o caso. Em janeiro de 2006, após a realização de exames clínicos e laboratoriais (sorologias e testes auto-imunes), foi excluída qualquer afecção reumatológica.
A análise dermatológica afastou causas comuns de úlceras cutâneas e levantou a hipótese de pioderma gangrenoso (PG). Em fevereiro de 2006, foi realizada uma única biópsia da lesão ulcerada do braço esquerdo, incluindo sua borda, cujo estudo histológico foi compatível com PG. Iniciou-se, então, um teste terapêutico para PG com dapsona (100 mg por dia) e prednisona (60 mg por dia), que resultou em evidente melhora de todas as lesões, redução do processo inflamatório e início de cicatrização centrípeta das úlceras. Sete dias depois, uma única aplicação tópica de fator de crescimento derivado de plaquetas (platelet-derived growth factor-PDGF) foi realizada nas lesões ulceradas do abdome inferior e de ambas as coxas.
Após 30 dias de tratamento diário com dapsona e prednisona, todas as úlceras apresentaram cicatrização significativa (Figura 2), e a lesão do braço esquerdo foi novamente enxertada, com pele do abdome inferior. Dessa vez, a evolução foi muito favorável, com integração total do enxerto e ótima restauração da área doadora.
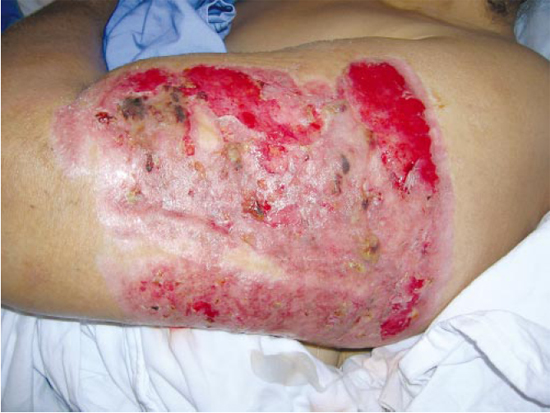
Figura 2 - Lesão do braço esquerdo após tratamento diário com prednisona e dapsona, evidenciando cicatrização significativa.
O seguimento da paciente mostrou cicatrização de todas as lesões ulceradas, sem nenhuma recorrência até o momento.
DISCUSSÃO
A ocorrência de PG em áreas doadoras de enxertos cutâneos é desconhecida. Existem poucas menções na literatura, a maioria delas relacionando PG às regiões cirurgicamente traumatizadas2,7,11. Nenhum relato de caso foi encontrado relacionando PG às áreas doadoras de enxertos cutâneos em pesquisa na base de dados PubMed/Medline.
Os autores julgam importante o conhecimento do fenômeno da patergia, que descreve o desenvolvimento de uma nova lesão inflamatória na área de trauma. Mesmo mínimo, um trauma na condição de patergia pode ser seguido por uma progressiva destruição da pele saudável1,3,6,12,13. Esse evento tem sido descrito em 25% dos pacientes com PG ulcerativo6,7.
Muitos estudos relataram a ocorrência de PG após procedimentos cirúrgicos, como nas estomias após ressecção entérica de doenças inflamatórias intestinais14; incisão de cesárea15; enxerto para artéria coronária16; como complicação de gastrostomia endoscópica17; em sítios de sutura12, e em feridas após esplenectomia18. Nenhum deles correlacionou PG com áreas doadoras de enxertos cutâneos.
Em alguns pacientes, a presença de PG em feridas cirúrgicas pode representar a manifestação inicial da doença. O reconhecimento de PG pós-cirúrgico, geralmente, é demorado, pois os diagnósticos mais comuns são primeiramente considerados, como infecção ou deiscência da ferida. A natureza destrutiva das úlceras aparece com a progressão da doença - o que contribui para o diagnóstico correto - com cultura negativa e biópsia compatível.
Estratégias de manejo clínico e cirúrgico têm sido descritas na literatura para reduzir a patergia perioperatória, como o uso de suturas subcuticulares ao invés daquelas que atravessam a pele, e realização da cirurgia após o controle da fase aguda do processo inflamatório2,6,12. O tratamento das lesões patérgicas deve ser feito com agentes imunossupressores, e o desbridamento cirúrgico deve ser evitado.
A análise desse relato de caso demonstra retardo no diagnóstico de PG, devido a sua baixa prevalência na prática clínica com feridas cutâneas. Além disso, a aplicação tópica de PDGF mascarou a melhora das lesões ulceradas, o que ocorreu, na verdade, após o uso de prednisona e dapsona. A tormentosa evolução clínica dessa paciente deveu-se à demora no estabelecimento do diagnóstico, e ao conseqüente retardo na instituição do tratamento. Provavelmente, algumas das novas lesões poderiam ter sido evitadas se uma terapia precoce tivesse sido instituída. Tal suspeita deve ser, portanto, sempre aventada nessas situações.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Conrad C, Trueb RM. Pyoderma gangrenosum. J Dtsch Dermatol Ges. 2005;3(5):334-42.
2. Kaddoura IL, Amm C. A rationale for adjuvant surgical intervention in pyoderma gangrenosum. Ann Plast Surg. 2001;46(1):23-8.
3. Powell FC, Schroeter AL, Su WP, Perry HO. Pyoderma gangrenosum: a review of 86 patients. Q J Med. 1985;55(217):173-86.
4. Crowson AN, Mihm MC Jr, Magro C. Pyoderma gangrenosum: a review. J Cutan Pathol. 2003;30(2):97-107.
5. Vidal D, Puig L, Gilaberte M, Alomar A. Review of 26 cases of classical pyoderma gangrenosum: clinical and therapeutic features. J Dermatolog Treat. 2004;15(3):146-52.
6. Ahmadi S, Powell FC. Pyoderma gangrenosum: uncommon presentations. Clin Dermatol. 2005;23(6):612-20.
7. Callen JP. Pyoderma gangrenosum. Lancet. 1998;351(9102):581-5.
8. Powell FC, Su WP, Perry HO. Pyoderma gangrenosum: classification and management. J Am Acad Dermatol. 1996;34(3):395-409.
9. Rozen SM, Nahabedian MY, Manson PN. Management strategies for pyoderma gangrenosum: case studies and review of literature. Ann Plast Surg. 2001;47(3):310-5.
10. Cliff S, Holden CA, Thomas PR, Marsden RA, Harland CC. Split skin grafts in the treatment of pyoderma gangrenosum. A report of four cases. Dermatol Surg. 1999;25(4):299-302.
11. Niezgoda JA, Cabigas EB, Allen HK, Simanonok JP, Kindwall EP, Krumenauer J. Managing pyoderma gangrenosum: a synergistic approach combining surgical debridement, vacuum-assisted closure, and hyperbaric oxygen therapy. Plast Reconstr Surg. 2006;117(2):24e-8e.
12. Long CC, Jessop J, Young M, Holt PJ. Minimizing the risk of post-operative pyoderma gangrenosum. Br J Dermatol. 1992;127(1):45-8.
13. Armstrong PM, Ilyas I, Pandey R, Berendt AR, Conlon CP, Simpson AH. Pyoderma gangrenosum. A diagnosis not to be missed. J Bone Joint Surg Br. 1999;81(5):893-4.
14. Keltz M, Lebwohl M, Bishop S. Peristomal pyoderma gangrenosum. J Am Acad Dermatol. 1992;27(2 Pt 2):360-4.
15. Ronnau AC, von Schmiedeberg S, Bielfeld P, Ruzicka T, Schuppe HC. Pyoderma gangrenosum after cesarean delivery. Am J Obstet Gynecol. 2000;183(2):502-4.
16. Rand RP, Olerud JE, Verrier ED. Pyoderma gangrenosum after coronary artery bypass grafting. Ann Thorac Surg. 1993;55(4):1016-8.
17. Elfant AB, Horn AS, Manders SM, Peikin SR. Pyoderma gangrenosum as a complication of percutaneous endoscopic gastrostomy tube insertion. J Clin Gastroenterol. 1994;19(3):267-8.
18. Kaplan RP, Newman G, Saperia D. Pyoderma gangrenosum and hairy cell leukemia. J Dermatol Surg Oncol. 1987;13(9):1029-31.
I. Ex-Residente de Cirurgia Geral, Hospital das Clínicas, FMUSP.
II. Residente de Cirurgia Plástica, HC-FMUSP.
III. Médico Assistente do Serviço de Queimaduras, HC-FMUSP.
IV. Médico Supervisor, Responsável pelo Serviço de Queimaduras, HC-FMUSP.
V. Professor Titular de Cirurgia Plástica da FMUSP.
Correspondência para:
Pedro Soler Coltro
Alameda Jauaperi, 943 apto 172 - Moema
São Paulo - SP - CEP: 04523-014
Tel: 0xx11 3069-6636
E-mail: pscoltro@hotmail.com
Trabalho realizado na Divisão de Cirurgia Plástica, Hospital das Clínicas, Faculdade de Medicina da Universidade de São Paulo (FMUSP), SP.
Artigo recebido: 19/09/2006
Artigo aprovado: 01/11/2006


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter