

Original Article - Year 2006 - Volume 21 -
Tratamento Cirúrgico do Lindefema de Genitália Externa com Preservação da Pele Póstero-Lateral do Períneo e Escroto dara a Reconstrução
Surgical treatment of the lymphedema in male external genitalia with preservation of postero-lateral skin of the perinium and scrotum for reconstruction
RESUMO
Introdução: O linfedema de genitália externa é uma condição rara e debilitante que pode causar dor, deformação e dificuldades do ponto de vista miccional e sexual. O tratamento cirúrgico tem se mostrado efetivo em pacientes com linfedema crônico, em que as alterações patológicas estão em estágio irreversível. Objetivo: Mostrar a experiência do autor no tratamento desta comorbidade, enfatizando a técnica cirúrgica reconstrutora da região peno-escrotal. Método: Foram selecionados 8 pacientes com linfedema da região peno-escrotal, operados no período de maio de 1990 a maio de 2006, com utilização da mesma técnica cirúrgica, que consistiu em retirada de toda pele e tecido celular subcutâneo comprometido, com preservação da drenagem linfática profunda e reconstrução da bolsa testicular com tecido remanescente (pósterolateral) e enxerto de pele para reconstrução peniana. Resultados: Os resultados obtidos foram satisfatórios, apresentando apenas uma retração do retalho cutâneo no dorso do pênis em um dos casos operados, resolvido em nova etapa cirúrgica. Conclusões: Quando os pacientes com linfedema de genitália externa necessitam de tratamento cirúrgico e são selecionados para o procedimento apropriado, os resultados funcionais e estéticos podem ser satisfatórios e a reabilitação do paciente possível.
Palavras-chave: Linfedema; Escroto; Procedimentos Cirúrgicos Reconstrutivos
ABSTRACT
Introduction: The lymphedema of external genitália is an uncommon debilitating condition that can cause pain, deformation and difficulties in urinary and sexual aspects. Surgical treatment has proved to be successful in chronic lymphedema affected patients whose pathological alterations are at an irreversible stage. Objective: This work aims at demonstrating the author's experiment in the treatment of this morbidity. It highlights the reconstructive surgical technique of the penial scrotum region. Eight patients affected by lymphedema in the penial scrotum region were operated from May 1990 to May 2006. The surgical technique applied consisted of the removal of the entire skin and subcutaneous cellular tissue committed with the preservation of deep lymphatic drainage, followed by the reconstruction of the scrotum with the remaining (postero-lateral) tissue and flap of skin for penial restoration. Results: The results obtained were satisfactory except for a retraction of cutaneous flap on the penis dorso) in one of the operated patients, solved in further surgical stage. Conclusions: Every time the patients with lymphedema in external genitalia demand surgical treatment and are selected for the appropriated procedure, the functional and cosmetic results can be satisfactory and the patient's rehabilitation is fully possible.
Keywords: Lymphedema; Scrotum; Reconstructive Surgical Procedures
O linfedema de genitália externa pode ser persistente ou transitório e ocorrer em qualquer idade1, sendo muitas vezes uma condição com graves repercussões do ponto de vista funcional, estético e psicossocial2,3.
O linfedema genital (linfoescroto) tem como principal fator predisponente, em nosso país, a inflamação geniturinária devido à infecção por filariose. A filariose linfática atinge mais de 120 milhões de pessoas em 73 países e mais de 20% da população do planeta vive em áreas endêmicas. No Brasil, a área metropolitana do Recife e a desembocadura do rio Amazonas são as grandes áreas de concentração do problema4,5.
Pode-se fazer grandes ressecções desde que as estruturas profundas sejam mantidas, pois são suficientes para a drenagem genital6-8. Existem 4 tipos de tratamento cirúrgico básicos para o linfedema crônico de genitália externa 1,9,10: 1 - Ressecção do subcutâneo com preservação da pele, 2- Resseção da pele e tecido subcutâneo com reconstrução do pênis e bolsa testicular com enxertos cutâneos finos, 3- Ressecção de pele e subcutâneo com reconstrução do pênis por meio de enxerto cutâneo e da bolsa testicular com retalhos pediculados da coxa e 4- Ressecção da pele e subcutâneo com reconstrução do pênis por meio de enxertos de pele e preservação da pele póstero - lateral do escroto e períneo para reconstrução da bolsa testicular. O tratamento cirúrgico e a reconstrução no linfedema genital são um grande desafio para o Cirurgião Plástico e existem poucos trabalhos publicados na literatura e muita controvérsia quanto a melhor técnica a ser utilizada.
MÉTODO
Estudo longitudinal, retrospectivo e descritivo no qual foram incluídos os pacientes submetidos à reconstrução cirúrgica da genitália externa pós-linfedema crônico, no período de maio de 1990 a maio de 2006. Foram incluídos, no estudo, pacientes com diagnóstico de linfedema crônico de genitália externa, tanto de etiologia benigna quanto maligna.
O procedimento cirúrgico nesses pacientes foi dividido em duas etapas: 1ª ETAPA: EXERÉSE EM BLOCO DA PELE E SUBCUTÂNEO: Ressecção "em bloco" de toda a pele e subcutâneo escrotal, peniano e da porção suprapúbica até o nível da fáscia de Buck. Esta manobra deixava um defeito grande em que toda região do períneo, pênis e transição peno-pubiana ficavam desprovidas de pele e tecido subcutâneo, preservando, contudo, a pele pósterolateral do escroto e períneo para posterior cobertura dos testículos (Figuras 1 a 3). Em todos os pacientes, foi realizada a cateterização das vias urinárias, que era mantida até o terceiro dia de pós-operatório. A pele peniana foi toda removida até 1mm proximalmente à coroa da glande para evitar deformação dessa região no período pós-operatório. 2ª ETAPA: RECONSTRUÇÃO DO PÊNIS, PERÍNEO E BOLSA TESTICULAR: Inicialmente, foi realizada a reconstrução da bolsa testicular para minimizar o tempo de exposição dos testículos. Para tal reconstrução foi utilizada a pele pósterolateral do períneo e escroto suturada com fios inabsorvíveis de maneira a cobrir todas as estruturas do cordão espermático e testículos (Figura 4). Em todos os casos de reconstrução de bolsa testicular, foi realizada drenagem com o emprego de drenos tubulares. A região suprapúbica também foi reconstruída por meio da aproximação de seus bordos com a utilização de fio inabsorvível (nylon 3.0) de maneira direta ou através do emprego de retalhos em "Z" - plastia - (Figura 5). Enxertos de média espessura da região ântero-medial da coxa foram utilizados para recobrir o defeito peniano (Figura 6). Os enxertos foram suturados à fáscia peniana e entre si com fios inabsorvíveis (Figura 7).
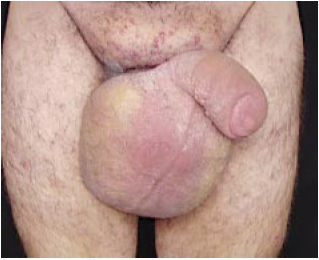
Figura 1 - Paciente com linfedema crônico de genitália externa pós-linfoma abdominal (vista frontal).
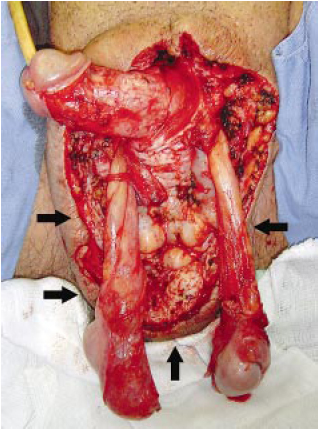
Figura 2 - Detalhe mostrando a resseção da pele e subcutâneo com a preservação da pele póstero-lateral do escroto e períneo para reconstrução posterior da bolsa testicular (setas).
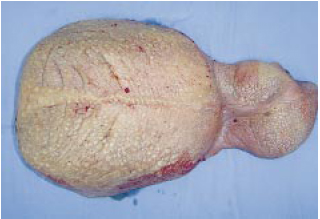
Figura 3 - Espécime cirúrgico após ressecção em bloco pesando 5 kg (vista anterior).
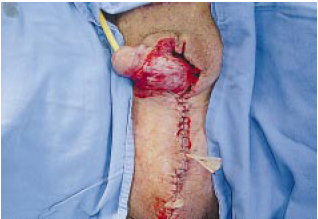
Figura 4 - Transoperatório mostrando a reconstrução da bolsa testicular com emprego da pele póstero-lateral do períneo e bolsa testicular.
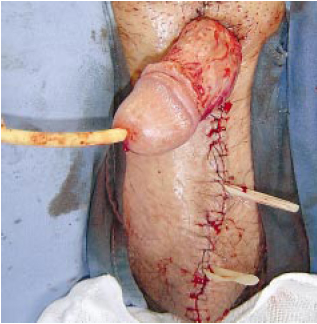
Figura 5 - Retalho em Z (Zetaplastia) realizado na região suprapeniana para acomodação da pele local e para evitar contraturas em anel na base peniana.
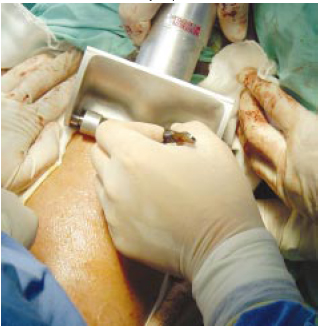
Figura 6 - Obtenção de enxertos cutâneos (0,15mm) com dermátomo elétrico, na face ântero-medial da coxa, para reconstrução peniana.
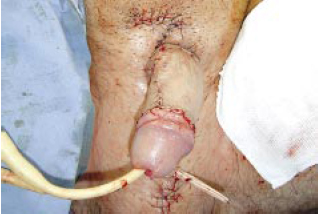
Figura 7 - Aspecto da região dorsal do pênis pós-enxertia cutânea.
RESULTADOS
Foram realizadas 8 reconstruções de genitália externa para o tratamento do linfedema crônico de pênis e bolsa testicular. Todos os pacientes eram do sexo masculino e com idade média de 41 anos. A etiologia do linfedema foi comprovada por exames laboratoriais e ou de imagem em todos os pacientes (Gráfico 1). Em apenas um dos pacientes que possuía diagnóstico de filariose não foi necessária a reconstrução da bolsa testicular devido ao acometimento restrito da doença à região peniana (Tabela 1). Os resultados pós-operatórios foram satisfatórios do ponto de vista estético e funcional em todos os pacientes, que se apresentavam sem queixas de dor e readquiriram de maneira satisfatória suas funções sexuais (ereção e ejaculação) após 1 ano do tratamento (Figura 8). Houve necessidade de revisão cirúrgica em apenas um paciente (linfoma pélvico), que apresentou, após 1 ano e 6 meses de cirurgia, nódulos verrucosos e coleções linfáticas subdérmicas na região suprapúbica e peniana, dando aspecto de rigidez ao pênis (Figura 9). Para esse paciente, realizou-se nova dissecção do pênis e pele da região suprapúbica, com exérese em bloco do tecido linfedematoso residual (Figura 10).
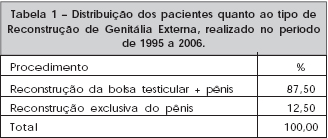
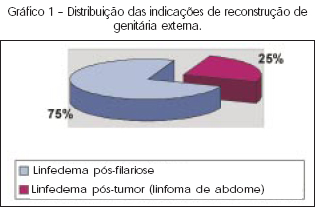
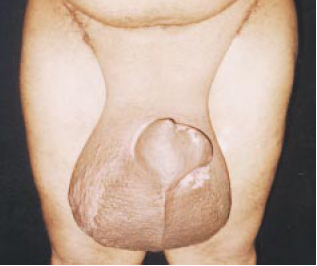
Figura 8a - Pré-operatório vista frontal de paciente com linfedema escrotal pós-filariose.
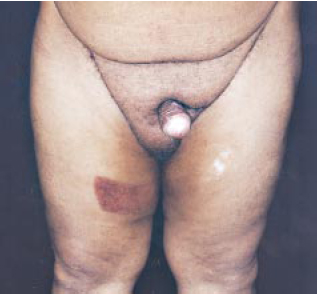
Figura 8b - Pós-operatório de 2 anos, vista frontal.
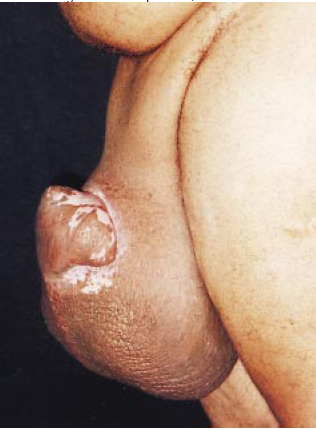
Figura 8c - Pré-operatório, vista lateral.
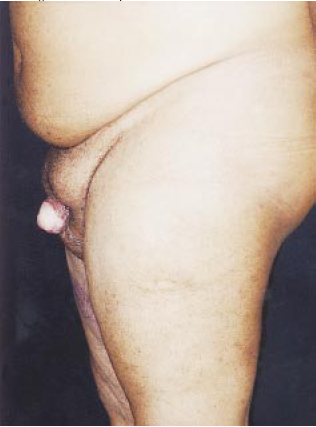
Figura 8d - Pós-operatório de 2 anos, vista lateral.
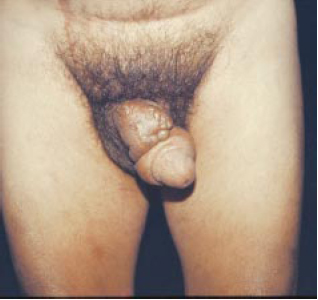
Figura 8e - Paciente com linfedema pós-filariose, apresentando comprometimento restrito ao pênis (vista frontal).
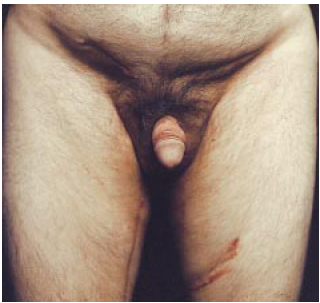
Figura 8f - Pós-operatório, vista frontal.
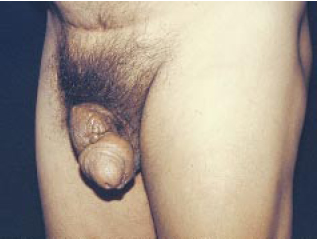
Figura 8g - Pré-operatório, vista perfil.
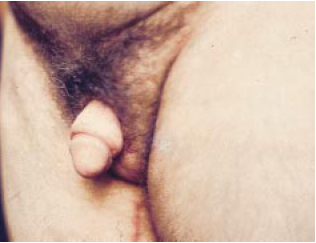
Figura 8h - Pós-operatório, vista perfil.
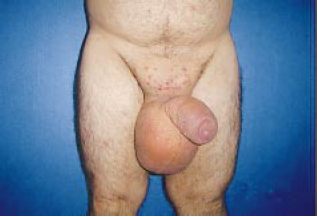
Figura 8i - Pré-operatório paciente com linfedema genital pós-linfoma abdominal (vista frontal).
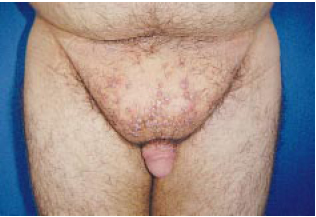
Figura 8j - Mesmo paciente no pós-operatório, vista frontal.
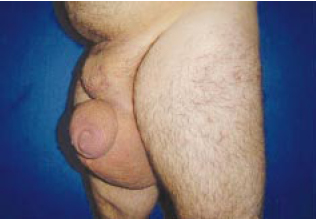
Figura 8l - Pré-operatório, vista perfil.
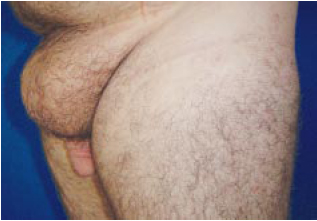
Figura 8m - Pós-operatório, vista perfil.
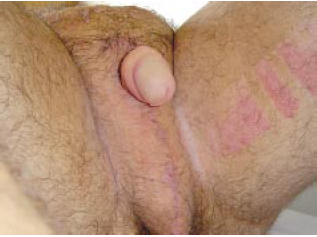
Figura 8n - Detalhe do aspecto pós-operatório da bolsa escrotal.
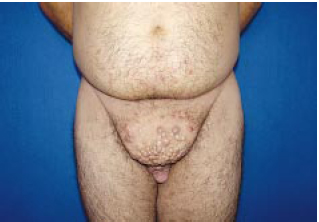
Figura 9a - Progressão do linfedema na região suprapúbica que necessitou de novo procedimento cirúrgico (vista frontal).
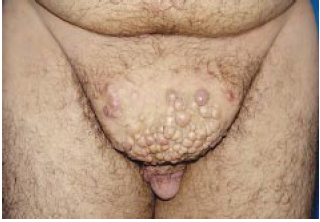
Figura 9b - Detalhe da região suprapeniana, apresentando progressão do linfedema.
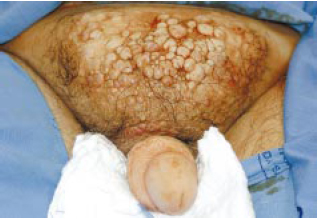
Figura 10a - Transoperatório mostrando recidiva da doença no pênis e progressão na área suprapúbica.
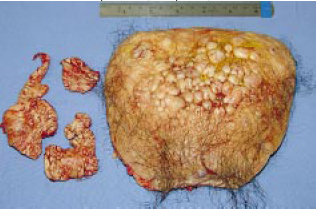
Figura 10b - Espécime cirúrgico mostrando exérese da pele comprometida em região suprapúbica (à direita) e pele peniana (à esquerda).
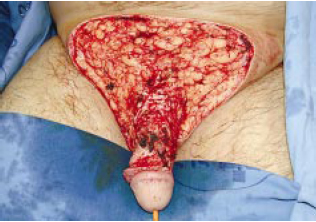
Figura 10c - Transoperatório - grande defeito deixado com a ressecção da pele com linfedema crônico.
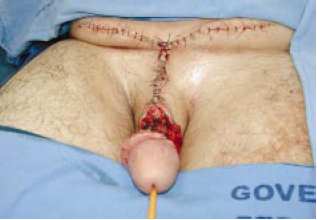
Figura 10d - Detalhe mostrando fechamento primário da transição peno-pubiana com pontos separados.
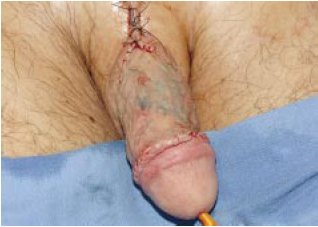
Figura 10e - Detalhe do dorso do pênis após enxertia cutânea.
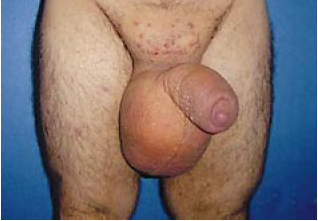
Figura 10f - Pré-operatório do mesmo paciente.
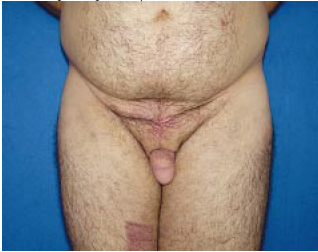
Figura 10g - Pós-operatório, em vista frontal.
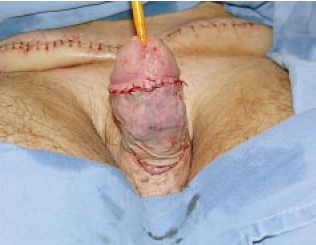
Figura 10h - Aspecto pós-operatório.
DISCUSSÃO
O tratamento do linfedema crônico genital é ditado pela sua etiologia associada com os achados patológicos e a história natural da doença 1.
A filariose bancrofitiana tem se mostrado, em nosso meio, como uma das causas mais importantes de linfedema crônico, tanto em nível dos membros quanto ao nível da genitália externa 4, 11. Se possível, nesses casos, a doença primária deve estar em remissão antes da utilização de qualquer tratamento cirúrgico para aumentar as chances de sucesso no período pós-operatório.
As anastomoses linfovenosas podem ser realizadas para tratar estas desordens 8, porém com índices de sucesso que não compensam a complexidade do procedimento cirúrgico e sua morbidade no período de pós-operatório1. Vários tipos de procedimentos cirúrgicos têm sido propostos para a reconstrução dessa região, cada qual tendo sua indicação precisa, de acordo com a etiologia do lindedema 1,2,3,8. A exerése apenas do tecido subcutâneo com preservação da pele é um deles, tendo a vantagem de não requerer enxertos cutâneos para recobrir o pênis. Contudo, uma revisão da literatura revela que apenas 1/3 dos pacientes têm sucesso inicial com o procedimento, 1/3 necessita ao menos de uma revisão subseqüente e 1/3 necessita ser convertida para uma excisão completa com emprego de enxertos cutâneos5, 6. Este método descrito por Feins6 tem bons resultados apenas quando a pele não tem manifestações secundárias do processo crônico ou quando tem extensão limitada e isolada a porções do pênis em indivíduos jovens. Outra opção para o tratamento parece ser aquele que usa enxertos finos de pele para cobertura do pênis e retalhos pediculados da coxa para reconstrução escrotal 1,12-14. Retalhos pediculados da coxa são os que possibilitam talvez os melhores resultados estéticos na reconstrução da bolsa testicular, porém são de difícil realização, requerem, muitas vezes, um segundo procedimento cirúrgico e necessitam que a doença não envolva as extremidades inferiores. Um outro simples método para reconstrução do escroto é o que utiliza enxertos finos diretamente sobre os testículos, como descritos por Morey et al. 15. Nessa técnica, os testículos são suturados juntos na linha média e na fáscia do períneo, com aplicação de um enxerto em malha para reconstrução escrotal, embora com resultados estéticos, muitas vezes, limitados. Muitos grupos advogam a preservação da pele póstero-lateral do escroto e períneo, que usualmente não está envolvida pela doença1. Essa pele, geralmente, possui uma drenagem vascular e linfática colateral que assegura os bons resultados obtidos no pós-operatório. Quando esta pele preservada é utilizada para cobrir os testículos, sua aparência geralmente é compatível com a da bolsa testicular normal e pode ajudar a manter os mecanismos termorreguladores importantes na homeostasia dos testículos e para a espermatogênese. Esta foi a técnica empregada em todos os pacientes deste estudo que necessitaram de reconstrução da bolsa testicular, não havendo casos de recidiva. Embora muitos autores acreditem que esse tipo de procedimento poderia apresentar um índice inaceitável de recidiva no local da pele conservada no pós-operatório tardio, necessitando de reoperação. Na junção peno-pubiana, onde a pele e o enxerto formam uma linha transversa, uma zetaplastia pode ser empregada para prevenir qualquer contratura em forma de anel da base do pênis. Para o sucesso completo dessa cirurgia também é de suma importância que a pele do pênis seja removida até 1 mm da coroa da glande peniana. Nessa região, a manutenção de pele residual comprometida pelo linfedema crônico pode ocasionar o aparecimento de uma deformidade desfigurante circular1, na proximidade da glande.
No período pós-operatório, podem ocorrer ainda contraturas, geralmente, na região do dorso do pênis. As contraturas dorsais são funcionalmente melhores do que as ventrais e podem ser tratadas com o emprego de retalhos em Z ao longo da linha de sutura para minimizar suas repercussões funcionais1,4. Os dados da literatura quanto aos índices de recidiva local e a melhor conduta para esses casos são escassos e não se baseiam em experiências com número significativo de pacientes. Em revisão recente da literatura, McDougal1 encontrou bons resultados funcionais (ereções e ejaculação) com emprego de técnicas que ressecavam a pele e o tecido subcutâneo e reconstruíam o pênis com o emprego de enxertos cutâneos. Nesse estudo, apenas os pacientes com distúrbios de ereção prévios (Linfedema congênito) não conseguiram readquirir suas funções sexuais adequadamente. Porém, em alguns pacientes, foi necessário o emprego de medicações orais para disfunção erétil do tipo inibidores reversíveis do GMPc.
CONCLUSÃO
Quando os pacientes com linfedema de genitália externa necessitam de tratamento cirúrgico e são selecionados para o procedimento apropriado, os resultados funcionais e estéticos podem ser satisfatórios e a reabilitação do paciente possível. A técnica de preservação da pele póstero-lateral do períneo e escroto se mostrou eficiente e com baixo índice de recidiva local nesse estudo.
REFERÊNCIAS BIBLIOGRÁFICAS
1. McDougal WS. Lynfhedema of the external genitalia. J Urol. 2003;170(3):711-6.
2. Steinberg J, Kim ED, McVary KT. A surgical approach to penoscrotal lymphedema. J Urol. 1996;156(5):1770.
3. Sabikoglu B, Kuran H. Cutaneous lymphatic malformation of the penis and scrotum. J Urol. 1999;162:1045-6.
4. Dreyer G, Dreyer P, Noroes J. Recomendações para o tratamento da filariose bancroftiana, na infecção e na doença. Rev Soc Bras Med Trop. 2002;35(1):43-50.
5. Tapper D, Eraklis AJ, Colodny AH, Schwartz M. Congenital lymphedema of the penis: a method of reconstruction. J Pediatr Surg. 1980;15(4):481-5.
6. Feins NR. A new surgical technique for lymphedema of the penis and scrotum. J Pediatr Surg. 1980;15(6):787-9.
7. Malloy TR, Wein AJ, Gross P. Scrotal and penile lymphedema: surgical considerations and management. J Urol. 1983;130(2):263-5.
8. Gong-Kang H, Ru-Qi H, Zong-Zhao L, Yao-Liang S, Tie-De L, Gong-Ping P. Microlymphaticovenous anastomosis for treating lymphedema of the extremities and external genitalia. J Microsurg.1981;3(1):32-9.
9. Murphy MJ, Kogan B, Carlson JA. Granulomatous lymphangitis of the scrotum and penis. Report of a case and review of the literature of genital swelling with sarcoidal granulomatous inflammation. J Cutan Pathol. 2001;28(8):419-24.
10. Jones HW, Kahn RA. Surgical treatment of elephantiasis of the male genitalia. Plast Reconstr Surg. 1970;46(1):8-12.
11. Dandapat MC, Mohapatro SK, Patro SK. Elephantiasis of the penis and scrotum. A review of 350 cases. Am J Surg. 1985;149(5):686-90.
12. Dreyer G, Medeiros Z, Netto MJ, Leal NC, Castro LG, Piessens WF. Acute attacks in the extremities of persons living in an area endemic for bancroftian filariasis: differentiation of two syndromes. Trans R Soc Trop Med Hyg. 1999;93(4):413-7.
13. Shenoy RK, Kumaraswami V, Suma TK, Rajan K, Radhakuttyamma G. A double-blind, placebo-controlled study of the efficacy of oral penicillin, diethylcarbamaxine or local treatment of the affected limb in preventing acute adenolymphangitis in lymphoedema caused by brugian filariasis. Ann Trop Med Parasitol. 1999;93(4):367-77.
14. Dreyer G, Norões J, Figueredo-Silva J, Piessens WF. Pathogenesis of lymphatic disease in bancroftian filariasis: a clinical perspective. Parasitol Today. 2000;16(12):544-8.
15. Morey AF, Meng MV, McAninch JW. Skin graft reconstruction of chronic genital lymphedema. Urology. 1997;50(3):423-6.
I. Titular SBCP - Chefe do Serviço de Cirurgia Plástica do Hospital dos Servidores do Estado do Rio de Janeiro, RJ.
II. Membro da SBCP - Hospital dos Servidores do Estado do Rio de Janeiro, RJ.
III. Titular da Sociedade Brasileira de Urologia, RJ.
IV. Titular da SBCP - Hospital dos Servidores do Estado do Rio de Janeiro, RJ.
Correspondência para:
José Humberto Cardoso Resende
Rua Rodolfo Dantas, 16/1001 - Copacabana
Rio de Janeiro - Brasil - CEP: 22020-040
Telefone: 21 2542-3563 / 9911-3518 - Fax: 21 2541-9622
Trabalho realizado no Hospital dos Servidores do Estado - Rio de Janeiro, RJ.
Artigo recebido: 20/11/2006
Artigo aprovado: 12/12/2006


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter