

Original Article - Year 2010 - Volume 25 -
Scrotum reconstruction after necrotizing fasciitis
Reconstrução do escroto após fascite necrosante
ABSTRACT
Background: Necrotizing fasciitis of the perineal region is one of the most serious infections. We present analysis of the treatment of patient victims of necrotizing fasciitis submitted to reconstruction of scrotum with remnants of skin and muscle. Methods: Eleven patients were submitted to the covering of the raw areas with local mio-cutaneous flaps and superomedial thigh flap. Results: The patients presented good evolution with resolution of the raw surfaces and long lasting results. Conclusions: We observe that, with an ample and careful dissection of remaining skin of the scrotum, we can cover extensive areas, providing adequate protection of the testicules. In largest areas the superomedial thigh flap comes as an excellent alternative of simple execution and good aesthetic and functional outcomes.
Keywords: Fournier gangrene/rehabilitation. Fournier gangrene/surgery. Scrotum/surgery. Scrotum/pathology.
RESUMO
Introdução: Fascite necrosante está entre as mais graves infecções. Apresentamos análise do tratamento de pacientes vítimas de fascite necrosante da região perineal, submetidos à reconstrução do escroto com retalhos de pele e músculo remanescentes e retalho súpero-medial da coxa. Método: Foram analisados, de forma retrospectiva, 11 pacientes submetidos à cobertura das áreas cruentas com retalhos miocutâneos locais ou retalho súpero-medial da coxa. Resultados: Os pacientes apresentaram boa evolução com resolução da área cruenta, resultados duradouros e reproduzíveis. Conclusões: Observamos que, com dissecção ampla e cuidadosa da pele remanescente do escroto, podemos cobrir extensas áreas cruentas, proporcionando proteção adequada aos testículos. Como alternativa para a cobertura de lesões maiores, o retalho súpero-medial da coxa demonstrou boa aplicabilidade e simplicidade na sua execução.
Palavras-chave: Gangrena de Fournier/reabilitação. Gangrena de Fournier/cirurgia. Escroto/cirurgia. Escroto/patologia.
A fascite necrosante da região perineal está entre as mais graves infecções, com aparecimento súbito e rápida evolução, podendo determinar importantes sequelas e até a morte1-8. A necessidade de extenso desbridamento para controle do processo infeccioso origina áreas cruentas extensas, com eventual exposição dos testículos e necessidade de cobertura adequada. Felizmente, este tipo de apresentação não é frequente9-12, mas devemos estar capacitados a enfrentá-la.
Nas fascites, a infecção progride acompanhando o plano fascial, que apresenta maior acometimento do que a pele que o recobre. Porém, os planos musculares provocam sua retração, aparentando perda cutânea maior do que é na realidade.
As características anatômicas peculiares desta região costumam disponibilizar uma quantidade razoável de pele que, se adequadamente aproveitada, pode cobrir as estruturas profundas.
Como alternativa para a cobertura de lesões mais extensas, o retalho súpero-medial da coxa descrito por Hirshowitz12-14 apresenta boa aplicabilidade e simples execução.
Trata-se de um retalho fasciocutâneo de amplo suprimento arterial, nutrido pela artéria circunflexa femoral medial, artéria pudenda externa profunda e ramo anterior da artéria obturatória interna, que preserva a sensibilidade local pela inclusão do nervo ilio-inguinal e ramo genital do nervo genito-femoral.
Apresentamos casuística de pacientes vítimas de fascite necrosante, submetidos à reconstrução de bolsa escrotal com retalhos de pele e músculo remanescentes e retalho súpero-medial da coxa.
MÉTODO
Entre janeiro de 1998 e janeiro de 2005, foram acompanhados e tratados cirurgicamente, no Serviço de Cirurgia Plástica do HUCFF - UFRJ, 11 pacientes do sexo masculino portadores de fascite necrosante em períneo, com exposição de testículos. Destes, um paciente se encontrava em fase aguda da doença e os outros já haviam sido submetidos a desbridamento, após controle da infecção.
A faixa etária variou entre 37 e 60 anos, com média de 46 anos. Dois pacientes apresentavam diabetes mellitus, um era obeso e outro nefropata já transplantado.
Todos os pacientes receberam antibioticoterapia, com a associação de clindamicina e aminoglicosídeo. O desbridamento cirúrgico foi seguido de curativos diários com pomada de sulfadiazina de prata a 1%, até que as condições locais e gerais do paciente permitissem a cobertura cutânea definitiva com reconstrução do escroto.
As áreas cruentas, após controle da doença, variaram de 1/3 até o comprometimento de todo o escroto, sempre com exposição do testículo subjacente.
Nas cirurgias realizou-se o descolamento dos tecidos, em plano acima do tecido de granulação existente, sob anestesia com bloqueio do neuroeixo. Em cinco pacientes, com áreas cruentas de até 2/3 do escroto, foram confeccionados retalhos miocutâneos remanescentes do escroto. Nos outros seis pacientes, com lesões mais extensas, foram confeccionados retalhos súpero-mediais da coxa.
Com o paciente na posição de litotomia, os retalhos retangulares foram marcados desde a margem da lesão e se estendiam lateralmente, de acordo com a dimensão da área cruenta a ser coberta.
Dissecado e isolado o retalho, este era posicionado sobre a área exposta, seguido de fixação e síntese primária da área doadora.
Foram utilizados drenos de aspiração, sob os retalhos confeccionados, por um período de 12 a 36 horas.
RESULTADOS
Os pacientes foram mantidos sob internação hospitalar por um período que variou de 3 a 25 dias. Todos tiveram alta após o controle da infecção inicial, sendo novamente internados para reconstrução, com exceção daquele que se apresentou em fase aguda que permaneceu internado até o fim do tratamento.
Nenhum paciente necessitou derivação do trânsito intestinal para controle do processo infeccioso. Não houve intercorrências no período pós-operatório e todos os pacientes apresentaram cobertura cutânea adequada.
O acompanhamento ambulatorial manteve-se por um período que variou de 7 meses a 2 anos.
DISCUSSÃO
Os testículos estão envoltos por pele que se apresenta pregueada devido à presença do dartos, constituído de musculatura lisa. Mais profundamente situa-se a fáscia espermática externa, continuação da aponeurose do músculo oblíquo externo, que cobre o funículo espermático. Segue-se, o músculo cremaster, elevador do testículo, oriundo de fibras do músculo oblíquo interno. A fáscia espermática interna situa-se sob o músculo cremaster e envolve testículo, epidídimo, ducto deferente, vasos e nervos (Figura 1).
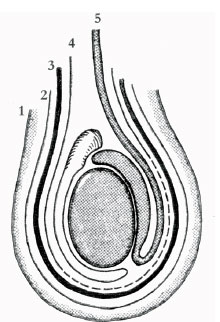
Figura 1 - Estruturas que envolvem o testículo: pele (1), fáscia espermática externa (2), músculo cremaster (3), fáscia espermática interna (4), ducto deferente (5).
No tratamento das áreas cruentas resultante de fascite necrosante no escroto, três aspectos devem ser considerados: a cicatrização da ferida; a manutenção da função e a recuperação estética.
Alguns dias após a ressecção dos tegumentos necróticos, um tecido de granulação com componente fibroso acentuado cobrirá as áreas cruentas. Este período variará de acordo com as condições locais e gerais do paciente que facilitem a regeneração dos tecidos. Sua formação indica que a infecção que originou o processo está sob controle. Tentativas de reconstrução não devem ser feitas antes, pois constituirão nova agressão a tecidos ainda vulneráveis. Por outro lado, a contração que se segue à formação da granulação encarcera os testículos, podendo levar a torções ou compressões que alterem a espermatogênese, que já poderá ter sido prejudicada pela própria doença. Não encontramos referências bibliográficas a alterações de fertilidade em decorrência de fascite, talvez pela faixa etária mais acometida estar próxima dos 50 anos, quando as preocupações reprodutivas costumam não ser prioritárias.
A preservação da espermatogênese deve, entretanto, ser levada em consideração também durante os processos reconstrutivos. Sabemos que esta função depende da temperatura local, o que constitui outro argumento para que se usem, de preferência, tecidos do próprio escroto, que já têm espessura e características ideais.
Quando é necessário o uso de retalhos de vizinhança, o retalho súpero-medial da coxa é uma boa alternativa, devido a sua semelhança com o tecido original. Se utilizados retalhos espessos, os testículos devem ser colocados próximos à superfície cutânea, caso contrário a espermatogênese poderá ser prejudicada, pois a temperatura nesta região se elevaria.
Dentre as técnicas de reconstrução descritas, encontramos: utilização de pele remanescente do escroto2,11,12,15-16; de retalhos fáscio-cutâneos da coxa, podendo ser da face anterior12,17,18-20 ou da face medial2,13,14,21, além de retalhos miocutâneos de músculo gracilis22. Aquelas que empregam tecido da coxa podem deixar cicatriz mais extensa e evidente.
Outro argumento a favor do uso de tecidos locais se baseia na estética. A pele do escroto tem cor e textura muito peculiares e difíceis de serem imitadas por tecidos vizinhos.
A disposição estratiforme das estruturas anatômicas da genitália, principalmente das fáscias, confere capacidade de resistência a diferentes formas de agressão, em particular às infecções. Devido a esta constituição, a pele do escroto é elástica, flácida e redundante, fornecendo excelentes retalhos locais. Cerca de um terço de pele residual, adequadamente mobilizada, é capaz de revestir os dois testículos.
Em lesões mais extensas, o retalho súpero-medial da coxa mostrou-se uma boa alternativa, com bons resultados estéticos e funcionais em um único tempo cirúrgico, com síntese primária da área doadora.
As agressões à genitália masculina têm origem variada, podendo ocasionar lesões de simples resolução ou até mesmo reconstruções complexas.
A fascite necrosante está entre as mais graves infecções, por ter evolução rápida e apresentação normalmente grave, sendo indicada atuação imediata com ressecção ampla das áreas acometidas. Durante o desbridamento dos tecidos, devemos retirar todo material necrótico ou que apresente algum comprometimento pela doença.
Para melhor acompanhamento e controle da infecção, optamos por aguardar que as áreas de desbridamento apresentassem tecido de granulação sadio antes de empreender a reconstrução.
Os tecidos residuais do escroto são os mais adequados para cobrir os testículos expostos. Para tal, é necessário ressecar o tecido de granulação que encarcera as estruturas da área cruenta, para permitir a expansão da pele retraída (Figuras 2 e 3). Esta dissecção é realizada em plano abaixo do músculo de dartos e é facilitada pela disposição estratiforme das estruturas anatômicas, que cria um bom plano de clivagem e, feita de forma cuidadosa, pode atingir toda a extensão da bolsa remanescente.
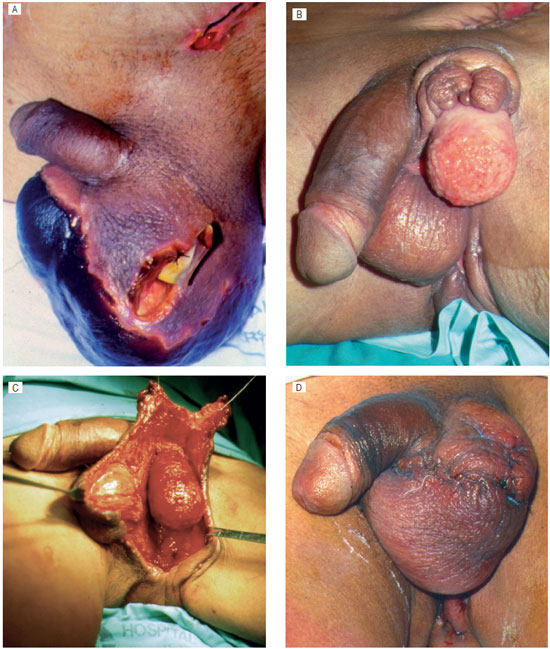
Figura 2 - Fascite necrosante em fase aguda (A); Aspecto após estabilização da doença e crescimento de tecido de granulação (B); Confecção de retalhos da bolsa remanescente (C): Aspecto com 15 dias de pós-operatório (D).
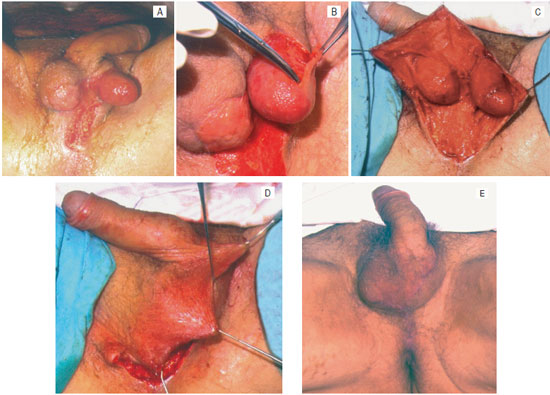
Figura 3 - Sequela de fascite necrosante com exposição testicular, mas preservação parcial da pele de bolsa escrotal (A); Descolamento dos retalhos liberando a pele do tecido de granulação (B); Retalhos liberados (C) e mobilizados sobre a área cruenta (D); Pós-operatório de 6 meses de evolução (E).
Havendo dificuldade em se obter quantidade suficiente de pele para total cobertura dos testículos, podemos optar pelo retalho súpero-medial da coxa (Figura 4).
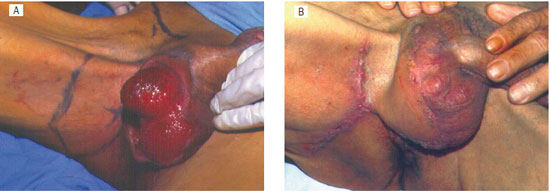
Figura 4 - Cirurgia combinada, utilizando retalho de bolsa escrotal associado a retalho interfemoral unilateral. Exposição da área cruenta e do retalho desenhado (A); Pós-operatório de 5 meses (B).
O retalho apresenta amplo suprimento vascular, tecido semelhante ao do escroto, contendo inclusive pêlos, preservação da sensibilidade local pela inclusão dos nervos ilio-inguinal e ramo genital do nervo genito-femoral, simples execução em único tempo cirúrgico e síntese primária da área doadora.
Como fator limitante temos a disponibilidade da área doadora da coxa, que em pacientes jovens pode ser escassa pela pouca flacidez da região.
É aconselhável que num período de, pelo menos, 3 semanas de pós-operatório, seja feito repouso e utilizado suspensório escrotal, para reduzir o edema, a tensão sobre a ferida e favorecer a cicatrização.
Desta forma, observamos que com dissecção ampla e cuidadosa da pele remanescente da bolsa escrotal, podemos cobrir extensas áreas cruentas, proporcionando proteção adequada dos testículos.
Em lesões mais extensas, o retalho súpero-medial da coxa apresenta-se como excelente alternativa e simples execução, com bons resultados estéticos e funcionais.
REFERÊNCIAS
1. Karaçal N, Livaoglu M, Kutlu N, Arvas L. Scrotum reconstruction with neurovascular pedicled pudendal thigh flaps. Urology. 2007;70(1):170-2.
2. Ferreira PC, Reis JC, Amarante JM, Silva AC, Pinho CJ, Oliveira IC, et al. Fournier's gangrene: a review of 43 reconstructive cases. Plast Reconstr Surg. 2007;119(1):175-84.
3. Hallock GG. Scrotal reconstruction following fournier gangrene using the medial circunflex femoral artery perforator flap. Ann Plast Surg. 2006;57(3):333-5.
4. Eke N. Fournier's gangrene: a review of 1726 cases. Br J Surg. 2000;87(6):718-28.
5. Rouse TM, Malangoni MA, Schulte WJ. Necrotizing fasciitis: a preventable disaster. Surgery. 1982;92(4):765-70.
6. Sudarsky LA, Laschinger JC, Coppa GF, Spencer FC. Improved results from a standardized approach in treating patients with necrotizing fasciitis. Ann Surg. 1987;206(5):661-5.
7. Majeski JA, Alexander JW. Early diagnosis, nutritional support, and immediate extensive debridement improve survival in necrotizing fasciitis. Am J Surg. 1983;145(6):784-7.
8. Ward RG, Walsh MS. Necrotizing fasciitis: 10 years' experience in a district general hospital. Br J Surg. 1991;78(4):488-9.
9. Rogawski KM, Koh KB, Joyce AD. Necrotizing fasciitis of the scrotum: two cases and review of the literature. Br J Urol. 1994;74(3):387-9.
10. Somers WJ, Lowe FC. Localized gangrene of the scrotum and penis: a complication of heroin injection into the femoral vessels. J Urol. 1986;136(1):111-3.
11. Rudolph R, Soloway M, DePalma RG, Persky L. Fournier's syndrome: sinergistic gangrene of the scrotum. Am J Surg. 1975;129(5):591-6.
12. Moustafa MF. Gangrene of the scrotum: an analysis of ten cases. Br J Plast Surg. 1967;20(1):90-6.
13. Tavares Filho JM, Gomes JGV, Maciel SLC. Retalho fasciocutâneo inguinocrural na reconstrução de bolsa escrotal e períneo. Rev Bras Cir. 1988;78(6):339-42.
14. Hirshowitz B, Moscona R, Kaufman T, Pnini A. One-stage reconstruction of the scrotum following Fournier's syndrome using a probable arterial flap. Plast Reconstr Surg. 1980;66(4):608-12.
15. Franco T, Silva CC. Síndrome de Fournier. Rev Bras Cir. 1985;75(3):199-204.
16. Por YC, Tan BK, Hong SW, Chia SJ, Cheng CW, Foo CL, et al. Use of the scrotal remnant as a tissue-expanding musculocutaneous flap for scrotal reconstruction in Paget's disease. Ann Plast Surg. 2003;51(2):155-60.
17. Andrade ACH, Amarante MTJ, Ferreira MC, Lodovici O. Cirurgia reparadora na sequela da síndrome de Fournier. Rev Assoc Med Bras. 1991;37(1): 22-6.
18. Atik B, Tan O, Ceylan K, Etlik O, Demir C. Reconstruction of wide scrotal defect using superthin groin flap. Urology. 2006;68(2):419-22.
19. Zeng A, Xu J, Yan X, You L, Yang H. Pedicled deep inferior epigastric perforator flap: an alternative method to repair groin and scrotal defects. Ann Plast Surg. 2006;57(3):285-8.
20. Yu P, Sanger JR, Matloub HS, Gosain A, Larson D. Anterolateral thigh fasciocutaneous island flaps in perineoscrotal reconstruction. Plast Reconstr Surg. 2002;109(2):610-6.
21. El-Khatib HA. V-Y fasciocutaneous pudendal thigh flap for repair of perineum and genital region after necrotizing fascitis: modification and new indication. Ann Plast Surg. 2002;48(4):370-5.
22. Banks DW, O'Brien DP 3rd, Amerson JR, Hester TR Jr. Gracilis musculocutaneous flap scrotal reconstruction after Fournier gangrene. Urology. 1986;28(4):275-6.
1. Doutorado; Professor adjunto da Universidade Federal do Rio de Janeiro (UFRJ).
2. Residente de cirurgia plástica - UFRJ.
3. Mestre em Cirurgia Plástica; Doutorando em Cirurgia Plástica - UFRJ.
4. Membro associado da Sociedade Brasileira de Cirurgia Plástica, cirurgiã plástica.
5. Doutorado; Professora Titular de Cirurgia Plástica - UFRJ.
Trabalho realizado no Serviço de Cirurgia Plástica do Hospital Universitário da Universidade Federal do Rio de Janeiro (HUCFF-UFRJ), Rio de Janeiro, RJ.
Correspondência para:
Diogo Franco
Praia de Botafogo, 528 - apto 1304 A - Botafogo
Rio de Janeiro, Brasil - CEP 22250-040
E-mail: diogo@openlink.com.br
Artigo submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 24/1/2010
Artigo aceito: 19/2/2010


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter