

Original Article - Year 2010 - Volume 25 -
Abdominoplastia após perda de peso maciça: abordagens, técnicas e complicações
Abdominoplasty after massive weight loss: approaches, techniques and complications
RESUMO
Introdução: O excesso de pele redundante após a cirurgia bariátrica acomete vários segmentos corpóreos, no entanto, a região abdominal representa o ponto crítico na perda de peso maciça. Objetivo: Avaliar o planejamento, táticas cirúrgicas, complicações e resultados obtidos em pacientes que obtiveram perda de peso maciça. Método: Foram realizadas 23 abdominoplastias em 22 pacientes, sendo avaliados: sexo, idade, IMC (índice de massa corpórea) pré-gastroplastia e pré-abdominoplastia, perda de peso, tempo de internamento, tempo e volume total de drenagem pós-operatória, peso da peça cirúrgica, tempo cirúrgico, classificação de risco cirúrgico (ASA), tipo de abdominoplastia realizada, presença de hérnias, tipo de anestesia, principais índices hematológicos pré e pós-operatórios e doenças concomitantes. Resultados: Não encontramos relação entre o aumento do índice de complicações e sexo, idade, táticas cirúrgicas ou cirurgias combinadas; mas ocorreu aumento da incidência de complicações relacionadas com o IMC pré-abdominoplastia, classificação de risco cirúrgico, presença de hérnias, assim como presença de doenças concomitantes, especialmente hipertensão arterial. A complicação mais comum foi o seroma. A maioria absoluta dos pacientes apresentou alto grau de satisfação e melhoria da qualidade de vida. Conclusão: A conclusão mais importante foi a associação de complicações e resultados estéticos ruins em pacientes com IMC pré-abdominoplastia maior que 35, presença de doenças clínicas de difícil controle (especialmente hipertensão) e de hérnias ventrais. a satisfação dos pacientes e a melhora na qualidade de vida foram muito gratificantes.
Palavras-chave: Obesidade mórbida/cirurgia. Perda de peso. Cirurgia plástica.
ABSTRACT
Introduction: The redundant skin excess after bariatric surgery assault many body segments, but the abdomen take a critical point after massive weight loss. Objective: To evaluate the approach, surgical tactics, complications and results observed in patients that had a massive weight loss. Method: That was performed 23 abdominoplasties on 22 patients, and then was evaluated: sex, age, BMI (body mass index) before gastroplasty and before abdominoplasty, weight loss, hospital setting, time and total volume postoperative drainage, weight of flap, surgical time, clinic assessment classification (American Society Anesthesiology), type of abdominoplasty, ventral hernias, type of anesthesia, pre and postoperative hematological index and concomitant diseases. Results: We didn't find relation between the increase of complication rate and sex, age, surgery tactics or combined surgery; but we find relation between the increase of complication incidence and the BMI (Body Mass Indices) pre-abdominoplasty, classification of surgical risk, presence of hernias, as well as presence of concomitant diseases, mainly arterial hypertension. The most common complication was seroma. A majority of patients showed greater degree of satisfaction and improvement of the quality of life. Conclusion: The most important conclusion was the association of complication and bad esthetics results in cases of BMI pre-abdominoplasty > 35, clinic diseases with a hard control (mainly arterial hypertension) and the presence of ventral hernias. The satisfaction and the improvement in quality of life were very gratefully.
Keywords: Obesity, morbid/surgery. Weight loss. Surgery, plastic.
A obesidade é considerada pela Organização Mundial da Saúde a principal epidemia do começo do século. No Brasil, em pesquisa recente do IBGE associado ao Ministério da Saúde, foi levantado que mais de 38 milhões de pessoas estão em sobrepeso (41% da população) e que cerca de 10 milhões estão com obesidade.
Dentro desse sombrio contexto, a cirurgia bariátrica surgiu como um importante tratamento no controle da obesidade. Desde os primeiros procedimentos bariátricos realizados até as evoluções mais recentes da técnica, passamos por avanços técnicos e científicos que nos ajudaram a compreender a síndrome da obesidade. A definição clínica de obesidade é a presença de Índice de Massa Corpórea (IMC) maior que 30. A Sociedade Brasileira de Cirurgia Bariátrica advoga que a cirurgia é a forma mais efetiva de tratamento em longo prazo.
Um ano após a gastroplastia, os pacientes perdem aproximadamente 45% do seu peso inicial, o que determina um excesso de pele considerável1. A avaliação pelo cirurgião plástico e o correto planejamento cirúrgico são fundamentais no resultado final e na minimização das complicações. A avaliação cirúrgica deve incluir a pesquisa das condições clínicas do paciente, especialmente a presença de anemia, alterações eletrolíticas e distúrbios nutricionais; assim como a avaliação da anatomia do paciente: global, abdominal e presença de hérnias abdominais. A presença de estabilidade ponderal e de condições clínicas, psicológicas e nutricionais adequadas é fundamental para a realização de abdominoplastia nestes casos. A dietoterapia e modificações dos hábitos de vida, sejam como estágio preparatório para gastroplastia ou como tratamento clínico para forma de obesidade menos grave, são partes importantes do processo.
A técnica cirúrgica de abdominoplastia remonta ao final do século XIX, com Demars e Marx, em 1890, evoluindo no decorrer do século com inúmeras alterações técnicas e de abordagem. Correa e Iturraspe descreveram a abdominoplastia em âncora, sendo que Castanhares e Goethel publicaram o desenho em flor de lis para a abdominoplastia com incisões verticais e horizontais, posteriormente revisitado por Dellon (1985). Callia e Pitanguy2, em meados dos anos 60, descreveram as bases da técnica de abdominoplastia mais usada no mundo. Gonzallez-Ulloa3, em 1960, descreveu a abdominoplastia circunferencial, sendo também revisitada por outros autores. O abdome do ex-obeso apresenta significativo excesso de pele bidimensionalmente e representa um desafio técnico e tático para o cirurgião plástico.
A perspectiva deste trabalho é avaliar o seguimento pós-operatório das cirurgias plásticas do abdome após perdas ponderais maciças, a partir da seleção dos pacientes e técnicas cirúrgicas utilizadas, e analisando as complicações presentes e resultados finais.
MÉTODO
Foram realizadas 23 abdominoplastias em 22 pacientes (um dos pacientes sofreu duas intervenções), entre janeiro de 2004 e junho de 2007, sendo que 20 pacientes foram submetidos a procedimentos de redução gástrica e dois pacientes sofreram significativa perda de peso após acompanhamento clínico, com terapia nutricional e mudança de hábitos pessoais (Tabela 1). Foi considerada perda de peso maciça, pacientes que diminuíram 30% da massa ponderal ou que perderam 50% do excesso de peso. O critério de seleção dos pacientes incluía a presença de estabilidade ponderal por pelo menos quatro meses, o que geralmente ocorre entre 12 e 18 meses pós-gastroplastia; estabilidade do quadro clínico e psicológico, avaliados por equipe multidisciplinar.

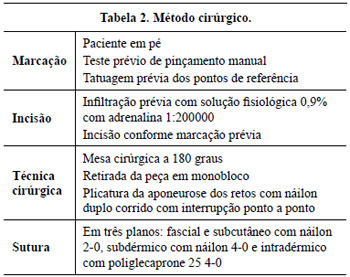
O planejamento pré-operatório baseou-se principalmente na presença de cicatrizes prévias, presença de hérnias ventrais e grau de deflação do panículo dermo-adiposo. As condições clínicas pré-operatórias foram avaliadas pelo sistema ASA. Optamos por realizar abdominoplastia em âncora (Figura 1) naqueles pacientes que apresentavam cicatrizes medianas prévias, hérnias abdominais associadas ou ambos, e pacientes com excesso de panículo dermo-adiposo vertical e horizontal. Em pacientes sem cicatrizes prévias ou hérnias, pacientes com cicatriz transversa alta sem excesso horizontal de panículo, ou pacientes que simplesmente não aceitaram uma cicatriz mediana na abdominoplastia, optamos por realizar uma abdominoplastia clássica (Callia-Pitanguy-Renault) modificada, com descolamento apenas central do retalho (Figura 2). Em um caso realizamos abdominoplastia circunferencial (Figuras 3 e 4) para tratamento conjunto do abdome e do dorso. Anestesia geral foi usada em 52% dos casos e a peridural em 48% (Tabela 2).
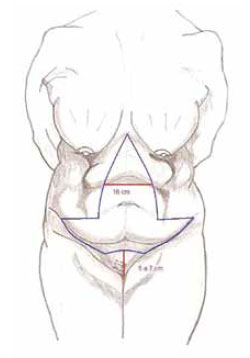
Figura 1 - Esquema de marcação da abdominoplastia em âncora.É realizada uma grande elipse vertical, indo do apêndice xifóide até a comissura vulvar. Esta elipse não pode ter mais de 16 cm de diâmetro. A seguir, são mensurados os pontos base do T por meio de um teste de pinçamento. Em seguida, realiza-se marcação inferior segundo Pitanguy-Callia, com uma leve convexidade sobre o púbis, com cerca de 5 a 7 cm acima da rima vulvar (Baroudi), tomando-se a espinha ilíaca ântero-superior como referência lateral.
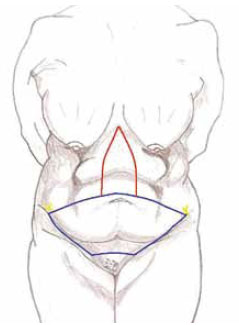
Figura 2 - Esquema da marcação clássica de Callia-Pitanguy-Regnault (azul), com descolamento do retalho apenas na parte central (vermelho). Espinha ilíaca ântero-superior (referência) em amarelo.
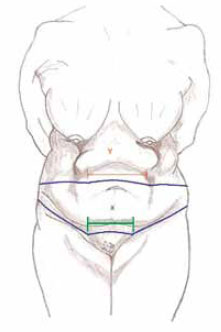
Figura 3 - Abdominoplastia circunferencial: marcação anterior. Observar que a incisão supra-umbilical deve ser um pouco maior que a supra-púbica (Y > X).
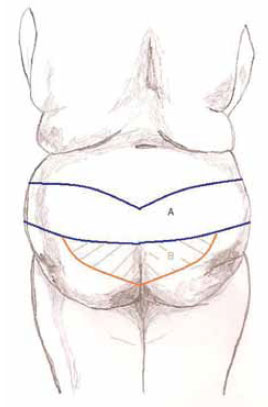
Figura 4 - Abdominoplastia circunferencial: marcação posterior. Sempre marcar com o paciente inclinado para frente, com descolamento mínimo e tracionando-se o retalho inferior até o ponto da sutura (A). Não descolar a área glútea (B).
Realizamos compressão de panturrilhas com ataduras e anticoagulação com heparina de baixo peso molecular (Clexane) 20 mg em pacientes com IMC acima de 30. Foram realizadas sondagem vesical, com retirada da sonda no primeiro dia pós-operatório, e antibioticoterapia profilática com cefalexina (Kefazol) durante o ato cirúrgico (com reforço a cada 4 horas), em todos os pacientes. A hemoglobina pré-operatória média foi de 13,7 mg/dl, enquanto o hematócrito pré-operatório médio foi de 37,8%. Todos os pacientes foram drenados ao final da cirurgia com dreno PortoVac n° 4.8, sendo estes retirados quando a drenagem diária fosse inferior a 40 ml. A alta hospitalar foi efetuada logo após a retirada do dreno em 70% dos casos, em 30%, realizamos alta com 48 horas com retirada do dreno no domicílio do paciente. O acompanhamento médio dos pacientes foi de 9 meses, variando entre um e 24 meses.
Quanto aos resultados, foram avaliados: espessura das cicatrizes, deflação do panículo dermo-adiposo residual, confecção do umbigo, presença de complicações e melhora da qualidade de vida do paciente (colhidos por meio de questionários distribuídos aos pacientes operados em reuniões bimestrais).
A análise estatística foi realizada empregando-se o teste não-paramétrico de Fisher.
RESULTADOS
Foram avaliadas a satisfação final do paciente e a presença de complicações. Houve satisfação final dos pacientes em 91,5% dos pacientes (21 casos), sendo que um paciente queixou-se da aparência final do umbigo e outro da qualidade da cicatriz no T (este paciente sofreu deiscência local importante, > 1 cm).
O tempo cirúrgico, em média, foi de 5h e 40 min, variando entre 3h e 30 min a 7h e 50 min. A hemoglobina pós-operatória média foi 11 mg/dl e o hematócrito pós-operatório médio foi de 30,2%, colhidas no dia da alta. Um paciente necessitou transfusão sanguínea após sangramento maciço pós-heparinização plena, em decorrência de hipótese diagnóstica inicial de embolia pulmonar, o que não se confirmou durante a pesquisa diagnóstica. Em um caso conseguimos reverter rapidamente a anemia aguda com uso de eritropoetina humana.
Apenas 5 (21,7%) pacientes apresentaram alguma complicação pós-operatória. O seroma foi a complicação mais comum (Figura 5). A complicação mais grave foi a formação de atelectasia pulmonar gigante, evoluindo com pneumonia, levando o paciente a insuficiência respiratória grave, que necessitou de suporte ventilatório e antibioticoterapia. Não houve casos de infecção de sítio cirúrgico, trombose venosa profunda ou embolia pulmonar, nem mortalidade no presente estudo.
Figura 5 - Complicações em abdominoplastia após perda de peso maciça.
Os seromas foram tratados por aspiração sequenciada, apresentando resolução do quadro em até três semanas. Os hematomas foram evacuados após incisão local. As deiscências foram fechadas logo que identificadas, todavia uma cedeu novamente, tendo evoluído com cicatrização por segunda intenção. A necrose de uma das pontas do T foi retirada e resuturada logo após, sem maiores dificuldades. A necrose parcial do umbigo teve conduta expectante.
O tempo de internamento hospitalar, em 70% dos casos, foi dependente do volume de drenagem presente, que em média foi de 5 dias. Em 30% dos casos, a alta hospitalar foi dada no 2° dia de pós-operatório e o dreno foi retirado em domicílio (também em média no 5° dia).
Idade, sexo, tempo de cirurgia, tipo de anestesia e associação de outros procedimentos estéticos não apresentaram significância estatística com o surgimento de complicações. IMC residual pré-abdominoplastia maior que 35 (p=0,01), presença de comorbidades (p=0,01), associação de abdominoplastia e hernioplastias (p=0,01) foram fatores de importância significativa no desenvolvimento de complicações. Foi identificada, ainda, significância estatística entre as complicações pós-abdominoplastia e o IMC pré-gastroplastia maior que 44, todavia este dado não faz parte da metodologia do estudo em questão. As Figuras 6 a 8 apresentam algumas associações entre complicações e outras variáveis analisadas.
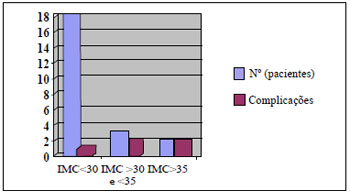
Figura 6 - Relação entre abdominoplastia, IMC e complicações pós-operatórias.
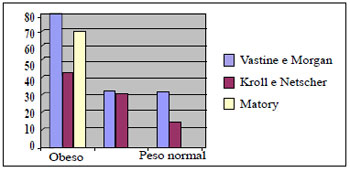
Figura 7 - Porcentual de complicações e sua relação com o peso na literatura.
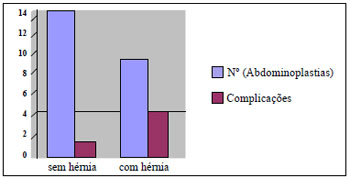
Figura 8 - Relação entre abdominoplastia, presença de hérnia e complicações.
A satisfação com os resultados também foi maior em pacientes com IMC menor que 30 e em pacientes que evoluíram sem complicações.
As Figuras 9 a 18 demonstram alguns resultados obtidos em pacientes avaliados nesse estudo.
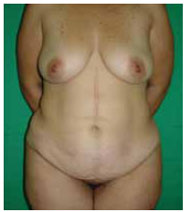
Figura 9 - Paciente 1. Pré-operatório - vista anterior (perda de peso de 48 kg).
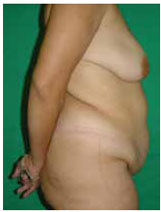
Figura 10 - Paciente 1. Pré-operatório - vista de perfil.
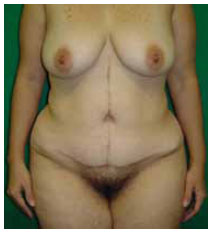
Figura 11 - Paciente 1. Pós-operatório de abdominoplastia em âncora - vista anterior (8 meses).
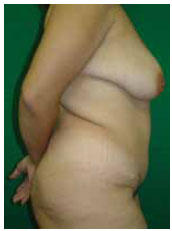
Figura 12 - Paciente 1. Pós-operatório de abdominoplastia em âncora - vista de perfil (8 meses).
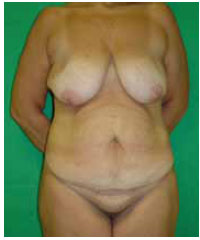
Figura 13 - Paciente 2. Pré-operatório - vista anterior (perda de peso de 36 kg).
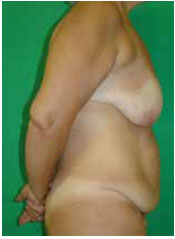
Figura 14 - Paciente 2. Pré-operatório - vista de perfil.
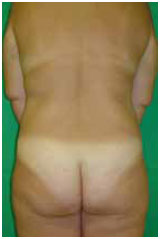
Figura 15 - Paciente 2. Pré-operatório - vista posterior.
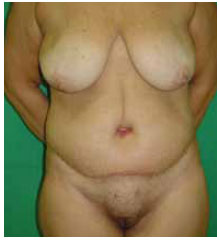
Figura 16 - Paciente 2. Pós-operatório de abdominoplastia circunferencial - vista anterior (1 mês).
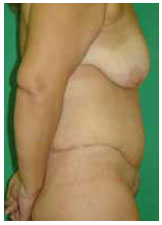
Figura 17 - Paciente 2. Pós-operatório de abdominoplastia circunferencial - vista lateral (1 mês).
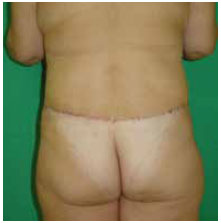
Figura 18 - Paciente 2. Pós-operatório de abdominoplastia circunferencial - vista posterior (1 mês).
DISCUSSÃO
Com a evolução cultural no decorrer do século XX, a exposição do corpo feminino tornou-se cada vez maior e os desenhos que resultavam em incisões verticais ou combinadas tornaram-se pouco atrativos. Em meados dos anos 60, Callia e Pitanguy desenvolveram uma técnica de incisão baixa, camuflável sobre o traje de banho, possível de ser realizada através de grande descolamento do panículo e nutrição do retalho baseado em suas perfurantes; tornando-se a técnica mais popular no tratamento do excesso dermo-adiposo abdominal e deixando as técnicas existentes até então ultrapassadas.
Em 1966, Mason realizou a primeira gastroplastia redutora, lançando as bases para o surgimento de uma nova subespecialidade, a cirurgia bariátrica, que, por sua vez, abriu novos caminhos dentro da cirurgia plástica4. Os pacientes operados começaram a perceber um excesso volumoso de panículo dermo-adiposo em várias áreas corporais, após importante perda ponderal, dentre elas o abdome em avental tornava-se quase sempre o defeito mais importante1. O envelope cutâneo após grande perda de peso possui uma característica especial, a sua bidimensionalidade5. Excesso vertical e horizontal presentes geralmente não eram adequadamente tratados pela abdominoplastia convencional, baseada nos autores acima citados e posteriormente revisitados por Regnault. Técnicas descritas anteriormente foram relembradas, como a abdominoplastia vertical (Correa-Iturraspe) e a abdominoplastia circunferencial (Gonzalles-Ulloa); e outras foram desenvolvidas, como a abdominoplastia em flor de lis ou âncora (Castanhares e Goethel). Estas possuíam um poder maior de tratamento do excesso vertical e tornaram-se valiosos métodos para tratamento desta população em especial.
Inicialmente, em uma avaliação superficial, pode parecer que o paciente ex-obeso tenha um modelo uniforme de apresentação do excesso abdominal, todavia isto não ocorre, e a realidade é de uma diversidade de apresentações5. Este achado ocorre pela intersecção dos fatores: classificação somatotópica (mesomórfico, endomórfico e ectomórfico)3 da forma humana, IMC residual pós-gastroplastia, modelo de deposição da gordura, qualidade do envelope cutâneo, grau de deflação da pele, localização de cicatrizes prévias e presença de hérnias, que ajudam a definir qual a melhor técnica de abdominoplastia para cada caso. A qualidade do envelope cutâneo, que está intimamente relacionada ao grau de deflação da pele, também influi diretamente na escolha da melhor técnica cirúrgica para aquele paciente.
Dentre todos os fatores relacionados com complicações pós-operatórias, o mais significativo é o IMC elevado (Figura 6), segundo constataram Kroll e Netscher4, Vastine et al.6, Matory et al.7 e Porchat et al.8 (Figura 7). Estes últimos autores identificaram as condições clínicas como fatores predisponentes a complicações (especialmente hipertensão). A média de tempo cirúrgico foi considerada razoável (ideal inferior a 6 horas)5.
A presença de cicatrizes altas não foi considerada como fator de risco para necrose ou deiscência de sutura, mas a presença de hérnias o foi (Figura 8). Huger9 realizou estudos anatômicos e identificaram o risco de necrose em abdominoplastia de pacientes portadores de cicatrizes altas, especialmente na abdominoplastia em âncora. Alguns autores manifestaram preocupação com a associação de abdominoplastia e outros procedimentos cirúrgicos concomitantemente. Contudo, trabalhos como Matory et al.7 e Gemperli et al.10 demonstraram a viabilidade da associação de cirurgias, inclusive com hérnias, desde que ocorra indicação criteriosa. A princípio evidenciamos uma discordância de resultado, pois a presença de hérnias ventrais contribuiu neste estudo, para aumentar o índice de complicações pós-operatórias. Porém, analisando mais profundamente, a correção de hérnias associada à abdominoplastia, em pacientes submetidos à cirurgia bariátrica, possui um índice bem mais elevado de complicações que em pacientes convencionais; dados estes confirmados por Shermak11, com taxas de complicações de 40%. Parece haver um significativo aumento de complicações com o reparo de hérnias com a tela de Marlex. Cirurgias das mamas e lipoaspiração podem ser realizadas sem aumento de morbidade, desde que bem programadas5,12.
A maioria dos autores define como complicações mais importantes na abdominoplastia do ex-obeso seroma e deiscência, esta última, na maioria das vezes, de pequeno porte. Embora a necrose, complicação local temida, seja um problema terciário, Nemerofsky et al.12, em uma análise de 200 casos consecutivos, apontaram-na como uma complicação mais frequente que a deiscência. A complicação mais temida é o tromboembolismo pulmonar5-8,12,13, mas vale ressaltar que Hunter et al.14 encontraram como achado pulmonar mais frequente no pós-operatório da abdominoplastia, a atelectasia. Hunter et al.14 sugerem evitar a cirurgia em pacientes com: capacidade vital < 2,5 litros, gasometria arterial com PaO2 < 55 mmHg ou PaCO2 > 45 mmHg, radiografia de tórax com doença aguda presente.
Ocorre uma tendência mundial a realizar a abdominoplastia circunferencial após perdas ponderais importantes em decorrência de melhores resultados estéticos5,12, todavia a abdominoplastia clássica com descolamento mínimo pode ser indicada nos casos em que o paciente não deseje cicatrizes medianas ou posteriores, ou ainda que este não possa se submeter a uma cirurgia de maior porte. A abdominoplastia em âncora possui boa indicação em pacientes com cicatriz mediana alta, especialmente se associada com hérnias15-17. Em pacientes obesos, especialmente com hérnia associada ou paciente com ASA II, pode-se realizar a dermolipectomia simples7 e programar refinamentos, se necessário, posteriormente1.
O grau de satisfação e a melhora da qualidade de vida relatada neste estudo estão dentro dos parâmetros publicados na literatura, com alto índice de satisfação com a nova imagem corporal e imensa melhora da auto-estima e da adaptação às atividades sociais1,18.
CONCLUSÃO
A abdominoplastia no paciente que sofreu perda de peso maciça é um procedimento que exige cuidadoso planejamento e que varia caso a caso. Os critérios de seleção de pacientes, no entanto, são precisos e baseados em parâmetros de fácil aferição. Pacientes com IMC elevado (maior que 35), portadores de grandes hérnias abdominais e com condições clínicas regulares ou ruins (ASA II ou III) são candidatos sérios ao desenvolvimento de complicações pós-operatórias. Todavia, a maioria absoluta dos pacientes demonstrou satisfação com os resultados cirúrgicos e grande melhora na qualidade de vida.
REFERÊNCIAS
1. Junior EML, Furtado IR, Nogueira CH. Cirurgia plástica após gastroplastia redutora: planejamento das cirurgias e técnicas. Rev Soc Bras Cir Plast. 2004;19(2):35-40.
2. Pitanguy I. Evaluation of body contouring surgery today: a 30-year perspective. Plast Reconstr Surg. 2000;105(4):1499-514.
3. Lewis Jr. Atlas of aesthetic plastic surgery. Boston:Little, Brown;1973.
4. Kroll SS, Netscher DT. Complications of TRAM flap breast reconstruction in obese patients. Plast Reconstr Surg. 1989;84(6):886-92.
5. Aly AS. Body contourning after massive weight loss. St. Louis: QMP; 2006.
6. Vastine VL, Morgan RF, Williams GS, Gampper TJ, Drake DB, Knox LK, et al. Wound complications of abdominoplasty in obese patients. Ann Plast Surg. 1999;42(1):34-9.
7. Matory WE Jr, O'Sullivan J, Fudem G, Dunn R. Abdominal surgery in patients with severe morbid obesity. Plast Reconstr Surg. 1994;94(7):976-87.
8. Porchat CA, Santos EG, Bravo Neto GP. Complicações pós-operatórias em pacientes submetidos à abdominoplastia isolada e combinada a outras cirurgias do abdome. Rev Col Bras Cir. 2004;31(6):368-72.
9. Huger WE Jr. The anatomic rationale for abdominal lipectomy. Am Surg. 1979;45(9):612-7.
10. Gemperli R, Neves RI, Tuma P Jr, Bonamichi GT, Ferreira MC, Manders EK. Abdomimoplasty combined with other intraabdominal procedures. Ann Plast Surg. 1992;29(1):18-22.
11. Shermak MA. Hernia repair and abdominoplasty in gastric bypass patients. Plast Reconstr Surg. 2006;117(4):1145-50.
12. Nemerofsky RB, Oliak DA, Capella JF. Body lift: an account of 200 consecutive cases in the massive weight loss patient. Plast Reconstr Surg. 2006;117(2):414-30.
13. Grazer FM, Goldwyn RM. Abdominoplasty assessed by survey, with emphasis on complications. Plast Reconstr Surg. 1977;59(4):513-7.
14. Hunter GR, Crapo RO, Broadbent TR, Woolf RM. Pulmonary complications following abdominal lipectomy. Plast Reconstr Surg. 1983;71(6):809-17.
15. Costa LF, Manta AM, França AS, Cavalcante HA, Nahom M. Abdominoplastia vertical modificada em pacientes ex-obesos. Rev Soc Bras Cir Plast. 2003;18(3):71-4.
16. Persichetti P, Simone P, Scuderi N. Anchor-line abdominoplasty: a comprehensive approach to abdominal wall reconstruction and body contouring. Plast Reconstr Surg. 2005;116(1):289-94.
17. Borud LJ, Warren AG. Modified vertical abdominoplasty in the massive weight loss patient. Plast Reconstr Surg. 2007;119(6):1911-21.
18. Modolin M, Cintra W Jr, Gobbi CI, Ferreira MC. Circumferential abdominoplasty for sequential treatment after morbid obesity. Obes Surg. 2003;13(1):95-100.
1. Membro Titular da Sociedade Brasileira de Cirurgia Plástica; Cirurgião Plástico do Hospital Geral Cesar Cals, Fortaleza, CE.
Trabalho realizado no Hospital Geral César Cals, Fortaleza, CE.
Apresentado no 44º Congresso Brasileiro de Cirurgia Plástica para Ascensão a Membro Titular da Sociedade Brasileira de Cirurgia Plástica, Curitiba, PR.
Artigo submetido no SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 13/12/2009
Artigo aceito: 18/1/2010


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter