

Review Article - Year 2009 - Volume 24 -
Postoperative infections due to rapidly growing mycobacteria in Brazil
Infecções pós-operatórias por micobactérias de crescimento rápido no Brasil
ABSTRACT
Rapidly growing mycobateria are opportunistic pathogens that are frequently associated with infections related to surgical procedures. Unlike M. tuberculosis, this group of nontuberculous mycobacteria (Runyon group 4) can grow on routine bacteriologic media, such as blood and MacConkey agar, as well as on Lowenstein Jensen medium at temperatures from 25°C to 40°C, within 7 days of incubation. Rapidly growing mycobateria are generally resistant to conventional antimycobacterial drugs, but are sensitive to a variety of other antibiotics, such as amikacin and fluoroquinolones. A review of literature about mycobacterial infection after surgical procedures, including epidemiology, clinical manifestation, diagnosis, treatment options and preventive measures are considered. The importance of promptly isolation the pathogen and the operative intervention necessary when conservative therapy fails are discussed. A high degree of clinical suspicion is necessary to avoid delays in diagnosis and treatment. This review highlights the necessity of strict monitoring of disinfection and sterilization techniques of medical devices, and appropriate control measures are essential to prevent potential outbreaks.
Keywords: Mycobacterium. Infection. Mycobacterium infections. Postoperative complications. Infection control.
RESUMO
As micobactérias de crescimento rápido são patógenos oportunistas geralmente associados com infecções pós-operatórias. Diferente de M. tuberculosis, este grupo de micobactérias não-tuberculosas (Grupo 4 de Runyon) pode crescer em meios bacteriológicos de rotina, entre eles, ágar sangue e MacConkey, assim como, no meio de Lowenstein Jensen, à temperatura de 25°C a 40°C, dentro de 7 dias de incubação. A importância da busca do isolamento da micobactéria e medidas de intervenção cirúrgica, quando a terapia conservadora falha, são discutidas. A suspeita clínica é necessária para evitar retardo no diagnóstico e no tratamento. As micobactérias de crescimento rápido são geralmente resistentes aos antimicrobianos usuais, mas sensíveis a uma variedade de outros antimicrobianos, tais como amicacina e fluorquinolonas. Uma revisão da literatura sobre infecções pós-operatórias por micobactéria foi realizada, incluindo epidemiologia, quadro clínico, diagnóstico, tratamento e medidas preventivas. Essa revisão ressalta o cuidado rigoroso na limpeza e na esterilização do material utilizado nos procedimentos cirúrgicos; além disso, medidas de controle apropriadas são essenciais para evitar surtos de infecção.
Palavras-chave: Mycobacterium. Infecção. Infecções por Mycobacterium. Complicações pós-operatória. Controle de infecções.
As infecções pós-operatórias por micobactérias têm sido relatadas após procedimentos cardiotorácicos, oftalmológicos, ortopédicos, pediátricos e laparoscópicos1-5. Da mesma forma, também existem relatos crescentes de infecções por micobactéria após operações estéticas, principalmente lipoaspiração e mastoplastia de aumento1,6.
As operações estéticas apresentam um risco baixo de infecção de sítio cirúrgico (1 a 5%), sendo que os microrganismos isolados geralmente incluem os patógenos comuns da pele, tais como Staphylococcus aureus7. Apesar disso, outros microrganismos, entre eles, Mycobacterium fortuitum, Mycobacterium abscessus e Mycobacterium chelonae são cada vez mais identificados. Existem relatos de infecções pós-operatórias por micobactérias de crescimento rápido após mastoplastia de aumento, abdominoplastia, blefaroplastia, ritidoplastia, rinoplastia e lipoaspiração1,3,6-10.
HISTÓRICO, BIOLOGIA E CLASSIFICAÇÃO DAS MICOBACTÉRIAS
O estudo das micobactérias confunde-se com o próprio surgimento da microbiologia clínica. O primeiro agente etiológico de doença humana foi descrito por Hansen, em 1868, e, em 1882, Koch demonstrou a associação entre a presença de microrganismos e a ocorrência da tuberculose. Vivia-se uma nova era no desenvolvimento da ciência e as infecções por bactérias que mais tarde receberiam os nomes Mycobacterium leprae e Mycobacterium tuberculosis, de grande simbolismo na história da humanidade, inauguravam tal trajetória.
Ao longo do século XX, acumulou-se grande quantidade de conhecimento sobre as micobactérias, sendo descritas diversas outras espécies relacionadas a doenças. Já em 1938 foi descrito por Costa Cruz, M. fortuitum, como causa de doença cutânea. Várias outras investigações tornaram mais conhecido o gênero, com várias espécies batizadas no período, entre elas, M. abscessus, por Moore e Frerichs, em 1953. Tanto M. fortuitum como M. abscessus foram associados à contaminação de injeções, causando abscessos na pele e no tecido subcutâneo11.
Em 1954, Timpe e Runyon12 criaram, para as micobactérias que denominaram atípicas, uma classificação em quatro grupos, refinada em 1975 por Runyon, sumarizada a seguir:
A classificação atual fundamenta-se ainda na de Runyon, baseada sobretudo em características morfológicas, fisiológicas e bioquímicas das micobactérias, mas enriquecida por evidências antigênicas e informações genômicas, obtidas com técnicas de biologia molecular. Além disso, houve também o desenvolvimento de técnicas quimiotaxonômicas, com importantes resultados relacionados à análise da carga lipídica da parede celular das micobactérias, que inclui moléculas únicas, como os ácidos micólicos13.
Mais do que um exercício de classificação, a identificação precisa das espécies tem significados práticos importantes. Permite a realização de estudos epidemiológicos detalhados, orienta a análise laboratorial das amostras e, além disso, amplia o conhecimento sobre os perfis de sensibilidade das diferentes espécies aos antimicrobianos, o que representa um importante subsídio para a prática clínica frente a infecções associadas a tais microorganismos.
A resistência a antimicrobianos é um tema de destaque quando se estudam as micobactérias. Estão presentes as dificuldades conhecidas, semelhantes àquelas que se apresentam no tratamento da tuberculose, em especial a proteção que as bactérias obtêm por se alojarem dentro das células do hospedeiro, o que exige drogas que alcancem tais sítios.
O grupo mais importante das micobactérias atípicas é o Grupo IV de Runyon, mais conhecido como o Grupo das micobactérias de crescimento rápido12.
M. abscessus, M. fortuitum e M. chelonae são apontadas como as micobactérias de crescimento rápido (MCR) mais frequentemente envolvidas em infecções de pele e tecidos moles. Essas três espécies foram associadas a infecções em serviços de saúde, incluindo cateteres intravenosos e peritoniais de longa permanência, abscessos após injeções, infecções em sítio cirúrgico, feridas após operações cardíacas, mastoplastias e oculares14,15.
Duas outras características das micobactérias de crescimento rápido são relevantes, a prevalência em diferentes substratos ambientais, com crescimento de colônias na presença de diversos tipos de poluentes e a resistência a produtos frequentemente empregados nos procedimentos de limpeza e desinfecção em serviços de saúde14,15.
As micobactérias de crescimento rápido são amplamente disseminadas, podendo ser encontradas em solo, poeira, pedras, bioaerossóis e água, mesmo em condições supostamente adversas, como baixo pH, pouca carga orgânica e temperaturas variadas. Dadas suas características hidrofóbicas, estão presentes em zonas de transição de coleções de água, ou seja, na superfície e em biofilmes, inclusive em canos de água. Encontram condições favoráveis em reservatórios e encanamento de hospitais, sendo difícil erradicá-las16.
INFECÇÕES POR MICOBACTÉRIAS DE CRESCIMENTO RÁPIDO EM SERVIÇOS DE SAÚDE
O primeiro relato de surto de infecções pós-operatórias por micobactéria de crescimento rápido aconteceu em 1975, em um hospital da Carolina do Norte (Estados Unidos), com M. abscessus identificado no esterno de 19 pacientes submetidos a cirurgia cardíaca, cinco dos quais morreram17.
De 1975 a 1981, cinco surtos relacionados à cirurgia cardíaca foram relatados nos Estados Unidos e um na Hungria. Destes, um envolveu contaminação de uma prótese valvar de origem animal (porcina) e os outros todos foram de infecção em ferida cirúrgica, em geral no esterno.
Em um dos surtos, em 1981, que afetou seis pacientes em um hospital no Texas (Estados Unidos), foi possível isolar no ambiente amostras de bactérias da mesma cepa das identificadas em pacientes. O isolamento das bactérias e a comparação molecular das cepas acabaram sendo a peça-chave para a compreensão dos episódios. Na investigação feita pelo Center for Disease Control and Prevention (CDC), foram identificados M. fortuitum e M. abscessus. As cepas de M. fortuitum e de M. abscessus envolvidas no surto foram isoladas de gelo não estéril feito com água de torneira usada para resfriar a solução cardioplégica na sala de cirurgia. Depois da investigação do CDC passaram a ser utilizados gelo e água estéreis para resfriar a solução de cardioplegia e não foram registrados outros casos17.
Admite-se que o aprendizado tenha motivado mudanças semelhantes nos outros serviços e isso explique a interrupção dos surtos nos Estados Unidos, no início da década de 1980.
Só há relato de um surto após cirurgia cardiovascular durante os mais de 15 anos seguintes, em Hong Kong, entre 1987 e 1989, com 21 casos de infecção de ferida cirúrgica identificados. As micobactérias isoladas foram M. peregrinum e M. fortuitum.
Posteriormente, vários relatos de casos de infecções em sítio cirúrgico por micobactérias de crescimento rápido ocorreram esporadicamente, associados a vários tipos de operação, inclusive operações plásticas estéticas.
Em um dos relatos, dez pacientes submetidas à lipoaspiração na cidade de Caracas, Venezuela, sofreram complicações entre os anos de 1996 e 1998. Eram adultos, com idades entre 28 e 49 anos, e apresentaram, após períodos que variaram de uma semana a dois anos (entre uma e oito semanas, em nove deles), inflamação, microabscessos e drenagem purulenta pela ferida cirúrgica. Análises feitas em amostras coletadas permitiram a identificação de Mycobacterium fortuitum em três pacientes, Mycobacterium abscessus em cinco, e nos dois remanescentes, em que não houve crescimento nos meios de cultura, foram visualizados bacilos álcool-ácido resistentes em lâminas coradas pela técnica de Ziehl-Neelsen.
As ocorrências foram em oito serviços cirúrgicos diferentes, sob responsabilidade de oito equipes distintas, em diversos bairros da cidade. Em todos os pacientes, foi feito debridamento ou drenagem dos tecidos e administrada uma combinação de antibióticos por pelo menos três meses. As drogas utilizadas foram a claritromicina e mais um ou dois dos seguintes: amicacina, ciprofloxacina, sulfametoxazol-trimetoprim e tetraciclina. Após dois anos de acompanhamento, nove dos pacientes enquadravam-se no critério de cura e um estava em acompanhamento sem sintomas.
Na investigação das ocorrências foram coletadas amostras de possíveis fontes, como água, equipamentos e materiais cirúrgicos, marcadores de pele e anti-sépticos, não tendo havido crescimento de micobactéria de crescimento rápido em meios de cultura. Os autores comentam que se tornara uma prática comum entre grupos que realizam pequenos procedimentos ambulatoriais banhar os instrumentos com água e sabão e esterilizá-los por submersão em soluções comerciais de amoniatos quaternários por várias horas. Contrastam com a experiência de um grande ambulatório de cirurgia estética reconhecido por seguir rigorosamente os procedimentos de esterilização, onde foi realizada investigação e constatado que não houvera um único caso de infecção por micobactéria de crescimento rápido em quinze anos e mais de quinze mil procedimentos1.
A identificação da origem de contaminação por micobactéria de crescimento rápido, como foi dito anteriormente, é uma tarefa desafiadora, pois além das superfícies e dos materiais habitualmente considerados de risco, até mesmo soluções insuspeitas como a violeta de genciana já foram identificadas como fonte18.
INFECÇÕES POR MICOBACTÉRIAS DE CRESCIMENTO RÁPIDO EM SERVIÇOS DE SAÚDE NO BRASIL
Nos últimos seis anos, os órgãos federais responsáveis por vigilância epidemiológica (Secretaria de Vigilância à Saúde - SVS - do Ministério da Saúde) e vigilância sanitária (Agência Nacional de Vigilância Sanitária - ANVISA) foram acionados para realizar investigações e intervir em episódios de infecções pós-operatórias, com características semelhantes:
a) Os procedimentos associados às infecções foram cirurgias eletivas, que poderiam ser classificadas como limpas, em sua maioria, ou, em algumas situações, potencialmente contaminadas, realizadas em pessoas que não tinham história de deficiência imunológica, com o uso de vias de acesso pequenas para a introdução dos instrumentos;
b) Em um grande número de casos, o agente infeccioso identificado como provável agente etiológico foi uma micobactéria de crescimento rápido, que pode ser encontrada no meio ambiente e raramente causa doença nas pessoas;
c) Os episódios ocorreram em vários estados do país, em serviços de saúde diferentes em cada um dos estados, sob responsabilidade de um grande número de equipes diferentes de cirurgiões.
Tais características, ao lado da velocidade de aparecimento dos casos, levaram a classificar a infecção pós-operatória por micobactérias de crescimento rápido como um agravo emergente no país.
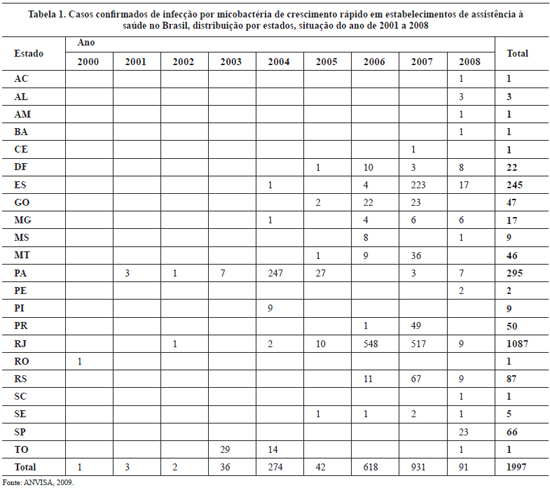
Os dados obtidos da Agência Nacional de Vigilância Sanitária apresentam os casos notificados àquela instituição desde 200019 (Tabela 1). Dos 91 casos de infecção pós-operatória por micobactéria notificados em 2008, 26 (28,3%) casos foram decorrentes de operações em Cirurgia Plástica, superada apenas por operações abdominais por videolaparoscopia em 28 (30,4%) casos.
Em algumas cidades, os surtos se destacam pelo número de casos suspeitos e confirmados:
Surto em Campinas, São Paulo
O episódio, ocorrido entre fevereiro de 2003 e abril de 2004, envolveu 33 de 492 pacientes submetidas a mastoplastia de aumento em quatro diferentes hospitais da cidade de Campinas, SP. Foram coletadas amostras para análise microbiológica, tendo sido isolados M. fortuitum e M. porcinum20.
Em abril de 2004, frente à suspeita de que pudesse haver contaminação dos moldes utilizados durante as cirurgias de implantação de próteses mamárias, comumente reprocessados e reutilizados, a Anvisa suspendeu a utilização de tais materiais. Entretanto, a fonte de contaminação não foi confirmada.
Surto em Belém, Pará
Em 2004, eclodiu um grande número de casos de infecção pós-operatória por micobactéria de crescimento rápido na cidade de Belém do Pará. As operações haviam sido realizadas em pelo menos dezesseis diferentes serviços de saúde.
O surto foi causado principalmente por M. abscessus em pessoas submetidas a operações por videolaparoscopia e mesoterapia, em um total de 310 pessoas. O Instituto Evandro Chagas, localizado em Belém, referência para doenças infecciosas, identificou M. abscessus em 124 amostras.
Mesmo sem que tenha sido identificada a fonte de contaminação, o surto foi controlado concomitantemente à adoção de cuidados específicos para os equipamentos e materiais reprocessados utilizados em vídeolaparoscopia, artroscospia, cistoscopia e outras "escopias" cirúrgicas, com a limpeza, a desinfecção e a esterilização de todas as partes dos equipamentos consideradas críticas - ou seja, artigos que penetram tecidos estéreis ou sistema vascular. As cepas envolvidas nesse surto foram M. abscessus, M. massiliense e M. bolleti21.
Surto na Região Metropolitana do Rio de Janeiro
Em 2006, o aumento do número de casos de infecção refratária ao tratamento habitual em pacientes submetidos a videolaparoscopias chamou a atenção dos profissionais do Hospital Pedro Ernesto, vinculado à Universidade Estadual do Rio de Janeiro.
Foram 699 notificações de 56 hospitais, 50 deles privados, nos municípios de Cabo Frio, Duque de Caxias, Nilópolis, Niterói, Nova Iguaçu e Rio de Janeiro, concentrando-se na capital 49 dos hospitais e 593 casos. O estudo analisou 341 casos que obedeciam a critérios definidos pelos autores, 338 dos quais haviam sido submetidos a cirurgias plásticas e a videolaparoscópicas (colecistectomia, ginecológicas e exploração diagnóstica). Dentre as amostras enviadas para laboratórios, houve 45 com baciloscopias positivas e 57 culturas positivas, sendo identificados, principalmente, M. abscessus, M. chelonae e M. fortuitum. Foram confirmados 89 casos, descartados três e 607 permaneciam como suspeitos22.
Surto em Vitória, Espírito Santo
Os casos no Estado do Espírito Santo foram concentrados principalmente em 2007. Foram 248 casos notificados, 53 sob investigação e 195 confirmados, dos quais 91 haviam recebido alta e 104 continuavam sob tratamento. Os casos notificados haviam sido submetidos a operações em onze serviços privados de saúde.
Neste Estado, foi organizado um ambulatório de referência para atendimento aos casos no Hospital Universitário Cassiano Antônio de Moraes. O suporte para as análises laboratoriais foi atribuído ao Laboratório Central (LACEN) do Estado, que identificou Mycobacterium massiliense como a micobactéria presente no surto.
No Espírito Santo, houve grande mobilização social em função do surto, com envolvimento do Ministério Público Estadual e a constituição de organização por pacientes e seus familiares. A vigilância sanitária do Estado realizou inspeções em cerca de 60 estabelecimentos da saúde, tendo observado quebra de protocolos nos processos de limpeza e esterilização. Sete hospitais e uma clínica da Grande Vitória receberam punições pelo descumprimento de normas consideradas importantes na prevenção das infecções23.
QUADRO CLÍNICO DAS INFECÇÕES POR MICOBACTÉRIAS DE CRESCIMENTO RÁPIDO
As características clínicas da infecção de sítio cirúrgico causada por micobactérias em cirurgia plástica geralmente aparecem várias semanas ou alguns meses após o procedimento, habitualmente quatro a seis semanas. O quadro envolve eritema local, enduração, microabscessos e drenagem serosa. Enquanto febre, calafrios ou outras manifestações de infecção sistêmica são raras. A drenagem pode ser purulenta, mas frequentemente é incolor e sem odor, lembrando um seroma estéril. Geralmente, o diagnóstico não é suspeitado inicialmente, as lesões são tratadas com incisão simples, drenagem e antibioticoterapia com um curso curto de cefalosporina oral. Entretanto, o paciente não responde a esse esquema de tratamento inicial, levando ao retardo no diagnóstico1,7,10,15.
Uma importante indicação de suspeita da infecção por micobactéria é a deiscência de uma ferida previamente cicatrizada ou uma ferida com cicatrização difícil (Figura 1). A ausência de resposta clínica após a administração de antimicrobianos contra as bactérias comuns de infecção da pele (estafilococos e estreptococos) e a negatividade das culturas de rotina do sítio cirúrgico devem alertar para ampliação de procedimentos microbiológicos para o isolamento de micobactérias, Nocardia e fungos. Finalmente, se o paciente é imunocomprometido, os diagnósticos diferenciais incluem citomegalovirose, histoplasmose e tuberculose disseminada1,2,4, 24,25.
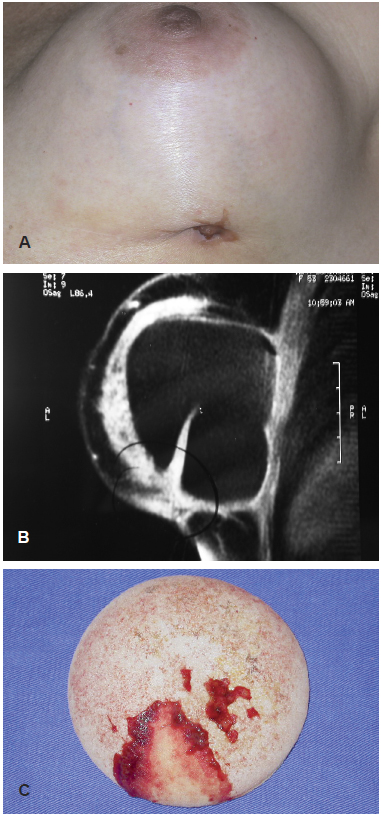
Figura 1 - A: Paciente, com 20 semanas de pós-operatório de mastoplastia de aumento, apresentando drenagem de secreção serosa pela ferida operatória, cuja cultura do material coletado demonstrou a presença de M. fortuitum. B: Ressonância magnética da mama, demonstrando área de intenso processo inflamatório entre a ferida operatória inframamária e a prótese de silicone. C: Prótese mamária retirada, observando-se tecido de granulação fortemente aderido à prótese de silicone.
EXAMES NECESSÁRIOS NAS INFECÇÕES POR MICOBACTÉRIAS DE CRESCIMENTO RÁPIDO
O material obtido da drenagem da ferida e amostras de tecido devem ser mandados para análise microbiológica. A identificação direta inicial das micobactérias pode ser feita por um método rápido de coloração para bacilos álcool-ácido resistentes (BAAR): método de Ziehl-Neelsen. As semeaduras das amostras devem ser feitas nos meios de tioglicolato, de ágar sangue, ágar chocolate, MacConkey e Lowenstein-Jensen. Esse último é específico para o crescimento de micobactérias. É importante informar ao laboratório de microbiologia que existe a suspeita de infecção por micobactéria de crescimento rápido, pois elas levam de cinco a sete dias para crescer no meio de ágar sangue e até 14 dias no tioglicolato. Caso ao contrário, os meios de cultura que não apresentaram crescimento bacteriano após 48h de incubação podem ser desprezados nos laboratórios de microbiologia. Os microrganismos isolados devem ser identificados e testados para susceptibilidade antimicrobiana1,3,7,12.
Curiosamente, alguns desses microrganismos podem levar várias semanas para crescer nos meios de cultura específicos, convém manter o meio de Lowenstein-Jensen em observação por oito semanas 4. Enquanto, o meio de ágar sangue deve ser mantido por sete dias e o meio de tioglicolato por 14 dias para serem considerados negativos.
Os achados histopatológicos das lesões por essas micobactérias são inflamação crônica granulomatosa e granulomas necrosante com presença de células epitelióides, histiócitos e células gigantes1,7,9,10.
TRATAMENTO DAS INFECÇÕES POR MICOBACTÉRIAS DE CRESCIMENTO RÁPIDO
Não existem estudos controlados que apontem o tratamento ideal contra essas micobactérias. O tratamento é geralmente baseado nos testes de susceptibilidade antimicrobiana. As infecções graves podem ser tratadas inicialmente com a associação de cefalosporina de primeira ou segunda geração com aminoglicosídeos pela via intravenosa (Ex: cefalotina associada a amicacina). Outras opções são o uso de carbapenêmicos ou de quinolonas. Caso exista a melhora clínica após duas a quatro semanas de tratamento, o paciente pode receber a medicação por via oral1,2,7.
Em infecções leves e moderadas, que correspondem a maioria dos casos, o tratamento pode ser feito por via oral, sendo recomendada a associação de claritromicina com um ou dois dos seguintes antimicrobianos: ciprofloxacino, sulfametoxazol-trimetoprim e tetraciclina1,10.
Embora a duração do tratamento não tenha sido claramente definida, é prudente a manutenção do tratamento por três meses ou mais, dependendo das manifestações clínicas, da evolução e do estado imunológico do paciente1,7,24,25.
Não podemos esquecer que o desbridamento cirúrgico e a drenagem são procedimentos que sempre devem ser realizados quando houver indicação. O objetivo do desbridamento cirúrgico é a remoção de todo tecido infectado. O cirurgião e o paciente devem estar cientes que múltiplos desbridamentos podem ser necessários. Além disso, a remoção das próteses do sítio cirúrgico quase sempre é necessária, pois as micobactérias apresentam a capacidade de formar biofilmes nesses biomateriais, dificultando a eliminação desses microrganismos pelos antimicrobianos e pelo sistema imune6,7,24,25.
PRECAUÇÕES
O aspecto mais importante na conduta das infecções por micobactérias é a prevenção. Há necessidade de cuidado rigoroso na limpeza e na esterilização do material utilizado nos procedimentos cirúrgicos, incluindo as soluções de marcação da pele (azul de metileno ou violeta genciana), fibras óticas e moldes de prótese de silicone. Não esquecer da limpeza pré-operatória adequada da pele, pois pode interferir na iniciação da infecção. Estirpes de M. fortuitum e M. chelonae são resistentes a vários desinfectantes, incluindo polivinilpirolidona (PVPI), formaldeído e glutaraldeído26,27. Portanto, não realizar esterilização química por imersão, utilizando agentes esterilizantes líquidos. Este tipo de esterilização está suspenso pela ANVISA para instrumental cirúrgico utilizado em cirurgias plásticas com o auxílio de óticas, mamoplastias e procedimentos de lipoaspiração, segundo Resolução da Diretoria Colegiada - RDC N° 8, de 27 de fevereiro de 2009.
O processamento de instrumental cirúrgico e produtos para saúde deve ser feito em Centro de Material e Esterilização (CME), supervisionado por profissional habilitado, ou por empresa terceirizada regularizada junto à Autoridade Sanitária28,29.
CONCLUSÕES
As infecções pós-operatórias por micobactérias de crescimento rápido devem ser lembradas, especialmente em pacientes sem febre, com sinais inflamatórios no sítio cirúrgico após várias semanas do procedimento, associada a drenagem serosa. Quando existe a suspeita, o cirurgião deve procurar isolar tal micobactéria, pois os testes da susceptibilidade antimicrobiana ajudarão no tratamento medicamentoso. O material enviado para análise microbiológica pode ser o líquido da drenagem, mas preferencialmente o envio de tecido do sítio cirúrgico infectado é recomendado, pois o envio de "swabs" é pouco útil, apesar da facilidade da coleta. A antibioticoterapia envolve o uso da associação de pelo menos dois antimicrobianos por um período de, no mínimo, três meses. Em quadros graves, a antibioticoterapia venosa deve ser iniciada precocemente e mantida por sete a 14 dias, posteriormente a antibioticoterapia deve ser mantida por via oral. O desbridamento e a drenagem são pedras fundamentais do tratamento. Nos casos de mastoplastia de aumento, a retirada das próteses com capsulectomia e a retirada do tecido de granulação são habitualmente necessárias.
REFERÊNCIAS
1. Murillo J, Torres J, Bofill L, Rios-Fabra A, Irausquin E, Istúriz R, et al. Skin and wound infection by rapidly growing mycobacteria: an unexpected complication of liposuction and liposculpture. Arch Dermatol. 2000;136(11):1347-52.
2. Celdrán A, Esteban J, Mañas J, Granizo JJ. Wound infections due to Mycobacterium fortuitum after polypropylene mesh inguinal hernia repair. J Hosp Infect. 2007;66(4):374-7.
3. Mauriello JA Jr; Atypical Mycobacterial Study Group. Atypical mycobacterial infection of the periocular region after periocular and facial surgery. Ophthal Plast Reconstr Surg. 2003;19(3):182-8.
4. Chadha R, Grover M, Sharma A, Lakshmy A, Deb M, Kumar A, et al. An outbreak of post-surgical wound infections due to Mycobacterium abscessus. Pediatr Surg Int. 1998;13(5-6):406-10.
5. Margo CE, Pavan PR. Mycobacterium chelonae conjunctivitis and scleritis following vitrectomy. Arch Ophthalmol. 2000;118(8):1125-8.
6. Brickman M, Parsa AA, Parsa FD. Mycobacterium cheloneae infection after breast augmentation. Aesthetic Plast Surg. 2005;29(2):116-8.
7. Gravante G, Caruso R, Araco A, Cervelli V. Infections after plastic procedures: incidences, etiologies, risk factors, and antibiotic prophylaxis. Aesthetic Plast Surg. 2008;32(2):243-51.
8. Soto LE, Bobadilla M, Villalobos Y, Sifuentes J, Avelar J, Arrieta M, et al. Post-surgical nasal cellulites outbreak due to Mycobacterium chelonae. J Hosp Infect. 1991;19(2):99-106.
9. Pennekamp A, Pfyffer GE, Wuest J, George CA, Ruef C. Mycobacterium smegmatis infection in a healthy woman following a facelift: case report and review of the literature. Ann Plast Surg. 1997;39(1):80-3.
10 Newman MI, Camberos AE, Ascherman J. Mycobacteria abscessus outbreak in US patients linked to offshore surgicenter. Ann Plast Surg. 2005;55(1):107-10.
11. Azulay RD. Importância das micobactérias atípicas em dermatologia. An Bras Dermatol. 1975;50:321.
12. Brown-Elliot BA, Wallace Jr RJ. Infections caused by Nontuberculous Mycobacteria. In: Mandell, Bennett & Dolin. Principles and practice of infectious diseases. 6th ed. Philadelphia: Elsevier;2005. p.2909-15.
13. Tortoli E. Impact of genotypic studies on mycobacterial taxonomy: the new mycobacteria of the 1990s. Clin Microbiol Rev. 2003;16(2):319-54.
14. Covert TC, Rodgers MR, Reyes AL, Stelma GN Jr. Occurrence of nontuberculous mycobacteria in environmental samples. Appl Environ Microbiol. 1999;65(6):2492-6.
15. Kjoller K, Hölmich LR, Jacobsen PH, Friis S, Fryzek J, McLaughlin JK, et al. Epidemiological investigation of local complications after cosmetic breast implant surgery in Denmark. Ann Plast Surg. 2002;48(3):229-37.
16. De Groote MA, Huitt G. Infections due to rapidly growing mycobacteria. Clin Infect Dis. 2006;42(12):1756-63.
17. Wallace RJ Jr, Brown BA, Griffith DE. Nosocomial outbreaks/pseudo-outbreaks caused by nontuberculous mycobacteria. Annu Rev Microbiol. 1998;52:453-90.
18. Safranek TJ, Jarvis WR, Carson LA, Cusick LB, Bland LA, Swenson JM, et al. Mycobacterium chelonae wound infections after plastic surgery employing contaminated gentian violet skin-marking solution. N Engl J Med. 1987;317(4):197-201.
19. Brasil, Agência Nacional de Vigilância Sanitária. Surto de Infecção por micobactéria não tuberculosa em estabelecimentos de assistência à saúde; situação em Julho de 2008; Brasília; 2008.
20. Padoveze MC, Fortaleza CM, Freire MP, Brandão de Assis D, Madalosso G, Pellini AC, et al. Outbreak of surgical infection caused by non-tuberculous mycobacteria in breast implants in Brazil. J Hosp Infect. 2007;67(2):161-7.
21. Viana-Nieri, Lima KV, Lopes ML, Rabello MC, Marsola LR, Brilhante VC, et al. Molecular characterization of Mycobacterium massiliense and Mycobacterium bolletii in isolates collected from outbreaks of infections after laparoscopic surgeries and cosmetic procedures. J Clin Microbiol. 2008;46(3):850-5.
22. Garcia MHO. Investigação de surto de infecção hospitalar associado a micobactérias de crescimento rápido, Rio de Janeiro, 2007. Brasília:Secretaria de Vigilância em Saúde, Ministério da Saúde; 2007. 39p.
23. Secretaria de Estado da Saúde do Espírito Santo. Secretaria de Saúde Pune Oito Estabelecimentos Envolvidos no Surto de Micobactéria. Vitória: SESA, Assessoria de Comunicação, 29 de julho de 2008. Disponível em:
24. Haiavy J, Tobin H. Mycobacterium fortuitum infection in prosthetic breast implants. Plast Reconstr Surg. 2002;109(6):2124-8.
25. Heistein JB, Mangino JE, Ruberg RL, Bergese JJ. A prosthetic breast implant infected with Mycobacterium fortuitum. Ann Plast Surg. 2000;44(3):330-3.
26. Brasil. Agência Nacional de Vigilância Sanitária. Informe Técnico Nº 04/07 - Março 2007 - Glutaraldeído em Estabelecimentos de assistência à Saúde - Fundamentos para Utilização. Obtido de:
27. Brasil. Agência Nacional de Vigilância Sanitária. RE N° 2605, de 11 de agosto de 20066 - que estabelece a lista de produtos médicos de uso único proibidos de serem reprocessados. Disponível:
28. Brasil. Agência Nacional de Vigilância Sanitária. Informe aos profissionais de saúde sobre as características da infecção por Mycobacterium abscessus, medidas para diagnóstico, tratamento e prevenção. Disponível:
29. Brasil. Agência Nacional de Vigilância Sanitária. Rede Nacional de Investigação de Surtos e Eventos Adversos em Serviços de Saúde - Reniss. Casos de infecção por micobactérias não tuberculosas. Disponível em:
1. Mestre e Doutor em Medicina. Membro Titular da Sociedade Brasileira de Cirurgia Plástica; Cirurgião Plástico do Hospital Universitário de Brasília e do Hospital Regional da Asa Norte.
2. Mestre em Medicina Preventiva; Especialização em Medicina Tropical.
Trabalho realizado no Núcleo de Medicina Tropical da Universidade de Brasília, Brasília, DF.
Correspondência para:
Jefferson Lessa Soares de Macedo
SQS 213 Bloco H Apto. 104 - Asa Sul
Brasília, DF, Brasil - CEP: 70292-080
E-mail: jlsmacedo@yahoo.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 30/4/2009
Artigo aceito: 22/6/2009


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter