

Original Article - Year 2009 - Volume 24 -
Microsurgery in complex reconstruction: results and complications
Microcirurgia em reconstruções complexas: análise dos resultados e complicações
ABSTRACT
Background: The purpose of study is to report the initial experience of the authors with microsurgical procedures to reconstruct complex defects, in an attempt to create a reconstructive microsurgery group in a general hospital. Methods: Twenty microsurgical procedures (head and neck, superior and inferior limb reconstruction) were performed between November/2003 and February/2007. The complications were divided into immediate (operative period), early (until 21 days) and delayed (after 21 days). Complications related to reconstruction itself were divided into minor (partial necrosis or partial satisfaction) or major (total necrosis or no satisfaction). Complications related to donor sites were divided into minor (surgical repair) or major (deformity not acceptable). Results were divided into good, acceptable and bad. The flap survival rate was 73.3% with four total necrosis cases. The total recuperation rate after nervous reconstruction was 60% while the partial rate was 40%. Results: It was reported 13.3% of immediate complications and 20% of early complication related to reconstruction itself, and the results were classified as good (75%) and bad (25%). It was observed 15% of early complications related to donor site and the results were classified as good (95%) and acceptable (5%). Conclusions: These results demonstrated that microsurgical procedures are safe and with little morbidity at donor site, which supports the feasibility of creation of a reconstructive microsurgery group. It is probably that better selection of patients and progression of learning curve will gradually increase the flap survival rate.
Keywords: Microsurgery. Surgical flaps. Outcome assessment (health care).
RESUMO
Introdução: O presente trabalho tem por objetivo relatar a experiência inicial dos autores com o uso da microcirurgia na reconstrução de defeitos complexos, numa tentativa de implantar um grupo de microcirurgia reconstrutiva num hospital geral. Método: Avaliaram-se 20 procedimentos microcirúrgicos, no período de novembro/2003 a fevereiro/2007, em reconstruções de cabeça e pescoço, membro inferior e membro superior. Dividiram-se as complicações em imediatas (intra-operatórias), recentes (até 21 dias) e tardias (após 21 dias). As complicações relacionadas às reconstruções foram divididas em menores (perda parcial do retalho e/ou satisfação parcial do plano pré-operatório) e maiores (perda total do retalho e/ou não satisfação do plano pré-operatório). Em relação às áreas doadoras, foram também divididas em menores (necessidade de reintervenção cirúrgica) e maiores (deformidade não satisfatória ao cirurgião e/ou não aceitável ao paciente). Resultados: Onze retalhos sobreviveram (73,3% de sucesso) e em quatro houve perda total. Das reconstruções nervosas, três (60%) obtiveram recuperação total e duas (40%), parcial. Com relação à reconstrução, foram observados 13,3% de complicações imediatas e 20% de complicações recentes, com resultados bons em 75% e ruins em 25%. Para área doadora observaram-se apenas complicações recentes em 15%, com resultados bons em 95% e satisfatórios em 5%. Conclusões: Os resultados bons e satisfatórios de 75% para reconstrução e 100% para área doadora demonstram que o procedimento microcirúrgico é confiável e com pouca sequela na área doadora, sendo a implantação do grupo de Microcirurgia fortalecido com estes resultados. Com a melhor seleção dos pacientes e progressão da curva de aprendizagem, acredita-se que a taxa de sobrevida dos retalhos aumente gradativamente.
Palavras-chave: Microcirurgia. Retalhos cirúrgicos. Avaliação de resultados (cuidados de saúde).
O advento da microcirurgia modificou de forma incontestável a cirurgia plástica reconstrutiva. Os múltiplos procedimentos cirúrgicos, demorados e dispendiosos, de rotação de retalhos pediculados tubulares de um local do corpo para outro foram substituídos por uma reconstrução em um único tempo cirúrgico com transferência de múltiplos tecidos1.
Em nosso meio, Marques2, em 1972, relatou sua casuística de 17 reimplantes do membro superior realizados no Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo desde 1965 e Ferreira et al.3, em 1974, introduziram as técnicas microcirúrgicas vasculares, permitindo a realização de reimplantes de mão4 e dedos5.
Os retalhos microcirúrgicos oferecem muitas vantagens. Defeitos complexos podem ser reparados em um único estágio, diminuindo o tempo de internação, o gasto hospitalar, morbidade de outros tempos cirúrgicos e possibilidade de fechamento primário da área doadora. Existe uma variedade de áreas doadoras, com possibilidade de escolha do tecido a ser transplantado. A área doadora pode ser escolhida e planejada com o objetivo de um melhor resultado estético e funcional. A vascularização do retalho microcirúrgico é superior às suas necessidades e colabora com a maior vascularização do leito receptor6.
O objetivo do presente estudo é relatar a experiência inicial dos autores com o uso da microcirurgia para reconstrução de defeitos complexos, numa tentativa de implantar um grupo de microcirurgia reconstrutiva em um hospital geral, analisando as complicações e resultados da casuística.
MÉTODO
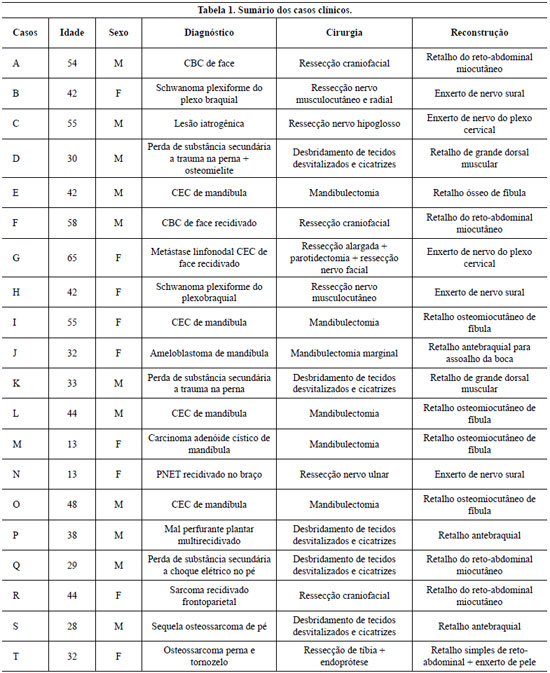
No período de novembro de 2003 a fevereiro de 2007, foram realizados vinte procedimentos de microcirurgia reconstrutiva, os pacientes apresentavam idade variando entre 13 e 65 anos (média de 39,8 anos) (Tabela 1).
Em relação aos antecedentes médicos, dois casos eram portadores de hipertensão, cinco tabagistas, dois apresentavam diabetes mellitus tipo 2 e dois casos, radioterapia prévia, um caso era portador de obesidade, um caso com quimioterapia neoadjuvante e um caso portador de hanseníase.
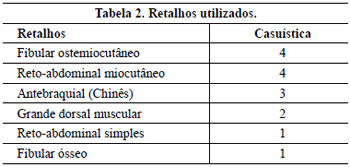
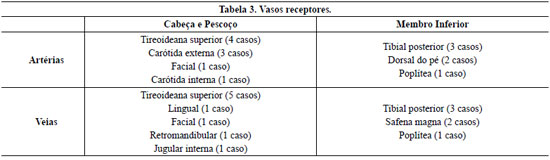
A escolha dos retalhos foi baseada no estudo do defeito, quantidade e qualidade dos tecidos requeridos, assim como extensão e compatibilidade dos vasos (Tabela 2). Os vasos receptores variaram de acordo com área a ser reconstruída (Tabela 3).
A reparação da área doadora por avançamento direto simples foi realizada em 16 casos, sendo necessária enxertia de pele em quatro casos (três retalhos antebraquiais e um osteomiocutâneo de fíbula). Em quatro casos, dos cinco que utilizaram o músculo reto-abdominal, foram utilizadas telas de Marlex® para reconstrução da parede abdominal.
O tempo cirúrgico total dos procedimentos variou de três a 15 horas (média de 8,4 horas). Nas cirurgias conjuntas com outras especialidades houve variação de quatro a 15 horas (média de 9,1 horas), com tempo da reconstrução variando de uma a dez horas (média de 5,9 horas). O tempo de isquemia do retalho desses procedimentos variou entre 50 minutos e quatro horas (média de 2,6 horas). Nos procedimentos realizados apenas pela equipe de Cirurgia Plástica, o tempo cirúrgico variou de três a dez horas (média de 6,8 horas), com tempo de isquemia do retalho variando entre 1,3 e 4 horas (média de 2,1 horas).
O tempo de permanência hospitalar variou entre dois e 60 dias (média de 12,8 dias). Quatorze pacientes (70% dos casos) necessitaram de internação em Unidade de Terapia Intensiva no pós-operatório imediato, com tempo médio de permanência de 2,6 dias (variação de um a 15 dias). Desses 14 casos, 60% foram de reconstruções em cabeça e pescoço.
As complicações foram divididas em imediatas (intra-operatórias), recentes (até 21dias) e tardias (após 21dias). Foram analisadas complicações relacionadas às reconstruções, divididas em menores (perda parcial do retalho e/ou satisfação parcial do plano pré-operatório) e maiores (perda total do retalho e/ou não satisfação do plano pré-operatório). Em relação às áreas doadoras, foram também divididas em menores (com necessidade de reintervenção cirúrgica) e maiores (deformidade não satisfatória ao cirurgião e/ou não aceitável ao paciente)6.
Para avaliação dos resultados nas reconstruções nervosas utilizou-se a escala de grau de força muscular do Conselho Britânico de Pesquisa Médica, considerando-se recuperação total aqueles casos em que todos os músculos inervados pelo nervo reconstruído apresentavam grau > M3. Os casos com todos os músculos inervados pelo nervo reconstruído apresentando grau M0 foram considerados como sem recuperação. Os casos intermediários foram considerados como de recuperação parcial7.
RESULTADOS
Dos 15 retalhos transplantados, 11 sobreviveram (73,3% de sucesso). Dos cinco casos de reconstrução nervosa, três (60%) casos obtiveram recuperação total e dois (40%), recuperação parcial.
Complicações imediatas
Com relação à reconstrução, dois (13,3%) pacientes apresentaram complicações trombóticas, não ocorrendo complicações nas áreas doadoras.
Complicações recentes
Sete (35%) pacientes cursaram com complicações recentes, sendo quatro (20%) casos relacionados à reconstrução e três (15%), à área doadora.
Complicações tardias
Não houve complicações tardias até o presente momento.
Complicações sistêmicas
Os casos L, O e R evoluíram com infecção grave do sítio cirúrgico, apesar da antibioticoterapia, apresentando sinais de sepse, seguida de sofrimento e perda do retalho.
Satisfação com os resultados
Os resultados foram classificados como bons, satisfatórios ou ruins (Tabela 4)6. Em relação à reconstrução, foram identificados 15 (75%) casos com bons resultados (Figuras 1 a 15) e cinco (25%) casos com resultado ruins.
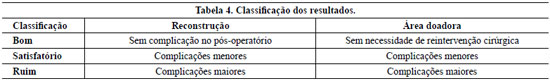
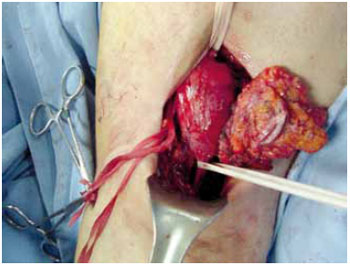
Figura 1 - Caso B. Schwanoma de plexo braquial.
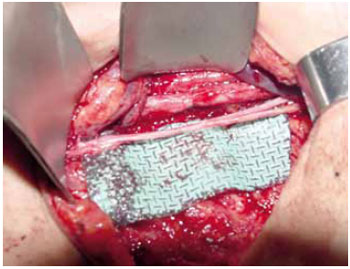
Figura 2 - Caso B. Reconstrução de nervo musculocutâneo com enxerto de nervo sural.
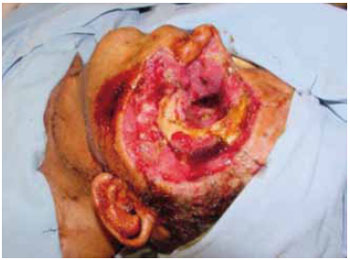
Figura 3 - Caso F. Carcinoma basocelular multirecidivado.
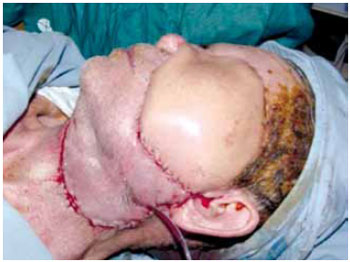
Figura 4 - Caso F. Reconstrução com retalho do reto-abdominal miocutâneo.
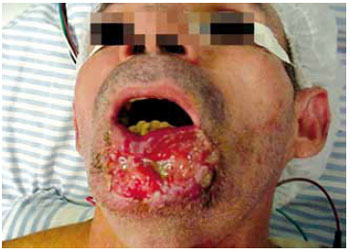
Figura 5 - Caso L. Carcinoma espino-celular de lábio invadindo mandíbula.
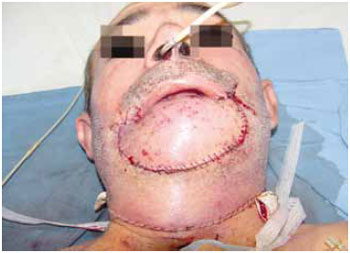
Figura 6 - Caso L. Reconstrução com retalho osteomiocutâneo de fíbula.

Figura 7 - Caso M. Carcinoma adenóide cístico invadindo mandíbula.
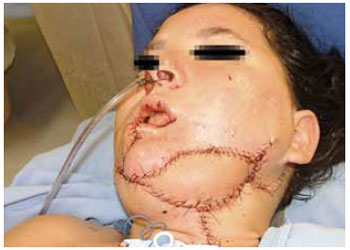
Figura 8 - Caso M. Reconstrução com retalho osteomiocutâneo de fíbula.
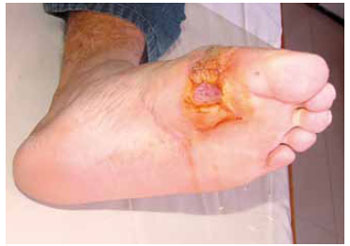
Figura 9 - Caso P. Perda de substância por mal perfurante plantar multirecidivado.
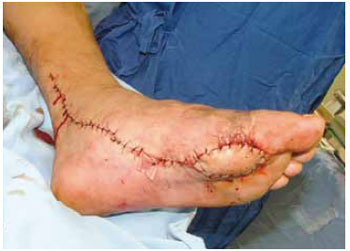
Figura 10 - Caso P. Reconstrução com retalho fasciocutâneo antebraquial.
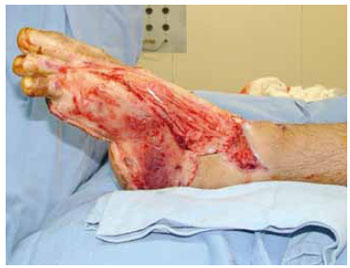
Figura 11 - Caso Q. Sequela de queimadura elétrica em pé.
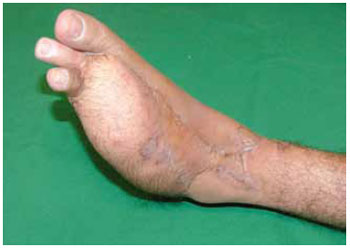
Figura 12 - Caso Q. Reconstrução com retalho do músculo reto-abdominal miocutâneo.
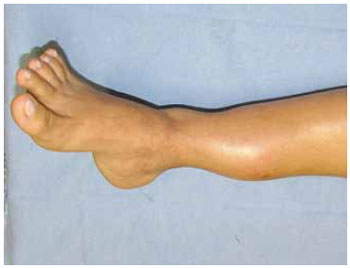
Figura 13 - Caso T. Osteossarcoma de perna e tornozelo.
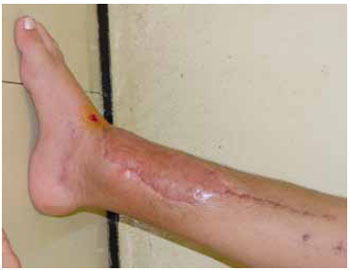
Figura 14 - Caso T. Reconstrução com retalho simples de músculo reto-abdominal e enxerto de pele.
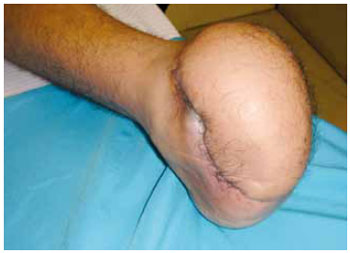
Figura 15 - Caso S. Sequela de osteossarcoma de pé reconstruído com retalho fasciocutâneo antebraquial.
Analisando a área doadora, 19 (95%) casos obtiveram um bom resultado e um caso (5%) teve um resultado satisfatório (Figura 16). Não houve resultado ruim para área doadora.
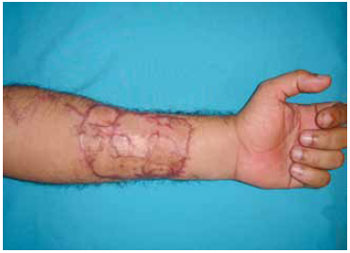
Figura 16 - Caso S. Área doadora do retalho fasciocutâneo antebraquial: resultado satisfatório.
DISCUSSÃO
A implantação de um grupo de microcirurgia reconstrutiva em um hospital geral consiste numa tarefa árdua que necessita do envolvimento de inúmeros profissionais de áreas diversas, do empenho dos gestores em custearem um procedimento de alta complexidade e de alto custo hospitalar, bem como da implantação de um suporte hospitalar adequado. Assim, bons resultados são fundamentais para a aceitação deste procedimento pela comunidade, gestores hospitalares e de planos de saúde, bem como pelos profissionais de saúde.
No presente trabalho, foi relatada a experiência dos autores em diversos campos da microcirurgia reconstrutiva, representando uma amostra da potencialidade deste procedimento. O nítido predomínio de procedimentos em cabeça e pescoço se deve ao fato deste ter sido o primeiro serviço, após o de cirurgia plástica, a integrar o núcleo de microcirurgia, bem como a grande quantidade de casos em potencial para reconstruções microcirúrgicas nesta especialidade.
A taxa de sobrevivência de retalhos microcirúrgicos excede 90% nas maiores séries1,8. A taxa de sobrevivência dos retalhos no presente trabalho foi de 73,3%. As reconstruções foram consideradas boas em 75% dos casos. A incidência aumentada de necrose total do retalho talvez se deva à seleção de pacientes (casos complexos encaminhados), associada à curva de aprendizado do grupo. Isto pode ser observado na avaliação dos quatro casos de perda total do retalho, onde os pacientes apresentavam co-morbidades em 75% dos casos. As taxas de sobrevida de retalhos no presente estudo são semelhantes às encontradas por autores nacionais em trabalhos que relatam suas experiências iniciais de formação de um grupo de Microcirurgia6.
Em todos os casos de reconstrução nervosa houve recuperação da função, entretanto apenas em 60% dos casos a recuperação foi total. Nos dois casos de recuperação parcial, um apresentou recidiva da lesão neoplásica antes do tempo necessário para observação de recuperação total, e no outro, o paciente apresentava disfunção nervosa no pré-operatório. Em ambos os casos foi necessário tratamento radioterápico pós-operatório, o que pode proporcionar um efeito negativo no retorno da função nervosa após enxerto microcirúrgico de nervo9,10. Na realidade, outros fatores, como idade avançada e disfunção nervosa pré-operatória, parecem contribuir para a ausência de recuperação funcional total11.
Com relação à área doadora, houve apenas 15% de complicações menores, sendo os resultados considerados bons em 95% dos casos. As complicações na área doadora foram encontradas em 3,2% dos casos, por Lineaweaver & Buncke12. Singh et al.13 observaram 5,5% de complicações na área doadora de retalhos microcirúrgicos para reconstrução de cabeça e pescoço e não foi encontrado um fator de risco relacionado. Cunha et al.6, em um estudo relatando a experiência inicial de um grupo de Microcirurgia em formação, observaram complicações menores em 35% dos casos e nenhum caso de complicação maior ou resultado ruim. No presente trabalho, a taxa de complicações menores foi de apenas 15%, o que representa um resultado intermediário em relação aos diversos relatos da literatura.
CONCLUSÃO
Os resultados bons e satisfatórios de 75% para reconstrução e 100% para área doadora demonstram que o procedimento microcirúrgico é confiável e com pouca sequela na área doadora, sendo a implantação do grupo de microcirurgia fortalecida com estes resultados. Entretanto, com a melhor seleção dos pacientes e progressão da curva de aprendizagem, acredita-se que a taxa de sobrevida dos retalhos aumente gradativamente.
REFERÊNCIAS
1. Evans BCD, Evans GRD. Microvascular surgery. Plast Reconstr Surg. 2007;119(2):18e-30e.
2. Marques E. Restauração de membros decepados [Tese de Doutorado]. São Paulo:Faculdade de Medicina da Universidade de São Paulo;1972.
3. Ferreira MC, Marques E, Tedesco-Marchese A. Vascular microsurgery: technic for suturing blood vessels with a external diameter less than 2 millimeters. Rev Paul Med. 1974;83(2):67-70.
4. Ferreira MC, Marques EF, Azze RJ, Marchese AJ. Hand reimplantation. Experiences of 8 cases. Rev Assoc Med Bras. 1975;21(5):149-52.
5. Ferreira MC, Azze RJ, Marques E, Tedesco-Marchese A. Finger reimplantation with vascular surgery. Rev Assoc Med Bras. 1977;23(8):261-4.
6. Cunha MS, Ramos RS, Torres ALG, Souza DAM, Agra IMG, Eulálio JN. Microsurgery at the plastic division of federal university of Bahia: results and complications. Rev Col Bras Cir. 2005;32(5):297-303.
7. Kendall HO, Kendall FP, Wadsworth GE. Muscle, testing and function. 2nd ed. Baltimore:Williams & Wilkins;1971.
8. Hurvitz KA, Kobayashi M, Evans GR. Current options in head and neck reconstruction. Plast Reconstr Surg. 2006;118(5):122e-33e.
9. Lathrop FD. Management of the facial nerve during operations on the parotid gland. Ann Otol Rhinol Laryngol. 1963;72:780-801.
10. Pillsbury HC, Fisch U. Extratemporal facial nerve grafting and radiotherapy. Arch Otolaryngol. 1979;105(8):441-6.
11. Reddy PG, Arden RL, Mathog RH. Facial nerve rehabilitation after radical parotidectomy. Laryngoscope. 1999;109(6):894-9.
12. Lineaweaver WC, Buncke HJ. Complications of free flap transfers. Hand Clin. 1986;2(2):347-51.
13. Singh B, Cordeiro PG, Santamaria E, Shaha AR, Pfister DG, Shah JP. Factors associated with complications in microvascular reconstruction of head and neck defects. Plast Reconstr Surg. 1999;103(2):403-11.
I. Doutorando em Cirurgia; Diretor Científico do Serviço de Cirurgia Plástica do Instituto do Câncer do Ceará.
II. Cirurgião Plástico; Diretor Financeiro do Serviço de Cirurgia Plástica do Instituto do Câncer do Ceará.
Trabalho realizado no Instituto do Câncer do Ceará, Fortaleza, CE.
Este artigo foi submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 3/2/2009
Artigo aceito: 30/4/2009


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter