

Original Article - Year 2008 - Volume 23 -
Evaluation of ear sensibility after otoplasty
Avaliação da sensibilidade da orelha após otoplastia
ABSTRACT
Objective: To compare the ear tactile sensibility before and after otoplasty to correct prominent ears, through measurement of cutaneous pressure and movement threshold by Pressure Specified Sensory DeviceTM (PSSD). Methods: Prospective study, evaluating 15 patients with prominent ears, which were treated with bilateral otoplasty through a combination of techniques based on the type of anatomic deformity. Tactile ear sensibility was tested by the same observer on preoperative and after 6 months from surgery by PSSD. Each ear was tested in 7 areas, 5 on the anterior face: crux of helix (1.OARH), middle helix (2.OAHM), antihelix (3.OAA), concha (4.OAC), lobe (5.OAL); and 2 on the posterior face: retroauricular slot (6.OPSRA), slot between scapha and concha (7.OPSEC). In each area was performed one point static test and one point moving test. Results: The mean of cutaneous pressure thresholds (g/mm2) on 7 static tested areas, at pre and postoperative were respectively: 1.OARH: 0.3767 / 0.3987 / p=0.043; 2.OAHM: 0.374 / 0.4053 / p=0.0007; 3.OAA: 0.37 / 0.3893 / p=0.0138; 4.OAC: 0.388 / 0.41 / p=0.0335; 5.OAL: 0.3373 / 0.372 / p=0.0002; 6.OPSRA: 0.383 / 0.4 / p=0.1; 7.OPSEC: 0.382 / 0.4013 / p=0.0465. The mean of cutaneous pressure thresholds (g/mm2) on seven moving tested areas, at pre and postoperative were, respectively: 1.OARH: 0.3653 / 0.3947 / p=0.0112; 2.OAHM: 0.3547 / 0.3813 / p=0.0041; 3.OAA: 0.382 / 0.4007 / p=0.0402; 4.OAC: 0.3827 / 0.414 / p=0.0002; 5.OAL: 0.3393 / 0.368 / p=0.0009; 6.OPSRA: 0.38 / 0.402 / p=0.0273; 7.OPSEC: 0.3887 / 0.4207 / p=0.0003. Conclusions: The results indicate that there was a reduction of tactile ear sensibility after otoplasty.
Keywords: Ear/surgery. Ear, external/surgery. Sensory thresholds.
RESUMO
Objetivo: Comparar a sensibilidade tátil da orelha antes e após otoplastia para correção de orelhas proeminentes, por meio da medida dos limiares cutâneos de pressão e de movimento obtidos pelo Pressure Specified Sensory DeviceTM (PSSD). Método: Estudo prospectivo, avaliando 15 pacientes com orelhas proeminentes, submetidos a otoplastia bilateral por meio de uma combinação de técnicas baseada no tipo de deformidade anatômica. A sensibilidade tátil da orelha foi testada pelo mesmo observador no pré-operatório e após 6 meses da cirurgia por meio do PSSD. Cada orelha foi testada em 7 áreas, 5 anteriores: raiz da hélice (1.OARH), hélice média (2.OAHM), antélice (3.OAA), concha (4.OAC), lóbulo (5.OAL); e 2 posteriores: sulco retroauricular (6.OPSRA), sulco escafo-conchal (7.OPSEC). Em cada área foi realizado o teste de um ponto estático e de um ponto dinâmico. Resultados: A média dos limiares de pressão cutânea (g/mm2) nas 7 áreas do teste estático, no pré e pós-operatório, foi, respectivamente: 1.OARH: 0,3767 / 0,3987 / p=0,043; 2.OAHM: 0,374 / 0,4053 / p=0,0007; 3.OAA: 0,37 / 0,3893 / p=0,0138; 4.OAC: 0,388 / 0,41 / p=0,0335; 5.OAL: 0,3373 / 0,372 / p=0,0002; 6.OPSRA: 0,383 / 0,4 / p=0,1; 7.OPSEC: 0,382 / 0,4013 / p=0,0465. Já a média dos limiares de pressão cutânea (g/mm2) nas 7 áreas do teste dinâmico, no pré e pósoperatório, foi, respectivamente: 1.OARH: 0,3653 / 0,3947 / p=0,0112; 2.OAHM: 0,3547 / 0,3813 / p=0,0041; 3.OAA: 0,382 / 0,4007 / p=0,0402; 4.OAC: 0,3827 / 0,414 / p=0,0002; 5.OAL: 0,3393 / 0,368 / p=0,0009; 6.OPSRA: 0,38 / 0,402 / p=0,0273; 7.OPSEC: 0,3887 / 0,4207 / p=0,0003. Conclusões: Os resultados indicam que houve redução da sensibilidade tátil da orelha após a otoplastia.
Palavras-chave: Orelha/cirurgia. Orelha externa/cirurgia. Limiar sensorial.
Orelha proeminente ou "em abano" é a deformidade congênita mais comum da orelha, com uma incidência de 5% na população branca. É caracterizada por alterações anatômicas, como formação inadequada da dobra da antélice, hipertrofia da concha, ângulo escafo-conchal maior que 90° e anteriorização do lóbulo1,2 (Figura 1). A presença de orelhas proeminentes pode causar traumas psicológicos, estresse emocional, distúrbios comportamentais e restrição do convívio social em crianças e adolescentes.

Figura 1 - Paciente de 16 anos com orelhas proeminentes devido a hipertrofia de concha, ângulo concho-mastóideo maior que 90º e formação inadequada da dobra da antélice.
O tratamento das orelhas proeminentes envolve a criação da dobra da antélice, a correção do defeito conchal e o reposicionamento do lóbulo, principais responsáveis pelas deformidades anatômicas1-4. Diversos procedimentos, como suturas, incisões em paliçada, abrasões, ressecções e técnicas de reposicionamento cartilaginoso, são usados no seu tratamento. Geralmente, uma combinação de técnicas é utilizada, baseando-se no tipo de deformidade presente em cada paciente e em cada orelha.
A correção do defeito conchal pode ser realizada por meio de suturas concho-mastóideas com fio inabsorvível, como descrito por Furnas (Figura 2). Técnicas excisionais também podem ser usadas para reduzir a hipertrofia da concha1,5,6. A criação da dobra da antélice pode ser obtida com suturas escafo-conchais inabsorvíveis, conforme preconizado por Mustardé (Figura 3). Baseando-se no princípio de Gibson, no qual a cartilagem tende a se dobrar para o lado contrário ao qual foi escarificada, Stenstrom descreveu uma técnica que pode ser realizada para criação da antélice por meio da raspagem de sua superfície anterior7-9. O reposicionamento do lóbulo pode ser obtido com ressecção da pele retroauricular em forma de "cauda de peixe" ou por meio de um ponto dermoconchal com fio inabsorvível, unindo a derme do lóbulo à porção inferior da concha1,10.
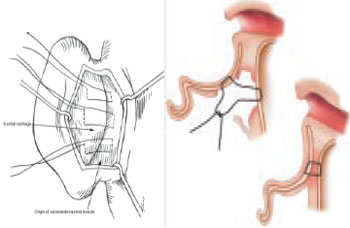
Figura 2 - Sutura concho-mastóidea para correção do defeito da concha.
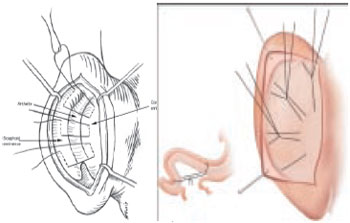
Figura 3 - Suturas escafo-conchais para criação da dobra da antélice.
A sensibilidade tátil da orelha é dada por ramos do plexo cervical e ramos do V, VII, IX e X pares cranianos1,2. A face auricular posterior recebe inervação sensitiva proveniente do plexo cervical, por meio do nervo auricular magno (ramos de C2 e C3) e do nervo occipital menor (ramo de C2). A sensibilidade da face anterior da orelha (hélice, antélice, lóbulo e trágus) é dada pelos nervos auricular magno e auriculotemporal (ramo da divisão mandibular do nervo trigêmeo). A concha e o canal auditivo externo recebem inervação sensitiva do nervo auricular posterior (ramo do nervo facial), nervo de Arnold (ramo do nervo vago) e nervo de Jacobssen (ramo do nervo glossofaríngeo).
A avaliação e a mensuração da sensibilidade tátil cutânea são realizadas por meio de diversos testes neurosensoriais, que são baseados no conhecimento do tipo de inervação da pele11. As fibras nervosas do grupo A-beta são responsáveis pela condução dos estímulos de tato e incluem as fibras sensitivas de adaptação lenta e rápida. As fibras de adaptação lenta traduzem a percepção de pressão, toque constante e textura, e seus receptores cutâneos são as células de Merkel e de Ruffini. As fibras de adaptação rápida fornecem a percepção de movimento e vibração, e têm como receptores cutâneos os corpúsculos de Meissner e de Pacini12. A melhor abordagem para avaliação da sensibilidade tátil cutânea deve compreender tanto as medidas dos limiares de sensação de pressão (fibras de adaptação lenta) quanto dos limiares de sensação de movimento (fibras de adaptação rápida), permitindo o seguimento de lesões nervosas periféricas pré e pós-tratamento13,14.
Os principais testes disponíveis para avaliar a sensibilidade cutânea são os monofilamentos de Semmes-Weinstein, que examinam as fibras sensitivas de adaptação lenta e seus receptores periféricos. Já as fibras de adaptação rápida são avaliadas por instrumentos produtores de vibração, como os diapasões12. Em 1989, Dellon et al.15 desenvolveram o Pressure Specified Sensory DeviceTM - PSSD (NK Biotechnical Engineering Company, Minneapolis, Estados Unidos), aparelho que quantifica o limiar de pressão aplicado sobre a pele e que é necessário para que o paciente sinta o estímulo, tanto de forma estática quanto em movimento. Com isso, temos um meio único para avaliar as fibras de adaptação lenta e rápida conjuntamente16,17.
Alterações temporárias e até definitivas da sensibilidade cutânea ocorrem no pós-operatório de diversos procedimentos em cirurgia plástica, principalmente quando envolve descolamento de pele e de tecido subcutâneo. O tratamento das orelhas proeminentes envolve um amplo descolamento de sua face posterior. Não há estudo na literatura que compare de forma objetiva a sensibilidade da orelha antes e após a cirurgia corretiva de orelhas proeminentes.
O objetivo deste estudo foi comparar a sensibilidade tátil da orelha antes e após otoplastia para correção de orelhas proeminentes, por meio da medida dos limiares cutâneos de pressão e de movimento obtidos pelo PSSD.
MÉTODO
Estudo prospectivo realizado na Disciplina de Cirurgia Plástica da Faculdade de Medicina da Universidade de São Paulo (FMUSP), no período de agosto de 2007 a agosto de 2008. Foram avaliados 15 pacientes com orelhas proeminentes, submetidos a otoplastia bilateral pelo mesmo cirurgião (o autor principal) por meio de uma combinação de técnicas baseada no tipo de deformidade anatômica presente em cada paciente e em cada orelha.
Após anti-sepsia com polivinil pirrolidona iodo em solução aquosa, procedeu-se à anestesia local com solução de lidocaína 2%, bupivacaína 0,5% e adrenalina 1:100.000, bloqueando os principais ramos nervosos da orelha e infiltrando também a região mastóidea e a face auricular posterior. A via de acesso foi retroauricular, com uma incisão em fuso seguida do descolamento amplo de toda a face posterior da orelha no plano do pericôndrio, além de dissecção da região mastóidea correspondente à projeção da orelha. A hemostasia foi realizada com cauterização direta dos vasos.
O excesso conchal e o ângulo escafo-conchal maior que 90º foram corrigidos com suturas concho-mastóideas, conforme descrito por Furnas, dois ou três pontos de mononylon 3-0 (Figura 4), associados ou não com ressecção parcial da concha. A criação da dobra da antélice foi obtida com suturas escafo-conchais, conforme descrito por Mustardé, dois ou três pontos de mononylon incolor 4-0 (Figura 5). O reposicionamento do lóbulo foi feito por meio de um ponto dermo-conchal de mononylon incolor 4-0, unindo a derme do lóbulo à porção inferior da concha. A pele retroauricular foi fechada com uma sutura contínua de mononylon 5-0.
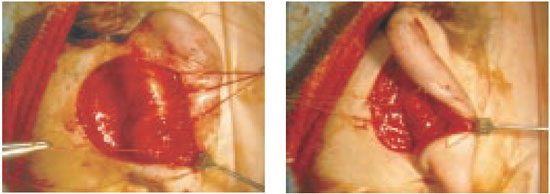
Figura 4 - Suturas concho-mastóideas para correção do defeito da concha.
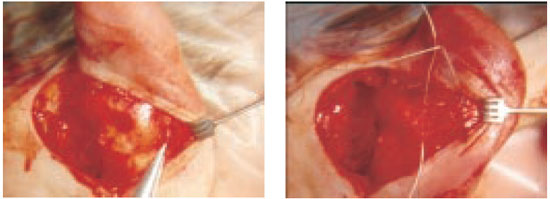
Figura 5 - Suturas escafo-conchais para criação da dobra da antélice.
O curativo foi realizado com algodão úmido moldado às depressões e aos sulcos da orelha, gaze com algodão e faixa crepe, sendo retirado no segundo dia de pós-operatório. Após a retirada do curativo, o paciente utilizou uma faixa elástica de forma contínua no primeiro mês e somente no período noturno no segundo mês. A sutura da pele retroauricular foi retirada entre 14 e 21 dias de pós-operatório.
A sensibilidade tátil da orelha foi testada pelo mesmo examinador (o autor), no pré-operatório e após seis meses da cirurgia, com auxílio do PSSD. Esse aparelho consiste de um transdutor de força (Figura 6) acoplado a um computador (Figura 7) e possui um software capaz de codificar um sinal elétrico em pressão, expressa em gramas por milímetro quadrado (g/mm2).

Figura 6 - Transdutor de força do PSSD.

Figura 7 - Computador do PSSD.
O exame com o PSSD consistiu no toque de uma haste metálica do transdutor na área da pele sobre a orelha (Figura 8). O paciente ficava de posse de uma campainha e foi orientado a apertá-la ao sentir o toque da haste metálica (Figura 9). Desse modo, o software registrava o valor da pressão percebida no momento em que a campainha era acionada (sinal elétrico). O teste foi repetido cinco vezes em cada área e a média obtida correspondeu ao limiar cutâneo de pressão (g/mm2).
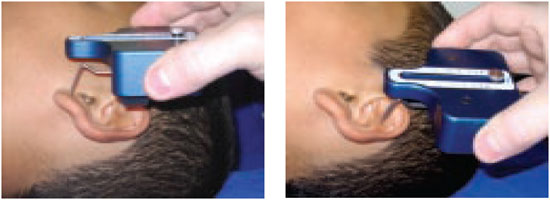
Figura 8 - Realização do teste com a haste metálica do transdutor do PSSD tocando a orelha.
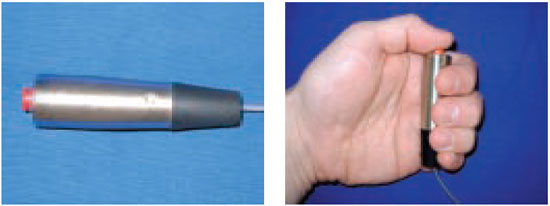
Figura 9 - Campainha do PSSD.
Para que o paciente entendesse a dinâmica do exame, foi realizado um teste prévio na mão do lado dominante do corpo. Durante os testes, o indivíduo permaneceu confortavelmente em decúbito sobre a mesa de exame, em ambiente isolado e silencioso. Como instrução preliminar, o paciente foi orientado a manter os olhos fechados, para evitar confusão pela sensação visual.
O software exibe um menu de opções para escolhermos o segmento corpóreo a ser avaliado ("SELECT TEST GROUP"), a região do segmento corporal ("SELECT TEST SITE"), o lado direito ou esquerdo ("SELECT SIDE") e o tipo de teste a ser realizado, podendo ser estático ou em movimento ("SELECT TEST TYPE"), conforme mostrado na Figura 10.
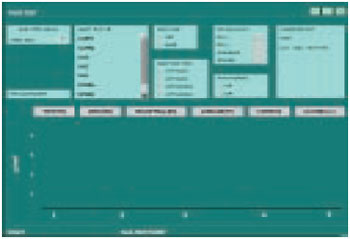
Figura 10 - Tela do software do PSSD mostrando as opções para realização do teste.
Cada orelha foi testada em sete áreas (Figura 11), cinco anteriores: raiz da hélice (1.OARH), hélice média (2.OAHM), antélice (3.OAA), concha (4.OAC), lóbulo (5.OAL); e duas posteriores: sulco retroauricular (6.OPSRA), sulco escafoconchal (7.OPSEC). Tomou-se por base para a escolha dessas áreas a distribuição da inervação sensitiva da orelha, dada por ramos do plexo cervical e por ramos do V, VII, IX e X pares cranianos, conforme descrito anteriormente.
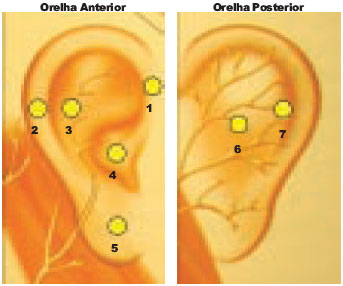
Figura 11 - Áreas da orelha testadas pelo PSSD.
Além disso, em cada área foi realizado o teste de um ponto estático (obtido pelo simples toque do transdutor à pele e usado para avaliar as fibras sensitivas de adaptação lenta) e o teste de um ponto dinâmico (obtido pelo toque do transdutor em movimento e usado para avaliar as fibras sensitivas de adaptação rápida).
Com o paciente devidamente informado, o teste foi iniciado. Quando percebia a pele da orelha ser tocada pela haste metálica, ele apertava a campainha, e na tela do computador ficava registrada a pressão sentida (g/mm2). Na Figura 12, a coluna azul representa o valor da pressão aplicada sobre a pele auricular. Na Figura 13, além da coluna azul, há outra coluna de cor amarela, que é um recurso presente nesse software, que permite ao examinador perceber o grau de oscilação com o qual tocou o paciente, indicando o quanto aquele toque não foi uniforme. A ausência de coluna amarela significa que o contato da haste metálica com a pele foi regular durante todo o tempo em que durou a pressão. Como quanto menor a oscilação da mão do examinador mais uniforme é a medida, somente foram consideradas válidas as seqüências de cinco medidas nas quais não houve oscilação, ou seja, semelhantes àquelas demonstradas na Figura 12.

Figura 12 - Teste hipotético com medidas consideradas válidas.

Figura 13 - Teste hipotético com medidas consideradas inválidas.
A análise estatística das medidas de pressão foi realizada pelo teste não-paramétrico de Wilcoxon, utilizando o software GraphPad PrismTM versão 5.00. Foram considerados significativos os valores de "p" menores que 0,05. Para a variável da idade dos pacientes, a média foi calculada com auxílio do programa Microsoft ExcelTM versão Windows XPTM.
RESULTADOS
A idade dos pacientes variou de 14 a 37 anos, com média de 21,3 anos. Dos 15 pacientes operados, a distribuição por sexo foi oito mulheres e sete homens.
A média (M) dos limiares de pressão cutânea (g/mm2) nas sete áreas estudadas, no pré e pós-operatório, bem como o desvio padrão (DP), mediana (MD) e valor de "p" estão descritos na Tabela 1 e Figura 14 para o teste de um ponto estático e na Tabela 2 e Figura 15 para o teste de um ponto dinâmico.
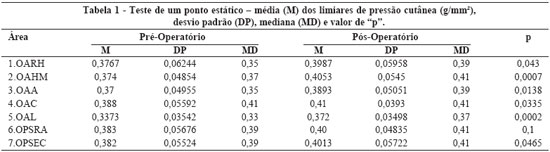
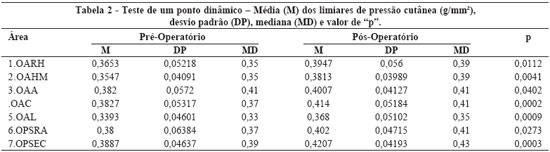
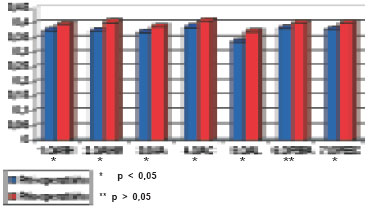
Figura 14 - Teste hipotético com medidas consideradas inválidas.
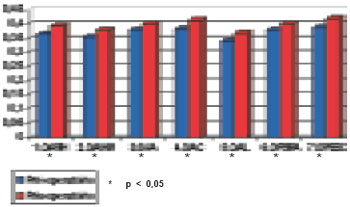
Figura 15 - Média dos limiares de pressão cutânea (g/mm2) do teste de um ponto estático.
Durante um período de 12 meses de seguimento pós-operatório, houve recorrência da orelha proeminente em um único paciente, e apenas do lado esquerdo, notada oito meses após a cirurgia. Este paciente foi submetido a revisão da otoplastia, sendo constatada ruptura da sutura conchomastóidea, que foi refeita. Não houve outro tipo de complicação, como hematoma, infecção ou distúrbios de cicatrização.
DISCUSSÃO
Os testes de sensibilidade foram desenvolvidos para avaliar e quantificar a função sensitiva em pacientes com queixas relacionadas ou com risco potencial para desenvolver doença neurológica18-20. Estes testes podem ser utilizados para avaliação da sensibilidade cutânea em diversas localizações, como a mama, abdome, face e membros, incluindo mãos e pés21-27. Tais estudos comparam a mudança de sensibilidade cutânea antes e após uma intervenção clínica ou cirúrgica, e as implicações relacionadas com doenças do paciente. Por exemplo, testes prévios já avaliaram a sensibilidade cutânea da mama e do complexo aréolo-papilar antes e depois de uma determinada técnica de mastoplastia, bem como outros que estudaram a gravidade da neuropatia no pé de um paciente diabético12,21,22.
Ao longo do tempo, houve uma mudança nos instrumentos utilizados para realização desses testes sensitivos11. Em 1905, von Frey desenvolveu um método de avaliação por meio do uso de pêlos de cavalo presos a uma haste, sendo muito impreciso e tendo apenas importância histórica28.
Semmes e Weinstein, em 1962, criaram um método de quantificação sensitiva indireta com a utilização de monofilamentos de nylon de diâmetros progressivos presos a hastes plásticas, sendo amplamente difundidos para avaliação da perda de sensibilidade, em decorrência de sua simplicidade, rapidez e baixo custo29. Contudo, diversas críticas são feitas em relação ao uso dos monofilamentos de Semmes- Weinstein. Por se tratar de um teste descontínuo, ele fornece apenas uma estimativa dos limiares de pressão cutânea, limitando as análises estatísticas11,30,31.
Os testes objetivos para avaliar a sensibilidade cutânea foram introduzidos na cirurgia plástica por Dellon, em 1983, por meio da vibrometria quantitativa, que também apresentava algumas controvérsias11,32. Em 1989, Dellon et al.15 desenvolveram um novo método de quantificação da sensibilidade cutânea, o Pressure Specified Sensory DeviceTM (PSSD). Os dados obtidos com o PSSD representam os limiares verdadeiros de pressão, fornecidos diretamente em gramas por milímetro quadrado (g/mm2), o que permite comparações objetivas e análises por testes estatísticos. Esse método é mais preciso que os monofilamentos de Semmes-Weinstein, pois é uma medida contínua e direta, além de permitir o estudo das fibras de adaptação rápida e lenta, sendo mais completo para avaliação da sensibilidade cutânea11,16,17.
No Brasil, os testes sensitivos utilizando o PSSD foram iniciados em 2000, por Ferreira et al.21, que avaliaram a sensibilidade mamária no pré e pós-operatório de mastoplastia redutora. Depois disso, outros estudos foram realizados para comparar a mudança de sensibilidade cutânea em locais submetidos a procedimentos cirúrgicos e a traumas externos, como o abdome e a face16,23,24,27.
Durante a otoplastia, o descolamento cutâneo imposto à face auricular posterior causa um tipo de lesão nervosa denominada neurotmese, resultante da interrupção anatômica da continuidade da fibra sensitiva. A degeneração walleriana ocorre na porção periférica da terminação nervosa e a recuperação é mais difícil e de má qualidade. Além disso, nas adjacências da área dissecada, também ocorrem lesões nervosas menos graves, como axonotmese e neuropraxia, em graus variados.
A lesão de fibras nervosas sensitivas pode levar a dois padrões de seqüelas crônicas: a diminuição da sensibilidade ou hipoestesia (o paciente relata menor sensibilidade no local) e o aumento da sensibilidade ou hiperestesia (a percepção é excessiva ou há sensibilidade exagerada aos estímulos) 33. Neste estudo, notou-se que os pacientes foram capazes de reconhecer como tato o estímulo promovido pela haste metálica do PSSD, separando-o de outros tipos de sensações.
O conhecimento da sensibilidade normal é importante para a avaliação e o tratamento efetivo dos distúrbios sensitivos13. O registro objetivo da sensibilidade cutânea em diversas áreas do corpo - incluindo mamas, abdome, face, mãos e pés - incrementa os dados científicos e colabora para a melhoria das técnicas cirúrgicas, visando à redução das lesões nervosas para minimizar as perdas sensoriais. Numerosos déficits sensitivos pós-operatórios podem ser notados quando são realizadas análises rigorosas21,23-25.
A literatura médica é muito limitada com relação ao estudo da sensibilidade da orelha. Em 1990, Posnick et al.34 avaliaram a sensibilidade cutânea em áreas da face de indivíduos saudáveis inervadas pelos nervos supra-orbital, infra-orbital, mentual e grande auricular, entre elas a hélice distal e o lóbulo da orelha. Contudo, a medida dos limiares de pressão cutânea nesse trabalho foi realizada com os monofilamentos de Semmes-Weinstein, que possuem as desvantagens acima mencionadas.
Em 1994, Costas et al.35 estudaram a sensibilidade cutânea em 13 regiões da face e pescoço de voluntários sem antecedentes de neuropatias, diabetes, traumas ou cirurgias da face. As áreas testadas relacionavam-se com os principais ramos sensitivos da cabeça e pescoço, dentre eles os nervos auricular magno (ramo anterior e posterior), occipital menor e auriculotemporal, mas sem avaliar diretamente a orelha. Além disso, a medida dos limiares de pressão cutânea também foi obtida com os monofilamentos de Semmes-Weinstein. Não há estudo prévio na literatura que avalie a sensibilidade da orelha por métodos quantitativos ou que compare de forma objetiva seus limiares cutâneos de pressão antes e após a otoplastia.
No nosso estudo, em relação ao teste de um ponto estático, os dados demonstram um aumento dos limiares cutâneos de pressão (fibras de adaptação lenta) entre o pré e pósoperatório, diferença estatisticamente significante em seis das sete áreas testadas, com exceção do teste estático da OPSRA. Já no que diz respeito ao teste de um ponto dinâmico, tais medidas indicam um aumento dos limiares cutâneos de sensação de movimento (fibras de adaptação rápida) entre o pré e pós-operatório, diferença que foi significante estatisticamente em todas as sete áreas testadas.
Como a melhor abordagem para avaliação da sensibilidade tátil cutânea compreende as medidas dos limiares de sensação de pressão e de movimento13,14, o presente estudo demonstra que houve redução da sensibilidade tátil da orelha após a otoplastia, pois houve aumento de tais limiares sensitivos. Dessa forma, a documentação e a avaliação da sensibilidade da orelha tornam-se importantes para o conhecimento clínico-cirúrgico, para a orientação do paciente e para o acompanhamento pós-operatório.
CONCLUSÕES
A análise comparativa dos limiares cutâneos de pressão e de movimento da orelha demonstrou que houve aumento dessas medidas entre o pré e pós-operatório, diferença estatisticamente significante em seis das sete áreas do teste estático e em todas as sete áreas do teste dinâmico. Isso indica que houve redução da sensibilidade tátil da orelha após a otoplastia.
REFERÊNCIAS
1. Janis JE, Rohrich RJ, Gutowski KA. Otoplasty. Plast Reconstr Surg. 2005;115(4):60e-72e.
2. Hoehn JG, Ashruf S. Otoplasty: sequencing the operation for improved results. Plast Reconstr Surg. 2005;115(1):5e-16e.
3. Becker DG, Lai SS, Wise JB, Steiger JD. Analysis in otoplasty. Facial Plast Surg Clin North Am. 2006;14(2):63-71.
4. Adamson PA, Litner JA. Otoplasty technique. Facial Plast Surg Clin North Am. 2006;14(2):79-87.
5. Nuara MJ, Mobley SR. Nuances of otoplasty: a comprehensive review of the past 20 years. Facial Plast Surg Clin North Am. 2006;14(2):89-102.
6. Richards SD, Jebreel A, Capper R. Otoplasty: a review of the surgical techniques. Clin Otolaryngol. 2005;30(1):2-8.
7. Bajaj Y, Rokade A, De PR. Otoplasty: experience with a modification using a drill, and literature review. J Laryngol Otol. 2007;121(1):61-4.
8. Kelley P, Hollier L, Stal S. Otoplasty: evaluation, technique, and review. J Craniofac Surg. 2003;14(5):643-53.
9. Peker F, Celiköz B. Otoplasty: anterior scoring and posterior rolling technique in adults. Aesthetic Plast Surg. 2002;26(4):267-73.
10. Emery BE. Otoplasty. Facial Plast Surg Clin North Am. 2001;9(1):147-57.
11. Dellon AL. Invited discussion: sensibility of the breast following reduction mammaplasty. Ann Plast Surg. 2003;51(1):6-9.
12. Carvalho VF. Avaliação da sensibilidade cutânea em pés de pacientes diabéticos através do Pressure Specified Sensory DeviceT [Tese de doutorado]. São Paulo:Universidade de São Paulo, Faculdade de Medicina;2007.
13. Dellon AL. Evaluation of sensibility and re-education of sensation in the hand. 1st ed. Baltimore:Williams and Wilkins;2000. p.20-35.
14. Dellon AL. Somatosensory testing and rehabilitation. 1st ed. Baltimore:Williams and Wilkins;2000. p.2-15.
15. Dellon ES, Mourey MS, Dellon AL. Human pressure perception values of constant and moving one and two-point discrimination. Plast Reconstr Surg. 1992;90(1):112-7.
16. Fogaça WC. Avaliação tardia da sensibilidade cutânea no território do nervo infra-orbital pós-fratura do complexo órbito-zigmático [Dissertação de mestrado]. São Paulo:Universidade de São Paulo, Faculdade de Medicina;2001.
17. Dellon ES, Crone S, Mourey R, Dellon AL. Comparison of the Semmes-Weinstein monofilaments with the pressure specified sensory device. Res Neurol Neurosc. 1993;5:323-6.
18. Yarnitsky D. Quantitative sensory testing. Muscle Nerve. 1997;20(2):198-204.
19. Dellon AL. From there to here: a personal viewpoint after three decades of neuropathy research. Clin Podiatr Med Surg. 2006;23(3):497-508.
20. Soomekh D. Quantitative sensory testing. Clin Podiatr Med Surg. 2006;23(3):545-57.
21. Ferreira MC, Costa MP, Cunha MS, Sakae E, Fels KW. Sensibility of the breast after reduction mammaplasty. Ann Plast Surg. 2003;51(1):1-5.
22. Ferreira MC, Rodrigues L, Fels KW. New method for evaluation of cutaneous sensibility in diabetic feet: preliminary report. Rev Hosp Clin Fac Med Sao Paulo. 2004;59(5):286-90.
23. Fels KW, Cunha MS, Sturtz GP, Gemperli R, Ferreira MC. Evaluation of cutaneous abdominal wall sensibility after abdominoplasty. Aesthetic Plast Surg. 2005;29(2):78-82.
24. Fogaça WC, Ferreira MC, Dellon AL. Infraorbital nerve injury associated with zygoma fractures: documentation with neurosensory testing. Plast Reconstr Surg. 2004;113(3):834-8.
25. Mofid MM, Dellon AL, Elias JJ, Nahabedian MY. Quantitation of breast sensibility following reduction mammaplasty: a comparison of inferior and medial pedicle techniques. Plast Reconstr Surg. 2002;109(7):2283-8.
26. Grime PD. A pilot study to determine the potential application of the pressure specified sensory device in the maxillofacial region. Br J Oral Maxillofac Surg. 1996;34(6):500-3.
27. Fogaça WC, Sturtz GP, Surjan RC, Ferreira MC. Evaluation of cutaneous sensibility on infraorbital nerve area. J Craniofac Surg. 2005;16(6):953-6.
28. Levin S, Pearsall G, Ruderman RJ. Von Frey's method of measuring pressure sensibility in the hand: an engineering analysis of the Weinstein-Semmes pressure aesthesiometer. J Hand Surg. 1978;3(3):211-6.
29. Malgrange D, Richard JL, Leymarie F. Screening diabetic patients at risk for foot ulceration. A multi-centre hospital-based study in France. Diabetes Metab. 2003;29(3):261-8.
30. Dellon AL. Testing for facial sensibility. Plast Reconstr Surg. 1991;87(6):1140-1.
31. Posnick JC, Grossman JA. Facial sensibility testing: a clinical update. Plast Reconstr Surg. 2000;106(4):892-4.
32.Dellon AL. The vibrometer. Plast Reconstr Surg. 1983;71(3):427-31.
33. Gregg JM. Abnormal responses to trigeminal nerve injury. Oral Maxillofac Surg Clin North Am. 1992;4:339-51.
34. Posnick JC, Zimbler AG, Grossman JA. Normal cutaneous sensibility of the face. Plast Reconstr Surg. 1990;86(3):429-35.
35. Costas PD, Heatley G, Seckel BR. Normal sensation of the human face and neck. Plast Reconstr Surg. 1994;93(6):1141-5.
I. Médico Residente de Cirurgia Plástica, Hospital das Clínicas, Faculdade de Medicina da USP.
II. Médico Preceptor, Disciplina de Cirurgia Plástica, Faculdade de Medicina da USP.
III. Médica Residente de Cirurgia Plástica, Hospital das Clínicas, Faculdade de Medicina da USP.
IV. Médico Residente de Cirurgia Geral, Hospital das Clínicas, Faculdade de Medicina da USP.
V. Médico Assistente Doutor, Disciplina de Cirurgia Plástica, Faculdade de Medicina da USP.
VI. Professor Titular, Disciplina de Cirurgia Plástica, Faculdade de Medicina da USP.
Correspondência para:
Pedro Soler Coltro
Rua Dr. Ovídio Pires de Campos 171 apto 618
Cerqueira César, São Paulo - SP
CEP: 05403-010
E-mail: pscoltro@hotmail.com
Trabalho realizado no Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, São Paulo, SP.
Trabalho vencedor do Prêmio Victor Spina / Richter - 2008.
Artigo recebido: 14/08/2008 Artigo aceito: 12/11/2008


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter