

Review Article - Year 2024 - Volume 39 -
Há espaço para o uso de terapia por pressão negativa no tratamento de feridas complexas de pacientes do SUS?
Is It Feasible to Use Negative-pressure Wound Therapy to Treat Complex Wounds within the Brazilian Unified Health System?
RESUMO
Objetivo Feridas complexas são lesões que geram uma alta morbimortalidade ao paciente e têm apresentado um aumento significativo de prevalência. Devido ao seu alto custo de tratamento, há busca por tecnologias que acelerem seu processo de cura, destacando-se a terapia por pressão negativa (TPN). O presente estudo objetiva revisar a literatura sobre o uso da TPN no tratamento de feridas complexas, para avaliar sua adoção e criar uma proposta de orientação de como essa técnica pode ser aplicada no tratamento de pacientes hospitalizados no Sistema Único de Saúde (SUS).
Materiais e Métodos Esta revisão integrativa da literatura, de enfoque qualitativo, foi pesquisada nas bases de dados PubMed, Scientific Electronic Library Online (SciELO) e Google Académico. Foram utilizadas as palavras-chave: feridas e lesões, técnicas de fechamento de feridas, terapia por pressão negativa em feridas e cicatrização de feridas. Foram incluídos artigos originais e revisões sistemáticas publicados entre 2002 e 2022 em português, inglês ou espanhol, com foco na terapia de fechamento de feridas por pressão negativa. Foram excluídos tópicos não relacionados, textos incompletos, formas básicas de TPN (sem patente), estudos de indústrias de fabricação do dispositivo e artigos em que a TPN não foi utilizada para o fechamento de feridas complexas.
Conclusão Apesar dos custos significativos, a TPN demonstrou uma eficácia na redução do tempo de cicatrização e de internação, consequentemente, no alívio da carga financeira global do tratamento de feridas complexas. Ao mesmo tempo, ela tem o potencial de melhorar significativamente a qualidade de vida dos pacientes afetados.
Palavras-chave: cicatrização; ferimentos e lesões; Sistema Único de Saúde; técnicas de fechamento de ferimentos; tratamento de ferimentos com pressão negativa
ABSTRACT
Objective Complex wounds are difficult-to-manage injuries that generate high patient morbidity and mortality and have shown a significant increase in prevalence. Due to their high institutional cost, there is a search for technologies that can accelerate the healing process. Therefore, negative pressure wound therapy (NPWT) emerges as a treatment option. The present study aimsto review the literature on the use ofNPWT in the treatment of complexwounds, to evaluate its adoption and create a proposal for guidance on how this technique can be applied in the treatment of patients hospitalized in the Brazilian Unified Health System (Sistema Único de Saúde - SUS, in Portuguese).
Materials and Methods The current integrative literature review is characterized by a qualitative focus and an exploratory context. The search was conducted across PubMed, Scientific Electronic Library Online (SciELO), and Academic Google databases. Specific keywords, wounds and injuries, wound closure techniques, negative-pressure wound therapy, and wound healing, were used. Inclusion criteria encompassed original articles and systematic reviews published between 2002 and 2022 in Portuguese, English, or Spanish, focusing on NPWT. Exclusions included unrelated topics, incomplete texts, basic forms of NPWT (without patent), studies from vacuum-assisted closure (VAC) manufacturing industries, and articles in which VAC was not employed for the closure of complex wounds.
Conclusion Despite the significant costs associated with vacuum therapy, this technique has demonstrated effectiveness in reducing healing time, hospitalization length, and consequently alleviating the overall financial burden of treating complex wounds. Simultaneously, it has the potential to significantly improve the quality of life for affected patients.
Keywords: negative-pressure wound therapy; Unified Health System; wound closure techniques; wound healing; wounds and injuries
wounds and injurieslntrodução
A pele é o maior órgão do corpo e é composta pela epiderme, derme e hipoderme. Um indivíduo de tamanho médio tem cerca de 2 m2 de pele, com espessura média de 2 mm. Apesar de sua aparência simples, a manutenção da integridade da pele requer vários processos fisiológicos importantes; assim, essa camada fornece proteção, imunidade e regulação de temperatura.1
O comprometimento de camadas da pele ou órgãos por diversos traumas leva à formação de lesões conhecidas como feridas, que podem evoluir para feridas complexas. O tratamento dessas feridas representa um desafio significativo de saúde pública que afeta todos os estratos da população. É também uma dificuldade significativa para os profissionais de saúde e para o próprio sistema de saúde, que deve alocar recursos humanos, materiais e financeiros para lidar com essa questão.2
A busca por métodos que promovam a cicatrização de feridas ocorre há milhares de anos. Em tempos pré-históri-cos, as feridas eram tratadas com curativos de ervas para controlar o sangramento e promover a cicatrização.3,4 No final do século XIX e início do século XX, os antissépticos foram introduzidos e, no século XX, a enfermeira Florence Nightingale observou que a limpeza com água pura, drenagem eficiente de secreções e iluminação adequada poderiam auxiliar a cura de feridas infectadas. Esses métodos torna-ram-se parte integrante das práticas de assistência médica.5
Hoje, os curativos são aplicados com materiais estéreis e o tratamento de feridas segue o conceito de assepsia, utilizando antissépticos e materiais de aplicação direta nas feridas para facilitar a cicatrização, prevenir complicações, absorver secreções, conferir proteção física às feridas e aumentar o conforto do paciente.1
Em 1997, durante o American Wound Care Congress, um novo conceito de tratamento de feridas foi introduzido: o fechamento assistido por vácuo (vacuum-assisted closure, VAC, em inglês). Seu mecanismo de ação envolve a aplicação de pressão negativa (subatmosférica) à ferida para remover o excesso de fluidos, aumentar a vascularização e reduzir a colonização bacteriana, elevando assim a mitose celular e a produção de fatores de crescimento.6
Embora o VAC tenha demonstrado reduzir o tempo de hospitalização e os riscos de complicações em pacientes com feridas complexas, sua disponibilidade e utilização são limitadas em pacientes com feridas complexas no Sistema Único de Saúde (SUS).7
Vários pacientes apresentam feridas complexas de difícil tratamento e cuja cicatrização muitas vezes leva semanas, meses ou até anos. Neste período, os pacientes sofrem por vários motivos: dor, infecções secundárias, incapacidade de trabalhar, necessidade de consultas frequentes para tratamento de feridas ou complicações decorrentes dessas feridas complexas. Portanto, a utilização generalizada de curativos a vácuo pode ser benéfica na redução do tempo de tratamento e hospitalização de pacientes com feridas complexas. Tal utilização pode diminuir o número de internações hospitalares, aliviar a carga sobre hospitais e profissionais responsáveis por este tratamento e reduzir os custos do SUS.8 Surge, então, a questão do custo-benefício e da viabilidade de elaboração de um protocolo que facilite a recomendação do uso desse tratamento no SUS em detrimento dos curativos convencionais.
Nesse contexto, o objetivo deste estudo foi realizar uma revisão de literatura sobre o tratamento de feridas complexas utilizando curativos assistidos por vácuo, explorando a relação custo-benefício dessa abordagem terapêutica. Além disso, o estudo teve como objetivo propor um protocolo para facilitar a recomendação e implementação de curativos assistidos por vácuo em pacientes internados em serviços públicos de saúde do SUS.
Materiais e Métodos
Esta revisão integrativa de literatura atual foi baseada em uma busca bibliográfica aplicada e exploratória de abordagem qualitativa. Foram pesquisadas bases de dados eletrônicas, visando resumir dados para dar uma compreensão abrangente da utilização de curativos assistidos por vácuo.
A abordagem com uso de curativos assistidos a vácuo e uma comparação a curativos tradicionais levou à formulação da questão norteadora de pesquisa: "Há lugar para curativos assistidos a vácuo no tratamento de feridas complexas em pacientes do SUS?" Esta questão foi derivada da estratégia PICO, em que o tema abrange quatro elementos: (P) paciente – pacientes com feridas complexas; (I) intervenção e abordagem – tratamento de feridas complexas com curativos assistidos a vácuo; (C) comparação – comparação do tratamento de feridas complexas com curativos assistidos a vácuo ou técnicas convencionais; e (O, outcome, em inglês) desfecho – eficácia do tratamento e análise de custo-benefício.
Coleta de Dados
Os dados foram coletados nas bases de dados PubMed, Scientific Electronic Library Online (SciELO) e Google Académico usando os descritores: feridas e Llsões; técnicas de fechamento deferidas e terapia de feridas por pressão negativa nos idiomas português, inglês e espanhol. Artigos originais, revisões sistemáticas, meta-análises, capítulos de livros e relatos de casos publicados em um período de 20 anos, de 2002 a 2022, foram incluídos se estivessem alinhados ao tema e discutissem curativos assistidos a vácuo patenteados. Estudos não relacionados ao tema, textos incompletos, discussões sobre curativos assistidos a vácuo simplificados, trabalhos de autoria da indústria, estudos que não utilizavam curativos assistidos a vácuo em feridas complexas e estudos publicados antes de 2002 foram excluídos.
Análise de Dados
Para síntese e interpretação dos resultados, as análises foram realizadas de forma a concentrar os estudos que atendiam aos critérios de inclusão e empregavam abordagens abrangendo o custo do material de tratamento, a infraestrutura de cuidados ao paciente (equipe médica e de enfermagem, custos de hospitalização e possíveis complicações), melhora do paciente ao longo do tempo e bem-estar. Este processo de seleção agrupou e resumiu as evidências dessas publicações.
Resultados
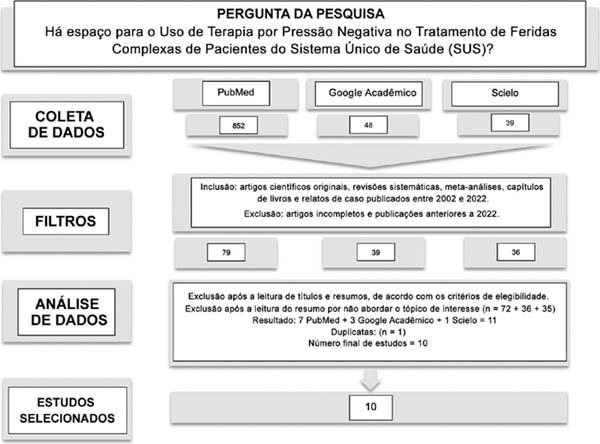
No total, 10 estudos foram coletados (►Fig. 1), todos referentes ao tema.
Esses estudos deram uma compreensão abrangente do tópico ao apresentar um breve contexto histórico, delinear o mecanismo de utilização, discutir vantagens e desvantagens e comparar a abordagem com métodos de curativos convencionais (►Tabela 1). Essas informações foram fundamentais na formulação de um protocolo delineando às necessidades do paciente em relação aos dois tipos de curativos em consideração.
| TÍTULO | AUTOR, ANO | DELINEAMENTO EXPERIMENTAL | OBJETIVO | RESULTADOS PRINCIPAIS |
|---|---|---|---|---|
| Terapia por pressão negativa no tratamento de feridas7 | Dos Santos et al., 2019 | Artigo de revisão | Busca na literatura de evidências sobre o uso da terapia por pressão negativa no tratamento de feridas. | A terapia por pressão negativa em feridas revolucionou seu tratamento, principalmente de feridas complexas, ao ajudar a reduzir o tempo de fechamento da ferida e o tempo de hospitalização |
| Terapia por pressão negativa no tratamento de feridas complexas9 | Lima et al., 2017 | Artigo de revisão | Avaliação da eficácia da terapia por pressão negativa no tratamento de feridas complexas, com foco em seus mecanismos de ação e principais indicações terapêuticas. | A terapia por pressão negativa deve ser incluída entre as ferramentas terapêuticas dos cirurgiões para tratamento de uma ampla gama de feridas complexas. |
| Subatmospheric pressure therapy in the treatment of traumatic soft tissue injuries ("Terapia por pressão subatmosférica no tratamento de lesões traumáticas de tecidos moles")11 | Milcheski et al., 2013 | Estudo descritivo | Avaliação do uso da terapia por pressão subatmosférica no tratamento de lesões traumáticas agudas de tecidos moles, especialmente em membros. | A terapia por pressão subatmosférica reduziu significativamente a morbidade e o tempo de cicatrização das lesões em comparação aos curativos realizados anteriormente. A terapia por pressão subatmosférica é um método útil no tratamento de feridas traumáticas agudas, atuando como uma ponte entre o tratamento de emergência e a cobertura final das lesões cutâneas, sendo melhor do que os métodos mais tradicionais de cirurgia plástica. |
| Negative pressure wound therapy management of the "open abdomen" following trauma: a prospective study and systematic review ("Tratamento de feridas por pressão negativa no 'abdome aberto' após trauma: estudo prospectivo e revisão sistemática")8 | Navsaria et al., 2013 | Revisão sistemática | Avaliação da eficácia da terapia por pressão negativa no fechamento de peritoneostomias secundárias a traumas abdominais | Atécnica é segura, eficaz e proporciona uma alta taxa de fechamento da apo-neurose com baixas taxas de complicações em pacientes com trauma abdominal grave. |
| Terapia por Pressão Negativa (TPN) versus Terapia Convencional em Ferimentos Complexos12 | Albuquerque, 2017 | Revisão sistemática | Comparação de custo, eficácia e incidência de eventos adversos entre a TPN e a terapia convencional. | Os estudos demonstram uma melhora geral nos parâmetros: tempo médio de hospitalização, tempo para fechamento completo da ferida, incidência de infecção, formação de tecido de granulação, frequência média de troca de curativo, bem como redução geral da morbidade. No entanto, a análise dos parâmetros estudados carece de dados quantitativos. |
| Single-use negative-pressure wound therapy versus conventional dressings for closed surgical incisions: systematic literature review and meta-analysis ("Terapia por pressão negativa de uso único versus curativos convencionais para incisões cirúrgicas fechadas: revisão sistemática da literatura e meta-análise")14 | Saunders et al., 2021 | Meta-análise | Determinação se o uso profilático do sistema de terapia por pressão negativa PICO™ poderia reduzir a incidência de complicações no sítio cirúrgico em comparação a curativos convencionais. | Os resultados sugerem que a terapia por pressão negativa de uso único reduziu complicações no sítio cirúrgico, inclusive chances de deiscência da ferida (razão de probabilidades [OR], 0,70, 0,53 a 0,92; número necessário para tratar [NNT], 26), seroma (OR, 0,23, 0,11 a 0,45; NNT, 13) e necrose (OR, 0,11, 0,03 a 0,39; NNT, 12). O tempo médio de internação hospitalar foi menor em pacientes submetidos à terapia por pressão negativa de uso único (mediana [MD] -1,75, intervalo de confiança (IC) de 95%,-2,69 a -0,81). |
| An economic evaluation of the use of TNP on full-thickness wounds ("Uma avaliação econõmica do uso de terapia por pressão negativa em feridas de espessura total")17 | Mouës et al., 2005 | Estudo descritivo | Comparação dos custos do curativo a vácuo e do curativo de gaze convencional no tratamento de feridas com necessidade de fechamento cirúrgico subsequente. | O tratamento com curativo a vácuo inicialmente incorreu em custos maiores em comparação ao curativo de gaze convencional. No entanto, essa despesa inicial foi compensada pelo menor número de trocas de curativos e preparação mais rápida da ferida para tratamento cirúrgico, resultando em um custo final equivalente para ambos os tratamentos. |
| Tools to compare the cost of NPWT with advanced wound care: an aid to clinical decision- making ("Ferramentas para comparação do custo da terapia por pressão negativa no tratamento avançado de feridas: um auxílio à tomada de decisão clínica")18 | Searle e Milne, 2010 | Estudo descritivo | Análise econômica comparativa do tratamento de feridas usando curativo a vácuo ou curativos convencionais. A análise delineou e calculou os custos unitários e totais de cada material usado para cobertura de feridas e, finalmente, comparou os custos finais para realização de curativos semanais usando ambos os métodos. | O estudo sugere que, apesar do custo inicial mais alto do curativo a vácuo, é mais eficaz financeiramente, pois reduziu o tempo de hospitalização, as trocas de curativos, as complicações e as intervenções cirúrgicas. No entanto, mais estudos são recomendados para avaliar a relação custobenefício. |
| The clinical efficacy and cost effectiveness of the vacuum-assisted closure technigue in the management of acute and chronic wounds: a randomized controlled trial ("A eficácia clínica e a relação custo-benefício da técnica de fechamento assistido por vácuo no tratamento de feridas agudas e crônicas: um ensaio clínico randomizado controlado")19 | Braakenburg et al., 2006 | Estudo descritivo | Análise comparativa de curativos a vácuo e curativos atuais em relação ao tratamento de feridas, granulação do tecido, eliminação bacteriana, dor, duração do tratamento e custos gerais em vários tipos de feridas. | O curativo a vácuo levou à cicatrização mais rápida em comparação ao tratamento convencional, principalmente em pacientes diabéticos e cardiovasculares. O custo geral foi semelhante em ambos os tratamentos, mas o curativo a vácuo teve a vantagem de oferecer maior conforto tanto para o paciente quanto para a equipe de saúde responsável pelas trocas de curativos. |
| Bronchial fistula closure with negative-pressure wound therapy: a feasible and cost-effective treatment ("Fechamento de fístula brônquica com terapia por pressão negativa: um tratamento viável e econômico")13 | Nunes et al., 2016 | Estudo descritivo | Demonstração da aplicação da TPN como recurso para tratamento de fístula brônquica e análise comparativa do custo total do tratamento. | ATPN é uma opção viável e econômica para o fechamento de fístula brônquica após lobectomia pulmonar. |
Discussão
A aplicação de curativo assistido por vácuo, também chamado de terapia por pressão negativa (TPN), começou na década de 1990 com o objetivo principal de acelerar o tempo de cicatrização de feridas complexas em pacientes e, assim, reduzir a duração de sua hospitalização. Após sua introdução comercial em 1997, a TPN foi adotada como um tratamento adjuvante de feridas, visando reduzir despesas médicas e financeiras.9
A terapia assistida por vácuo (TAV), ou TPN, destaca-se como um dos métodos mais eficientes para tratamento de feridas complexas, agilizando o processo de cicatrização por meio da sucção contínua da secreção gerada pela resposta inflamatória desencadeada pela lesão. Esta abordagem pode ser indicada para o tratamento de feridas agudas, crónicas, traumáticas, com deiscências, úlceras por pressão, úlceras diabéticas, retalhos, enxertos e alguns casos de queimaduras.7
A TPN permite a cicatrização de feridas em um ambiente úmido por meio da aplicação de pressão subatmosférica localizada e monitorada a um material usado como interface (espuma ou gaze) colocado sobre todo o leito da ferida, com o objetivo de remover continuamente o exsudato presente. Um tubo de sucção é fixado e conectado a um reservatório que coleta o material extraído e todo o processo é monitorado por meio de um sistema de computador pré-programado.9
As contraindicações para seu uso incluem feridas com suspeitas de malignidade, fístulas em órgãos e cavidades, osteomielite não tratada, fístulas não entéricas ou não explantadas, exposição de vasos, nervos, órgãos ou sítios de anastomose.9,10
Segundo Navsaria et al., a TAV promove o processo de cicatrização, acelerando o reparo tecidual, reduzindo a colonização bacteriana, diminuindo a dor, o edema, o tempo de tratamento e a duração da hospitalização, levando, em última análise, à economia de custos em comparação aos curativos convencionais existentes.8
Demonstrando sua eficácia, Milcheski et al. publicaram um artigo em 2013 descrevendo o uso da TPN em 178 pacientes com feridas traumáticas. Os autores concluíram que a TPN é um método útil no tratamento de feridas traumáticas agudas, atuando como uma ponte entre o tratamento de emergência e a cobertura cutânea final dessas lesões. Comparada a métodos mais tradicionais de cirurgia plástica, demonstrou resultados satisfatórios, reduzindo significativamente a morbidade e o tempo de cicatrização dessas lesões.11
Em comparação ao tratamento convencional de feridas exsudativas, a TPN reduziu o tempo de tratamento em até 74%, melhorou a extensão da lesão em 77% e contribui para o controle do exsudato em 96% dos pacientes.12
Na comparação de custo-benefício, Nunes et al. demonstraram que o custo do tratamento da fístula brônquica após a introdução da TPN foi 6,5 vezes menor do que o custo dos tratamentos convencionais realizados anteriormente. Este estudo reafirma a vantagem de custo-benefício da TPN, que decorre de períodos de hospitalização mais curtos e uma menor prevalência de complicações em comparação aos métodos de tratamento convencionais.13
Nos pacientes com alto risco de complicações no sítio cirúrgico (CSSs), Sanders et al., em 2021, concluíram que o uso do dispositivo de TPN reduziu o tempo médio de internação hospitalar e a incidência de CSSs.14
Apesar de sua eficácia significativa, esta terapia7 tem altos custos e sua indisponibilidade no SUS limita o número de pacientes que podem acessá-lo no Brasil. Ao longo dos anos, vários dispositivos comerciais—RENASYS, Smith & Nephew, Londres, Reino Unido; SIMEX Medizintechnik GmbH, Deisslingen-Lauffen, Alemanha; VivanoTec, Hartmann, Amtsgericht Ulm, Alemanha)—foram introduzidos no mercado brasileiro, mas isso não reduziu os custos do tratamento, mantendo o acesso limitado de uma grande parcela de pacientes com feridas complexas a esse tipo de tratamento (►Tabela 2).
| FABRICANTE | MODELO | Custo em dólares americanos |
|---|---|---|
| Smith & Nephew (Londres, Reino Unido) | TPN PICO portátil softport | 595, 45 |
| Convatec (Londres, Reino Unido) | Avelle ultraportátil | 388, 25 |
Em 2014, a Comissão Nacional de Incorporação de Tecnologias (CONITEC) do SUS, por meio da Portaria nº 34, de 26 de setembro de 2014, tornou pública sua decisão de não incorporar a TAV em feridas traumáticas agudas extensas no âmbito do SUS. Essa decisão foi baseada na incerteza quanto à eficácia do tratamento e seu significativo impacto orçamentário.15 A busca foi realizada nos bancos de dados primários MEDLINE e LILACS, resultando em 8 revisões sistemáticas, 14 ensaios clínicos e 1 estudo de caso-controle. Após a análise, apenas dois estudos preencheram os critérios de inclusão. Um estudo demonstrou eficácia e menor tempo de fechamento de feridas usando um dispositivo "caseiro", relatando à comissão a ausência de evidências de que dispositivos comerciais produzam resultados melhores. Esta revisão contradiz vários artigos científicos publicados em todo o mundo e carece de uma análise completa dos custos totais (curativos, hospitalização e tempo de enfermagem) de curativos convencionais e assistidos a vácuo durante todo o tratamento de pacientes com feridas complexas.15,16
Em 2021, a Agência Nacional de Saúde Suplementar (ANS) aprovou a TPN para o tratamento de úlceras do pé diabético, o que tem grande relevância, pois um número substancial de pacientes diabéticos com feridas complexas pode se beneficiar dessa modalidade terapêutica.16
Há poucos estudos na literatura comparando economicamente as vantagens da terapia assistida por vácuo com outros métodos de tratamento de feridas complexas. No entanto, alguns autores tentaram comparar o custo do tratamento convencional com o da TAV, como Mouës et al., que avaliaram os custos médios de despesas para 54 pacientes internados no Departamento de Cirurgia Plástica e Reconstrutiva. Esses autores compararam os custos de material para TPN e terapia convencional, além das despesas de enfermagem, e concluíram que as despesas de material foram maiores com a TAV; no entanto, os custos de enfermagem e hospitalização foram menores devido ao período menor para que os pacientes se tornassem elegíveis para a terapia cirúrgica. Além disso, os autores não observaram diferenças de custo entre os dois tratamentos.17 À luz destes resultados, o bem-estar dos pacientes deve ser uma consideração primária.
Searle e Mirle18 desenvolveram ferramentas simples (planilhas de computador) para comparar o custo semanal do tratamento com curativos convencionais periódicos e curativos assistidos por vácuo. Essa abordagem produziu informações diretas, fáceis de usar e replicáveis. Os autores calcularam os custos dos recursos usados em curativos convencionais (materiais, tempo de enfermagem e aluguel de materiais) necessários por semana de tratamento.
Os autores multiplicaram o valor por custo unitário apropriado de cada material e compararam aos custos dos recursos usados na TAV, considerando a frequência de trocas de curativos e reservatórios, custos de bombas e o número de consultas semanais necessárias para troca de curativos. Após essa análise, os autores calcularam o custo semanal total de ambos os tratamentos (incluindo custos de material e enfermagem). Isso revelou que o custo da TAV (incluindo material e enfermagem) é menor do que o dos curativos convencionais, mesmo que o preço unitário da TAV seja maior.
Brakenburg et al.19 avaliaram 65 pacientes, dos quais 32 foram submetidos à TAV e 33 receberam curativos modernos. Comparando esses grupos com vários tipos de feridas complexas (desde feridas traumáticas agudas a feridas crônicas, como úlceras de pressão e feridas diabéticas) de características semelhantes, os autores notaram que pacientes com doença cardiovascular e/ou diabetes se beneficiaram mais da TAV.
Apesar das feridas graves, o tempo de cicatrização foi menor devido ao estresse mecânico aplicado e à estimulação da neoangiogênese. Este estudo não revelou custos globais significativamente maiores, apesar dos custos mais altos dos materiais da TAV. O benefício está no tempo de enfermagem reduzido em comparação aos tratamentos com curativos convencionais, que exigem várias trocas ao longo do dia. Nenhuma diferença significativa foi encontrada nos custos totais calculados para ambos os tratamentos. No entanto, o tempo gasto pelos enfermeiros foi significativamente maior no tratamento convencional, alinhando-se ao mesmo resultado obtido por Searle e Mirle.18
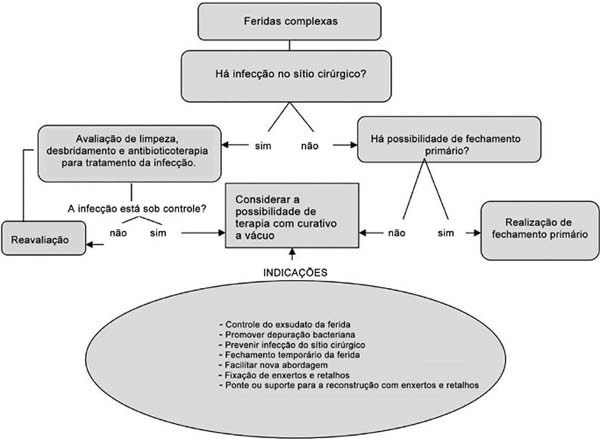
Em vista disso, um protocolo (►Fig. 2) foi desenvolvido para a indicação de TPN em um grupo específico de pacientes com o objetivo de auxiliar a tomada de decisões quanto ao tratamento de feridas complexas.
Este protocolo descreve opções de tratamento para pacientes com feridas complexas, defendendo o uso da TPN em pacientes sem sítio ativo de infecção e sem possibilidade de fechamento primário. A TPN induz uma deformação que permite a contração das bordas e a estimulação da divisão celular, promovendo também a angiogênese e a formação de tecido de granulação. Além disso, melhora o desbridamento contínuo em um ambiente isolado, controlando o exsudato da ferida, promovendo a depuração bacteriana, prevenindo a infecção do sítio cirúrgico e proporcionando fechamento temporário da ferida, que facilita a ponte ou a fixação de enxertos ou retalhos.
Conclusão
O tratamento de feridas complexas, que demandam maior cuidado médico e de enfermagem, longos períodos de hospitalização, elevando os custos hospitalares e gerando sofrimento significativo dos pacientes, deve ser reconsiderado. A TAV deve ser considerada uma opção já que, em muitos casos, seu custo seria comparável ao dos métodos convencionais, com benefícios superando as desvantagens.
Por essa razão, os administradores do sistema público de saúde brasileiro, juntamente com as partes interessadas responsáveis pelas diretrizes de saúde, devem reavaliar como expandir a implementação e a utilização da TPN em feridas no SUS para assegurar sua ampla disponibilidade e utilização em todo o país. Isso permitiria que mais indivíduos tivessem acesso a essa ferramenta potente, que contribui para uma recuperação mais rápida das feridas, reduz complicações e morbidades secundárias e promove um retorno mais rápido do paciente às atividades normais.
Dessa forma, sugere-se um protocolo para indicação de TPN em um grupo específico de pacientes, facilitando a tomada de decisão de profissionais de saúde especializados em feridas complexas e administradores de saúde.
Referências
1. Irion GL. Feridas: novas abordagens, manejo clínico e atlas em cores. Rio de Janeiro: Guanabara Koogan; 2005
2. Smith GL, Bunker CB, Dinneen MD. Fournier's gangrene. Br J Urol 1998;81(03):347-355
3. Borges. EL. Feridas: Úlceras dos Membros Inferiores. Rio de Janeiro: Guanabara Koogan; 2011
4. Jorge AS. Dantas SRPE. Abordagem multiprofissional dot ratamento de feridas. São Paulo: Atheneu; 2003
5. Nightingale F. Notas sobre enfermagem: o que é e o que não é. Tradução de Amã lia Correa de Carvalho. São Paulo: Cortez; 1989
6. Jimenez CEJ. Terapia de presión negativa: una nueva modalidad terapêutica en e 1 manejo de heridas complejas, experiencia clínica con 87 casos y revisión de la lit eratura. Rev Colomb Cir 2007;22(04):209-224
7. Dos Santos TL, Borges da Silva Ado N, Viana de Sousa MB, et al. Terapia por pressão negativa no tratamento de feridas. Revista Eletrônica Acervo Saúde, n. 31, p. el231, 7 out. 2019
8. Navsaria P, Nicol A, Hudson D, Cockwill J, Smith J. Negative pressure wound therapy management of the "open abdomen" following trauma: a prospective study and systematic review. World J Emerg Surg 2013;8(01):4
9. Lima RVKS, et al. Terapia por pressão negativa no tratamento de feridas complexas. Rev Col Bras Cir 2017;44(01):81-93
10. Smith-nephew. [internet] [acesso em 11 de jan. 2022]. Disponível em: https://www.smith-nephew.com/canada/microsite/negative-pressure-woundtherapy/products/negative-pressure-wound-therapy-dressing-kits/
11. Milcheski DA, Ferreira MC, Nakamoto HA, Pereira DD, Batista BN, Tuma P Jr. Uso da terapia por pressão subatmosférica em feridas traumáticas agudas. Rev Col Bras Cir 2013;40(05):392-397. Doi: 10.1590/S0100-69912013000500008
12. Albuquerque RS. Terapia Por Pressão Negativa (TPN) vs.Terapia Convencional em Ferimentos Complexos-Revisão Sistemática. [Monografia]. Salvador: Universidade Federal Da Bahia; 2017
13. Nunes RB, Müller BF, Cipriano FE, Coltro PS, Farina JA. Bronchial fistula closure with negative pressure wound therapy: a feasible and cost-effective treatment. Rev Col Bras Cir 2016;43(04): 292-294. Doi: 10.1590/0100-69912016004007
14. Saunders C, Nherera LM, Horner A, Trueman P. Single-use negative-pressure wound therapy versus conventional dressings for closed surgical incisions: systematic literature review and meta-analysis. BJS Open 2021;5(01):zraa003. Doi: 10.1093/bjsopen/zraa003
15. Brasil. Ministério da Saúde. Gabinete do Secretário, [internet] Portaria no 34 de 15 de setembro de 2014. Brasília 2014. [acesso em 27 dec 2021]. Disponívelem: http://conitec.gov.br/images/Artigos_Publicacoes/VAC_FINAL.pdf
16. Brasil. Resolução nº 465, de 24 de fevereiro de 2021. Atualiza o Rol de Procedimentos e Eventos em Saúde que estabelece a cobertura assistencial obrigatória a ser garantida nos planos privados de assistência à saúde. Diário Oficial da União [Internet], 24 Fev 2021 [acesso em 07Jul2021]. Disponívelem: https://www.in.gov.br/web/dou/-/resolucao-normativa-rn-n-465-de-24-de-fevereirode-2021-306209339
17. Mouës CM, Van Den Bernd GJCM, Meerding WJ, Hovious SER. An economic evaluation of the use of TNP on full-Thickness Wounds. J Wound Care 2005;14(05):225-227
18. Searle R, Milne J. Tools to compare the cost of NPWT with advanced wound care: na aid to clinical decision-making. Wounds 2010;6(01): 106-109
19. Braakenburg A, Obdeijn MC, Feitz R, van Rooij IA, van Griethuysen AJ, Klinkenbijl JH. The clinical efficacy and cost effectiveness of the vacuum-assisted closure technique in the management of acute and chronic wounds: a randomized controlled trial. Plast Reconstr Surg 2006;118(02):390-397, discussion 398-400
1. Faculdade de Medicina de Jundiaí, Hospital São
Vicente de Paulo, Jundiaí, SP, Brasil
Endereço para correspondência Felipe Andrade Lopes,, Faculdade de Medicina de Jundiaí, Hospital São Vicente de Paulo, Jundiaí, Jundiaí, SP, Brasil (e-mail: felipe.fmj44@gmail.com; gibanow@gmail.com).
Artigo submetido: 09/09/2023.
Artigo aceito: 29/09/2024.
Conflito de Interesses
Os autores não têm conflito de interesses a declarar.






 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter