

Original Article - Year 2023 - Volume 38 -
Tratamento cirúrgico de ginecomastia grau III com a técnica de cicatriz horizontal e transposição do complexo areolopapilar - "No vertical scar"
Surgical treatment of grade III gynecomastia with the horizontal scar technique and transposition of the nipple-areolar complex - "No vertical scar"
RESUMO
Introdução: A demanda por cirurgia para correção de ginecomastia tem aumentado em função
da grande quantidade de pacientes submetidos a tratamentos bariátricos. A
maioria destes pacientes requerem grande remoção do excesso de pele, tecido
gorduroso e reposicionamento do complexo areolopapilar, assim como adequação
do volume da aréola. O objetivo deste estudo é descrever a técnica de
correção de ginecomastia grau III através de cicatriz horizontal sem
cicatriz vertical, com reposicionamento do complexo areolopapilar.
Método: Estudo prospectivo de 27 pacientes masculinos com diagnóstico de ginecomastia
grau III da classificação de Simon, operados em clínica particular, entre
janeiro de 2013 e agosto de 2020, pela técnica de cicatriz horizontal com
transposição do complexo areolopapilar e sem cicatriz vertical.
Resultados: Foram operados 27 pacientes, num período de 7,5 anos, todos ex-obesos,
submetidos previamente a tratamento de perda de peso. A idade variou de 17 a
74 anos, média etária de 52 anos. O peso das peças removidas variou de 175 a
758 gramas, média de 376 gramas. As complicações foram: 1 caso de hematoma
tardio (3,7%), 1 caso de seroma (3,7%) e 2 casos de cicatriz hipertrófica
(7,4%).
Conclusão: O tratamento cirúrgico da ginecomastia grau III através da técnica de
cicatriz horizontal, sem cicatriz vertical e com reposicionamento do
complexo areolopapilar demonstrou ser efetivo, com baixa morbidade e bons
resultados estéticos.
Palavras-chave: Ginecomastia; Obesidade; Procedimentos cirúrgicos reconstrutivos; Homens; Mama; Técnicas cosméticas
ABSTRACT
Introduction: The demand for surgery to correct gynecomastia has increased due to the many patients undergoing bariatric treatments. Most patients require extensive removal of excess skin, and fatty tissue, repositioning the nipple-areolar complex, and adjusting the areola volume. This study aims to describe the correction technique for grade III gynecomastia using a horizontal scar without a vertical scar, with repositioning of the nipple-areolar complex.
Method: Prospective study of 27 male patients diagnosed with Simon grade III gynecomastia, operated in a private clinic between January 2013 and August 2020, using the horizontal scar technique with transposition of the nipple-areola complex and without a vertical scar.
Results: 27 patients underwent surgery over 7.5 years, all ex-obese, previously submitted to weight loss treatment. Age ranged from 17 to 74 years, mean age of 52 years. The weight of the removed parts ranged from 175 to 758 grams, an average of 376 grams. Complications were 1 case of late hematoma (3.7%), 1 case of seroma (3.7%), and 2 cases of hypertrophic scarring (7.4%).
Conclusion: Surgical treatment of grade III gynecomastia using the horizontal scar technique, without a vertical scar and with repositioning of the nippleareolar complex, proved to be effective, with low morbidity and good aesthetic results.
Keywords: Gynecomastia; Obesity; Reconstructive surgical procedures; Men; Breast; Cosmetic techniques
INTRODUÇÃO
Ginecomastia tem como definição o aumento patológico da mama em homens, podendo estar associado à presença de tecido gorduroso (lipomastia) e/ou excesso de pele1-5. A primeira descrição cirúrgica foi feita por Paulo de Égina (625 d.C.) e as técnicas cirúrgicas mais comuns são a mastectomia subcutânea via areolar associada ou não à lipoaspiração1,5-7.
A classificação utilizada para graduação da ginecomastia foi proposta em 1973 por Simon1:
Grau I - Pequena, sem excesso de pele;
Grau II a - Moderada, sem excesso de pele;
Grau II b - Moderada, com excesso de pele;
Grau III - Grande, com excesso de pele.
A demanda por cirurgia para correção de ginecomastia tem aumentado em função da grande quantidade de pacientes submetidos a tratamentos bariátricos1. A maioria destes pacientes são do grau III da classificação acima citada e requerem grande remoção do excesso de pele, tecido gorduroso e reposicionamento do complexo areolopapilar (CAP), assim como adequação do volume da aréola5.
As técnicas utilizadas para casos avançados de ginecomastia foram, na maioria das vezes, adaptadas das técnicas de mamoplastia redutora em mulheres, o que pode determinar estigmatização do paciente com grandes cicatrizes em “T” invertido, por exemplo5,8.
OBJETIVO
O objetivo deste estudo e descrever a técnica de correção de ginecomastia grau III através de cicatriz horizontal sem cicatriz vertical com reposicionamento do CAP e avaliar sua aplicabilidade, sua morbidade e resultados cirúrgicos.
MÉTODO
Estudo prospectivo de 27 pacientes masculinos com diagnóstico de ginecomastia grau III da classificação de Simon, operados em clínica particular, em Curitiba-PR, entre janeiro de 2013 a agosto de 2020, pela técnica de cicatriz horizontal com reposicionamento (transposição) do CAP e sem cicatriz vertical. Todos os pacientes foram atendidos até o sexto mês de pós-operatório (PO).
Técnica operatória
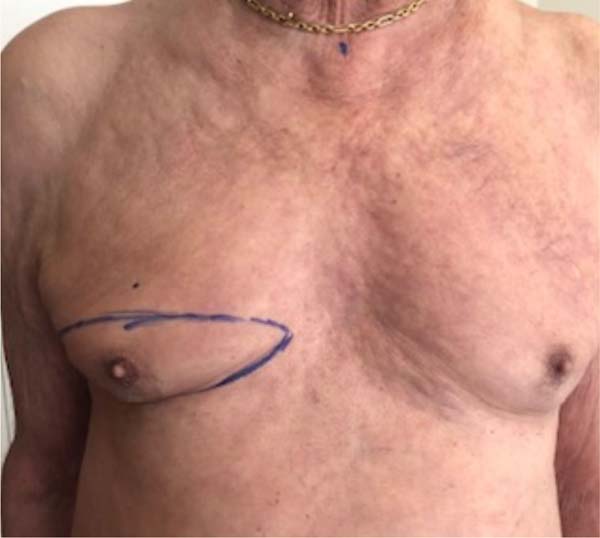
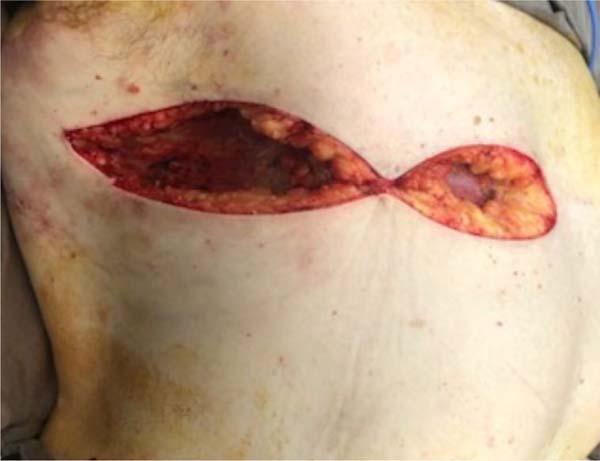
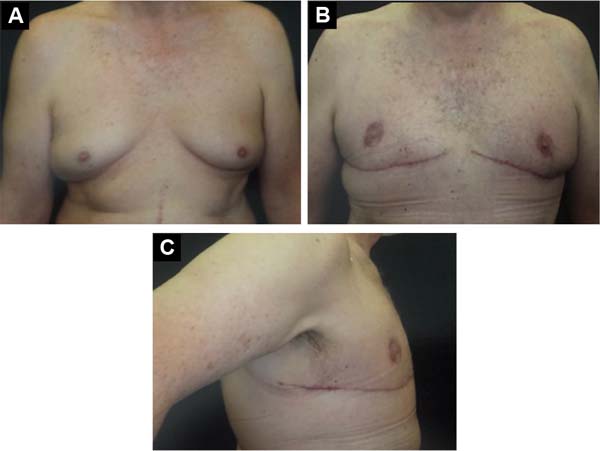
Paciente em posição ortostática; marcação do ponto “A” (ponto de Pitanguy) a 16cm da fúrcula esternal; marcação do sulco submamário (SSM); palpação bidigital do excesso de pele (pele redundante) a ser ressecado na porção superior da mama em forma de fuso transversal (Figuras 1 e 2) que se estende da borda lateral do esterno até a linha axilar anterior, ou posterior, de acordo com a quantidade de pele a ser removida.
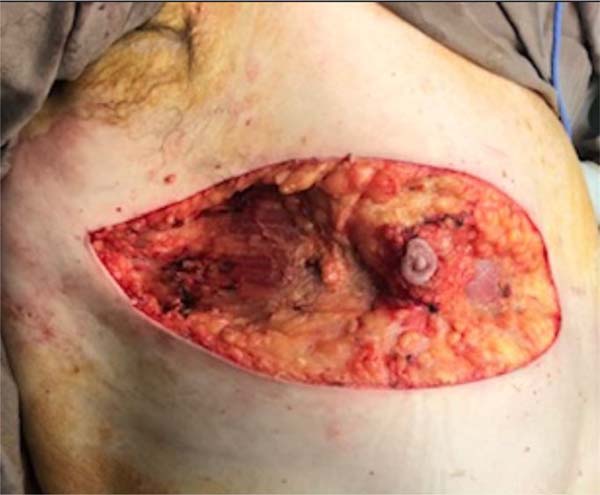
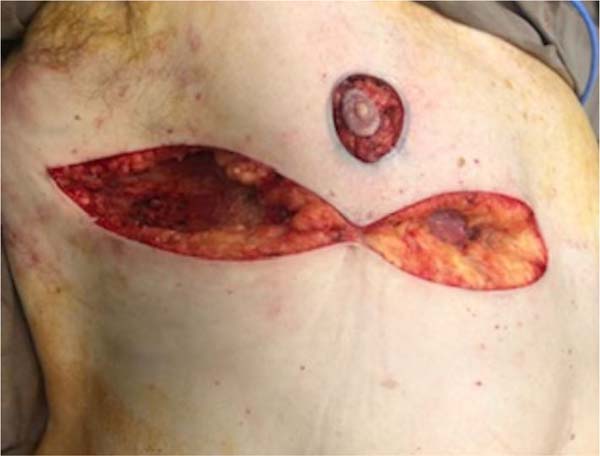
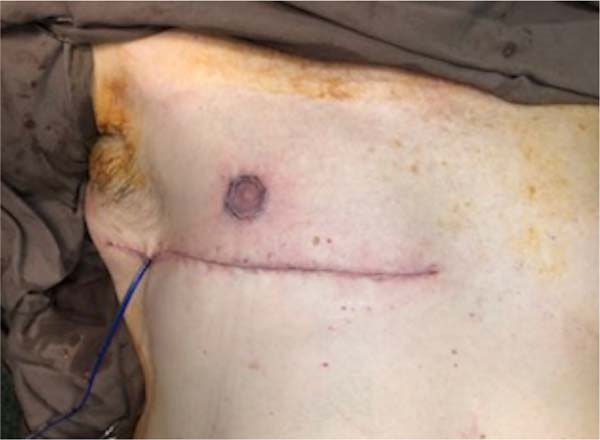
Paciente em decúbito dorsal, uso de 2g de cefazolina endovenosa, sob anestesia geral e local em solução de 1/230.000UI de solução fisiológica e epinefrina + 20ml de ropivacaína. Infiltração de toda a área previamente marcada. Utilização de areolótomo de tamanho pequeno, remoção excesso de pele areolar (Figura 3), manutenção do CAP em pedículo posterior baseado no 4º ramo perfurante intercostal (Figura 4) e remoção de todo excedente tecido glandular e gorduroso em área previamente marcada (fuso transversal). A dimensão do retalho é proporcional ao volume do CAP, 3 x 3cm na base e extensão, podendo chegar até 9cm. Drenagem com suctor 4,8, sutura dos bordos em 3 camadas (Figura 4); posicionamento do CAP no ponto “A” (Figuras 5, 6, 7, 8 e 9).
RESULTADOS
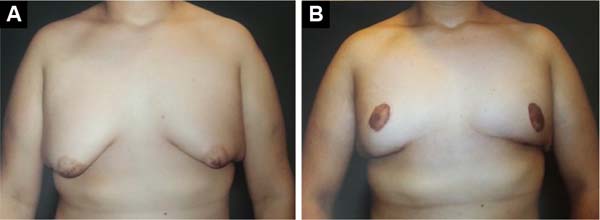
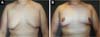
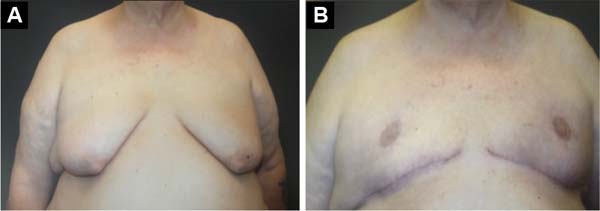
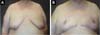
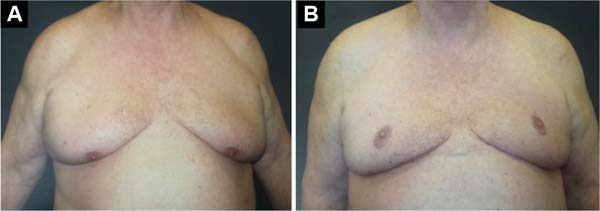
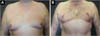
Foram operados 27 pacientes, num período de 7,5 anos, todos ex-obesos, submetidos previamente a tratamento de perda de peso. A idade variando de 17 a 74 anos, média etária de 52 anos. O peso das peças removidas variou de 175 a 758 gramas, média de 376 gramas (Figuras 10, 11, 12, 13 e 14).
As complicações foram:
DISCUSSÃO
Com o aumento da incidência de obesidade nas sociedades ocidentais e o desenvolvimento da cirurgia bariátrica, a incidência de ginecomastia e pseudoginecomastia grau III também aumentou. Pacientes com excesso de peso devem preferencialmente ser tratados com técnicas que permitam a grande remoção de tecidos e que possibilitem o reposicionamento do CAP8. O primeiro relato da técnica de mamoplastia redutora sem cicatriz vertical é creditado a Passot, em 1920. O excesso de tecido foi retirado em cunha apenas do polo inferior da mama9. Essa técnica foi utilizada em casos com hipertrofia mínima e ptose moderada.
As técnicas mais tradicionalmente propostas seriam a mastectomia com enxerto de CAP ou técnicas com uso de retalho de pedículo areolado. Entre elas, pode-se optar pelo pedículo superior, pedículo inferior ou pedículo posteroinferior. O enxerto de CAP é uma técnica simples, porém tem contra si algumas desvantagens como a ausência de sensibilidade do CAP; a chance de não integridade do enxerto com risco de cicatriz patológicas e até de necrose; e principalmente a necessidade de curativos e cuidados especiais na área do enxerto por pelo menos 10 a 14 dias de PO. As técnicas que utilizam o pedículo têm a grande vantagem de manutenção do feixe vásculo nervoso, ou seja, há preservação da sensibilidade tátil do CAP8, repetindo que isso não ocorre nos casos de enxerto do CAP.
A técnica Lalonde de redução das mamas femininas pode ser aplicada ao tratamento do aumento das mamas masculinas em pacientes com alto risco de complicações cicatriciais. Ela oferece uma alternativa às técnicas de redução concêntrica de pele mais amplamente utilizadas10. Kazzazi & Malata10 descrevem este que é o primeiro relato na literatura da aplicação da técnica cirúrgica Lalonde “sem cicatriz vertical” para o tratamento de ginecomastia em pacientes com pele de pigmentação escura.
A cicatriz resultante horizontal, utilizada neste estudo, permite grande ressecção de tecidos redundantes e flácidos, pois pode se estender até a linha axilar posterior ou para o dorso, nos casos em que se associa à dorsoplastia, restaurando a masculinidade do tórax dos homens com posicionamento final da cicatriz no SSM, na transição entre o tórax e o abdômen, o que a torna bastante aceitável esteticamente, e também, de certa forma, dissimulada junto ao SSM.
O estudo de Resende5 e também o de Rocha et al.1 finalizam com cicatriz horizontal no meio da unidade estética do tórax, cicatriz que fica bastante aparente, diferentemente da demonstrada neste estudo. Este estudo tem também, como fator positivo, a ausência de cicatriz vertical (adaptada de técnicas tradicionais de mamoplastia redutoras) que estigmatiza os pacientes com cicatrizes semelhantes às das mulheres. Em nosso meio, Mansur et al.11 descreveram a extensão da cicatriz para o dorso tratando concomitantemente braço, mama e dorso. Evitam-se assim, como nesse estudo, as cicatrizes verticais nas mamas.
A parte superior do tórax, área próxima ao ponto “A”, onde será transposto o CAP, deve ser bastante emagrecida através da remoção de tecido gorduroso na camada lamelar, deixando o retalho bastante fino somente com a camada areolar de gordura, evitando, desta forma, gordura residual nesta região.
A lipectomia aqui realizada é feita com eletrocautério e tesoura. Não usamos a lipoaspiração conforme descrito por Thiénot et al.8, que relataram volume aspirado entre 450 e 800ml de gordura de cada paciente. O peso do tecido removido neste estudo foi semelhante ao da publicação de Thiénot et al., embora no caso do estudo francês o retalho deles seja maior do que o aqui descrito. O retalho inferoposterior é maior que o retalho areolado posterior, que se baseia no “plug flap” descrito por Daher12 e também por Carramaschi et al.13 para reconstrução mamária, que se baseia em vasos perfurantes intercostais. Logo, sendo maior o retalho francês, podia-se imaginar uma remoção tecidual menor no estudo europeu.
Em relação às complicações, esta casuística apresentou valores menores aos da literatura. Um caso de hematoma (3,7%), valor inferior ao de Varma & Henderson14, que foi de 6%, de Maetz et al.15, de 8%, e de Colombo-Benkmann et al.16, 11%. Os dois primeiros estudos citados tinham casuística de 17 e 12 pacientes14,15 menor do que a aqui apresentada, de 27 pacientes. Já Colombo-Benkmann et al.16 fizeram estudo bastante robusto com 100 pacientes, uma grande amostra.
O estudo de Thiénot et al.8 não teve caso algum de hematoma, porém, teve casuística 3 vezes menor do que a aqui apresentada (27 casos). Os autores justificam a ausência de hematoma pelo uso de grande lipoaspiração, previamente à ressecção dos tecidos, o que preservaria os linfáticos e diminuiria a chance de hematoma e seroma. Neste estudo observou-se 1 caso de seroma (3,7%) e 2 casos de cicatrizes hipertróficas ao 6º mês, que foram tratadas com fita de corticoide tópico 12h ao dia por 4 meses, com resolução do problema.
O retalho posterior perfurante do 4º vaso intercostal, como citado anteriormente, foi baseado no retalho em ilha descrito inicialmente para reconstrução mamária12,13. É um retalho fixo na parede do tórax, porém com mobilidade que pode atingir com facilidade o ponto “A”. Nos casos de quadrantectomias superolaterais, Daher12 e Carramaschi et al.13 demonstraram sua segurança e versatilidade. Comparando seu volume com o retalho posteroinferior, ele é bem menor e não apresenta os mesmos riscos de ptose pós-operatória, conforme descrito por Thiénot et al.8, já que largura tem 6cm, a espessura da base tem 8-10cm e a espessura retroareolar tem de 2 a 3cm.
O volume do retalho aqui descrito é de 3 x 3cm na base, podendo estender-se a até 9cm de comprimento. Vale a pena lembrar do pedículo inferior, areolado ou não, descrito por Liacyr Ribeiro em 197315, assemelha-se ao retalho de Thiénot, e teve sua efetividade melhorada com o uso da cinta do músculo peitoral maior, descrita por Milton Daniel em 199315, evitando assim a ptose do retalho no PO15. Ou seja, isso corrobora a preocupação de Thiénot et al.8 com a possibilidade de ptose do retalho em função do seu tamanho e peso.
As principais limitações deste estudo são a ausência de testes de sensibilidade do CAP, o que demonstraria a manutenção da inervação sensitiva; e, também, de exame de arteriografia pré-operatória ou de Doppler arterial transoperatório que evidenciassem os ramos perfurantes da 4ª artéria intercostal.
CONCLUSÃO
O tratamento cirúrgico da ginecomastia grau III através da técnica de cicatriz horizontal, sem cicatriz vertical e com reposicionamento do CAP, demonstrou ser efetivo, pois permite grande e ampla ressecção tecidual, com baixa morbidade e com bons resultados estéticos.
REFERÊNCIAS
1. Rocha PAC, Conte CHR, PuhL RC, Faillace ILR, Rocha RP, Pinto EBS. Gynecomastia grade III - approach with lower pedicle maintenance - case report. Rev Bras Cir Plást. 2019;34(Supl 1):2-3.
2. Johnson RE, Murad MH. Gynecomastia: pathophysiology, evaluation, and management. Mayo Clin Proc. 2009;84(11):1010-5.
3. Steele SR, Martin MJ, Place RJ. Gynecomastia: complications of the subcutaneous mastectomy. Am Surg. 2002;68(2):210-3.
4. Braunstein GD. Gynecomastia. N Engl J Med. 1993;328(7):490-5.
5. Resende JHC. Técnica para correção de ptose mamária masculina pós-grandes emagrecimentos. Rev Bras Cir Plást. 2007;22(1):1-9.
6. Dornelas MT, Machado DC, Gonçalves ALCP, Dornelas MC, Correa MPD, et al. Tratamento cirúrgico da ginecomastia: uma análise criteriosa. Rev Soc Bras Cir Plást. 2010;25(3):470-3.
7. Medeiros MMM. Abordagem cirúrgica para o tratamento da ginecomastia conforme sua classificação. Rev Bras Cir Plást. 2012;27(2):277-82.
8. Thiénot S, Bertheuil N, Carloni R, Méal C, Aillet S, Herlin C, et al. Postero-Inferior Pedicle Surgical Technique for the Treatment of Grade III Gynecomastia. Aesthetic Plast Surg. 2017;41(3):531-41.
9. Rinker B, Thornton BP. Skin-sparing mastectomy and immediate tissue expander breast reconstruction in patients with macromastia using the Passot breast reduction pattern. Ann Plast Surg. 2014;72(6):S158-64.
10. Kazzazi F, Malata CM. Application of the Lalonde (horizontal-only scar) breast reduction technique for correction of gynaecomastia in dark skinned patients. Gland Surg. 2019;8(3):287-93.
11. Mansur AEC, Balbinot P, Colpo PG, Ascenço ASK, Freitas RS. Braquio-dorso-mamoplastia: cirurgia do contorno corporal da região superior do tronco após grandes perdas ponderais. Rev Bras Cir Plást. 2016;31(3):339-46.
12. Daher JC. Breast island flaps. Ann Plast Surg. 1993;30(3):217-23.
13. Carramaschi F, Pinotti JA, Ramos ML. Tratamento conservador do câncer de mama. Rio de Janeiro: Revinter; 2002.
14. Varma SK, Henderson HP. A prospective trial of adrenaline infiltration for controlling bleeding during surgery for gynaecomastia. Br J Plast Surg. 1990;43(5):590-3.
15. Maetz B, Bodin F, Abbou R, Wilk A, Bruant-Rodier C. Prise en charge des séquelles d’amaigrissement au niveau du thorax chez l’homme: technique d’amputation-greffe avec résultante cicatricielle en L [Management of weight loss consequences in the male chest: The amputation grafting technique with a L scar]. Ann Chir Plast Esthet. 2013;58(6):650-7. French.
16. Colombo-Benkmann M, Buse B, Stern J, Herfarth C. Indications for and results of surgical therapy for male gynecomastia. Am J Surg. 1999;178(1):60-3.
1. Clínica Privada, Curitiba, PR,
Brasil
2. Hospital Universitário Cajuru, Pontifícia
Universidade Católica do Paraná, Curitiba, PR, Brasil
3. Pontifícia Universidade Católica do Paraná,
Escola de Medicina, Curitiba, PR, Brasil
Autor correspondente: Lincoln Graça Neto Rua Alferes Angelo Sampaio, 2029, Curitiba, PR, Brasil, CEP: 80420-160, E-mail: lgracaneto@hotmail.com
Artigo submetido: 27/02/2023.
Artigo aceito: 26/05/2023.
Conflitos de interesse: não há.

















 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter