

Case Report - Year 2021 - Volume 36 - Issue 4
Cutis verticis gyrata resection with scalp reconstruction: a case report
Ressecção de cutis verticis gyrata com reconstrução de couro cabeludo: relato de caso
RESUMO
A cutis verticis gyrata é uma moléstia que se caracteriza pela hipertrofia da pele do couro cabeludo, levando à formação de dobras e saculações que se assemelham aos giros do córtex cerebral. Acomete mais comumente o sexo masculino e se desenvolve após a puberdade. Pode ocorrer isoladamente ou em associação com uma variedade de condições e tratamentos subjacentes, incluindo distúrbios neuropsiquiátricos, anormalidades oculares ou condições inflamatórias. O manejo da doença pode incluir desde conduta conservadora com a assepsia correta das áreas de dobras bem como cirurgia, se solicitado por razões psicológicas ou estéticas. O presente estudo tem por objetivo relatar o caso de um paciente adulto com cutis verticis gyrata submetido a tratamento cirúrgico para ressecção completa da lesão, seguida de reconstrução com retalhos cutâneos e realização de enxertias seriadas, juntamente com curativo por pressão negativa a vácuo.
Palavras-chave: Adulto; Anormalidades congênitas; Couro cabeludo; Hipertrofia; Estética; Cirurgia plástica; Aloenxertos; Vácuo.
INTRODUÇÃO
A cutis verticis gyrata (CVG) é uma doença que se caracteriza por crescimento e espessamento excessivo da pele do couro cabeludo, causando formação de sulcos que se assemelham aos giros do córtex cerebral1. Os indivíduos acometidos demonstram dobras visíveis, sulcos ou vincos na superfície da parte superior do couro cabeludo, que podem variar em quantidade entre 2 a 10. Com consistência tipicamente esponjosa/macia, normalmente afeta as regiões parietal e occipital do crânio, porém, em casos mais raros, pode acometer todo o couro cabeludo.
A condição foi relatada pela primeira vez por Jean-Louis-Marc Alibert, em 1837, que a chamou de cutis sulcata. Em 1907, foi nomeada por Paul Gerson Unna que lhe atribuiu outras denominações como síndrome de Robert-Unna, couro cabeludo bulldog, pele corrugada, cutis verticis plicata e pachydermia verticis gyrata. Sua etiologia ainda é desconhecida, o que se sabe é que a condição não é exclusivamente congênita. Existem duas classificações de CVG: primária e secundária2,3.
A forma primária pode ser subdividida em essencial e não essencial. A forma primária essencial não está associada com alteração neurológica e/ou oftalmológica, ocorrendo apenas a formação excessiva de dobras de pele no couro cabeludo3,4; surge na puberdade e exclusivamente em homens; o tipo de herança é incerta. A CVG não essencial corresponde a 0,5% dos pacientes com déficit cognitivo; paralisia cerebral, epilepsia, catarata e amaurose podem estar presentes2.
As formas secundárias de CVG são representadas mais frequentemente por dermopatias, como: paquidermoperiostose, acromegalia, nevo cerebriforme intradérmico, etc. Pode também ser decorrente de uma gama de desordens ou do uso exacerbados de certos fármacos que imitam a acromegalia, nevo melanocítico e processos inflamatórios.
A alopecia pode ocorrer ao longo do tempo em que o couro cabeludo engrossa, embora o cabelo em qualquer sulco permaneça normal.
Em crianças, os casos de CVG, independentemente da sua etiologia, são muito raros, e os poucos relatos devem-se à forma primária não-essencial, associação com síndromes genéticas e casos familiares. Na literatura médica mundial, não existe nenhum relato de uma criança com CVG primária essencial. Devido à raridade (aparente) da doença, as pesquisas permanecem limitadas.
RELATO DE CASO
Paciente masculino A.F.D.S, 30 anos, natural do Rio de Janeiro. Queixava-se da aparência inestética do formato do seu crânio devido às “dobras” que o mesmo apresentava, além da necessidade constante do uso de boné para atenuar o constrangimento que sentia devido aos olhares de terceiros ao caminhar pelas ruas. Informou que procurou outros serviços de cirurgia plástica anteriormente, porém não foi submetido a procedimento cirúrgico por motivos diversos.
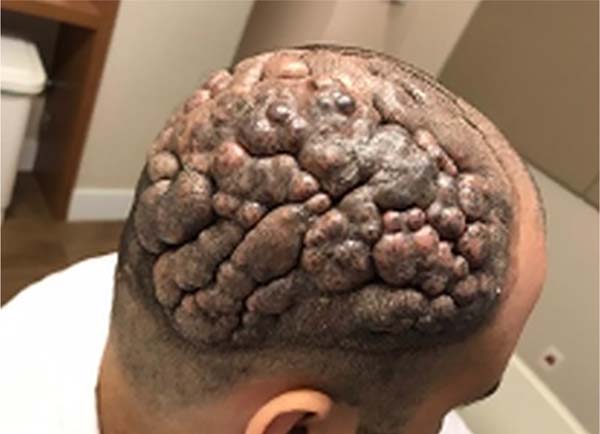
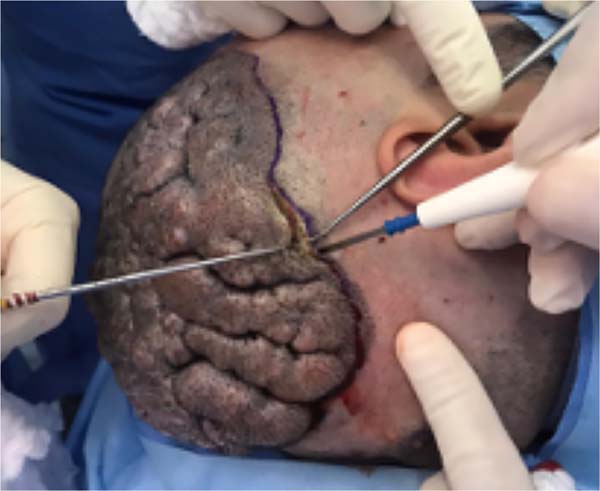
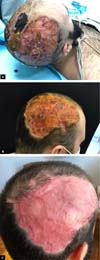
Ao exame físico, durante a palpação observou-se que a região parietal/temporal direita e occipital do crânio apresentava sulcos e hipertrofia de pele encobertos pelo cabelo, respeitando as linhas de implantação capilar (Figura 1).
Paciente não se queixava de dor ou sintomas compressivos. O procedimento cirúrgico foi realizado sob anestesia geral venosa + sedação. Sendo realizada tricotomia de toda cabeça e posterior demarcação da área a ser removida (Figura 2).
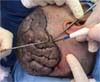
Foi utilizada técnica para ressecção de toda lesão com margem de segurança de 0,5cm tanto na espessura quanto na profundidade. Durante a incisão, observou-se lesão de características bastante heterogêneas, variando o grau de infiltração em calota craniana. Em determinadas áreas da região parietal, se fez necessário a retirada de parte do periósteo.
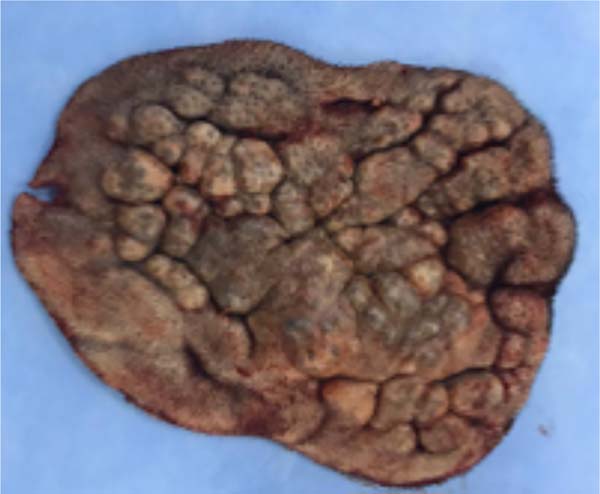
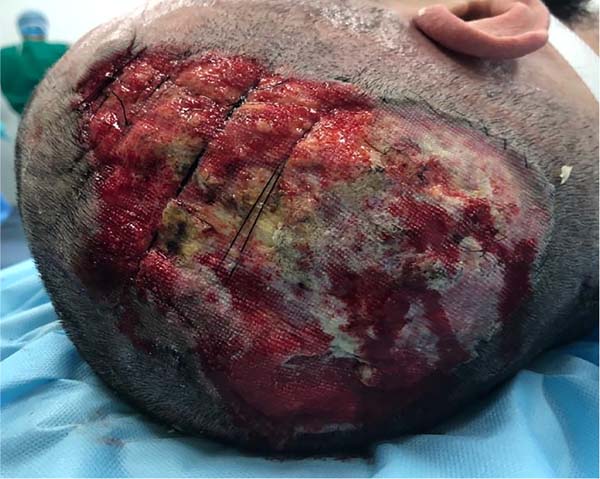
Apesar da dificuldade de hemostasia, a lesão foi excisada por completo e em uma única peça com 15x11cm, sendo o produto da ressecção encaminhado para análise anatomopatológica, sendo confirmada CVG (Figura 3).
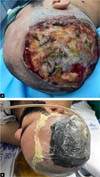
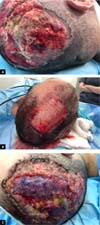
Após a excisão, observou-se grande área de cruenta e de superfície irregular. Em seguida, foi realizado curativo com gaze não aderente de petrolato, uso de terapia por pressão negativa (@VAC), utilização de pasta periestoma para melhor vedação (Figura 4).
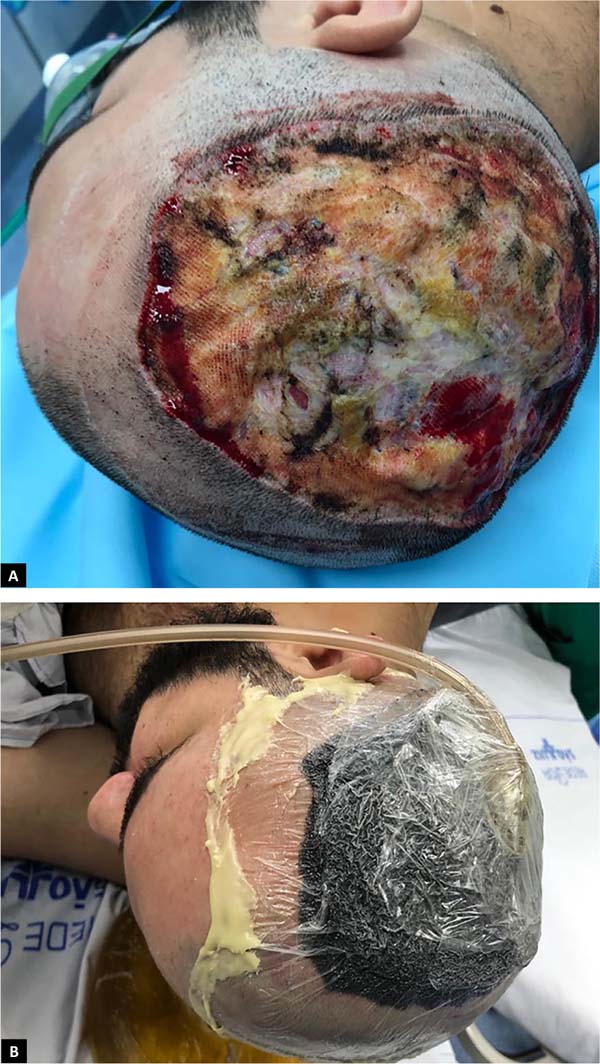
Paciente foi reabordado cirurgicamente no 3° dia pós-operatório, sendo realizada revisão da hemostasia e troca do @VAC, além da realização de tração cutânea com pontos em “U” de fio nylon 3-0 para aproximação dos bordos da ferida (Figura 5).
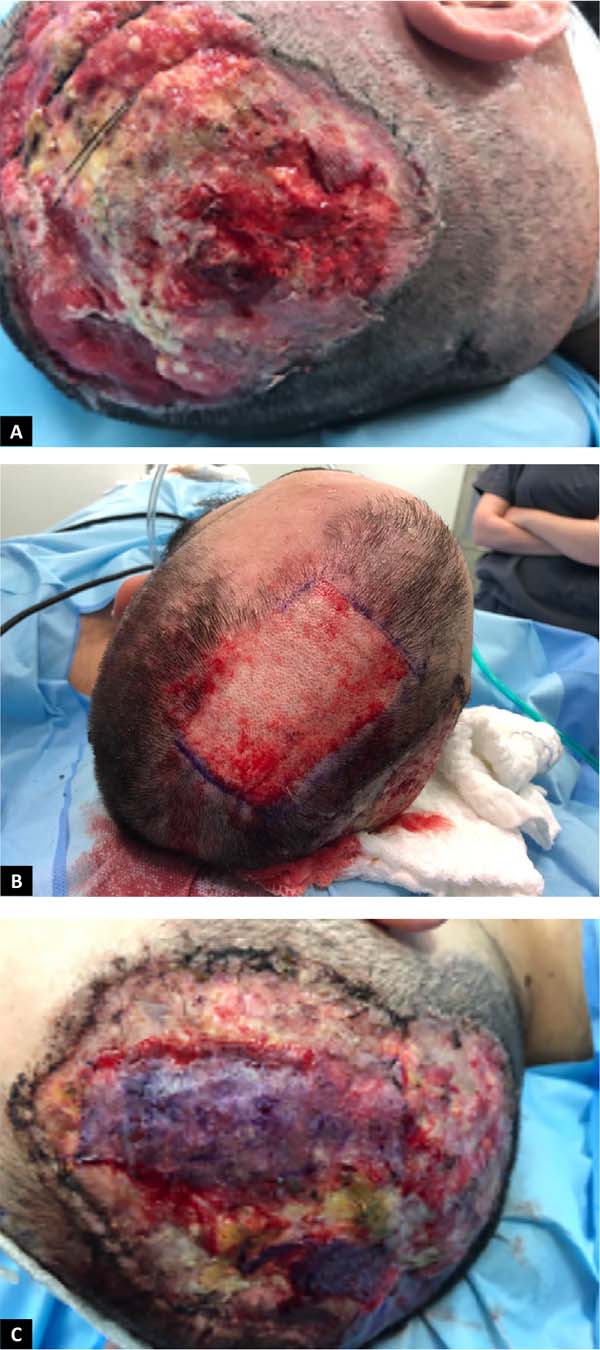
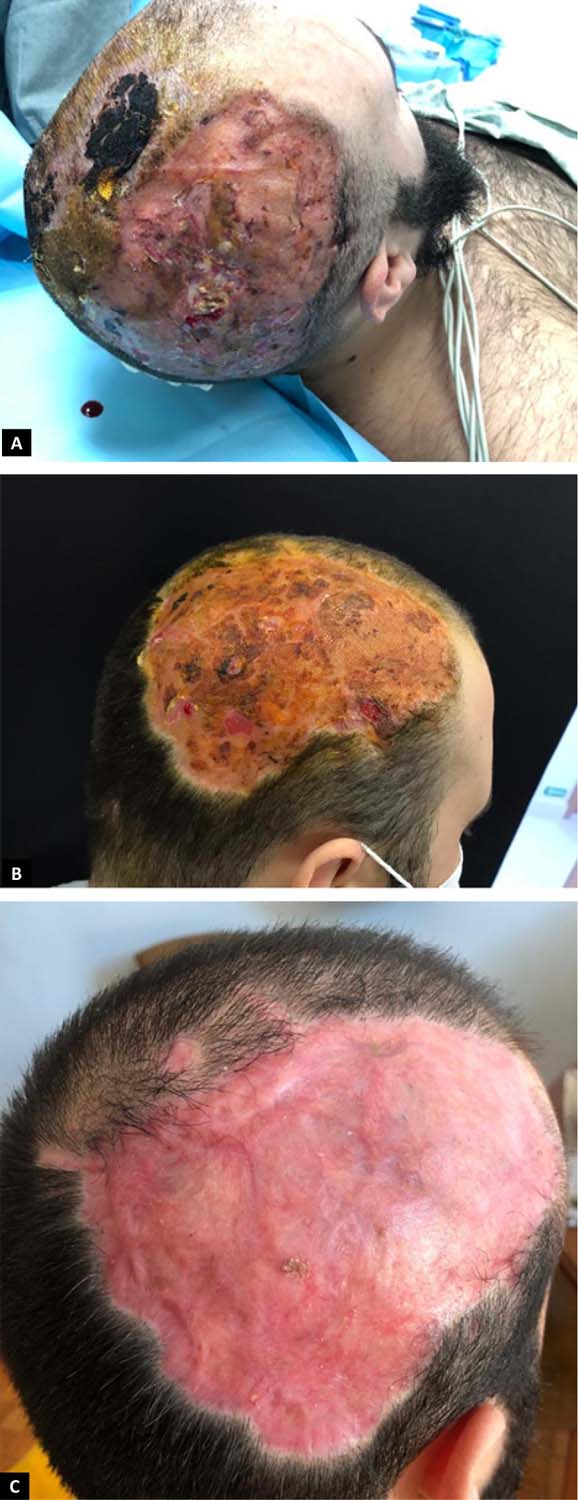
Seguiu-se com essa programação cirúrgica por 3 semanas, realizando-se troca de curativo a vácuo a cada 3-5 dias até obtermos tecido de granulação suficiente em ferida operatória. Dando seguimento, no 21° dia pós-operatório, iniciou-se o processo de enxertia da ferida + confecção de retalhos cutâneos de avanço por rotação da região temporoparietal. As regiões parietal e temporal esquerda foram eleitas áreas doadoras. Utilizando dermátomo elétrico, foi retirado faixas de pele de espessura parcial de 0,4mm desses locais e fixados no leito da ferida com fio prolene 4-0 de agulha atraumática e finalizando com curativo a vácuo. (Figuras 6A, B e C).
Foram necessárias outras 4 cirurgias para terminar de enxertar toda a superfície exposta após a retirada da lesão. Após 11 abordagens cirúrgicas em um período total de 38 dias de internação hospitalar, foi concluída a proposta terapêutica, recebendo o paciente alta médica para acompanhamento ambulatorial (Figuras 7A, B e C - pós-operatório alta hospitalar, 15 dias e 3 meses, respectivamente).
DISCUSSÃO
A CVG é uma entidade rara e de etiologia desconhecida, surgindo muitas vezes após a puberdade, o que sugere estímulo hormonal. É possível que possa ter uma herança autossômica recessiva ou dominante. Afeta com mais frequência o vértex e a região occipital, mas pode acometer todo o couro cabeludo. A verdadeira CVG pode ser idiopática, associada a distúrbios endócrinos (acromegalia, mixedema ou cretinismo) ou a síndromes como: paquidermoperiostose, síndrome de Beare-Stevenson ou síndrome de Turner1.
Na pseudo-CVG temos os seguintes diagnósticos diferenciais: nevo dérmico cerebriforme, mucinose focal, neurofibroma e leucemia cútis. A microscopia óptica estabelece um diagnóstico seguro. O único tratamento possível é a correção cirúrgica.
Apesar do descrito na literatura médica, o paciente não apresentava qualquer alteração fenotípica ou sintomatologia associada, se tratando possivelmente de um caso de CVG essencial primária. O exame anatomopatológico confirmou a suspeita clínica de CVG. O paciente relatava possuir a lesão desde a infância e que o quadro foi progressivo. Apenas na fase adulta, por razões única e exclusivamente estéticas, procurou auxílio profissional, tendo dificuldade em encontrar serviço médico especializado.
Há relatos de casos na literatura médica, onde foi realizado o tratamento da CVG em apenas dois tempos cirúrgicos; onde na primeira cirurgia, utiliza-se expansores teciduais na calota craniana. O preparo prévio da pele com uso de expansores possibilita maior ganho tecidual para o fechamento da ferida operatória após a excisão da CVG. Após 6 meses de expansão (em média), torna-se possível remover a tumoração e fechar área cruenta com técnicas de avançamento de retalhos em um segundo tempo cirúrgico5. Essa técnica requer maior colaboração do paciente e aconselhamento psicológico, haja vista que nem todos aceitam a utilização de expansores teciduais na região da cabeça devido a exposição. Assim, optamos pela não utilização dos expansores em um primeiro momento, a despeito do maior tempo de internação e maior números de cirurgias, acreditamos que as enxertias sequenciadas apresentam um bom resultado estético com baixos índices de complicações.
CONCLUSÃO
A cutis verticis gyrata é uma entidade rara, geralmente abordada em dois tempos cirúrgicos com o uso de expansores teciduais previamente e seguida de cirurgia para ressecção/fechamento da lesão. Contudo, esse caso clínico demonstrou que a CVG pode ser tratada de maneira mais otimizada, com a remoção da tumoração e a realização de enxertias de pele sequenciadas. O manejo correto da ferida aliado à terapia a vácuo por pressão negativa possibilitou um resultado estético aceitável. A despeito do tempo de internação mais prolongado e as múltiplas abordagens cirúrgicas, o paciente ficou satisfeito com sua aparência, ressaltando o mesmo, que seu caso foi resolvido em um período de 38 dias de tratamento. Ressalta-se ainda, que o paciente está em seguimento ambulatorial e em aconselhamento psicológico para decidir se aceita a colocação ou não de expansores teciduais para melhor resultado estético e mitigar a área de alopecia.
REFERÊNCIAS
1. Azulay RD, Azulay DR. Dermatologia. 4ª ed. Rio de Janeiro: Guanabara Koogan; 2006.
2. Dumas P, Chardon VM, Balaguer T, Cardot-Leccia N, Lacour JP, Lebreton E. Primary essential cutis verticis gyrata: case report and literature review. Ann Chir Plast Esthét. 2010 Jun;55(3):243-8. DOI: https://doi.org/10.1016/j.anplas.2009.06.010
3. Radwanski HN, Almeida MWR, Pitanguy I. Primary essential cutis verticis gyrata - a case report. J Plast Reconstr Aesthet Surg. 2009 Nov;62(11):e430-e3. DOI: https://doi.org/10.1016/j.bjps.2008.06.062
4. Yang JJ, Sano DT, Sanchez AP, Tebcherani AJ, Martins SR. Cútis verticis gyrata primária essencial - relato de caso. An Bras Dermatol. 2014;89(2):326-8.
5. Snyder MC, Johnson PJ, Hollins RR. Congenital primary cutis verticis gyrata. Plast Reconstr Surg. 2002 Set;110(3):818-21. DOI: https://doi.org/10.1097/01.PRS.0000019720.50128.7F
1. Hospital Quinta D’Or, Cirurgia
Plástica, Rio de Janeiro, RJ, Brasil.
AMP Análise e/ou interpretação dos dados, Coleta de Dados, Concepção e desenho do estudo, Gerenciamento do Projeto, Investigação, Metodologia, Realização das operações e/ou experimentos, Redação - Preparação do original, Software, Visualização.
MOS Aprovação final do manuscrito, Coleta de Dados, Gerenciamento de Recursos, Gerenciamento do Projeto, Realização das operações e/ou experimentos, Redação - Revisão e Edição, Supervisão, Validação, Visualização.
PRLC Coleta de Dados, Investigação, Realização das operações e/ou experimentos, Supervisão.
BMV Coleta de Dados, Investigação, Realização das operações e/ou experimentos.
LSGC Coleta de Dados, Investigação, Realização das operações e/ou experimentos.
Autor correspondente: Augusto Massaud Pedretti, Rua São Clemente, nº 250 - Botafogo, Rio de Janeiro, RJ, Brasil, CEP 22260-001, E-mail: gutopedretti@yahoo.com.br
Artigo submetido: 12/08/2020.
Artigo aceito: 23/04/2021.
Conflitos de interesse: não há.
Instituição: Hospital Quinta D’Or, Cirurgia Plástica, Rio de Janeiro, RJ, Brasil.




 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter