

Articles - Year 2019 - Volume 34 - (Suppl.3)
Diagnóstico de linfoma não-Hodgkin de órbita após blefaroplastia: relato de caso
RESUMO
O linfoma na~o-Hodgkin é a neoplasia maligna orbitária mais frequente. O subtipo mais comum é o linfoma extranodal da zona marginal do tecido linfoide associado à mucosa (MALT). O prognóstico geralmente é bom, e esta doença é tratada usualmente só com radioterapia. É relatado uma portadora de MALT, descoberto a partir de queixas como a proptose e "bolsões" na pálpebra inferior. A biópsia de gordura orbitária revelou se tratar de um linfoma MALT. Quando são tumores primários, ocorrem com maior frequência na órbita, seguindo-se de conjuntiva, pálpebras, glândula lacrimal e carúncula. Um crescimento anormal na órbita resulta em sintomas que levam à diagnósticos e tratamentos precoces. O quadro clínico, o hemograma e a imunofenotipagem são a principal avaliação diagnóstica. A biópsia da lesão é essencial para o tratamento. Diagnóstico precoce pode resultar em um prognostico excelente. É importante o cirurgião plástico saber fazer um diagnóstico diferencial.
Palavras-chave: Linfoma não-Hodgkin; Linfoma de zona marginal tipo células B; Doenças palpebrais; Neoplasias orbitárias; Blefaroplastia
INTRODUÇÃO
Os linfomas dos anexos oculares constituem cerca de 5 a 15% de todos os linfomas extraganglionares1. O linfoma não-Hodgkin é a neoplasia maligna orbitária mais frequente, sendo responsável por cerca de metade dos casos2. É, igualmente, o elemento mais frequente (67 - 90%) e mais grave do grupo das lesões linfoproliferativas, que inclui a hiperplasia linfoide reativa e a hiperplasia linfoide atípica, formas benignas e intermédia, respectivamente3. Os linfomas de pálpebra têm um prognóstico mais agressivo do que os de órbita ou de conjuntiva4-6.
O subtipo mais frequente é o linfoma extranodal da zona marginal do tecido linfoide associado a mucosa (MALT). O linfoma MALT que se origina das células B representa, aproximadamente, 75% dos linfomas oculares anexais primários7-9. Os lugares mais comuns de linfomas MALT oculares anexais (POML) são a órbita, conjuntiva e aparelho lacrimal.
A maioria dos pacientes (79.6%) com POML são diagnosticados com o estágio I de Ann Arbor, que é comumente tratado com radioterapia, respondendo muito bem o tratamento10. O sistema de estadiamento de Ann Arbor foi desenvolvido em 1971 para o linfoma de Hodgkin (LH). Este sistema identifica os locais de envolvimento anatômico por linfoma e divide os pacientes em quatro categorias, baseado na extensão de disseminação da doença11 (Figura 1). Apesar do linfoma não-Hodgkin (LNH) ter características de disseminação diferentes do LH, com envolvimento frequente de sítios extranodais e crescimento linfático sem contiguidade, o sistema de Ann Arbour modificado por Costwold permanece como método de escolha também no estadiamento do LNH12,13. Ele tem praticamente a mesma função que o estadiamento TNM (Classificação de Tumores Malignos) para tumores sólidos. (tabela 1)
| Estágio | Descrição |
|---|---|
| I | Envolvimento de uma única região de linfonodos ou de um único sítio ou local extranodal (IE) |
| II | Envolvimento de duas ou mais regiões linfonodais no mesmo lado do diafragma, ou envolvimento localizado de um sítio ou órgão linfonodal (IIE) e uma ou mais regiões linfonodais no mesmo lado do diafragma. |
| III | Envolvimento de regiões linfonodais em ambos os lados do diafragma, que pode também estar acompanhado de envolvimento localizado de um órgão ou sítio extranodal (IIIE) do baço (III8) ou ambos (III8E) |
| IV | Envolvimento difuso ou disseminado de um ou mais sítios extranodais distantes. |
O estadiamento depende do local aonde o tecido maligno está localizado (com biópsia, tomografia computadorizada, varredura de gálio e PET-Scan) e sintomas sistêmicos ocasionados pelo linfoma (“Sintomas B”: suor noturno, perda de peso > 10 % ou febre).
Com radioterapia isolada em doses de 34 Gy, é feito um excelente controle local, como também uma boa sobrevida em paciente com estagio I EA (Ann Arbor). Apesar disso, mesmo após doses baixas recomendadas de radiação, em alguns artigos há controvérsias sobre qual é a dose de radiação ótima14,15,16. Radiações acima de 35 Gy levam a complicações tardias, como a formação de catarata ou dermatite17.
O prognóstico destes pacientes com tais linfomas geralmente é bom18, e esta doença é tratada usualmente só com radioterapia. Apesar disso, muitos estudos revelaram uma incidência bastante alta da progressão da doença sistêmica após tratamento bem-sucedido com radioterapia19,20. Jenkins relatou que 47% de 192 pacientes com linfoma orbital MALT desenvolveram recidiva extraorbital após 5 anos21.
É relatado um portador de linfoma da zona marginal extranodal do tecido linfoide associado a mucosa (MALT), descoberto a partir de queixas oftalmológicas, como a proptose, dor e “bolsões” nas pálpebras inferiores.
OBJETIVO
Relatar a dificuldade de diagnóstico num caso de linfoma não-Hodgkin e a importância do tratamento precoce para um prognóstico melhor.
MÉTODO
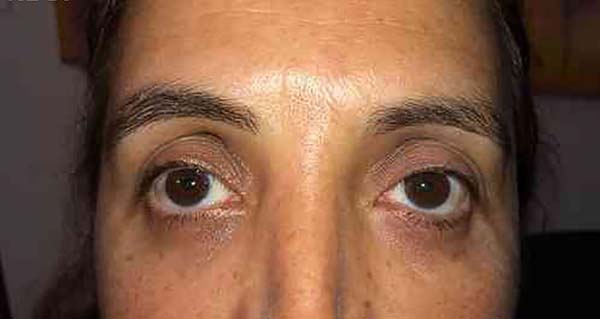
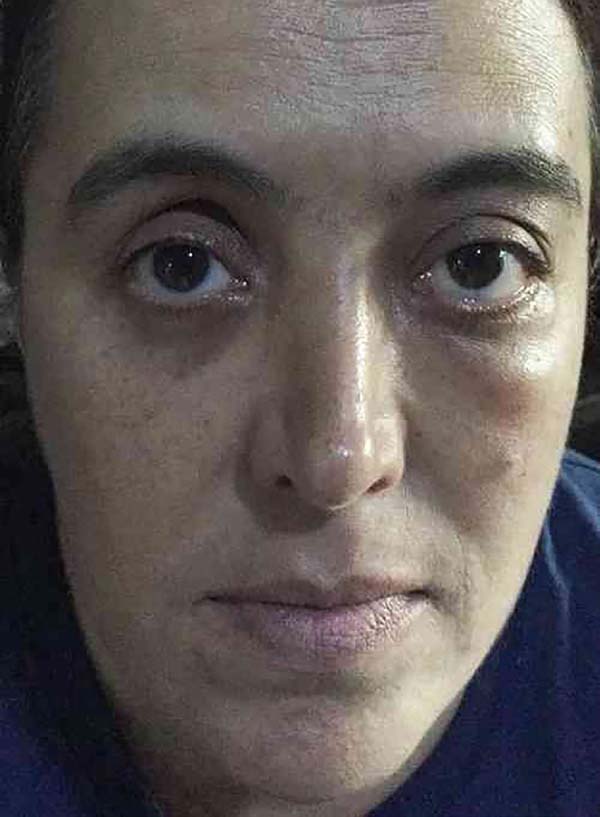
Paciente de 53 anos, feminina, branca, compareceu ao consultório da Clínica Santa Rita no ano de 2017, com queixa de proptose local e de bolsa de gordura proeminente em pálpebra inferior esquerda.
Sem antecedentes oculares e nega queixas sistêmicas associadas.
Ao exame físico, notava-se proptose leve, bolsas de gordura bastante pronunciadas e hiperemia conjuntival (Figura 2). À palpação, as bolsas de gordura tinham consistência fibroelástica e eram indolores.
O hemograma era normal, assim como os hormônios tireoidianos sem alterações.
RESULTADOS
Realizado blefaroplastia superior e na blefaroplastia inferior foi encontrado tumoração em pálpebra esquerda de consistência enrijecida diferente as bolsas de gordura. Retirado tecido para biopsia.
A biópsia de gordura orbitária à esquerda revelou se tratar de linfoma da zona marginal extranodal do tecido linfoide associado a mucosa (MALT), estudo imunohistoquímico: BCL-2+; CD3+; CD20+; CD5+ (Figura 3).
Foi feito PET-CT na qual foi encontrado hipermetabolismo glicolítico em lesão intraconal esquerda com extensão extraconal, compatível com a hipótese diagnóstica.
Pelo acometimento de órbita, sem que houvesse febre, perda de peso e/ou suores noturnos o estadiamento foi estágio I de Ann Arbor.
Realizado radioterapia com dose de 24 Gy (16 x 150 cGy) em órbita esquerda e 30 Gy (+4 x 150 cGy) na lesão com margens com boa evolução do quadro. A paciente teve melhora da proptose, sem xeroftalmia e dermite grau I na área tratada.
Atualmente a paciente encontra-se bem, tendo ocorrido melhora considerável dos sintomas e acompanhamento com o oncologista. Último PET-Scan sem alterações.
DISCUSSÃO
O linfoma primário de órbita é uma doença dos idosos. No caso da paciente é incomum se apresentar nessa faixa etária, porém os sintomas como ptoses, dor, massa palpável e edema orbital são comuns22. A massa orbital na paciente em questão, era evidenciada como “bolsões” de gordura nas pálpebras inferiores, dos quais diferia pela consistência apresentada, sendo muito mais endurecida, embora tenha sido confundido com bolsas e, inclusive, operada.
Quando são tumores primários, ocorrem com maior frequência na órbita, seguindo-se de conjuntiva, pálpebras, glândula lacrimal e carúncula23.
A inexistência de sintomas sistêmicos no momento do exame (febre, perda de peso e/ou suores noturnos) é frequente nos tumores orbitários. A avaliação de 145 casos de linfoma com envolvimento intraocular e de anexos, mostrou que a maioria dos casos corresponde a linfoma MALT ou linfoplasmocítico (36 e 22%, respectivamente)24.
Vários são os parâmetros que influenciam no curso clínico dos portadores de linfoma de anexos, tais como a localização anatômica, o estágio no diagnóstico, o subtipo histológico e a associação com doença sistêmica, havendo outros para os quais estas considerações não foram significativas para determinar o prognóstico do paciente25.
Devido ao pequeno volume da órbita, um crescimento anormal resulta em sintomas que levam a diagnósticos e tratamentos precoces.
Os linfomas da órbita podem ter origem na proliferação monoclonal de linfócitos B ou seus precursores (80%), células T (14%) ou células NK (6%)26, apresentando, frequentemente, malignidade de baixo grau.
Relativamente ao risco de desenvolvimento de linfoma sistêmico após diagnóstico de linfoma primário da orbita, o estudo de Jenkins, et al. 25, objetivou uma taxa de 25% de desenvolvimento de linfoma sistêmico aos 5 anos. Como fatores preditivos de desenvolvimento de doença sistêmica, Jenkins, et al. 25, estabeleceu o acometimento da glândula lacrimal e da pálpebra e o envolvimento orbitário bilateral, conferindo este último um aumento de risco de 2.6x.
Juntamente com o quadro clínico e os dados do hemograma, a imunofenotipagem é a principal avaliação diagnóstica e permite o diagnóstico diferencial com as outras síndromes linfoproliferativas6,27.
A abordagem terapêutica do linfoma da órbita inclui várias opções que dependem de vários fatores relacionados com características do paciente e da neoplasia, tais como o estágio e a localização. A biópsia da lesão é essencial para a confirmação histopatológica do diagnóstico. Se o tumor for de grandes dimensões, pode ser retirada maior porção da lesão, mas a biópsia excisional não é o tratamento de eleição, estando esta reservada para casos de tumores bem delimitados, localizados na órbita anterior e sem outros focos sistêmicos da doença. Nos casos de doença confinada à órbita, a radioterapia é, normalmente a opção tomada, estando relatadas taxas de controle local de 95 a 97%, mesmo com doses baixas (cerca de 26 Gy) como realizado na paciente3. Linfoma extranodal da zona marginal de célula B é um bom candidato para tratamento único com radioterapia1.
Cirurgia não deve ser considerada como tratamento único, porque há obviamente uma alta probabilidade de recidiva local após a cirurgia de acordo com alguns artigos28. A dificuldade da completa ressecção com preservação da função da órbita pode explicar a grande taxa de recidiva29.
CONCLUSÃO
Os linfomas MALT constituem a maioria dos linfomas não-Hodgkin da órbita e dos anexos. Os sintomas são inespecíficos, porém dor, edema e ptoses podem estar presentes na maioria dos pacientes. Diagnóstico precoce com biópsia do local pode resultar em um prognóstico excelente. É importante o cirurgião plástico saber fazer um diagnóstico diferencial de flacidez e excesso de bolsas palpebrais comuns no consultório.
REFERÊNCIAS
1. Sasai K, Yamabe H, Dodo Y, Kashii S, Nagata Y, Hiraoka M. Non-Hodgkin’s lymphoma of the ocular adnexa. Acta Oncol. 2001;40(4):485-90. DOI: 10.1080/02841860121292 DOI: https://doi.org/10.1080/02841860121292
2. Margo CE, Mulla ZD. Malignant tumors of the orbit. Analysis of the Florida Cancer Registry. Ophthalmology. 1998 Jan;105(1):185-90. PMID: 9442797 DOI: https://doi.org/10.1016/S0161-6420(98)92107-8
3. Queirós L, Ribeiro S, Eloy C, Leal V, Falcão-Reis F. Linfomas da Órbita. 12 Anos de Casuística (1997-2009). Oftalmologia. 2012 Jan/Mar;36(1):37-41.
4. Coupland SE, Krause L, Delecluse HJ, et al. Lymphoproliferative lesions of the ocular adnexa. Analysis of 112 cases. Ophthalmology. 1998 Aug;105(8):1430-41. PMID: 9709754 DOI: https://doi.org/10.1016/S0161-6420(98)98024-1
5. Bessell EM, Henk JM, Wright JE, Whitelocke RA. Orbital and conjunctival lymphoma treatment and prognosis. Radiother Oncol. 1988 Dec;13(4):237-44. DOI: https://doi.org/10.1016/0167-8140(88)90218-6
6. Knowles DM, Jakobiec FA, McNally L, Burke JS. Lymphoid hyperplasia and malignant lymphoma occurring in the ocular adnexa (orbit, conjunctiva, and eyelids): a prospective multiparametric analysis of 108 cases during 1977 to 1987. Hum Pathol. 1990 Sep;21(9):959-73. PMID: 2394438 DOI: https://doi.org/10.1016/0046-8177(90)90181-4
7. White WL, Ferry JA, Harris NL, Grove Junior AS. Ocular adnexal lymphoma. A clinicopathologic study with identification of lymphomas of mucosa-associated lymphoid tissue type. Ophthalmology. 1995 Dec;102(12):1994-2006. DOI: https://doi.org/10.1016/S0161-6420(95)30764-6
8. McKelvie PA, McNab A, Francis IC, Fox R, O’Day J. Ocular adnexal lymphoproliferative disease: a series of 73 cases. Clin Exp Ophthalmol. 2001 Dec;29(6):387-93. DOI: https://doi.org/10.1046/j.1442-9071.2001.00450.x
9. Yen MT, Bilyk JR, Wladis EJ, Bradley EA, Mawn LA. Treatments for ocular adnexal lymphoma: a report by the american academy of ophthalmology. Ophthalmology. 2018 Jan;125(1):127-36. DOI: https://doi.org/10.1016/j.ophtha.2017.05.037
10. Desai A, Joag MG, Lekakis L, et al. Long-term course of patients with primary ocular adnexal MALT lymphoma: a large single-institution cohort study. Blood 2017 Jan;129(3):324-32. DOI: https://doi.org/10.1182/blood-2016-05-714584
11. Carbone PP, Kaplan HS, Musshoff K, Smithers DW, Tubiana M. Report of the committee on Hodgkin’s disease staging classification. Cancer Res. 1971 Nov;31(11):1860-1.
12. Lister TA, Crowther D, Sutcliffe SB, Glatstein E, Canellos GP, Young RC, et al. Report of a committee convened to discuss the evaluation and staging of patients with Hodgkin’s disease: Cotswolds meeting. J Clin Oncol. 1989 Nov;7(11):1630-6. DOI: https://doi.org/10.1200/JCO.1989.7.11.1630
13. Armitage JO. Staging non-Hodgkin lymphoma. CA Cancer J Clin. 2005 Nov/Dec;55(6):368-76. PMID: 16282281 DOI: https://doi.org/10.3322/canjclin.55.6.368
14. Goda JS, Gospodarowicz M, Pintilie M, Wells W, Hodgson DC, Sun A, Crump M, Tsang RW. Long-term outcome in localized extranodal mucosa-associated lymphoid tissue lymphomas treated with radiotherapy. Cancer. 2010 Aug;116(1):3815-24. PMID: 20564130 DOI: https://doi.org/10.1002/cncr.25226
15. Goda JS, Le LW, Lapperriere NJ, Millar BA, Payne D, Gospodarowicz MK, Wells W, Hodgson DC, Sun A, Simpson R, Tsang RW. Localized orbital mucosa-associated lymphoma tissue lymphoma managed with primary radiation therapy: efficacy and toxicity. Int J Radiat Oncol Biol Phys. 2011 Nov;81(4):e659-66. PMID: 21640514 DOI: https://doi.org/10.1016/j.ijrobp.2011.03.050
16. Son SH, Choi BO, Kim GW, Yang SW, Hong YS, Choi IB, Kim YS. Primary radiation therapy in patients with localized orbital marginal zone B-cell lymphoma of mucosa-associated lymphoid tissue (MALT Lymphoma). Int J Radiat Oncol Biol Phys. 2010 May;77(1):86-91. PMID: 19632068 DOI: https://doi.org/10.1016/j.ijrobp.2009.04.018
17. Stafford SL, Kozelsky TF, Garrity JA, Kurtin PJ, Leavitt JA, Martenson JA, Habermann TM. Orbital lymphoma: radiotherapy outcome and complications. Radiother Oncol. 2001 May;59(2):139-44. PMID: 11325441 DOI: https://doi.org/10.1016/S0167-8140(00)00328-5
18. Caballi F. Extranodal lymphomas. In: Magrath IT, editor. The non-Hodgkin’s lymphoma, 2nd ed. London, UK: Arnold; 1997. p.1007-27.
19. Bennett CL, Putterman A, Bitran JD, Recant W, Shapiro CM, Karesh J, Kalokhe U. Staging and therapy of orbital lymphomas. Cancer. 1986 Mar;57(6):1204. PMID: 3484664 DOI: https://doi.org/10.1002/1097-0142(19860315)57:6<1204::AID-CNCR2820570624>3.0.CO;2-2
20. Austin-Seymour MM, Donaldson SS, Egbert PR, McDougall IR, Kriss JP. Radiotherapy of lymphoid diseases of the orbit. Int J Radiat Oncol Biol Phys. 1985 Feb;11(2):371-9. DOI: https://doi.org/10.1016/0360-3016(85)90160-9
21. Jenkins C, Rose GE, Bunce C, Wright JE, Cree IA, Plowmann N, Lightman S, Moseley I, Norton A. Histological features of ocular adnexal lymphoma (REAL classification) and their association with patient morbidity and survival. Br J Ophthalmol. 2000 Aug;84(8):907-13. DOI: https://doi.org/10.1136/bjo.84.8.907
22. Knowles DM, Jakobiec FA. Orbital lymphoid neoplasms: A clinicopathologic study of 60 patients. Cancer. 1980 Aug;46(3):576-589. DOI: https://doi.org/10.1002/1097-0142(19800801)46:3<576::AID-CNCR2820460326>3.0.CO;2-D
23. Coupland SE, Krause L, Delecluse HJ, et al. Lymphoproliferative lesions of the ocular adnexa. Analysis of 112 cases. Ophthalmology. 1998;105:1430-41. DOI: https://doi.org/10.1016/S0161-6420(98)98024-1
24. Silva CP, Domingues MA, Schellini SA, Niero L. Linfoma não-Hodgkin de órbita: relato de caso. Arq Bras Oftalmol [Internet]. 2008 Apr; [cited 2019 jul 21]; 71(2):278-81. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27492008000200028 DOI: https://doi.org/10.1590/S0004-27492008000200028
25. Jenkins C, Rose GE, Bunce C, Cree I, Norton A, Plowman PN, Moseley I, Wright JE. Clinical features associated with survival of patients with lymphoma of the ocular adnexa. Eye. 2003 Oct;17(7):809-20. DOI: https://doi.org/10.1038/sj.eye.6700379
26. Stein H. Hodgkin lymphoma: introduction. In: Swerdlow SH, Campo E, Jaffe ES, Harris NL, Pileri SA, Stein H, Thiele J, Vardiman JW, editors. Tumors of haematopoietic and lymphoid tissues. 3rd ed. Lyon: IARC; 2001. p.322.
27. Zucca E, Conconi A, Pedrinis E, et al. Nongastric marginal zone B-cell lymphoma of mucosa-associated lymphoid tissue. Blood. 2003 Apr;101(7):2489-95. PMID: 12456507 DOI: https://doi.org/10.1182/blood-2002-04-1279
28. Esik O, Ikeda H, Mukai K, Kaneko A. A retrospective analysis of different modalities for treatment of primary orbital non-Hodgkin’s lymphomas. Radiother Oncol. 1996 Jan;38(1):13-8. PMID: 8850421 DOI: https://doi.org/10.1016/0167-8140(95)01658-9
29. Eckardt AM, Lemound J, Rana M, Gellrich NC, et al. Orbital lymphoma: diagnostic approach and treatment outcome. World J Surg Oncol. 2013 Mar;11(73):73. Available from: http://www.wjso.com/content/11/1/73 DOI: https://doi.org/10.1186/1477-7819-11-73
1. Serviço de Cirurgia Plástica Dr. Ewaldo Bolivar
de Souza Pinto, Vila Mathias, Santos, SP, Brasil.
2. Hospital Santo Amaro Guarujá, Vila Maia,
Guarujá, SP, Brasil.
3. Clinica Santa Rita Guarujá, Vila Maia, Guarujá,
SP, Brasil.
4. Hospital Municipal de São Vicente, Centro, São
Vicente, SP, Brasil.
Endereço Autor: Linda Mar Parada Roberts Muniz, R. Montenegro, 41, Vila Maia, Guarujá, SP, Brasil. CEP: 11410-040. E-mail: lmparadaroberts@gmail.com








 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter