

Articles - Year 2019 - Volume 34 - (Suppl.3)
Epidermólise bolhosa em recém-nascidos no Hospital de Base Ary Pinheiro: relato de três casos
RESUMO
Introdução: Epidermólise bolhosa é uma desordem genética que promove o desenvolvimento
de bolhas ao trauma mecânico e ao atrito. As alterações fisiopatológicas são
devido às anormalidades estruturais e bioquímicas no colágeno.
Objetivo: Descrever três casos de epidermólise bolhosa e o tratamento realizado pelo
Serviço de Cirurgia Plástica do Hospital de Base.
Método: Entre 2017 e 2018 foram identificados três casos de recém-nascidos. Os
diagnósticos foram feitos entre o 8º e 12º dia de vida, quando os sintomas
foram relatados, sendo iniciado o tratamento após o diagnóstico com o exame
dermatológico.
Resultados: foram realizadas medidas de restrição aos movimentos para evitar trauma e
atrito, curativos com silicone, uso de corticoide tópico e vitamina E.
Discussão: O diagnóstico em recém-nascidos depende principalmente da manifestação dos
sintomas nos primeiros dias de vida e do exame dermatológico.
Conclusão: Observou-se a necessidade de métodos diagnósticos precoces e a utilização de
curativos que previnam e tratem as lesões existentes.
Palavras-chave: Anormalidades da pele; Doenças da pele e do tecido conjuntivo; Epidermólise bolhosa distrófica; Dermatopatias vesiculobolhosas; Mecanismos defensivos e curativos; Epidermólise bolhosa
INTRODUÇÃO
A epidermólise bolhosa consiste em uma patologia rara de desordem genética, que tem como características o desenvolvimento de bolhas ou vesículas ao menor trauma mecânico ou ainda separação tecidual ao atrito. Os pacientes apresentam alterações nas estruturas cutâneas e extra-cutâneas, variando sua profundidade. O acometimento das mucosas ocorre em 10 a 35% dos casos1.
As alterações fisiopatológicas que determinam o aparecimento de bolhas são devido às anormalidades estruturais, bioquímicas da queratina, hemidesmossomos, placas e fibras de ancoragem, e alterações no colágeno da pele2.
A epidermólise bolhosa classifica-se em três grupos principais: epidermólise bolhosa simples, epidermólise bolhosa juncional e epidermólise bolhosa distrófica. A importância da classificação é para determinar o risco de comprometimento mucoso, de desenvolvimento de neoplasias e de morte prematura. Verifica-se que as altas taxas de mortalidade estão diretamente proporcionais ao comprometimento mucoso. É também importante o aconselhamento genético, devido o gene autossômico dominante em algumas formas1,3.
Nas formas distróficas, o defeito genético deve-se à mutação no gene COL7A1, responsável pela codificação do colágeno VII, principal constituinte das fibrilas de ancoragem, que participam na aderência da lâmina densa à derme4.
A epidermólise bolhosa distrófica acomete geralmente os recém-nascidos, manifestando o quadro nos primeiros dias de vida. O quadro varia de um fenótipo mais leve, expresso por bolhas localizadas em pontos de trauma, até o mais grave, em que ocorrem bolhas generalizadas e subsequentemente cicatrização5.
OBJETIVO
Descrever três casos de epidermólise bolhosa no Hospital de Base Ary Pinheiro e demonstrar a aplicabilidade do tratamento realizado pelo Serviço de Residência de Cirurgia Plástica do Hospital de Base Ary Pinheiro, Porto Velho, Rondônia.
MÉTODO
Durante os anos de 2017 e 2018 foram identificados três casos de recém-nascidos no Hospital de Base Ary Pinheiro com quadro clínico de epidermólise bolhosa. Os diagnósticos foram feitos entre o 8º e 12º dia de vida, intervalo no qual os sintomas foram relatados, sendo iniciado o tratamento logo após o diagnóstico com o exame dermatológico. Todos os três casos foram observados em crianças do sexo feminino. Não houve alterações durante o pré-natal. As crianças nasceram com idade gestacional variando entre 39 a 40 semanas e de parto normal.
Na história patológica pregressa e familiar não havia nada digno de nota. Os três casos apresentaram características iniciais clínicas semelhantes, mas evoluções clínicas distintas.
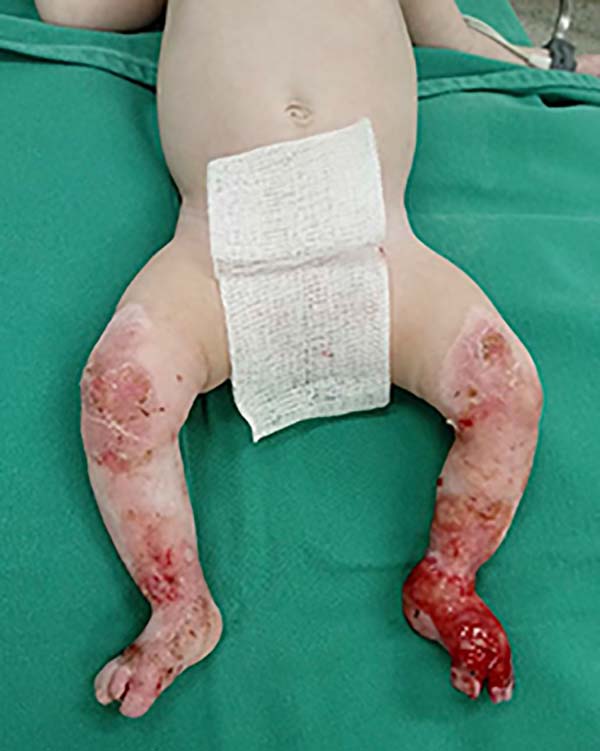
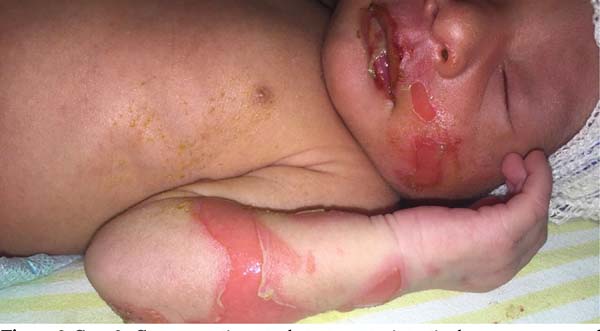
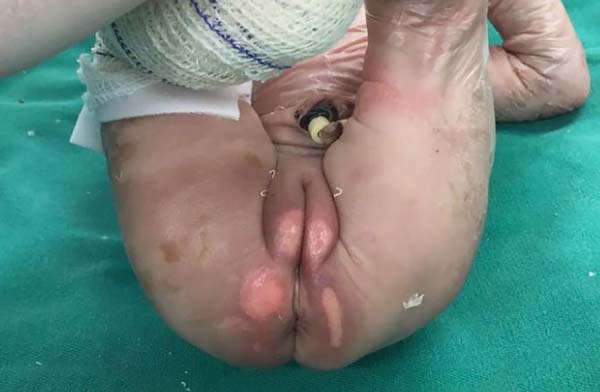
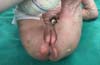
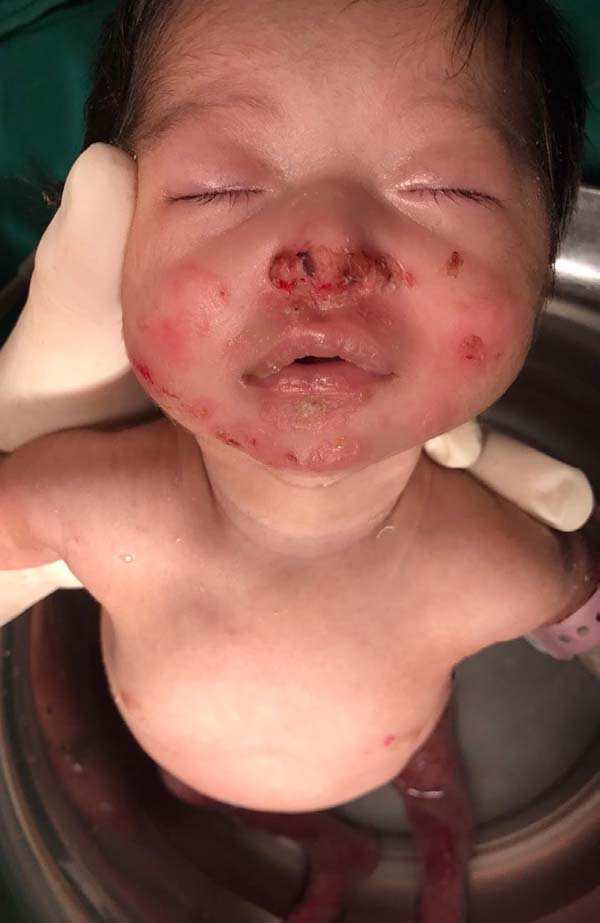
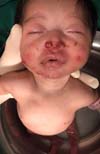
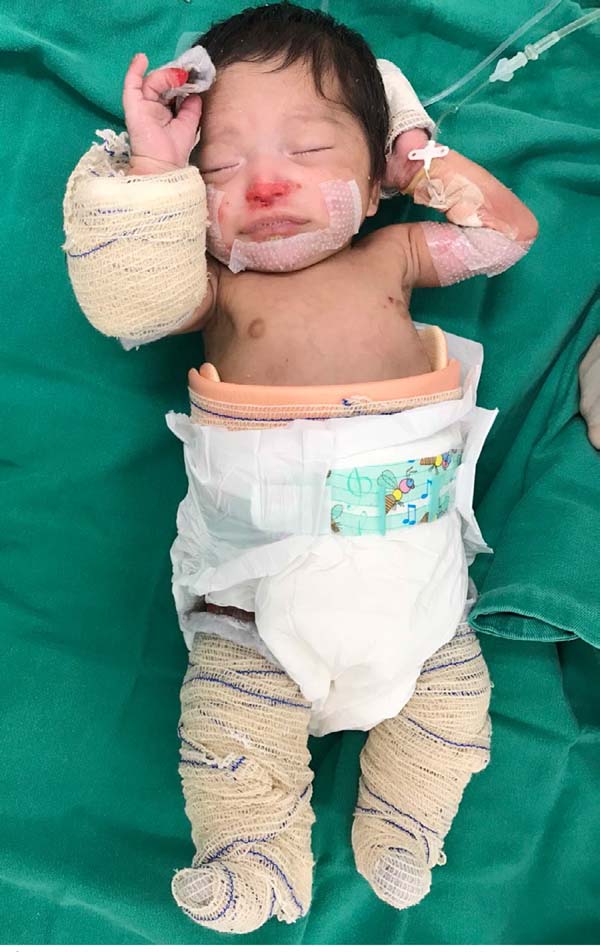
Ao exame dermatológico observou-se bolhas flácidas, algumas já em involução, nos joelhos, dorso dos pés e entre os pododáctilos; máculas hipercrômicas e atróficas nos membros inferiores. Após o exame dermatológico da bolha associado aos dados clínicos, permitiu-se a classificação como epidermólise bolhosa distrófica (Figuras 1, 2, 3, 4 e 5).
Após diagnóstico clínico, os três pacientes foram acompanhados pela equipe da Cirurgia Plástica do Hospital de Base Ary Pinheiro. O tratamento consistiu em medidas preventivas, curativos, uso de corticoide tópico e vitamina E.
Nos três casos relatados, o tratamento proposto foi medidas de contenção e restrição aos movimentos com o objetivo de evitar trauma e atrito entre as demais partes do corpo, e curativos com silicone não adesivo para evitar ou promover qualquer tipo de resposta que determine a formação de bolhas. As trocas foram realizadas em dias alternados, compatível com o que se observa na literatura.
RESULTADOS
Somente dois casos evoluíram para aumento das lesões e disseminação para outras partes do corpo como tronco, dorso, membros superiores, face e trato gastrointestinal como mucosa oral. Esses dois pacientes evoluíram para o óbito com intervalo de 30 a 45 dias após início do tratamento.
No caso das lesões que ficaram restritas somente aos membros inferiores, não atingindo mucosa, foi o único com sobrevida da paciente. A criança recebeu alta com 75 dias com remissão do quadro, sendo atualmente acompanhada ambulatorialmente.
Duas das crianças que apresentaram lesões do sistema digestivo e evoluíram para o óbito, possivelmente aconteceu o que se descreve na literatura, devido a uma piora do estado nutricional com déficit calórico e proteico, e uma piora clínica acentuada.
Em relação aos dados hematológicos, todas as crianças apresentaram quadro associado de anemia. Isto traduz a gravidade da doença, que tem um caráter consumptivo. Os dados são compatíveis com aqueles referidos na literatura. A anemia é causada pela diminuição da absorção intestinal de ferro e de nutrientes, pela perda de sangue das lesões de pele, das mucosas e aquele decorrente das trocas de curativos.
DISCUSSÃO
A epidermólise bolhosa faz parte de um grupo heterogêneo de doenças bolhosas que podem potencialmente representar um risco de morte a recém-nascidos e crianças, além de promover cuidados ao longo da vida. O diagnóstico em recém-nascidos pode ser difícil e depende, principalmente, da manifestação dos sintomas nos primeiros dias de vida e do exame dermatológico. O diagnóstico definitivo é feito por uma combinação de características clínicas, histológicas, por meio de biópsia e teste genético para análise moleculares2,5.
O tipo mais frequente é a epidermólise bolhosa distrófica, geralmente acomete os recém-nascidos. A ausência de outros membros da família afetados nos casos relatados não estabelece, por si só, o modo de transmissão como autossômico recessivo, porque a identificação de pessoas acometidas pode também ser o resultado de uma mutação espontânea ou de penetrância incompleta de uma característica autossômica dominante6,7.
As lesões cutâneas aparecem, em geral, logo ao nascimento, decorrentes do trauma mecânico do parto; menos frequentemente nos primeiros meses de vida6.
O que se preconiza no tratamento da epidermólise bolhosa é o uso de corticoides tópicos como dexametasona, desonida, furoato de mometasona. A pulsoterapia endovenosa com corticoide e a gamaglobulina endovenosa são reservadas para os casos mais graves e refratários. Alguns autores defendem o uso de vitamina E, 800mg/dia, para uma melhor cicatrização da pele e das lesões das mucosas8,9.
As lesões orais costumam ser desencadeadas pelas primeiras mamadas, mas outros pontos do tubo digestivo desenvolvem bolhas espontaneamente. As lesões do trato digestivo são dolorosas, o que impede a manutenção do estado nutricional adequado. Verificou-se através dos vários estudos que a taxa de mortalidade se encontra proporcional ao comprometimento das mucosas10.
No momento, os pacientes com formas graves da epidermólise bolhosa dificilmente alcançam a idade adulta; porém, a sobrevida está relacionada aos cuidados, que devem ter início logo ao nascimento11,12.
CONCLUSÃO
A partir da análise dos três casos, observou-se a necessidade do desenvolvimento de protocolos, de métodos diagnósticos precoces, e da utilização de curativos que previnam e tratem as lesões existentes decorrentes da epidermólise bolhosa. A manutenção do estado nutricional adequado favorece à melhora das lesões, do quadro sistêmico e controle do quadro. O acompanhamento multidisciplinar é necessário para a melhora da qualidade vida dessa criança.
Não há, até o momento, um tratamento curativo da epidermólise bolhosa. O suporte clínico, a prevenção e tratamento de novas bolhas ajuda na prevenção das infecções; retrações e sinéquias; e manutenção do estado nutricional adequado.
REFERÊNCIA
1. Fine JD, Eady RA, Bauer EA, Briggaman RA, Bruckner-Tuderman L, Christiano A, et al. Revised classification system for inherited epidermolysis bullosa: Report of the Second International Consensus Meeting on diagnosis and classification of epidermolysis bullosa. J Am Acad Dermatol. 2000 Jun;42(6):1051-66. PMID: 10827412 DOI: https://doi.org/10.1016/S0190-9622(00)90302-5
2. Fine JD, Eady RA, Bauer EA, Bauer JW, Bruckner-Tuderman L, Heagerty A, et al. The classification of inherited epidermolysis bullosa (EB): Report of the Third International Consensus Meeting on Diagnosis and Classification of EB. J Am Acad Dermatol. 2008 Jun;58(6):931-50. DOI: https://doi.org/10.1016/j.jaad.2008.02.004
3. Zanella RR, Xavier TA, Tebcherani AJ, Aoki V, Sanchez APG. Penfigóide bolhoso no adulto mais jovem: relato de três casos. An Bras Dermatol. 2011;86(2):355-8. DOI: https://doi.org/10.1590/S0365-05962011000200023
4. Sanchez APG, Aoki V. Dermatoses Bolhosas. In: Pires MC, Sittart JAS. Dermatologia na Prática Médica. São Paulo: Roca; 2007. p.369-84.
5. Horn HM, Tidman MJ. The clinical spectrum of dystrophic epidermolysis bullosa. Br J Dermatol. 2002 Feb;146(2):267-74. PMID: 11903238 DOI: https://doi.org/10.1046/j.1365-2133.2002.04607.x
6. Pai S, Marinkovich MP. Epidermolysis bullosa: new and emerging trends. Am J Clin Dermatol. 2002;3(6):371-80. DOI: https://doi.org/10.2165/00128071-200203060-00001
7. Weber F, Bauer JW, Sepp N, Högler W, Salmhofer W, Hintner H, et al. Squamous cell carcinoma in junctional and dystrophic epidermolysis bullosa. Acta Derm Venereol. 2001;81(3):189-92. PMID: 11558875 DOI: https://doi.org/10.1080/000155501750376285
8. Horita SS, et al. Considerações gerais sobre epidermólise bolhosa: relato de caso clínico. JBC J Bras Clin Odonto Integr. 2003 Mai/Jun;7(39):247-249.
9. Benetidis M, Petruzzi M, Favia G, Serpico R. Oro-dental manifestations in Hallopeau-Siemens-type recessive dystrophic epidermolysis bullosa. Clin Exp Dermatol. 2004 Mar;29(2):128-132. DOI: https://doi.org/10.1111/j.1365-2230.2004.01485.x
10. Koda YKL, Assumpção IR, Corradi GA, Pereira LAN. Epidermólise bolhosa distrófica e juncional em crianças. Aspectos do comprometimento nutricional e esofágico. In: XIV Congresso Latinoamericano de Gastroenterologia Pediátrica e Nutrição. Córdoba; 2001.
11. Gardella R, Zoppi N, Zabrugo G, Barlati S, Colombi M. Different phenotypesin recessive dystrophic epidermolysis bullosa patients sharing the same mutation in compound heterozygosity with two novel mutations in the type VII collagen gene. Br J Dermatol. 2002 Sep;147(3):450-7. DOI: https://doi.org/10.1046/j.1365-2133.2002.04914.x
12. McGrath JA, Ishida-Yamamoto A, O’Gradhy A, Leight IM, Eady RA. Structural variations in anchoring fibrils in dystrophic epidermolysis bullosa: correlation with type VII collagen expression. J Invest Dermatol. 1993 Apr;100(4):366-72. DOI: https://doi.org/10.1111/1523-1747.ep12471830
1. Hospital de Base Dr. Ary Pinheiro, Industrial,
Porto Velho, RO, Brasil.
2. Universidade Federal de Rondônia, Olaria, Porto
Velho, RO, Brasil.
Endereço Autor: Hugo Rogerio Nunes Filho, Avenida Chiquilito Erse, 5064, Nova Esperança Porto Velho, Ro, Brasil. CEP 76821-510 . E-mail: hugoroger1@hotmail.com




 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter