

Articles - Year 2019 - Volume 34 - (Suppl.3)
Transplante de linfonodo inguinal associado a retalho abdominal livre, para tratamento de linfedema no membro superior e reconstrução mamária tardia
RESUMO
A principal causa de linfedema no membro superior é o tratamento do câncer de mama. Dentre as modalidades cirúrgicas para o tratamento do linfedema temos a transferência de cadeias linfáticas vascularizadas para o local afetado. O objetivo deste trabalho é demonstrar a técnica modificada de reconstrução mamária tardia, utilizando os retalhos msTRAM e DIEP, com transplante de linfonodo da região inguinal no serviço de Cirurgia Plástica Reparadora do Hospital Erasto Gaertner. No período de junho de 2016 a fevereiro de 2019, 5 pacientes foram submetidas à reconstrução tardia de mama com retalho abdominal livre associado à transferência de cadeira linfonodal inguinal com melhora dos sintomas e redução da circunferência do membro afetado. O transplante autólogo de linfonodos da região inguinal para a axila pode melhorar a drenagem linfática da área afetada e é uma técnica segura para ser realizada juntamente com a reconstrução microvascular de mama, utilizando retalhos abdominais.
Palavras-chave: Linfedema; Neoplasias da mama; Microcirurgia
INTRODUÇÃO
O linfedema é caracterizado pelo aumento do volume tecidual secundário ao acúmulo de líquido intersticial, devido à obstrução na drenagem pelo sistema linfático. Pode estar associado a diversos sintomas como dor, desconforto, limitação da mobilidade e infecções recorrentes. Quanto as causas, é dividido em primário ou secundário1,2. Dentre as causas de linfedema secundário, uma das mais comuns é a relacionada ao tratamento de neoplasias. Especificamente com relação ao câncer de mama, estudos de metanálise e revisão sistemática indicam que esta condição pode ocorrer em até 5,6% dos pacientes submetidos à biopsia de linfonodo sentinela e 19,9% daqueles submetidos à linfadenectomia3. Tendo em vista que a incidência estimada de câncer de mama em mulheres brasileiras, para o ano de 2018, é de 59.700 casos novos, e que a incidência geral estimada de linfedema em pacientes tratadas é aproximadamente 21,4%, pode-se esperar em torno de 12.700 novos casos de linfedema2,4.
As modalidades de tratamento para o linfedema incluem intervenções cirúrgicas, como lipoaspiração, transplante de linfonodos e anastomoses linfáticovenulares5,6. No entanto, a primeira linha de tratamento ainda é conservadora, incluindo fisioterapia e drenagem linfática manual, que na maioria das vezes falha em resolver os sintomas e melhorar a qualidade de vida do paciente7.
O transplante de linfonodos consiste na transferência de cadeias linfáticas vascularizadas para locais afetados com o intuito de restaurar a drenagem linfática. Seu mecanismo de ação exato ainda não foi definido, mas existem duas principais teorias: os linfonodos transplantados produziriam fatores de crescimento locais, estimulando a neolinfagiogênese; ou atuariam como “esponjas”, absorvendo o fluido linfático intersticial e transferindo-o para a circulação sistêmica8.
OBJETIVO
O objetivo deste trabalho é demonstrar a técnica modificada de reconstrução mamária tardia, utilizando os retalhos msTRAM e DIEP, com transplante de linfonodo da região inguinal e relatar a experiência do serviço de Cirurgia Plástica Reparadora do Hospital Erasto Gaertner com o tratamento cirúrgico do linfedema de membro superior através desta técnica.
MÉTODO
Foram incluídas no estudo pacientes do gênero feminino, com idade superior a 18 anos e diagnóstico de linfedema de membro superior secundário ao tratamento do câncer de mama. O diagnóstico da dificuldade de drenagem linfática foi estabelecido como uma diferença maior que 2cm na circunferência dos membros superiores (medido 10cm abaixo da prega cubital), associado a sintomas como dor, sensação de peso ou fadiga local.
Foram excluídos pacientes com infecção aguda, feridas abertas, trauma ou trombose em membro superior; neoplasia em atividade ou recorrente; em vigência de quimioterapia ou radioterapia.
A funcionalidade dos vasos linfáticos foi avaliada por linfocintilografia antes da cirurgia, injetando-se contraste entre o 1º e 2º dedos de ambas as mãos, e depois foram tiradas imagens sequenciais do membro.
Os linfonodos responsáveis pela drenagem dos membros inferiores também foram estudados através da linfocintilografia no dia anterior da cirurgia. A marcação desses linfonodos permitiu, com auxílio GAMA PROBE (aparelho portátil composto de sonda de detecção e sistema de registro digital da radiação gama), sua identificação e preservação durante a cirurgia evitando, assim, morbidade na área doadora.
Os linfonodos ilíacos superficiais, localizados em volta da veia ilíaca circunflexa superficial, drenam principalmente a parede abdominal2 e, por isso, são a cadeia linfonodal de escolha para o procedimento.
Técnica cirúrgica
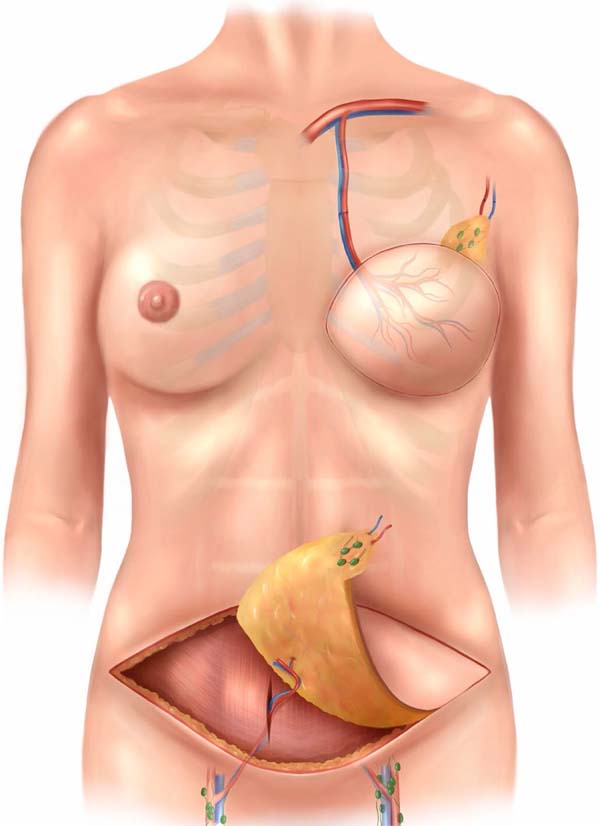
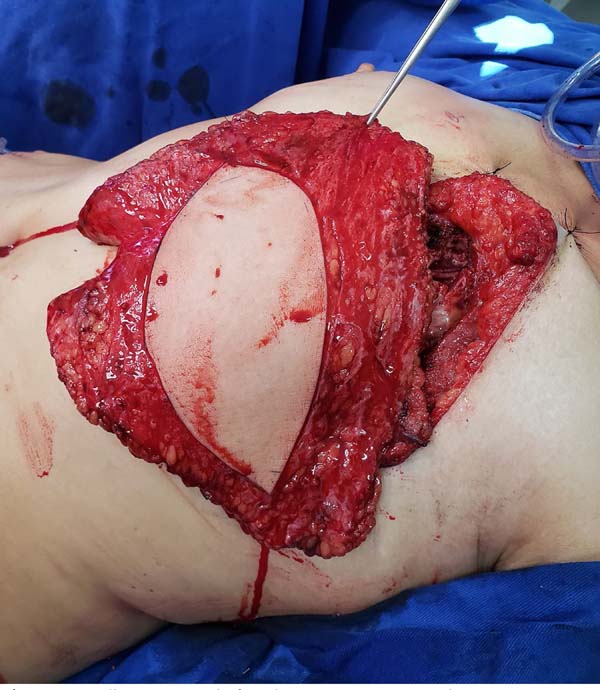
O tipo de retalho (DIEP ou msTRAM) foi escolhido de acordo com a localização, tamanho e número de perfurantes da parede abdominal, do lado contralateral da reconstrução, tendo os vasos epigástricos inferiores como pedículo. A opção de utilizar o hemiabdome contralateral se deve ao fato de que, ao girar o retalho 180º, o pedículo fica naturalmente orientado para porção medial do hemitórax (próximo aos vasos receptores mamários internos) e a cadeia de linfonodos fica na porção lateral superior, próximo à axila.
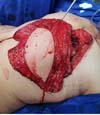
O retalho dermomuscular (DIEP ou msTRAM) foi dissecado e levantado em bloco juntamente com a área doadora de linfonodos (região dos vasos ilíacos circunflexos superficiais) (Figura 1). Para a visualização dos linfonodos foi injetado o corante Azul Patente intradérmico logo acima da crista ilíaca, e foram selecionados os linfonodos que absorviam o corante e não tinham ligações diretas com o membro inferior, ou seja, aqueles que não captavam o radioisótopo pelo GAMA PROBE (dupla marcação) (Figura 2). Este procedimento tem como objetivo principal evitar uma das mais temidas complicações dos transplantes de linfonodos: o linfedema da área doadora.
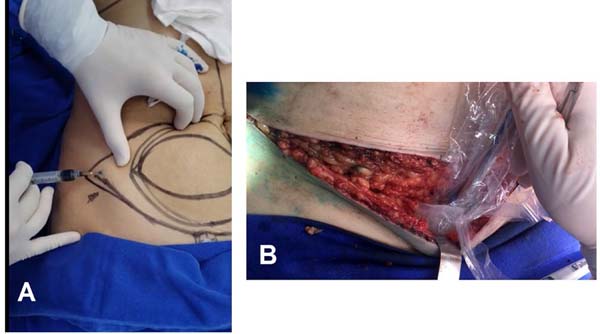
Na região receptora todo o tecido fibroso e avascular da cirurgia prévia foi dissecado e ressecado, possibilitando a transferência do tecido sadio e com capacidade de regeneração para a área. O vaso receptor do retalho livre foi a artéria mamária interna (Figura 3). O uso deste vaso tem várias vantagens, apresenta uma facilidade de manuseio, local consistente, localização central, e adequada orientação do pedículo. Além disso, sacrificar a artéria toracodorsal, que foi amplamente utilizada no surgimento desta técnica, pode se tornar um problema se for necessária a realização do retalho grande dorsal no futuro.
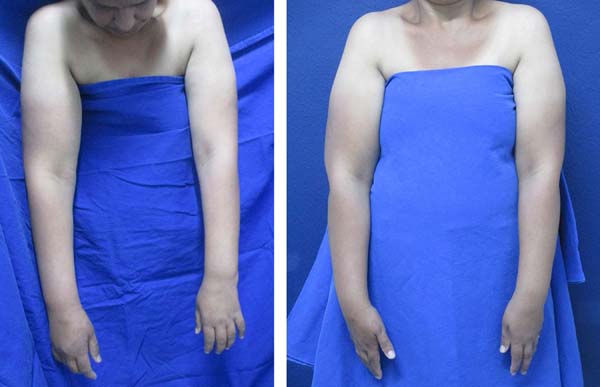
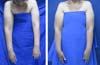
No pós-operatório as pacientes foram avaliadas através da aferição da circunferência do membro superior afetado. A seguir os dados foram comparados com as medidas no pré-operatório.
RESULTADOS
No período de junho de 2016 a fevereiro de 2019, cinco pacientes foram submetidas à reconstrução tardia de mama com retalho abdominal livre, associado à transferência de cadeira linfonodal inguinal para o tratamento do linfedema no membro superior.
Os dados referentes a idade, IMC pré-operatório, histórico de esvaziamento axilar, radioterapia e tempo de linfedema estão listados na Tabela 1.
| Idade | IMC (kg/m2) | Esvaziamento Axilar | Radioterapia Adjuvante | Tempo de Linfedema | Membro Afetado | |
|---|---|---|---|---|---|---|
| J.P.P.B. | 41 anos | 27,9 | Níveis I, II e III | Sim | 2 anos | Direito |
| M.A.R. | 51 anos | 24.7 | Níveis I, II e III | Sim | 2 anos | Esquerdo |
| A.P.B. | 61 anos | 34.8 | Níveis I, II e III | Não | 4 anos | Esquerdo |
| M.R.R. | 60 anos | 23.43 | Níveis I, II e III | Não | 6 anos | Direito |
| R.A.G. | 57 anos | 31.2 | Níveis I, II e III | Sim | 4 anos | Esquerdo |
Todas as pacientes obtiveram sucesso na transferência do retalho e apresentaram diminuição da circunferência do membro afetado, assim como melhora dos sintomas relacionados ao linfedema (Tabela 2 e Figura 4).
| Cirunferência braço pré-operatório | Cirunferência braço pós-operatório | Redução percentual (%) | |
|---|---|---|---|
| J.P.P.B. | 37 cm | 35,5 cm | - 4,05% |
| M.A.R. | 30,5 cm | 26,5 cm | - 13,1% |
| A.P.B. | 43 cm | 41,5 cm | - 3,48% |
| M.R.R. | 35 cm | 32 cm | - 8,6% |
| R.A.G | 35,5 cm | 32 cm | - 9,85% |
DISCUSSÃO
O mecanismo exato de ação do transplante de linfonodos ainda é obscuro. Algumas evidências apontam para o aumento na produção local de fatores de crescimento (principalmente o VEGF-C - fator de crescimento do endotélio vascular C) que induziria a neolinfagiogênese, conectando os canais linfáticos obstruídos aos linfonodos transplantados9. Este mecanismo talvez explique o motivo deste tratamento parecer menos efetivo em pacientes com linfedema de longa data, onde os vasos linfáticos do membro afetado não são funcionais.
Outros autores encontraram evidências de que os próprios linfonodos podem absorver o fluido extracelular próximo e devolvê-lo para circulação sistêmica10. Tendo em mente este mecanismo, talvez alguns pacientes com linfedema tenham maior benefício em receber o transplante de linfonodos nas extremidades dos membros afetados (como punho ou tornozelo), já que é nestes locais que ocorre maior acúmulo de líquido, pela ação da gravidade.
Outro ponto importante é como os linfonodos transplantados transferem o fluído absorvido para a circulação sistêmica. Uma hipótese é que os linfáticos eferentes do retalho se conectem com o sistema linfático local. Outro possível mecanismo é que o líquido absorvido seja transferido diretamente para circulação sistêmica pelas comunicações linfáticas venosas dentro do linfonodo11.
Mais estudos são necessários para compreender o mecanismo fisiológico para a melhora do linfedema nestes pacientes. O mais provável é que todos estes mecanismos propostos atuem simultaneamente, em maior ou menor grau, contribuindo para a melhora dos sintomas.
Por se tratar de uma técnica relativamente recente, ainda existem poucos estudos avaliando os resultados do transplante de linfonodos. Existem dois principais indicadores avaliados: medidas de circunferência dos membros12 e medidas de qualidade de vida13. A vantagem de avaliar mudanças no volume dos membros é que este é um dado objetivo e facilmente avaliado, mas nem sempre reflete uma melhora nos sintomas. A avaliação da qualidade de vida é interessante, pois mesmo pacientes sem uma grande redução nas medidas do membro, podem ter uma melhora significativa nos sintomas.
Com relação a técnica descrita neste estudo, uma das principais vantagens é a possibilidade de realizar a reconstrução da mama e o tratamento do linfedema em um único procedimento. Além disso, já está bem estabelecido na literatura que a reconstrução de mama com retalho abdominal é o padrão ouro em termo de qualidade de vida14. Uma desvantagem é o risco de linfedema da área receptora, e é por isso que a dupla marcação é importante, como já demonstrado em outros estudos15. Outra desvantagem é o aumento do tempo cirúrgico, mas provavelmente esse aumento é pequeno e não traz maiores consequências para os pacientes.
Um viés na avaliação destes pacientes pode ser devido à melhora dos sintomas do linfedema apenas pela liberação das cicatrizes. Em um estudo avaliando a qualidade de vida após transplante de linfonodos, foi descrito o caso de uma paciente que sofreu a perda total do retalho, mas mesmo assim apresentou melhora nos sintomas de linfedema13. Outro viés importante é que pode ser difícil separar a melhora da qualidade de vida pelo transplante de linfonodos, da melhora causada pela reconstrução da mama.
Nesta casuística, não realizamos a anastomose dos vasos circunflexos ilíacos superficiais ou epigástricos superficiais na axila, como descrito em outros estudos. No intraoperatório, pudemos observar a viabilidade do retalho de linfonodos após realizar apenas as anastomoses dos vasos epigástricos inferiores. Caso a viabilidade seja duvidosa, seria prudente realizar estas anastomoses.
CONCLUSÃO
O transplante autólogo de linfonodos da região inguinal para a axila pode melhorar a drenagem linfática da área afetada, e é uma técnica segura para ser realizada juntamente com a reconstrução microvascular de mama, utilizando retalhos abdominais.
REFERÊNCIAS
1. Keeley V. Advances in understanding and management of lymphedema. Curr Opin Support Palliat Care. 2017 Dec;11(4):355-360. DOI: 10.1097/SPC.0000000000000311 DOI: https://doi.org/10.1097/SPC.0000000000000311
2. Warren AG, Brorson H, Borud LJ, Slavin SA. Lymphedema: a comprehensive review. Ann Plast Surg. 2007 Oct;59(4):464-72. PMID: 17901744 DOI: https://doi.org/10.1097/01.sap.0000257149.42922.7e
3. Disipio T, Rye S, Newman B, Hayes S. Incidence of unilateral arm lymphedema after breast cancer: a systematic review and meta-analysis. Lancet Oncol. 2013 May;14(6):500-15.
4. Ministério da Saúde (BR). Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA). Estimativa 2018 - Incidência de Câncer no Brasil. Rio de Janeiro (RJ): INCA; 2018; [acesso em 27 jul 2018]. Disponível em: http://www.inca.gov.br/estimativa/2018/estimativa-2018.pdf
5. Leung N, Furniss D, Giele H. Modern surgical management of breast cancer therapyrelated upper limb and breast lymphoedema. Maturitas. 2015 Apr;80(4):384-90. DOI: https://doi.org/10.1016/j.maturitas.2015.01.012
6. Suami H, Chang DW. Overview of surgical treatments for breast cancer-related lymphedema. Plast Reconstr Surg. 2010 Dec;126(6):1853-63. PMID: 21124127 DOI: https://doi.org/10.1097/PRS.0b013e3181f44658
7. Harris SR, Hugi MR, Olivotto IA, et al. Clinical practice guidelines for the care and treatment of breast cancer: 11. Lymphedema. CMAJ. 2001 Jan;164(2):191-9. PMID: 11332311
8. Pappalardo M, Patel K, Cheng MH. Vascularized lymph node transfer for treatment of extremity lymphedema: An overview of current controversies regarding donor sites, recipient sites and outcomes. J Surg Oncol. 2018 Jun;117(7):1420-31. DOI: https://doi.org/10.1002/jso.25034
9. Saaristo AM, Niemi TS, Viitanen TP, Tervala TV, Hartiala P, Suominen EA. Microvascular breast reconstruction and lymph node transfer for postmastectomy lymphedema patients. Ann Surg. 2012 Mar;255(3):468-73. PMID: 22233832 DOI: https://doi.org/10.1097/SLA.0b013e3182426757
10. Cheng MH, Huang JJ, Wu CW, et al. The mechanism of vascularized lymph node transfer for lymphedema: natural lymphaticovenous drainage. Plast Reconstr Surg. 2014 Feb;133(2):192e-8e. PMID: 24469190 DOI: https://doi.org/10.1097/01.prs.0000437257.78327.5b
11. Ito R, Suami H. Overview of lymph node transfer for lymphedema treatment. Plast Reconstr Surg. 2014 Sep;134(3):548-56. PMID: 25158711 DOI: https://doi.org/10.1097/PRS.0000000000000383
12. Tzou CH, Meng S, Ines T, et al. Surgical anatomy of the vascularized submental lymph node flap: anatomic study of correlation of submental artery perforators and quantity of submental lymph node. J Surg Oncol. 2017 Jan;115(1):54-9. DOI: https://doi.org/10.1002/jso.24336
13. Brucker B, Zeltzer A, Seidenstuecker K, et al. Breast cancer-related lymphedema: quality of life after lymph node transfer. Plast Reconstr Surg. 2016 Jun;137(6):1673-80. PMID: 27219223
14. Atisha D, Alderman AK, Lowery JC, Kuhn LE, Davis J, Wilkins EG. Prospective analysis of long-term psychosocial outcomes in breast reconstruction: two-year postoperative results from the Michigan Breast Reconstruction Outcomes Study. Ann Surg. 2008 Jun;247(6):1019-28. PMID: 18520230 DOI: https://doi.org/10.1097/SLA.0b013e3181728a5c
15. Dayan JH, Dayan E, Smith ML. Reverse lymphatic mapping: A new technique for maximizing safety in vascularized lymph node transfer. Plast Reconstr Surg. 2015 Jan;135(1):277-85. PMID: 25285683 DOI: https://doi.org/10.1097/PRS.0000000000000822
1. Sociedade Brasileira de Cirurgia Plástica,
Brasil.
2. Hospital Erasto Gaertner, Jardim das Américas,
Curitiba, PR, Brasil.
3. Universidade Positivo, Industrial, Curitiba,
PR, Brasil.
4. Hospital Universitário Evangélico Mackenzie,
Bigorrilho, Curitiba, PR, Brasil.
Endereço Autor: Anne Karoline Groth, Rua Dr. Ovando do Amaral, 201, Jardim das Américas, Curitiba, PR, Brasil. CEP 81520-060. E-mail: annegroth@gmail.com






 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter