

Supplement Symposium Miner of Intercurrences 12th SYMPOSIUM - 2018 - Year 2019 - Volume 34 - (Suppl.2)
Relato de caso: retenção urinária persistente após abdominoplastia em paciente HIV-Positivo
RESUMO
Os autores apresentam o relato de caso de uma paciente de 47 anos portadora de lipodistrofia por uso de terapia antirretroviral para tratamento de infecção pelo HIV, com quadro de retenção urinária persistente após ser submetida à lipoabdominoplastia associada à lipoaspiração do púbis, dorso e lipoinjeção glútea. Foi encaminhada para o serviço de Urologia do HU-UFJF que, após a realização do exame de urodinâmica, levantou-se a hipótese diagnóstica de bexiga subativa secundária a infecção pelo HIV e agudizada pelo trauma cirúrgico. Pouco se sabe sobre esta patologia e as informações na literatura são escassas. Acredita-se que a SIDA provoque a destruição dos nervos que controlam a bexiga, causando a sua distensão progressiva e indolor. Consideramos que este relato à comunidade de cirurgia plástica poderá chamar atenção para essa patologia, ainda pouco difundida no meio acadêmico e que traz complicações graves no pós-operatório.
Palavras-chave: Bexiga subativa; SIDA; Retenção urinária; Abdominoplastia
INTRODUÇÃO
A fisiologia do sistema urinário é coordenada através da interação de vias sensoriais e motoras do sistema nervoso central e do sistema nervoso periférico1. Devido à complexidade dos mecanismos neurais envolvidos no sistema urinário, o processo fisiológico se torna sensível a múltiplas lesões e doenças, causando alterações funcionais na micção2.
Pacientes portadores da síndrome da imunodeficiência adquirida (SIDA) podem apresentar disfunção miccional, estando a neuropatia periférica presente em 9-16% desses pacientes, que apresentam clinicamente sintomas de escorrimento, urgência urinária ou retenção urinária1. Em uma série de casos com 18 pacientes portadores de SIDA, a avaliação urodinâmica revelou retenção urinária em 56% dos pacientes3.
A avaliação diagnóstica dos pacientes com patologias envolvendo a bexiga, como a bexiga hiperativa (OAB), incontinência e bexiga subativa (UAB), inicia-se com uma história da sintomatologia do paciente, além da pesquisa de doenças de base e cirurgias prévias. Já os exames complementares urodinâmicos são fundamentais para avaliar objetivamente os distúrbios vesicais4.
O arsenal terapêutico para tais patologias englobam medidas comportamentais, medidas farmacológicas e procedimentos cirúrgicos no intuito de melhorar a sintomatologia, reduzir o risco de compleições e melhorar a qualidade de vida dos pacientes4.
O presente relato visa apresentar um caso de retenção urinária persistente após abdominoplastia em paciente portador de HIV.
RELATO DE CASO
Paciente R.M.S.C., sexo feminino, 47 anos, portadora de lipodistrofia por uso de terapia antirretroviral para tratamento de infecção pelo HIV. Negava comorbidades associadas e tabagismo. Como história médica prévia, relatava um parto vaginal e uma cauterização por alta frequência (CAF) no colo uterino.
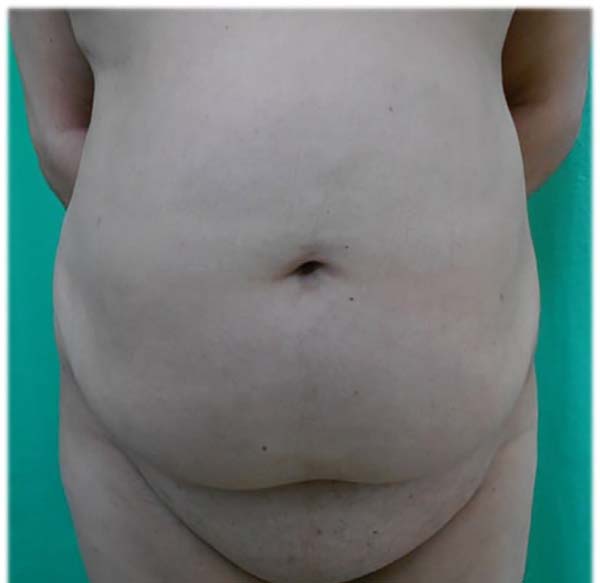
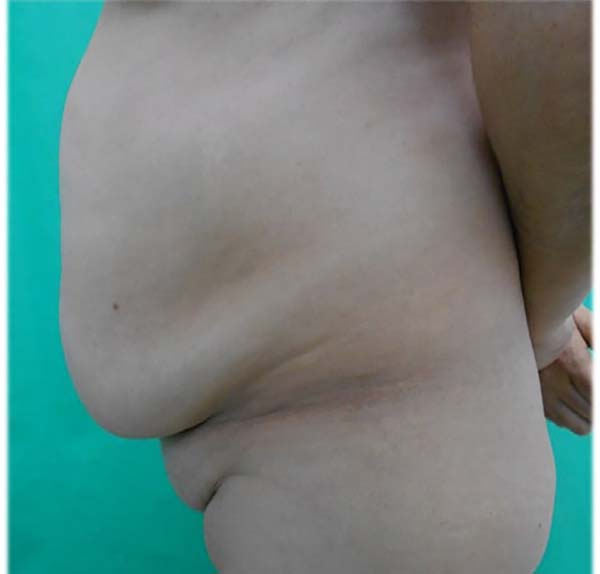
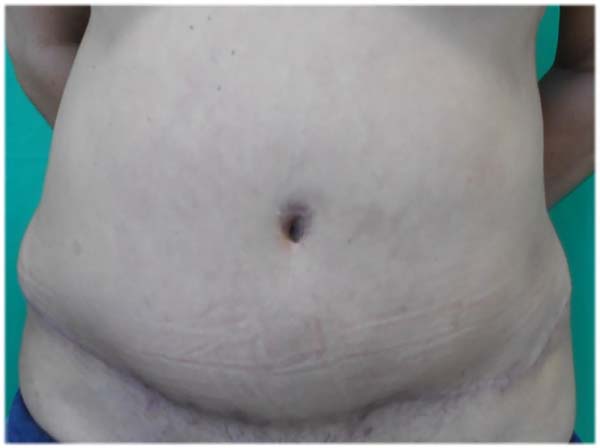
Ao exame físico: lipodistrofia localizada em região abdominal, dorso e glúteo, grande acúmulo de gordura pubiana e abdome em pequeno avental (Figuras 1 e 2).
Em 16/08/2017, foi submetida à lipoabdominoplastia associada à lipoaspiração pubiana e dorso, além de lipoinjeção glútea sob anestesia peridural. Após 24 horas do procedimento realizado, recebeu alta hospitalar sem apresentar sangramento ou qualquer outra complicação pós-operatória.
Em acompanhamento ambulatorial, no 7º dia de pós-operatório (DPO) foi observado hematoma, tratado com drenagem por punção. No 14º DPO, retorna com quadro de retenção urinária. Ao exame físico, foi palpado bexigoma e drenado 2.000 mL de urina por sondagem vesical de alívio. Após 3 dias, no 17º DPO, a paciente retorna com nova retenção urinária e é optado por mantê-la com sondagem vesical de demora e solicitada avaliação ambulatorial do Serviço de Urologia. No 28º DPO, paciente evoluiu com infecção de ferida operatória, seguida de deiscência por necrose da parte distal do retalho. Colhida cultura de secreção por swab, cujo resultado foi Streptococcus pyogenes multissensível. Solicitado parecer e acompanhamento da Infectologia, que orientou antibioticoterapia de 1 dia de ciprofloxacino, seguido de 5 dias de teicoplamina e amicacina, e então alta domiciliar com amoxicilina + clavulanato por mais 7 dias. Quanto à necrose de parede, optado por tratamento conservador, que evoluiu bem, tendo a paciente recebido alta domiciliar após 8 dias.
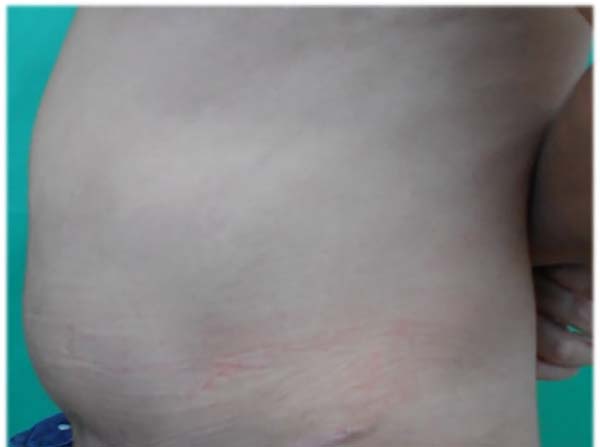
Manteve acompanhamento ambulatorial com Cirurgia Plástica (Figuras 3 e 4) e Urologia. Esta última equipe solicitou estudo urodinâmico, cujo resultado mostrou diminuição da sensibilidade com aumento da capacidade e hipocontratilidade detrusora com alto resíduo pós-miccional. Aventada hipótese diagnóstica de neuropatia pelo HIV, agudizada pelo trauma cirúrgico, que evoluiu com cronificação. Optado por tratamento com sondagem vesical intermitente domiciliar, sem alteração do quadro desde então.
DISCUSSÃO
A prevalência do HIV continua a crescer nos Estados Unidos e no mundo. Os pacientes HIV-positivos experimentam muitos processos de doenças geniturinárias5.
A função normal da bexiga depende da interação complexa das vias sensitivas e motoras. A disfunção vesical pode se desenvolver como resultado de várias condições neurológicas, sendo a neuropatia diabética a causa mais comum. A síndrome de Guillain-Barré (GBS), a neuropatia associada ao vírus da imunodeficiência humana (HIV), a polineuropatia desmielinizante inflamatória crônica (PDIC) e a neuropatia amiloide são outras causas importantes1. O diabetes mellitus e a SIDA são doenças que afetam os nervos periféricos e podem causar retenção urinária. Nestas doenças, ocorre destruição dos nervos que controlam a bexiga, causando a sua distensão progressiva e indolor6.
As patologias envolvendo a bexiga compreendem a bexiga hiperativa (OAB), incontinência e bexiga subativa (UAB) ou bexiga obstrutiva, em que o fluxo de urina é bloqueado.
A bexiga hiperativa é uma condição urológica bem conhecida e comum. No entanto, o termo hipoatividade do detrusor e seus sintomas e sinais associados permanecem cercados por ambiguidade e confusão, com a falta de terminologia, definição, métodos e critérios diagnósticos aceitos.
As bexigas hipotônicas geralmente são indolores, flácidas, distendidas e apresentam constante extravasamento de pequenas quantidades de urina (gotejamento por superfluxo)7.
A avaliação diagnóstica começa com a tomada da história detalhada do paciente, a respeito do surgimento dos sintomas e suas características, além de queixas passadas da função urinária e também de outros sistemas, como aparelhos intestinal, sexual e neurológico. Os procedimentos cirúrgicos pélvicos prévios devem ser investigados. Já a urodinâmica, único método de observação objetiva, é de suma importância, pois o exame possibilita o diagnóstico e auxilia na escolha da abordagem adequada4.
O tratamento busca melhorar a qualidade de vida do paciente, atenuando os sintomas de retenção, protegendo o trato urinário superior e diminuindo as possíveis complicações. Porém, há ainda muitas falhas a serem resolvidas quanto a esse assunto4.
Atualmente, a terapêutica adotada são técnicas comportamentais como: micção dupla e a programação das idas ao banheiro. Medidas como cinesioterapia do assoalho pélvico e biofeedback também são utilizadas. Em pacientes com elevado resíduo pós-miccional, está indicado o uso de cateterismo intermitente limpo. O diário miccional é importante, pois nos informa sobre a gravidade do quadro4.
O tratamento farmacológico é limitado, mas existem algumas drogas que agem aumentando a atividade contrátil do músculo detrusor e diminuindo a capacidade da bexiga, e reduzindo a resistência de saída. A farmacoterapia-padrão para UAB costumava ser parassimpaticomiméticos, tais como betanecol, mas devido a sua pouca seletividade, traz consigo muitos efeitos secundários. Novas drogas estão sendo desenvolvidas para atingir as vias moleculares aos níveis do urotélio, do músculo detrusor e dos sistemas nervosos periférico e central.
OBJETIVO
Relatar a intercorrência de uma paciente HIV positivo que evoluiu com retenção urinária no pós operatório.
CONCLUSÃO
Disfunções urinárias secundárias a neuropatia periférica em pacientes HIV positivos devem constar no diagnóstico diferencial nos casos de retenção urinária pós operatório.
REFERÊNCIAS
1. Burakgazi AZ, Alsowaity B, Burakgazi ZA, Unal D, Kelly JJ. Bladder dysfunction in peripheral neuropathies. Muscle Nerve; 2012 Jan.
2. Fowler CJ, Griffiths D, Groat WC. The neural control of micturition. Nature reviews. Neuroscience 9.6 2008; 453-66. PMC. Web. 1 July 2018.
3. Aldamanhori R, Chapple CR. Underactive bladder, detrusor underactivity, definition, symptoms, epidemiology, etiopathogenesis, and risk factors. Curr Opin Urol. 2017 May; 27(3):293-9.
4. Ladi-Seyedian SS, et al. Pharmacological treatments available for the management of underactive bladder in neurological conditions. Expert Rev Clin Pharmacol; 2017.
5. Lebovitch S, Mydlo JH. HIV-AIDS: urologic considerations. Urol Clin North Am. 2008 Feb; 35(1):59-68.
6. Osman NI, et al. Detrusor underactivity and the underactive bladder: a new clinical entity? A review of current terminology, definitions, epidemiology, a etiology, and diagnosis bladder underactivity. European Urology. 2014 feb; 65(2):399-401.
7. Vale P. Linhas orientadoras do tratamento da bexiga neurogênica. Acta Med Port. 1999; 12:1-3.
1. Universidade Federal de Juiz de Fora, Juiz de
Fora, MG, Brasil.
2. Sociedade Brasileira de Cirurgia Plástica,
Minas Gerais, MG, Brasil.
Endereço Autor: Paula Valente da Silva Rua Luz Interior, 500/403, bloco 3, Estrela Sul, Juiz de Fora, MG, Brasil CEP 36030-776 E-mail: paulavalentemedcp@gmail.com



 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter