

Supplement Symposium Miner of Intercurrences 13th SYMPOSIUM - 2019 - Year 2019 - Volume 34 - (Suppl.2)
Tratamento cirúrgico de complicações relacionadas ao uso de polimetilmetacrilato (PMMA) como preenchedor facial
RESUMO
O uso de preenchedores tem se popularizado como alternativa aos procedimentos cirúrgicos, por serem menos invasivos. O polimetilmetacrilato (PMMA) tem sido usado como preenchedor devido ao seu baixo custo, durabilidade e fácil acesso. Entretanto, já existem na literatura vários relatos de complicações do uso desta substância para preenchimentos na face. Demonstrou-se que o PMMA provoca uma reação granulomatosa inflamatória local e suas complicações podem ser desde uma rigidez dos tecidos locais variando até edema, eritema e formação de nódulos. O presente estudo baseia-se numa série de cinco casos de pacientes que foram submetidos aos preenchimentos na face em regiões de sulco nasogeniano, pálpebra inferior, arco zigomático, região malar e glabelar, com complicações tardias, variando de 5 a 16 anos depois da aplicação. Todos os casos necessitaram de abordagem cirúrgica para remoção do PMMA, uma vez que a resposta à corticoterapia local foi insatisfatória.
Palavras-chave: Polimetimetacrilato; PMMA; Preenchedores; Reconstrução; Face
INTRODUÇÃO
Preenchimento facial com elementos injetáveis tem se popularizado como alternativa às cirurgias estéticas faciais. Os preenchedores utilizados podem ser classificados como temporários, como ácido hialurônico, ou permanentes, como polimetilmetacrilato (PMMA)1,2.
O PMMA, também conhecido como bioplastia, é um composto de microesferas de 30 a 50 micrômetros suspensas em um composto de colágeno bovino. Seu mecanismo de ação se baseia na dissipação do colágeno bovino após 4 a 12 semanas da aplicação e um estímulo inflamatório local pelas microesferas de PMMA que induzem a produção e maturação de colágeno, produzindo volume e forma no local aplicado1.
Os primeiros relatos de uso do PMMA são de 1940, quando começou sendo utilizado como cimento ósseo em cirurgias ortopédicas, ondontológicas e craniofacial. Com relação ao seu uso em tecidos moles, as primeiras experiências datam da década de 1980, na Alemanha. Atualmente, o PMMA é o único preenchedor permanente aprovado pela Food and Drug Administration dos EUA (FDA), e esta aprovação está limitada ao seu uso para dobras nasolabiais3.
No Brasil, uma indicação do PMMA como preenchedor, prevista pela Anvisa em uma portaria de 2009, é o seu uso em preenchimento facial em pacientes portadores de HIV/Aids, para corrigir a lipodistrofia causada pelo uso de antirretrovirais. Seu manejo deve respeitar princípios de aplicação que definem a implantação do produto na derme reticular profunda, e a aplicação de muito volume deve ser evitada, pois uma série de injeções conservadoras apresentam melhores resultados4.
As potenciais complicações do PMMA incluem nódulos devido à colocação superficial, vermelhidão persistente ou telangiectasias, cicatrização hipertrófica, aparecimento de granulomas, inflamação, edema e mudanças de cor; porém, a literatura é escassa sobre as complicações e seu tratamento1,5.
O presente estudo traz o relato de cinco casos de complicações tardias ao PMMA, que variaram de 5 a 16 anos após aplicação do mesmo, tiveram resposta insatisfatória à instilação de corticoide local e necessitaram abordagem cirúrgica. As abordagens variaram desde a simples retirada do material, com fechamento simples, até a necessidade de demais procedimentos cirúrgicos para correção de deformidade da face.
RELATOS DE CASOS
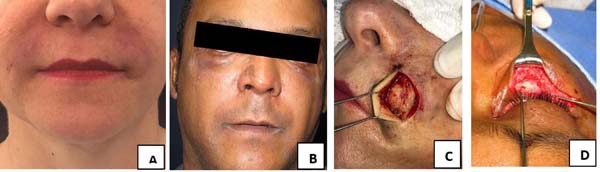
Foram selecionados cinco pacientes para o presente estudo: um do sexo masculino e quatro do sexo feminino. O tempo entre a aplicação do PMMA e a apresentação de queixa variou de 5 a 16 anos. As regiões de aplicação que apresentaram complicações foram: sulco nasogeniano, arco zigomático, pálpebra inferior, região glabelar e malar. A apresentação clínica das lesões foram nodulações, rigidez local, edema com ou sem eritema, e descoloração amarela xantomatosa da pele. Para a abordagem cirúrgica da paciente com PMMA na região glabelar, foi necessária a remoção do produto do tecido subcutâneo com fechamento primário. No paciente com aplicação em pálpebra inferior, além da remoção do material, foi necessária blefaroplastia inferior. Nos casos em que houve aplicação em sulco nasogeniano ou região malar foi procedida exérese e confecção de ritidoplastia para correção das deformidades na face. Em todos os casos foi observada boa evolução pós-operatória, regressão total do volume indesejado antes ocupado pelo preenchedor, melhora do aspecto da pele sem edema ou eritema, e resultados estéticos satisfatórios (Figura 1).
DISCUSSÃO
Preenchedores dérmicos são cada vez mais populares e muitos polímeros sintéticos surgiram nos últimos anos. O uso indiscriminado do PMMA tem crescido devido ao seu baixo custo e fácil acesso, inclusive para profissionais não médicos. Na revisão bibliográfica sobre o assunto é possível observar muitas complicações advindas do seu uso, além de pouca previsibilidade no resultado final1,5,6. Esta série de casos demonstra cinco pacientes que necessitaram de abordagem cirúrgica para exérese do produto, e cirurgias plásticas para correção de deformidades da face.
No Brasil, este preenchedor foi muito utilizado na última década; entretanto, devido às inúmeras complicações apresentadas, em 2007, a Anvisa proibiu seu uso para fins estéticos, exceto para casos selecionados como pacientes em uso de antirretrovirais. No censo de 2017 da Sociedade Brasileira de Cirurgia Plástica (SBCP), a entidade incluiu, pela primeira vez, dados sobre as sequelas dos implantes com PMMA, e o relato é de que, em 2016, foram feitas 4.432 cirurgias plásticas para corrigir defeitos decorrentes da aplicação da substância. O total de complicações, porém, é bem maior, segundo pesquisa realizada pela SBCP-SP, pois no mesmo ano houveram mais de 17 mil registros de complicações em todo o país4. Apesar desses números e da regulamentação da Anvisa, no cenário atual é possível observar o uso deste preenchedor para fins estéticos de forma indiscriminada, inclusive por profissionais não médicos.
Na literatura está descrita uma série de efeitos colaterais, principalmente uma reação granulomatosa inflamatória com predomínio de células gigantes, fagocitando partículas de PMMA. A apresentação clínica pode ser desde uma rigidez dos tecidos locais variando até edema, eritema e formação de nódulos. Há casos descritos de descoloração amarela xantomatosa da pele como um efeito colateral adicional a injeção de PMMA3.
As áreas mais acometidas pelas complicações foram os lábios, seguidos por sulco periocular, sulco nasolabial, testa e bochechas. Observa-se uma maior incidência dessas complicações em regiões com derme mais delgada e que o implante se posiciona mais superficialmente. A incidência dessas complicações é incerta5,6.
No trabalho de Limongi, publicado em 2015, foi observada que a histopatologia das lesões demonstrou um padrão inflamatório predominando células gigantes. Ele cita, ainda, a injeção intralesional de corticosteroides como possibilidade de tratamento dos casos, mas foi associada a uma melhora clínica pouco representativa. A excisão cirúrgica do implante apresentou os melhores resultados e mostrou-se eficaz na melhoria do edema, eritema e nodularidade5.
Este trabalho relata tratamento das complicações do uso do PMMA na face, mas há relatos do seu uso em outras regiões do corpo, como glúteos. Sua aplicação em grandes volumes apresenta alto índice de complicações e resultados imprevisíveis, além do mais, não há estudos em longo prazo sobre este produto no corpo.
REFERÊNCIAS
1. Vargas AF, Amorim NG, Pitanguy I. Complicações tardias dos preenchimentos permanentes. Rev Bras Cir Plást. 2009; 24(1):71-81.
2. Christensen L, Breiting V, Janssen M, Vuust J, Hogdall R. Adverse reactions to injectable soft tissue permanent fillers. Aesth Plast Surg. 2005; 34-48.
3. Neligan PC, Rodriguez, ED. Cirurgia plástica: cirurgia craniomaxilofacial e cirurgia de cabeça e pescoço. 3 ed. Rio de Janeiro: Elsevier; 2015.
4. Site da Sociedade Brasileira de Cirurgia Plástica. Disponível em: http://www2.cirurgiaplastica.org.br/.
5. Goldman A, Wollina U. Polymethylmethacrylate induced nodules of the lips: clinical presentation and management by intralesional neodymium:YAG laser therapy. Dermatolc Ther. 2019; 32:e12755. doi: 10.1111/dth.12755.
6. Limongi RM, Tao J, Borba A, Pereira F, Pimentel AR, Akaishi P, Cruz AAV. Complications and management of polymethylmethacrylate (PMMA) injections to the midface. Aesthc Surg J. 2016; 36(2):132-5. doi: 10.1093/asj/sjv195.
1. Hospital da Baleia, Belo Horizonte, MG,
Brasil.
2. Sociedade Brasileira de Cirurgia Plástica,
Minas Gerais, MG, Brasil.
Endereço Autor: Chrystian Júnio Rodrigues Eli Seabra Filho, 100, 1402/1, Buritis, Belo Horizonte, MG, Brasil CEP 30575740 E-mail: chrystianrodrigues.med@gmail.com



 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter