

35ª Jornada Sul Brasileira de Cirurgia Plástica - Year 2019 - Volume 34 - (Suppl.1)
Treatment of Achilles Tendon Exposure
Tratamento da exposição do tendão de Aquiles
ABSTRACT
Objective: Presenting the authors experience in the treatment of tendon exposure, the techniques employed and the results obtained.
Method: Retrospective study of patients operated from June 1994 to June 2018.
Results: 42 patients operated, the majority were male (84%). Several procedures were performed according to the need in each case. Discussion: Comparison between procedures performed by the authors and those existing in the literature.
Conclusions: Treatment should be precocious and depends on local and individual risk factors. Surgeries that left fewer sequelae in the donor areas were the most employed with functional results similar to those in major surgeries.
Keywords: Achilles tendon; Debridement; Suture techniques; Perforator flap; Operative surgical procedures; Surgical flaps
RESUMO
Introdução: O tendão de Aquiles é responsável pela extensão plantar, sendo essencial para deambulação. Sua localização no terço inferior da perna torna a exposição grave e de difícil tratamento. Objetivo: Apresentar a experiência dos autores no tratamento da exposição do tendão de Aquiles, técnicas empregadas e resultados obtidos.
Método: Estudo retrospectivo de pacientes operados de junho de 1994 a junho de 2018 e os resultados obtidos.
Resultados: Foram 42 pacientes operados, sendo a maioria do gênero masculino (84%). Os procedimentos realizados variaram de acordo com a necessidade de cada caso. Discussão: Comparação dos procedimentos realizados pelos autores com os existentes na literatura.
Conclusão: O tratamento deve ser precoce e depende de fatores locais e do paciente. Cirurgias que deixaram menos sequelas nas áreas doadoras foram as mais empregadas, com resultados funcionais semelhantes às cirurgias de grande porte.
Palavras-chave: Tendão do calcâneo; Desbridamento; técnicas de sutura; Retalhos cirúrgicos; Retalho perfurante; Cirurgia plástica
INTRODUÇÃO
O tendão de Aquiles é formado pela união da aponeurose distal dos músculos gastrocnêmios medial e lateral com a aponeurose do músculo sóleo, no terço distal da perna. É arredondado em sua porção distal até cerca de quatro centímetros do calcâneo, tornando-se então aplainado. Insere-se na tuberosidade superior daquele, através de uma camada de cartilagem hialina onde o osso não é coberto por periósteo. Sua circulação tem vasos provenientes da junção músculo-tendinosa, dos tecidos conectivos circundantes e da porção distal (óssea-tendinosa). Apesar desses três sistemas, sua circulação é considerada pobre, principalmente no seu terço médio e inferior. Recebe na sua porção inferior e superior ramos da artéria tibial posterior e na porção média, ramos da artéria fibular. O paratendão fornece suprimento vascular, porém esse é escasso.
Sua função é realizar a extensão plantar, sendo essencial para deambulação. A ruptura do tendão traz transtornos importantes. Tem como causas a atividade esportiva nos mais jovens e a ruptura espontânea nos idosos com problemas circulatórios, de origem inflamatória ou associada a doenças autoimunes. A utilização de medicamentos como os corticoesteroides e as fluoroquinolonas, também tem sido implicada na etiologia1.
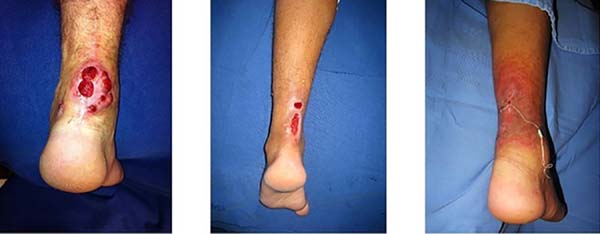
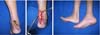
A exposição tendinosa nos jovens tem como causa principal a complicação do tratamento da ruptura do mesmo, que ocorre geralmente a 2 a 6 cm do calcâneo1. A presença de corpo estranho (fios de sutura) e a constrição circulatória da sutura acabam levando parte do tendão à necrose com formação de fístulas, que podem estar associadas a infecção local. A infecção pós-operatória ou necrose tendinosa acontecem em 2% a 5% das cirurgias de reparação2. Por se localizar no terço inferior da perna, é um dos locais de maior dificuldade de tratamento, pois os tecidos locais têm pouca elasticidade (Figura 1).
O tratamento consiste em desbridamento cirúrgico adequado e fechamento da lesão. Este pode ser direto, quando possível, ou por meio de retalhos locais ou à distância. Vários autores apresentaram métodos de tratamento bem variados, sempre enfatizando ser o melhor tratamento. A nosso ver, cada caso tem seu tratamento individualizado.
OBJETIVO
Os autores apresentam a experiência no tratamento da exposição do tendão de Aquiles, as técnicas utilizadas e os resultados obtidos.
MÉTODO
Estudo retrospectivo de pacientes operados com exposição do tendão de Aquiles, no período de junho de 1994 a junho de 2018, nas mais variadas formas de exposição tendinosa, desde fístula única a múltiplas até grandes necroses tendinosas expostas.
Foram excluídos os casos atendidos em caráter de emergência com exposição tendinosa. Esses pacientes foram operados no Hospital Universitário Cajuru e em clínica privada na cidade de Curitiba, Paraná.
RESULTADOS
Foram operados 42 pacientes nesse período, sendo a maioria do gênero masculino (84%). A idade média foi de 48 anos, sendo o mais jovem com 19 e o mais idoso com 84 anos.
O tratamento visou o desbridamento cirúrgico adequado com retirada dos tecidos desvitalizados e cobertura das fibras remanescentes com tecidos bem vascularizados. Objetivou-se preservar a maior quantidade de tecido viável no local para a manutenção da função e para que as cicatrizes resultantes não limitassem a excursão articular do tornozelo.
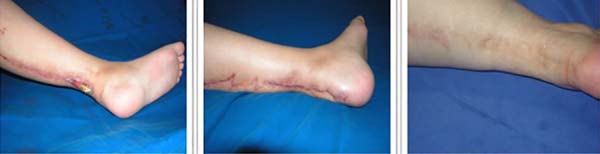
Nos casos que apresentavam apenas fístulas únicas ou múltiplas (28%), realizamos a abertura da pele com retirada do tendão desvitalizado e dos corpos estranhos (fio de sutura). O fechamento desses se deu por meio de sutura direta da pele e realização de zetaplastia local quando existia elasticidade (sem fibrose) ao redor da lesão, com intenção de diminuir a tensão na sutura, evitando assim uma possível deiscência pela movimentação além de profilaxia da retração cicatricial.
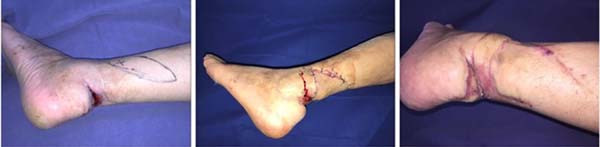
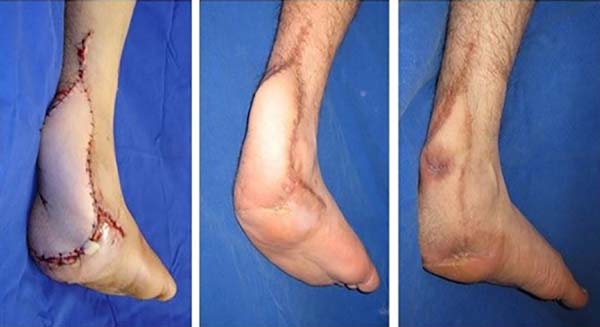
Nos casos que apresentavam perda de tecido maior que as fístulas, realizamos desbridamento, descolamento e aproximação primária da pele ou por meio de retalhos locais. Dentre esses, realizamos em um caso mais antigo o retalho baseado na artéria calcânea lateral com enxertia de pele na área doadora3,7 e em um caso retalho perfurante (Figura 2).
Em dois casos (5%) em que o tendão viável exposto encontrava-se mais superiormente, com pouca fibrose local, fizemos cobertura com retalhos do músculo sóleo trazendo a porção muscular para frente, sendo um com pedículo proximal e o outro com pedículo distal. Em um segundo tempo cirúrgico realizamos a enxertia de pele no local, com bons resultados.
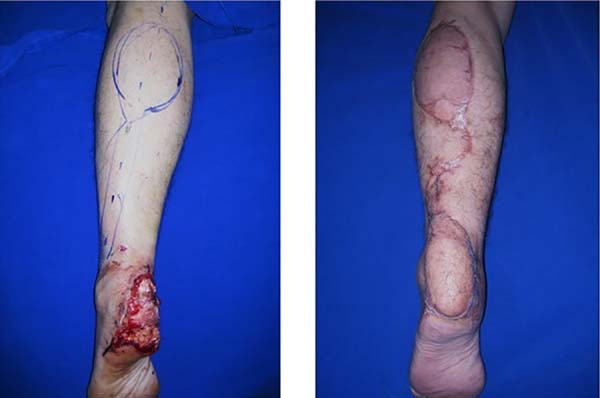
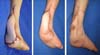
Nos pacientes jovens com maior exposição de tendão viável, nossa indicação foi o uso de retalhos de pedículo distal como o sural reverso4 (dois casos) e o fasciogorduroso (um caso), como descrito por Gumener5 (Figura 3).
Em dois casos com grande exposição tendinosa, foram realizados dois retalhos microcirúrgicos anterolaterais da coxa6, com posterior lipoaspiração dos mesmos (Figura 4).
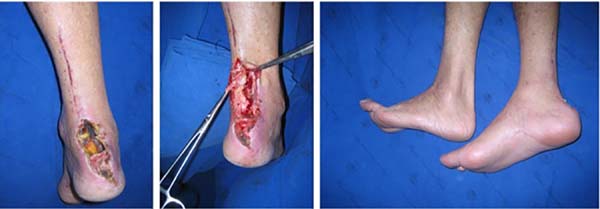
A maioria dos nossos pacientes (52%) apresentavam grande necrose do tendão exposto, pois nos foram encaminhados tardiamente. Nesses casos, realizamos a retirada completa do tendão e fechamento direto da lesão, quando a pele ao redor assim permitia ou por meio de enxertia de pele parcial, sobre tecido de granulação. Nesses casos em que realizamos enxertia de pele, os cuidados pós-operatórios como uso de calçados especiais se fizeram necessários para evitar úlceras locais.
Em todos os casos mantivemos imobilização da articulação do tornozelo em 90 graus por três semanas, até a cicatrização do tendão e da pele, quando iniciamos a fisioterapia (Figura 5).
DISCUSSÃO
A cirurgia do tendão de Aquiles é bastante comum e está indicada para as rupturas agudas e as consequentes a tendinites crônicas.
O tratamento deve ser o mais precoce possível e depende de fatores como: a idade do paciente, a localização da exposição e as condições do tendão. A intervenção precoce evita uma maior quantidade de tendão necrosado.
O tipo da reconstrução depende do tamanho da lesão, das condições do tendão e das condições gerais do paciente, como preconizou Koski e cols. em 20031.
Na maioria de nossos casos, os pacientes eram idosos, com doenças associadas, haviam sido submetidos a infiltração local com corticoide ou tomavam corticoide ou outros medicamentos, que favoreceram a lesão e que dificultavam a cicatrização
Nesses pacientes realizamos o desbridamento dos tecidos desvitalizados e, quando possível, o fechamento direto da lesão. Pudemos notar que nos casos em que foi possível realizar uma zetaplastia local obtivemos os melhores resultados, sem retração cicatricial e cicatrização mais rápida da lesão.
Marchesi e cols., em 2016, revisando a literatura, levantaram 69 trabalhos publicados com intenção de montar um guia de conduta no tratamento desse tipo de lesão2. Relataram que a maioria desses trabalhos se baseava em casos e séries limitadas de pacientes e mostravam a conduta de cada cirurgião de acordo com as condições locais e gerais de cada paciente. Concluiu que a melhor solução, de acordo com a experiência de cada cirurgião e os desejos dos pacientes, era aquela em que as cirurgias trouxessem menos sequelas à área doadora. Nesses trabalhos, os retalhos perfurantes locais foram a primeira opção para as lesões menores, o retalho sural reverso para as lesões de moderadas a grandes e os retalhos microcirúrgicos para as maiores e mais complexas lesões.
Nos nossos casos realizamos apenas um retalho cutâneo axial local baseado na artéria calcânea lateral, com boa cobertura do tendão, porém com a área doadora enxertada em contato com o calçado, com riscos de ulceração. Acreditamos que os retalhos perfurantes cutâneos dessa região e mesmo os da região do pé podem ser uma boa opção8.
Entre os retalhos locais, realizamos em dois casos o retalho do músculo sóleo nas lesões do terço proximal do tendão, como preconizado por Türker e cols.9 Fizemos um dos retalhos com pedículo proximal e um com pedículo distal, com posterior enxertia de pele.
Nos casos que apresentavam exposição do tendão viável, preferimos os retalhos de pedículo distal com pele, que dão uma boa cobertura local e as áreas doadoras quando enxertadas ficam mais distantes, apesar de deixarem cicatrizes maiores.
Naqueles pacientes jovens, com tendão viável, realizamos em apenas dois dos nossos casos cobertura com retalho sural reverso.
Em outros dois casos realizamos a cobertura com retalho microcirúrgico anterolateral da coxa devido à grande extensão da lesão, com bons resultados que necessitaram, posteriormente, de lipoaspiração para diminuir o volume.
Concordamos com Bae, que comparou os resultados de 15 pacientes operados que retiraram todo o tendão com o lado contralateral normal, e mostrou com ecografia que a cicatriz resultante forma uma fibrose parecida com o tendão10. Esses pacientes tiveram função excelente em nove casos e boa em seis casos. Nos nossos casos em que ressecamos todo o tendão, o resultado funcional foi igual. Tanto os jovens como os idosos retornaram às suas atividades físicas normais.
Atualmente, evitamos grandes procedimentos cirúrgicos, principalmente nos mais idosos, nos quais realizamos o desbridamento cirúrgico e fechamento direto por meio de sutura. A zetaplastia, quando os tecidos assim o permitirem, facilita a cicatrização e evita cicatrizes hipertróficas locais (Figura 6).
CONCLUSÃO
Concluímos que os procedimentos necessários para correção da exposição tendinosa com necrose varia de acordo com a idade, condições locais e gerais de cada paciente. Os procedimentos que necessitam a retirada completa do tendão também trazem bons resultados, com retorno dos pacientes às atividades normais, com poucas sequelas. Um procedimento menor, como a ressecção do tendão e fechamento direto pode ser a melhor conduta, evitando maiores sequelas nas áreas doadoras.
REFERÊNCIAS
1. Koski A, Tukiainen E, Suominen S, Asko-Seljavaara S. Reconstruction of iatrogenic skin defects of the Achilles tendon region: an analysis of 25 consecutive patients. Eur J Plast Surg. 2003; 26:298-303. DOI: https://doi.org/10.1007/s00238-003-0548-z
2. Marchesi A, et al. Soft tissues defects of the Achilles tendon region: Management and reconstructive ladder, Review of the literature. Injury; 2016. PMID: 27492062
3. Grabb W, Argenta L. The lateral calcaneal artery skin flap (The lateral calcaneal artery, lesser saphenous vein, and sural nerve skin flap). Plast Reconstr Surg. 1981; 68:723-30. DOI: https://doi.org/10.1097/00006534-198111000-00010
4. Donski PK, Fogdestan I. Distally based fasciocutaneous flap from the sural region. A preliminar report. Scand J Plast Surg. 1983; 17(3):191-6.
5. Gumener R, et al. The reversed fasciocutaneous flap in the leg. Plast Reconstr Surg. 1991; 88:1034-41. DOI: https://doi.org/10.1097/00006534-199112000-00013
6. Song YG. The free thigh flap: a new flap concept based on the septocutaneous artery. Br J Plast Surg. 1984; 37:149-59. DOI: https://doi.org/10.1016/0007-1226(84)90002-X
7. Bittencourt RC, Jeziorowski A. Reconstrução dos Membros inferiores. In: Carreirão S. Cirurgia Plástica para a Formação do Especialista. São Paulo: Editora Atheneu; 2011.
8. Rocha JR, Bijos P. Reconstrução cirúrgica nos traumatismos dos membros inferiores. Grandes esmagamentos. Cirurgia Plástica. São Paulo: Editora Atheneu; p. 729-41.
9. Türker T, Lawson K, Larson EE. Wrap technique to cover exposed Achilles tendon with the soleus muscle. Eur J Plast Surg. 2017 fev; 40(1):57-60.
10. Bae SH, Lee HS, Seo SG, Kim SW, Gwak HC, Bae SY. Debridement and Functional Rehabilitation for Achilles Tendon Infection Following Tendon Repair. J Bone Joint Surg Am. 2016 jul 20; 98(14):1161-7. doi:10.2106/JBJS.15.01117. DOI: https://doi.org/10.2106/JBJS.15.01117
1. Hospital Universitário Cajuru, Curitiba, PR,
Brasil.
2. Sociedade Brasileira de Cirurgia Plástica,
Paraná, PR, Brasil.
Endereço Autor: Emelyn Althoff Fernandes Rua Goncalves Dias, nº 402 - Batel, Curitiba, PR, Brasil CEP 80240-340 E-mail: emelynalthofff@gmail.com;





 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter