

35ª Jornada Sul Brasileira de Cirurgia Plástica - Year 2019 - Volume 34 - (Suppl.1)
Prognostic factors for recurrence in basal cell carcinoma of the face
Fatores prognósticos de recidiva no carcinoma basocelular da face
ABSTRACT
Basal cell carcinomas are very prevalent; although indolent, these tumors have a significant potential for local invasion. The aim of this study was to determine the risk factors of these tumors according to recurrence risk areas on the face. All consecutive cases of primary surgical resections between Jan. 2013 and Jan. 2014 at Hospital de Clínicas de Porto Alegre (HCPA) were reviewed. Method of reconstruction, graft or flap, the low or high-risk areas of the face and histological proof of basal cell carcinomas were considered. Of the 539 cases analyzed, 19 (3,5%) recurred within the first 30 months. Lateral or deep surgical compromised margins showed a significantly increased risk (RR 3.0) to relapse and decrease recurrence free period. Greater attention to excision margins and at least 36 months, is considered appropriate as follow-up of these cases in a University Attached Hospital such as HCPA.
Keywords: Basal cell carcinoma; Face; Local neoplasm recurrence; Risk factors; Minor surgical procedures
RESUMO
Carcinomas basocelulares (CBCs) são muito prevalentes; embora indolentes, esses tumores possuem um potencial significativo de invasão local. O objetivo deste trabalho foi determinar os fatores de risco desses tumores de acordo com as áreas de risco para recidiva na face. Foram revisados os prontuários de pacientes que foram submetidos a exérese primária entre 2013 e 2014 no Hospital de Clínicas de Porto Alegre (HCPA), na face, que tivessem exame anatomopatológico com diagnóstico estabelecido de CBCs. Dos 539 casos analisados, 19 (3,5%) apresentaram recidiva dentro dos primeiros 30 meses. Margens cirúrgicas radiais ou profundas comprometidas apresentaram risco significativamente aumentado (RR 3.0) para recidiva e diminuição do tempo livre de recidiva. Maior atenção às margens de excisão e pelo menos 36 meses, são considerados follow-up adequado para controle desses casos em Hospital-escola e terciário como o HCPA.
Palavras-chave: Carcinoma basocelular; Face; Recidiva; Fatores de risco; Procedimentos cirúrgicos menores
INTRODUÇÃO
Os tumores de pele não melanoma são a neoplasia mais comum no Brasil e possuem incidência crescente, com mais de 160 mil casos registrados anualmente no país1. Entre tais tumores, os mais frequentes são o carcinoma basocelular, chegando a ter prevalência cinco vezes maior que o tipo epidermoide. Esses tumores são indolentes, porém possuem um potencial significativo de invasão local e, sem o tratamento adequado, podem acarretar o desenvolvimento de lesões mais graves e mais invasivas, comprometendo, quando localizados na face, a funcionalidade, a estética e o plano cirúrgico terapêutico. Nesse aspecto, de acordo com as diretrizes da National Comprehensive Cancer Network (NCCN), os fatores considerados relevantes para tumores da face para os fatores que determinam alto risco de recorrência desse tipo de tumor são: a localização e tamanho da lesão, o grau de definição das margens, o subtipo histológico tumoral, se a lesão é primária ou recorrente, se o paciente é imunocompetente ou imunossuprimido, se houve tratamento radioterápico prévio no sítio da lesão e se há presença de envolvimento perineural. Dessa forma, seguindo as diretrizes é possível determinar, de acordo com as características da lesão e do quadro clínico do paciente, a conduta de seguimento mais adequada para prevenir complicações decorrentes da recorrência tumoral2,3.
OBJETIVO
O objetivo deste estudo foi investigar as características histológicas e os fatores envolvidos na recidiva de carcinoma basocelular (CBC) faciais, após remoção cirúrgica, no Hospital de Clínicas de Porto Alegre, bem como comparar os resultados com os relatados na literatura médica.
MÉTODO
Foram revisados todos os prontuários consecutivos dos casos de CBCs operados no HCPA entre Janeiro de 2013 e dezembro de 2014. Os critérios de inclusão no estudo foram ter cirurgia realizada pelos médicos residentes descrita como exérese e sutura, exérese e enxerto ou exérese e retalho, realizadas em lesões localizadas na face, com diagnóstico anatomopatológico de carcinoma basocelular. Já os critérios de exclusão foram: ampliações de margens ou cirurgia fora do SUS ou perda de seguimento. Os dados foram coletados retrospectivamente em prontuário eletrônico com seguimento encerrando-se em Dezembro de 2018. Foram critérios discriminativos os seguintes: localização em área de risco, o tipo de reconstrução (sutura, enxerto, retalho), o tamanho da lesão, presença ou não de comprometimento da margem radial ou profunda; presença ou não de recidiva; tempo livre de recidiva, tempo de seguimento sem recidiva e subtipo histológico. Os dados levantados foram analisados estatisticamente utilizando-se as curvas atuariais de Kaplan-Meier e análise descritiva, combinada, univariada e multivariada.
RESULTADOS
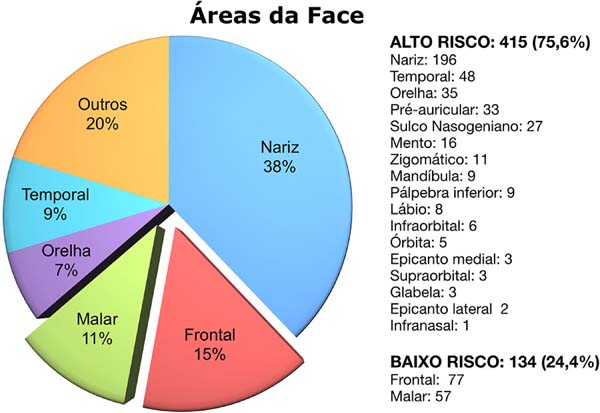
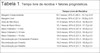
O total de lesões avaliadas foi de 549. Dez (1,8%) foram excluídas pois não realizaram seguimento nesse hospital. Dos pacientes, 285 (52%) eram do gênero feminino e 264 (48%) do masculino. Os tipos de distribuições por áreas de risco da face estão expostos na Figura 1. A distribuição dos procedimentos por equipe foi: cirurgia geral, 415 (76%); e cirurgia plástica, 134 (24%). Quanto ao tipo de reconstrução: fechamento primário, 330 (60%); enxerto, 62 (11%); e retalho, 157 (29%). Referente ao maior diâmetro da lesão: < 5 mm – 64 (11%); 5-10 mm – 291 (53%); > 10 mm – 183 (33%). O total das lesões que apresentaram recidiva foi de 19 (3,5%). Dessas, 15 (78% do total de recidivas) sobre 415 (75,6% das lesões) de áreas de alto risco. Dessa forma, 4 (22% do total das recividas) sobre 134 (24,4% das lesões) se referem a áreas de baixo risco. Quanto ao tamanho da lesão, as recidivas ocorreram com a seguinte distribuição: 4 (21%) recidivas para 64 (11%) com < 5 mm; 12 (63%) recidivas para 291 (53%) com < 5-10 mm; 3 (15%) recidivas para 183 (33%) com > 10 mm. Dos casos que tiveram recidiva, 10 (53%) tinham diagnóstico de margens comprometidas e 9 (47%) tinham margens livres. O tempo médio (DP) até recidiva foi de 18,6 (9) meses e o tempo máximo foi de até 30 meses. A média de tempo entre a cirurgia e a recidiva foi de 18,6 meses com desvio-padrão de 9 meses. O maior tempo entre a cirurgia e o diagnóstico foi de 30 meses. O tempo livre de recidiva, que considerou todos os pacientes até o fim do seguimento ou até a recidiva, teve mediana de 26 meses e média (DP) de 20,6 (18) meses. Esses e os demais dados histológicos são apresentados na Tabela 1.
| Tempo Livre de Recidiva | |
|---|---|
| Margem Comprometida | 50,1 meses; 95% IC [46,5 - 55,1] p 0,01 |
| Margem Livre | 58,6 meses; 95% IC [57,4 - 59,8] p 0,01 |
| Área de Alto Risco | 57,4 meses; 95% IC [55,8 - 58,9] p 0,6 |
| Área de Baixo Risco | 55,1 meses; 95% IC [52,8 - 57,7] p 0,6 |
| Maior Diâmetro < 5 mm | 52,0 meses; 95% IC [47,4 - 56,6] p 0,2 |
| Maior Diâmetro 5-10 mm | 54,6 meses; 95% IC [52,8 - 56,4] p 0,2 |
| Maior Diâmetro > 10 mm | 59,0 meses; 95% IC [57,3 - 60,7] p 0,2 |
| Reconstrução por Fechamento Primário | 57,1 meses; 95% IC [55,3 - 58,9] p 0,5 |
| Reconstrução por Enxerto | 56,2 meses; 95% IC [53,8 - 58,6] p 0,5 |
| Reconstrução por Retalho | 53,6 meses; 95% IC [51,1 - 56,2] p 0,5 |
DISCUSSÃO
O número de casos de recidivas nessa série foi inferior aos valores médios (aproximadamente 3,5%) relatados na literatura. Após seguimento de 5 anos, conforme preconizado pela NCCN (2019), a taxa de recidiva varia de 4% a 10% em geral, mas na presença de margens livres e ressecções histologicamente adequadas, a taxa de recorrência é inferior a 2%4. De acordo com a literatura, casos com margens comprometidas apresentaram significativamente menor tempo livre de doença e maior número de recidivas. Entretanto, ao contrário do relatado na literatura, nessa série não se observou diferença estatisticamente significativa no tempo de recidiva quando comparadas áreas de maior ou menor risco para recorrência. Quanto ao tempo livre de recidiva com o tamanho da lesão, lesões menores que 5 mm apresentaram menor tempo livre de recidiva, embora tal resultado não tenha sido estatisticamente significativo. De acordo com o NCCN 2019, lesões maiores de 20 mm em áreas de baixo risco e qualquer tamanho em área de alto risco têm maior risco de recidivar. Assim, a possibilidade de que os residentes possam estar negligenciando margens maiores e adequadamente livres, para garantir melhor efeito cosmético em detrimento da segurança na ressecção de lesões pequenas com menor risco de recidiva, deve ser considerada. Margem de segurança preferencialmente de 4 mm deve ser ampla como preconizada para lesões em áreas de alto-risco e para lesões bem delimitadas, nodulares e menores que 20 mm em áreas de baixo-risco, o que levaria a ressecção histológica completa em mais de 95% das ressecções primárias5. Ao se comparar o tipo de reconstrução, houve maior tempo livre de recidiva, embora não tenha sido estatisticamente significativo, quando a reconstrução foi por enxerto, e então, na tentativa de evitar margens microscopicamente comprometidas, tendo em vista ser fundamental, pela dificuldade de realizar ampliação posteriormente de margens e também por desperdiçar área doadora caso margens comprometidas sejam confirmadas no exame anatomopatológico, os residentes tendem a mais rigorosamente usar margens de segurança maiores para ressecção. Margens comprometidas, tanto laterais quanto profundas, significativamente aumentam o risco para recidiva e diminuem o do tempo livre de recidiva. Não foram observadas diferenças significativas em relação a recidiva e tempo livre de doença quando comparadas a áreas de alto risco, ao tamanho da lesão ou ao tipo de reconstrução.6
CONCLUSÃO
No presente estudo, margens comprometidas foram fator de risco significativamente aumentado para recidiva e diminuição do tempo livre de recidiva. Não foram observadas diferenças significativas quanto ao risco de recidiva e tempo livre de doença, a localização em áreas de alto risco, o tamanho da lesão e o tipo de reconstrução. Dessa forma, o comprometimento das margens na ressecção do carcinoma basocelular da face foi o principal fator prognóstico para recidiva nas condições avaliadas. Além disso, como nenhum paciente apresentou recidiva após 30 meses de seguimento, sugere-se estabelecer 36 meses como o tempo seguro para diagnosticar recorrência tumoral em hospitais terciários como essa instituição.
REFERÊNCIAS
1. Instituto Nacional do Câncer. Câncer de Pele não Melanoma. Rio de Janeiro: Instituto Nacional do Câncer. [citado 2018 nov 23]. Disponível em: https://www.inca.gov.br/tipos-de-cancer/cancer-de-pele-nao-melanoma.
2. National Comprehensive Cancer Network. Basal Cell Skin Cancer (Version 1.2019). [citado 23 nov 2018]. Disponível em: http://www.nccn.org/professionals/physician_gls.
3. Dubin N, Kopf AW. Multivariate risk score for recurrence of cutaneous basal cell carcinomas. Arch Dermatol. 1983; 119(5):373-7.
4. Rowe DE, Carroll RJ, Day CL. Long-term recurrence rates in previously untreated (primary) basal cell carcinoma: implications for patient follow-up. J Dermatol Surg Oncol. 1989; 15(3):315-28.
5. Wolf DJ, Zitelli JA. Surgical margins for basal cell carcinoma. Arch Dermatol. 1987; 123:340-4.
6. Gurunluoglu R, Shafighi M, Gardetto A, Piza-Katzer H. Composite Skin Grafts for Basal Cell Carcinoma Defects of the Nose. Aesthet Plast Surg. 2003; 27(4):286-92. doi:10.1007/s00266-003-3011-4.
1. Hospital São Lucas, Pontifícia Universidade
Católica do Rio Grande do Sul, Porto Alegre, RS, Brasil.
2. Faculdade de Medicina, Universidade Federal de
Ciências da Saúde de Porto Alegre, Porto Alegre, RS, Brasil.
3. Hospital de Clínicas de Porto Alegre, Porto
Alegre, RS, Brasil.
4. Hospital de Clínicas de Porto Alegre,
Universidade Federal do Rio Grande do Sul, Porto Alegre, RS,
Brasil.
Endereço Autor: Felipe Ferreira Laranjeira Rua Ramiro Barcelos, nº 2350 - Santa Cecília, Porto Alegre, RS, Brasil CEP 90035-007 E-mail: felipelaranjeira@gmail.com



 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter