

35ª Jornada Sul Brasileira de Cirurgia Plástica - Year 2019 - Volume 34 - (Suppl.1)
Allograft use at extensive wound treatment - case report
Uso de aloenxertia no tratamento de feridas extensas: relato de caso
ABSTRACT
Chronic wounds come from a retardation or wound healing inefficiency, traumatic or from basal diseases. The allograft, a possibility of treatment of major burns and extensive dermal wounds, allows a faster recovery of damaged areas favoring autograft. Studies point to a shorter hospitalization time, with less complications and death with allograft alone. In addition, the use of allograft reduces the epithelization time of injured areas, such as traumatic injuries and burns, up to 40%. This is due to the replacement of the allograft keratinocytes, the migrants from the edges or deep areas of the wound. Because of the high efficiency associated with easy use and storage, the customary use of allograft can be applied at a low cost and risk to the patient, even in outpatient treatment.
Keywords: Biological dressings; Tissue transplantation; Wound healing; Skin transplantation; Autologous transplantation; Heterologous transplantation
RESUMO
Feridas crônicas surgem de um retardo ou ineficiência cicatricial, seja trauma ou doenças de base. O aloenxerto, uma possibilidade de tratamento de grandes queimados e lesões dérmicas de grande extensão, viabiliza uma recuperação mais rápida de áreas lesadas favorecendo a autoenxertia. Estudos apontam para um menor tempo de internação, complicações e morte com uso da aloenxertia, isoladamente. Além disso, o uso de aloenxertia reduz em até 40% o tempo de epitelização de áreas lesadas, como ferimentos traumaticos traumáticos e queimaduras. Isso se dá pela substituição dos queratinócitos do aloenxerto, pelos migrantes dos bordos ou áreas profundas da ferida. Devido a à alta eficácia associado associada a à facilidade de uso e estocagem, o uso rotineiro da aloenxertia pode ser empregado a um baixo custo e risco ao paciente, mesmo em tratamento ambulatorial.
Palavras-chave: Cicatrização; Deiscência da ferida operatória; Curativos biológicos; Transplante autólogo; Transplante heterólogo; Transplante de pele
INTRODUÇÃO
Feridas crônicas surgem de um retardo ou ineficiência cicatricial. Essa deficiência pode ter diversas causas, dentre elas as doenças de base ou trauma, como sequela de queimadura1.
A captação de pele humana trouxe por meio do aloenxerto uma possibilidade de tratamento de grandes queimados e lesões dérmicas de grande extensão. Seu uso possibilita uma recuperação mais rápida de áreas lesadas de modo a viabilizar a autoenxertia precoce.
Um estudo, comparando pacientes vítimas de queimadura tratados com aloenxertia com pacientes sem esse tratamento, trouxe como resultado para aqueles uma redução de 29-46% nos dias de internamento, bem como redução de mortalidade.
Quanto maior a extensão e profundidade da queimadura e menor área doadora disponível, maiores são as taxas de complicação e mortalidade5.
Além do debridamento precoce, a aloenxertia trouxe uma redução nos desfechos desfavoráveis. Essas variáveis também alteram o tempo de evolução de tratamento das queimaduras e grandes feridas, que geralmente se estende, a depender da extensão e profundidade, por aproximadamente 2 a 3 semanas em média.
Estudos apontam que o uso de aloenxertia reduz em até 40% o tempo de epitelização de áreas lesadas, como ferimentos traumáticos e queimaduras. Isso se dá pela substituição dos queratinócitos do aloenxerto, pelos migrantes dos bordos ou áreas profundas da ferida2.
Devido à alta eficácia associada à facilidade de uso e estocagem, o uso rotineiro da aloenxertia traz como resultado uma maior sobrevida e menor tempo e custo de internamento a um baixo risco ao paciente. Outro facilitador é a possibilidade de tratamento ambulatorial usando aloenxertia.
OBJETIVO
Avaliar e descrever o uso e eficácia da aloenxertia no tratamento de ferimentos extensos.
Discutir sobre as vantagens do uso de heteroenxertia e evidências de sua aplicabilidade.
Verificar o ganho de tempo e diminuição de complicações com uso de aloenxertia.
MÉTODO
Trata-se de um relato de caso de paciente com ferimento extenso traumático de membro inferior associado à revisão de literatura sobre aloenxertia e discussão sobre o tema.
Relatamos o caso de uma paciente feminina, Y.F.S, 18 anos, vítima de colisão traseira moto × caminhão em uma rodovia em Paranaguá. Admitida inicialmente no pronto-socorro do Hospital Regional de Paranaguá, apresetando fratura de platô tibial e desenluvamento de quase todo o membro inferior esquerdo. Foi realizado manejo inicial pela ortopedia com fixação interna de fratura e pela cirurgia geral a redução do retalho dérmico com sutura primária.
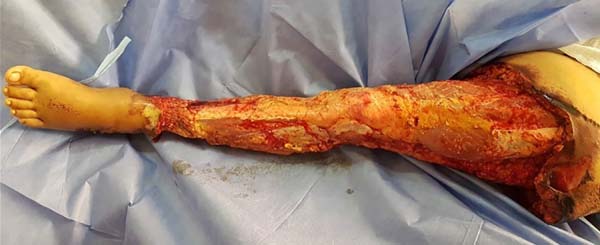
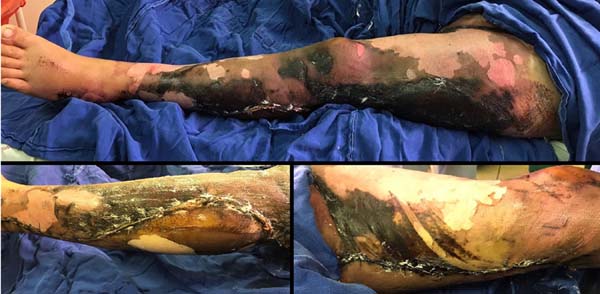
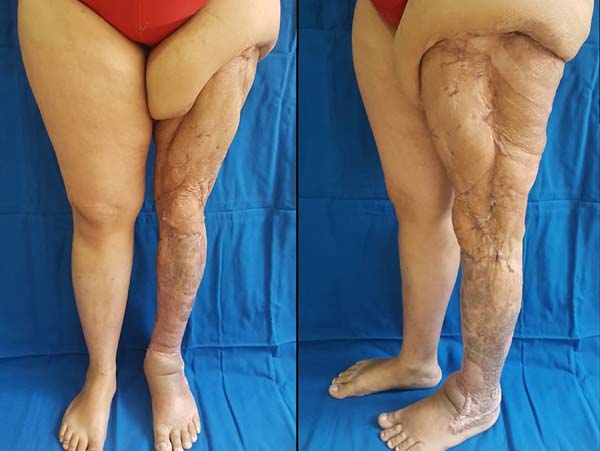
Durante internamento, paciente começou a apresentar isquemia tecidual em toda a epiderme de membro inferior esquerdo (Figura 1). Foi então encaminhada via central de leitos ao Hospital Universitário Evangélico Mackenzie de Curitiba, admitida pela equipe de cirurgia plástica. Em exame físico inicial na chegada, a paciente apresentava importante isquemia com inviabilidade de retalho de membro (Figura 2).
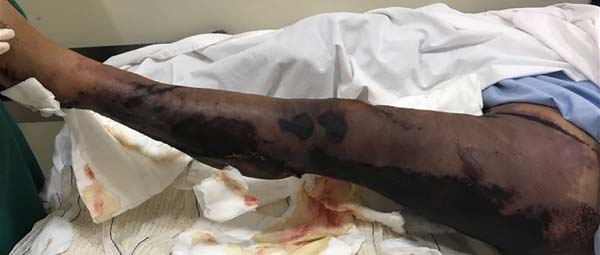
Foi então iniciado tratamento por meio de debridamento precoce de forma sucessiva sob anestesia em centro cirúrgico do centro de tratamento de queimados. Ao total foram 31 debridamentos. Houve perda de espessura total de pele de raiz de terço superior de coxa até tornozelo esquerdo e algumas áreas de exposição de periósteo (Figura 3). Após a estabilização da evolução da necrose tecidual, optou-se pela aloenxertia da área descoberta. Foram utilizadas aproximadamente 95 lâminas de aloenxerto de aproximadamente 50-60 cm2 cada, de seis doadores cadáveres diferentes, perfazendo um total de 4.750-5.700 cm2 (Figuras 4 e 5), provenientes do banco de pele do Hospital Universitário Evangélico Mackenzie, situado ao lado do centro cirúrgico do Centro de Tratamento de Queimados.
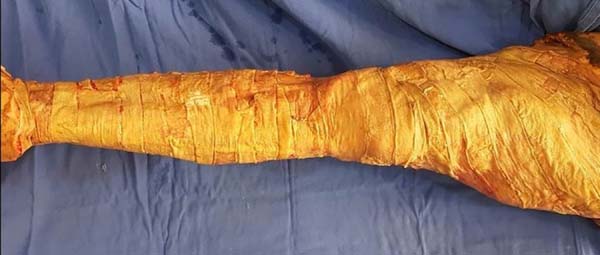
Após boa pega e melhora de leito de área de lesão, optou-se pela autoenxertia. Após dias de internamento, a paciente recebeu alta com ferida completamente fechada, sem pontos de exposição de tecido cruento. Ao todo foram 59 dias da admissão até a alta (Figura 6).
RESULTADOS
Após essa relativa curta estadia, a paciente apresentou boa evolução clínica e tecidual, recebendo alta hospitalar com ferida completamente fechada, sem pontos de exposição, mobilidade e funcionalidade de membro preservadas. Segue em acompanhamento ambulatorial.
DISCUSSÃO
Nos últimos anos, o tratamento de queimados e de pacientes com feridas extensas de pele tem melhorado, obtendo maior taxa de sobrevida e menor índice de complicações e sequelas6. Dessas melhorias, incluem-se a antibioticoterapia, melhor manejo hemodinâmico e ressuscitação volêmica, debridamento precoce das áreas necróticas e fechamento acelerado das feridas, neste que se inclui a aloenxertia.
A aloenxertia isoladamente é capaz de reduzir o tempo de reepitelização em até 40%, sobretudo nos pacientes com extensas áreas de queimadura. No Brasil existem quatro bancos de pele, encarregados de realizar captação, processamento, estocagem e distribuição das lâminas.
Estudos demonstram alta evidência de que o uso combinado de aloenxertia com autoenxertia, e aloenxertia da área doadora, eleva a sobrevida dos pacientes com grandes queimados, reduz de forma significativa o tempo de reepitelização de áreas queimadas e doadoras e, consequentemente, o tempo de internamento hospitalar2. Isso também se dá nos pacientes com extensos ferimentos cutâneos. Dos pacientes que utilizaram uma mesma área doadora mais de uma vez, o uso de aloenxertia possibilitou menor tempo entre as coletas, quando comparados com pacientes que não foram submetidos a tal tratamento.
Além disso, o uso da aloenxertia apresenta menor incidência de infecção de ferida, sepse, desidratação, entre outros. Também pode ser utilizada para testar a viabilidade de um leito receptor3.
Outro evento redutor de custos e complicações é a possibilidade de tratamento de pacientes queimados pediátricos, de superfície corpórea queimada em até 20%, de serem tratados ambulatorialmente com auxílio da aloenxertia. Isso é possível, pois estudos demonstram que pacientes pediátricos apresentam menor ou nenhuma dor de áreas queimadas e doadoras com uso de aloenxertia.
O transplante de tecido em diferentes indivíduos de uma mesma espécie não deve ser considerado como tratamento definitivo da ferida de um paciente. Contudo, o aloenxerto promove mais rápida cicatrização e epitelização do tecido devido à mediação de componentes, citocinas como IL-1, IL-3, IL-6 e TGF-alfa (fator de crescimento tecidual). Esses fatores estimulam a migração e proliferação de queratinócitos da profundidade ou dos bordos da ferida.
CONCLUSÃO
Dessa forma, pode-se concluir que esse grupo de pacientes será beneficiado quanto a tempo de internamento, índice de complicações, taxas de fechamento de feridas e custo total de tratamento, por meio da terapia combinada de debridamento e cobertura precoce de feridas, uso precoce de autoenxerto e cobertura de sua área doadora com heteroenxerto, associado ao ganho tecidual da área dérmica afetada com uso do aloenxerto4.
REFERÊNCIAS
1. Frykberg RG, Banks J. Challenges in the Treatment of Chronic Wounds. Phoenix, Arizona: Adv Wound Care. 2015 mai; 4(9):560-82.
2. Nuñez-Gutiérrez H, Castro-Muñozledo F, Kuri-Harcuch W. Combined Use of Allograft and Autograft Epidermal Cultures in Therapy of Burns. Plast Reconstr Surg. 1996 nov; 98(6):929-39.
3. Fletcher JL, Cancio LC, Sinha I, Leung KP, Renz EM, Chan RK. Inability to Determine Tissue Health is Main Indication of Allograft Use in Intermediate Extent Burns. Burns. 2015 dez; 41(8):1862-7.
4. Raju S, Grogan JB. International Abstracts of Plastic & Reconstructive Surgery: Implants and Transplants: Homologous. Plast Reconstr Surg. 1970 abr; 45(4):408.
5. Fernandes JW. Cirurgia Plástica: Bases e Refinamentos. 1 ed. Curitiba: [s.n.]. 2011; p. 399.
6. de Oliveira BGRB, Castro JBA, Granjeiro JM. Panorama Epidemiológico e Clínico de Pacientes com Feridas Crônicas Tratados em Ambulatório. Rio de Janeiro: Rev Enferm UERJ. 2013; 21(1):612-7.
1. Hospital Universitário Evangélico
Mackenzie, Curitiba, PR, Brasil.
Endereço Autor: Lucas Eduardo Oliveira Pascolat Alameda Augusto Stellfeld, nº 1908 - Bigorrilho, Curitiba, PR, Brasil CEP 80730-150 E-mail: lucas_pascolat@hotmail.com








 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter