

35ª Jornada Sul Brasileira de Cirurgia Plástica - Year 2019 - Volume 34 - (Suppl.1)
Tactic to avoid complications in augmentation mastoplasty via submammary groove
Tática para evitar complicações em mastoplastia de aumento via sulco submamário
ABSTRACT
The techniques for augmentation mammoplasty presented over the course of time numerous adaptations that ensure refinements and better results. In addition to the technique already described by Graf, in 1998, we report here a tactic of fascial flap closure in the inframammary groove. In order to avoid complications such as the dreaded operative wound dehiscence and early mammary ptosis, the closure strategy described guarantees a natural form of silicone implant protection. The technique of fascial flap in the region of the submammary sulcus, already a routine in our service, is shown to be effective in implant protection.
Keywords: Breast; Mammoplasty; Prostheses and implants; Plastic surgery; Surgical flaps
RESUMO
As técnicas para mamoplastia de aumento apresentaram ao longo do tempo inúmeras adaptações que garantiram refinamentos e melhores resultados. Como adição à técnica já descrita por Graf, em 1998, relatamos aqui uma tática de fechamento de retalho fascial em sulco inframamário. A fim de evitar complicações, como a temida deiscência de ferida operatória e ptose mamária precoce, a estratégia de fechamento descrito garante uma forma natural de proteção ao implante de silicone. De rápida e fácil execução, a técnica do retalho fascial em região de sulco submamário, já rotina em nosso serviço, mostra ser eficaz na proteção do implante.
Palavras-chave: Mama; Mamoplastia; Próteses e implantes; Cirurgia plástica; Retalhos cirúrgicos
INTRODUÇÃO
Considerada uma das cirurgias estéticas mais procuradas e realizadas atualmente, a mamoplastia de aumento sofreu aprimoramentos e adaptações permitindo cada vez mais melhorias para cada técnica1,2.
Em 1962, Cronin e Gerow retrataram a implantação de próteses de silicone em posição subglandular. Como resultado imediato, a mama permanecia com um formato satisfatório; porém, em longo prazo, iniciava com rippling e maior incidência de contratura capsular, além da ptose mamária mais acentuada, devido à falta de sustentação do polo inferior3-5.
Com o objetivo de diminuir a incidência de resultados insatisfatórios, Dempsey e Latham, em 1968, expuseram a técnica submuscular, porém se defrontaram com complicações dinâmicas e deformação dos implantes devido à contração do músculo peitoral6,7.
Posteriormente, em 1998, Graf apresentou mais uma opção aos cirurgiões com a técnica subfascial, oferecendo um controle mais preciso da forma da mama e posição no sulco inframamário. Com menor morbidade, a recuperação pós-operatória é mais rápida e a movimentação do implante menor, evitando distorções quando acionado o músculo peitoral, se comparado com a técnica submuscular1-3,7.
Por fim, em 2000, Tebbets retratou a técnica dual-plane, a qual ofereceu menores taxas de visibilidade e migração do implante, se comparadas ao plano submuscular total, porém em alguns casos ainda apresentava algum grau de animação a contração muscular e de achatamento no polo superior3,6.
A fáscia do músculo peitoral, do ponto de vista anatômico, é um plano bem identificável durante o intraoperatório. Apesar de variações de espessura a depender de cada paciente, ela se apresenta como unidade anatômica bem definida em toda estrutura da mama desde seu polo superior até sua inserção no sulco submamário. Essa característica fornece um suporte forte no polo superior, fornecendo ao implante uma melhor cobertura e diminuindo a sua vizualização1,2.
O descolamento subfascial na cirurgia de aumento mamário requer uma elevação precisa da fáscia do músculo peitoral nos terços médio e superior, assim como a fáscia do músculo serrátil e do reto abdominal inferiormente para confecção da loja.
OBJETIVO
O nosso objetivo é expor uma técnica de retalho da fáscia do músculo peitoral na porção inferior da mama a fim de evitar a exposição da prótese caso haja deiscência de ferida operatória, e manter a posição do implante evitando a ptose mamária no pós-operatório tardio, melhorando assim os resultados em longo prazo.
RESULTADOS
Técnica cirúrgica
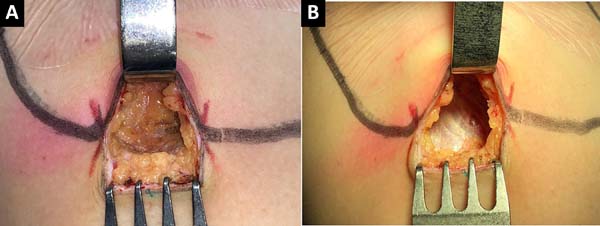
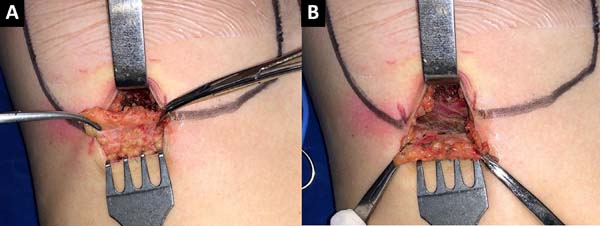
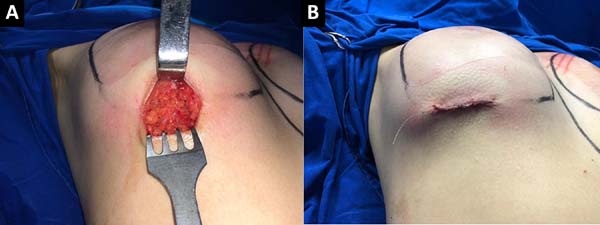
Com bisturi frio, lâmina 15, inicia-se a incisão cirúrgica em região já demarcada previamente em sulco submamário (Figura 1). Posteriormente, com eletrocautério, utilizando uma potência de 20-25 Watts – coagulação, de forma meticulosa e delicada, disseca-se, no sentido cranial, cerca de 4 cm, o tecido celular subcutâneo até a visualização da fáscia do músculo peitoral (Figura 2). Nesse momento, realiza-se a dissecção e isolamento da fáscia para cima e para baixo, acompanhando a loja já definida previamente, que então servirá como retalho inferiormente para fechamento após a colocação do implante (Figura 3).
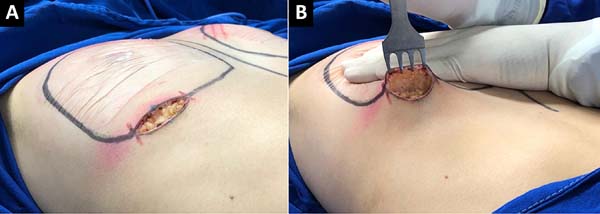
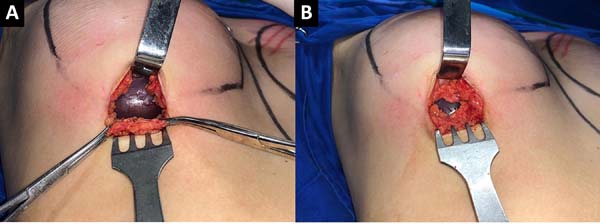
A seguir, após descolamento de toda a loja, colocação do implante e confirmada a disposição da prótese, inicia-se o fechamento por planos. Com Monocryl 4-0, confecciona-se com pontos simples a sutura da fáscia, tendo o cuidado de fixar o retalho fascial inferior à fáscia ou ao tecido glandular superiormente, iniciando pelos extremos da incisão, o que já isola o implante mamário e garante a oclusão da loja subfascial (Figura 4). Prosseguindo a técnica, pontos simples com mesmo fio cirúrgico são dados entre o tecido glandular adjacente e o tecido celular subcutâneo inferior; e, por fim, pontos subdérmicos e intradérmicos, garantindo três camadas de síntese e maior proteção ao implante (Figura 5).
DISCUSSÃO
Para a completa compreensão das vantagens do plano subfascial e do retalho inferior relatado, uma discussão sobre anatomia da mama é imperativa. Alguns autores reputam a ideia da técnica por acreditarem que a fáscia é um tecido fino e fraco, mas sabe-se que ela cobre todo o músculo peitoral maior – está firmemente aderida a ele e ligada ao esterno, clavícula, e é contínua com a fáscia do ombro, axila e serrátil inferolateralmente. No intraoperatório, embora variações possam ocorrer, é observado que a fáscia tende a ser uniforme e confere ao cirurgião a estrutura anatômica ideal para cobrir o implante e melhorar os resultados em longo prazo.
Um dos princípios mais importantes da técnica, por meio da incisão submamária, envolve evitar a continuidade da pele com o parênquima, o que é obtido iniciando a incisão na pele e continuando superiormente, como citado acima na técnica cirúrgica.
Após a inserção do implante, o fechamento dos planos fascial, subcutâneo e cutâneo garantem um isolamento mais seguro com as suturas em alturas diferentes e menor risco de exposição e infecção da prótese9.
Já pela incisão transaxilar, o descolamento é subcutâneo, sem entrar nas estruturas axilares e a fáscia é incisada no rebordo lateral do musculo peitoral e o descolamento subfascial é realizado até o futuro sulco inframamário, não havendo a necessidade de fechamento da fáscia nessa abordagem. Pela técnica areolar inferior, que é realizada em zigue-zague na pele, a fáscia é incisada na mesma altura da incisão e após o seu descolamento subfascial ela é suturada ao final da cirurgia.
Segundo outros autores, o tempo cirúrgico é em média de 1 h e 15 min; 30 minutos a mais em comparação ao plano subglandular para a colocação de implantes por incisões pelo sulco submamário3.
Mesmo com uma etapa um pouco maior para dissecção, comparada com as demais técnicas, acreditamos que esse tempo a mais dispensado não compromete a segurança da cirurgia, e acrescenta diversos benefícios já comprovados por demais autores, como maior proteção do implante se houver a ocorrência de uma temível deiscência de sutura e maior sustentação da mama no polo inferior, caracterizando-a com uma forma mais natural e auxiliando na prevenção da ptose.
CONCLUSÃO
Por ser uma técnica versátil, pode ser utilizada em um procedimento de mamoplastia secundária, visto que, nos demais métodos, a tendência é que a fáscia seja preservada, o que acrescenta mais uma vantagem à subfascial, que pode ser realizada em um segundo momento sem perder seus resultados positivos8,16,20. Pacientes magras ou que solicitam implantes maiores são exemplos que também se beneficiam dessa estratégia9.
Em pacientes que necessitam de remoção de implantes submusculares, por exemplo, a capsulectomia adicionada à fixação do músculo peitoral no tórax, com a subsequente dissecção do plano subfascial, é rotineiramente realizada para evitar a criação de um espaço e acúmulo de líquidos com potencial de infecção e complicações9.
Como adição à técnica de mamoplastia de aumento subfascial, o retalho de fáscia na porção inferior, próximo ao sulco inframamário, demonstrou proporcionar uma forma natural de proteção ao implante e auxiliar na prevenção da ptose mamária. Por essas razões, sua implantação tornou-se rotina na realização de cirurgia para o aumento da mama no nosso serviço.
Referências
1. Goes JCS, Munhoz AA, Gemperli R. The Subfascial Approach to Primary and Secondary Breast Augmentation with Autologous Fat Grafting and Form-Stable Implants. Clin Plast Surg. 42(4):551-64.
2. Goés JCS. Breast Implant Stability in the Subfascial Plane and the New Shaped Silicone Gel Breast Implants. Aesth Plast Surg. 2010; 34:23-8. DOI: https://doi.org/10.1007/s00266-009-9429-6
3. Hunstad JP, Webb LS. Subfascial breast augmentation: a comprehensive experience. Aesth Plast Surg. 2010; 34:365-73. DOI: https://doi.org/10.1007/s00266-009-9466-1
4. Serra-Renom JM, Garrido MF, Yoon T. Augmentation mammaplasty with anatomic soft, cohesive silicone implant using the transaxillary approach at a subfascial level with endoscopic assistance. Plast Reconstr Surg. 2005; 116:640-5. DOI: https://doi.org/10.1097/01.prs.0000173558.52280.6e
5. Matousek SA, Corlett RJ, Ashton MW. Understanding the fascial supporting network of the breast: key ligamentous structures in breast augmentation and a proposed system of nomenclature. Plast Reconstr Surg. 2014 fev; 133(2):273-81.
6. Spear SL, Schwartz J, Dayan JH, Clemens MW. Outcome assessment of breast distortion following submuscular breast augmentation. Aesth Plast Surg. 2009; 33:44-8. DOI: https://doi.org/10.1007/s00266-008-9275-y
7. Graf RM, Bernardes A, Auersvald A, Costa Damasio RC. Subfascial endoscopic transaxillary augmentation mammaplasty. Aesth Plast Surg. 2000; 24:216-20. / Graf RM et al (2003)
8. Siclovan RH, Jomah AJ. Advantages and Outcomes in Subfascial Breast Augmentation: A Two-Year Review of Experience. Aesth Plast Surg. 2008; 32:426-31. DOI: https://doi.org/10.1007/s00266-008-9141-y
9. Góes JCS, Landecker A. Optimizing Outcomes in Breast Augmentation: Seven Years of Experience with the Subfascial Plane. Aesth Plast Surg. 2003; 27:178-84. DOI: https://doi.org/10.1007/s00266-003-0004-2
1. Departamento de Cirurgia Plástica e Reparadora,
Universidade Federal do Paraná, Curitiba, PR, Brasil.
2. Sociedade Internacional de Cirurgia Plástica
Estética.
Endereço Autor: Silvia Helena Mandu Rua General Carneiro, nº 181 - Alto da Glória, Curitiba, PR, Brasil CEP 80060-900 E-mail: silviahmandu@hotmail.com







 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter