

33ª Jornada Norte-Nordeste de Cirurgia Plástica - Year 2018 - Volume 33 - (Suppl.2)
Reconstrução primária da papila mamária
Reconstrução primária da papila mamária
ABSTRACT
Introduction: Reconstruction of the areolopapillary complex (CAP) is a complementary step in breast reconstruction. It can be done first or second, depending on the case and the surgeon. Techniques and tactics seek to approximate the result to the appearance of the original CAP of the opposite breast, mainly in relation to the projection of the papilla and the coloration of the areola. Based on the techniques already described, the idea was to use, where possible, the skin and fat of the triangular flap of the upper pedicle, comprised between the points "B, A and C" in the Ariê-Pitanguy technique, to make the papillary cone. This easy-to-use technique uses excess skin and fat which facilitates the creation of the neopapila cone.
Methods: Primary, prospective, descriptive study of intervention. The casuistry was of convenience, the patients were allocated in the ambulatory of plastic surgery of the Hospital das Clínicas of the Federal University of Pernambuco (UFPE) and private clinic of the author. Sixty-eight patients were operated from March 2012 to June 2018, all of them female, with 22 cases of unilateral adenomastectomy due to the presence of a malignant or non-malignant lesion; and 46 cases of bilateral giganomas, operated by the modified Torek technique.
Results: Of the 114 operated breasts, 8 cases lost 80% of the papilla projection that we judged to have been due to thin skin, little adipose tissue associated with technical deficiency. The rest of the 106 cases maintained the volume and projection of the papillary cone.
Conclusion: The primary reconstruction of the mammary papilla with an adipose dermis of the upper pedicle is easy to perform, maintaining the projection of the papillary cone in the long term. A disadvantage is the maintenance of the whitish coloring.
Keywords: Breast; Nipples; Mammaplasty; Surgical flaps.
RESUMO
Introdução: A reconstrução do complexo areolopapilar (CAP) é uma etapa complementar nas reconstruções mamárias. Ela poderá ser realizada em primeiro ou em segundo tempo, a depender do caso e do cirurgião. As técnicas e táticas procuram aproximar o resultado à aparência do CAP original da mama oposta, principalmente com relação a projeção da papila e a coloração da aréola. Baseado nas técnicas já descritas, surgiu a ideia de utilizar, quando possível, a pele e gordura do retalho triangular de pedículo superior, compreendido entre os pontos "B, A e C" na marcação pela técnica de Ariê-Pitanguy, para a confecção do cone papilar. Esta técnica de fácil execução, utiliza a pele e a gordura excedentes, o que facilitou a confecção do cone da neopapila.
Método: Estudo primário, prospectivo, descritivo de intervenção. A casuística foi de conveniência, os pacientes foram alocados no ambulatório de cirurgia plástica do Hospital das Clínicas da Universidade Federal de Pernambuco (UFPE) e clínica privada do autor. Foram operadas 68 pacientes no período de março de 2012 a junho de 2018, todas do gênero feminino, sendo 22 casos de adenomastectomia unilateral, devido à presença de lesão, maligna ou não; e 46 casos de gigantomastias bilaterais, operadas pela técnica de Torek modificada, em que foi confeccionado um retalho de pedículo superior para a reconstrução da papila.
Resultados: Das 114 mamas operadas, 106 mantiveram o volume e a projeção do cone papilar e apenas 8 perderam 80% da projeção da papila.
Conclusão: A reconstrução primária da papila mamária com um retalho dermo adiposo de pedículo superior é de fácil execução, mantendo a projeção do cone papilar a longo prazo. Como desvantagem, há a manutenção da coloração esbranquiçada.
Palavras-chave: Mama; Mamilos; Mamoplastia; Retalhos cirúrgicos.
INTRODUÇÃO
A reconstrução do complexo areolopapilar (CAP) é uma etapa complementar nas reconstruções mamárias. Ela poderá ser realizada em primeiro ou em segundo tempo, a depender do caso e do cirurgião. As técnicas e táticas procuram aproximar o resultado à aparência do CAP original da mama oposta, principalmente com relação à projeção da papila e a coloração da aréola.
Em 1946, Berson1 foi o primeiro a descrever um retalho local para a reconstrução do mamilo. Em 1977, Cronin et al.2 descreveram a reconstrução da papila com enxerto de pele areolar remanescente. No mesmo ano, Brent & Bostwick3 reconstruíram a papila com um enxerto composto de pele e cartilagem auricular, com o propósito de projetar a papila e manter sua naturalidade. O primeiro caso de reconstrução da papila mamária com retalho local foi descrito por Little et al.4,5 usando um retalho local com um formato quadrangular.
Thomas et al.6, em 1996, publicaram um novo desenho para a papila. No ano seguinte, ele descreveu outra técnica, que chamou de “skate flap”. Para manter a projeção da papila a longo prazo, foi tentado um implante de um pequeno disco de silicone para simular a projeção do cone papilar, descrito por Jankau et al7., em 2011. Ramos8et al., em 2016, apresentaram um levantamento dos retalhos locais mais usados par a reconstrução da papila.
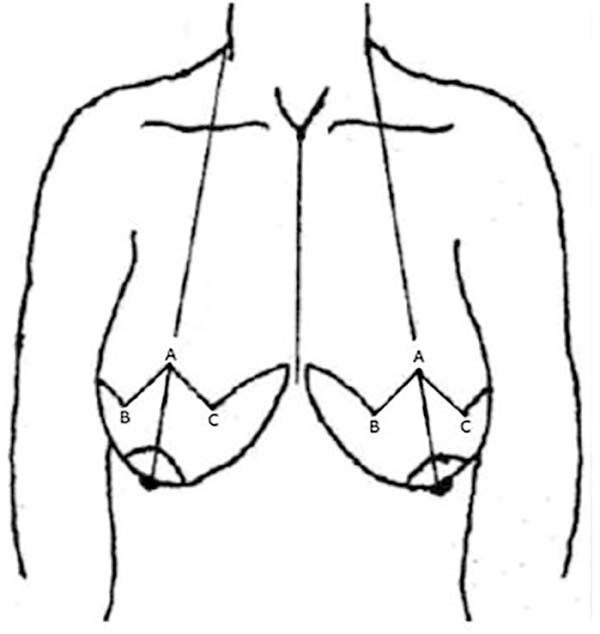
Quanto aos desenhos dos retalhos para a confecção da neopapila, são descritos: C-V, medalhão, retalhos com pedículo superior e inferior. Baseado nas técnicas já descritas, surgiu a ideia de utilizar, quando possível, a pele e gordura do retalho triangular de pedículo superior, compreendido entre os pontos “B A, C” (Figura 1) na marcação pela técnica de Ariê-Pitanguy, para a confecção do cone papilar. Esta técnica de fácil execução, utiliza a pele e a gordura excedente o que facilitou a confecção do cone da neopapila.
MÉTODO
Estudo primário, prospectivo, descritivo de intervenção. A casuística foi de conveniência, os pacientes foram alocados no ambulatório de cirurgia plástica do Hospital das Clínicas da Universidade Federal de Pernambuco (UFPE), em Recife, PE, e clínica privada do autor. Foram operadas 68 pacientes no período de março de 2012 a junho de 2018, todas do gênero feminino, sendo 22 casos de adenomastectomia devido à presença de lesão, maligna ou não; e 46 casos de gigantomastias operadas pela técnica de Torek modificada.
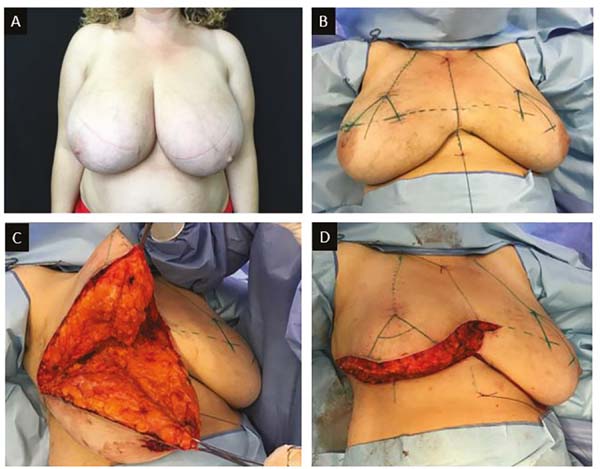
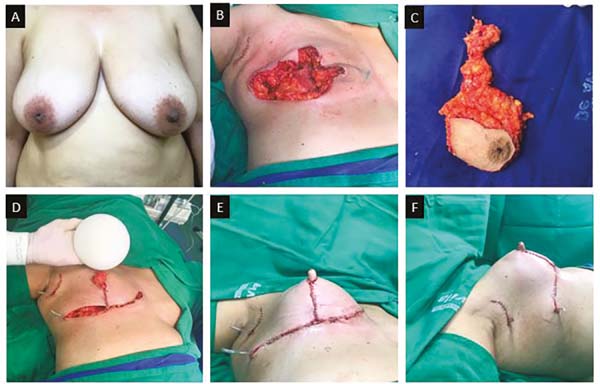
Os casos descritos são de portadoras de lesão unilateral, maligna ou não, em que não houve preservação do CAP ou de grandes hipertrofias mamárias cujo o CAP estava fora do triângulo “ B, A, C” da marcação de Ariê-Pitanguy (Figuras 1, 2A e B), mas houve preservação da pele da aréola. No caso de gigantomastia a mama é dividida transversalmente em duas porções, superior e inferior (Figura 2C e D). Todo segmento inferior é ressecado e o superior preservado para modelagem da neomama.
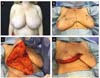
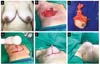
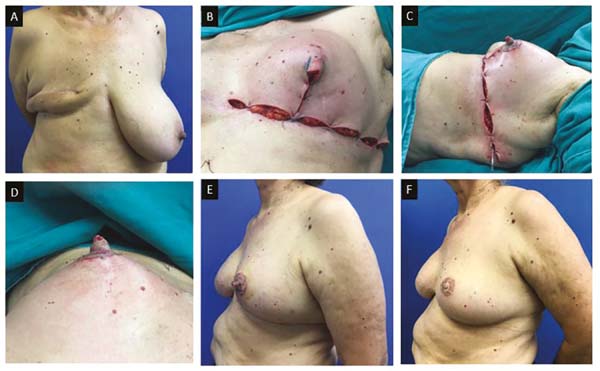
Nos casos em que há presença de lesão no quadrante superior, a área comprometida é ressecada (Figura 3A, B e C) e o conteúdo restante é utilizado para modelagem, com ou sem implante de silicone. Toda pele e tecido celular subcutâneo (TCSC) do terço superior do triângulo “ B, A, C” é preservada para confecção do cone papilar. Com incisões parciais nas laterais do triângulo, é confeccionado um retalho de pedículo superior (Figura 4A e 4B), que em seguida sofre uma rotação de 360º, englobando o máximo de tecido para aumentar tamanho e volume e melhorar a sustentação do “cone papilar” (Figura 4C e D).
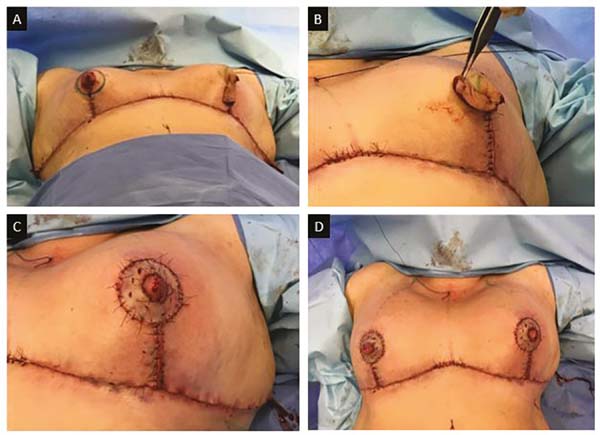
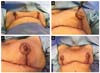
Esse cone deve ter sempre o dobro do tamanho e do volume normal da papila, a fim de compensar a grande hipotrofia que ocorre nos primeiros meses (Figura 5B, C e D). Pequenos excessos da pele devem ser ressecados. Nos casos em que há preservação da pele das aréolas, as mesmas são enxertadas (Figura 5E e F). Porém, nos casos em que a localização tumoral é retro ou periareolar, cujo CAP faz parte da peça cirúrgica (Figura 3C), a aréola será tatuada em um segundo tempo.
RESULTADOS
Das 114 mamas operadas, 106 mantiveram o volume e a projeção da papila e 8 perderam 80% da projeção.
DISCUSSÃO
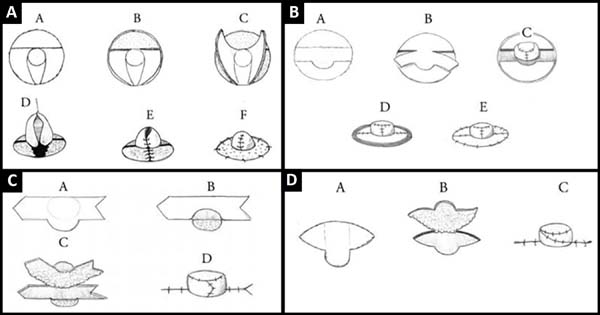
O CAP é composto por duas estruturas, o cone papilar e a aréola, considerado um segmento estético da mulher, também uma área erógena e com função de amamentação. Ao longo dos anos, vários autores idealizaram os mais variados tipos de retalhos locais para a reconstrução da papila, que passamos a descrever (Figura 6).
Cronin et al2., no ano de 1977, publicaram um artigo compilado das técnicas de reconstrução mamária e papilar existentes até então. Nesse trabalho, descreveram técnicas de reconstrução da papila tanto a partir do CAP contralateral, como também o uso pele dos pequenos lábios para enxertia areolar. No mesmo ano, Brent & Bostwick3 descreveram uma técnica de reconstrução do CAP utilizando cartilagem auricular, para promover uma boa projeção, e enxertos de pele de pequenos lábios.
Em 1983, Little et al.4 propuseram a reconstrução da papila com um retalho quadrangular, que consistia em uma desepitelização de quatro quadrantes do círculo areolar. Os quadrantes restantes são utilizados para a formação da neopapila. No ano seguinte, o mesmo autor descreveu um retalho que oferecia resultados previsíveis com bom controle da projeção e do diâmetro da nova papila, chamado de “skate flap” (Figura 6A).
Esta técnica utiliza dois retalhos laterais fechados entre si ao redor de um retalho central mais profundo (responsável pelo volume da futura papila) e um enxerto de pele de área adequada na nova aréola. A largura dos retalhos laterais deve ser o triplo do diâmetro do círculo da papila contralateral ereta e, a altura, duas vezes esse diâmetro. Uma das técnicas mais difundidas é a do retalho C-V, descrita por Brent & Bostwick3 em 1977, que utiliza um retalho em “C” e dois retalhos em “V” para criar a neopapila. O primeiro retalho determina o diâmetro e ápice do mamilo e os últimos determinam a projeção (Figura 6D).
Thomas et al.6 descreveram, em 1996, uma técnica conhecida como “arrow flap”, que consistia num retalho em forma de flecha utilizado para a formação do “cone papilar” (Figura 6C). O comprimento do retalho utilizado deve ser o necessário para formar a neopapila. Em 2005, Chen et al.9 descreveram um retalho, que chamaram em “medalhão” e realizavam a tatuagem da aréola em um segundo tempo.
A técnica requer duas abas trapezoidais e uma aba circular, que será responsável pelo diâmetro e topo do novo mamilo. O comprimento do retalho é ligeiramente maior do que a circunferência do CAP desejado, e sua altura representa a altura do futuro mamilo. A altura deveria ser levemente superior ao mamilo contralateral, para evitar perda de projeção.
O “double opposing” é uma técnica descrita, no ano de 2007, por Shestak e Nguyen, em que todas as cicatrizes da área doadora estão contidas na topografia do novo CAP (Figura 6B). O retalho é planejado com base na aréola oposta. O diâmetro do novo CAP deve ser 20 a 25% maior em relação ao contralateral para garantir simetria a longo prazo. A técnica é finalizada com uma sutura em round-block. Jankau et al.7, em 2011, propuseram a utilização de uma haste de silicone visando melhor projeção papilar. O diâmetro da haste é fixo, enquanto a altura varia de acordo com o CAP contralateral ou a preferência do paciente. Em 2012, Pita et al.10 apresentaram reconstrução da papila com retalho retangular de pedículo superior.
CONCLUSÃO
A reconstrução primária da papila utilizando um retalho dermoadiposo de pedículo superior demonstrou ser de fácil execução, mantendo a projeção do cone papilar a longo prazo. E, para reconstrução da aréola, dependendo do caso, é realizado enxerto da pele areolar ou a pigmentação com tatuagem.
REFERÊNCIAS
1. Berson MI. Construction of pseudoareola. Surgery. 1946;20(6):808.
2. Cronin TD, Upton J, McDonough JM. Reconstruction of the breast after mastectomy. Plast Reconstr Surg. 1977;59(1):1-14. DOI: http://dx.doi.org/10.1097/00006534-197701000-00001
3. Brent B, Bostwick J. Nipple-areola reconstruction with auricular tissues. Plast Reconstr Surg. 1977;60(3):353-61.
4. Little JW 3rd, Munasifi T, McCulloch DT. One-stage reconstruction of a projecting nipple: the quadrapod flap. Plast Reconstr Surg. 1983;71(1):126-33. DOI: http://dx.doi.org/10.1097/00006534-198301000-00029
5. Little JW 3rd. Nipple-areola reconstruction. Clin Plast Surg. 1984;11(2):351-64.
6. Thomas SV, Gellis MB, Pool R. Nipple reconstruction with a new local tissue flap. Plast Reconstr Surg. 1996;97(5):1053-6. DOI: http://dx.doi.org/10.1097/00006534-199604001-00027
7. Jankau J, Jaśkiewicz J, Ankiewicz A. A new method for using a silicone rod for permanent nipple projection after breast reconstruction procedures. Breast. 2011;20(2):124-8. DOI: http://dx.doi.org/10.1016/j.breast.2010.10.001
8. Ramos FRM, Strassburger CP, Falcão M, Uebel CO. Nipple-areola complex reconstruction: What we have today? Rev Bras Mastol. 2016;26(1):18-23.
9. Chen SG, Chiu TF, Su WF, Chou TD, Chen TM, Wang HJ. Nipple-areola complex reconstruction using badge flap and intradermal tattooing. Br J Surg. 2005;92(4):435-7. DOI: http://dx.doi.org/10.1002/bjs.4885
10. Pita PCC. Opção Técnica para Reconstrução do Complexo Aréolo- Papilar. XXXXIX Congresso Brasileiro de Cirurgia Plástica. Porto Alegre; 2012. p. 14-8.
1. Hospital das Clínicas, Universidade Federal de
Pernambuco, Recife, PE, Brasil
2. Hospital Esperança, Recife, PE,
Brasil.
Endereço Autor: Pedro Celso de Castro
Pita
Praça Miguel de Cervantes, nº 60, sala 301, Ilha do Leite
Recife, PE, Brasil CEP 50070-520
E-mail: pedro.pitta@hotmail.com



 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter