

Face I - Year 2018 - Volume 33 - (Suppl.1)
Displasia fibrosa óssea fronto-orbital
RESUMO
Displasia fibrosa óssea (FD) consiste em uma desordem congênita do esqueleto que leva a um crescimento ósseo "benigno". A região órbito-craniana está envolvida em aproximadamente 20% dos casos de FD. Deformidades craniofaciais e cefaleia consistem nas principais formas de apresentação da FD craniofacial. O comprometimento visual é a sequela mais temida e mais potencialmente debilitante da FD. Descrevemos nossa experiência com uma série de 7 casos de displasia fibrosa óssea orbitária, e discutimos aspectos baseados na revisão da literatura sobre o tema. O tratamento da displasia fibrosa fronto-orbital ainda é rodeado de controvérsias entre abordagem radical ou mais conservadora. Alguns autores argumentam a favor do manejo radical com ampla ressecção das lesões, porém é inquestionável a maior possibilidade da ocorrência de sequelas em ressecções mais amplas. Nesse contexto, o manejo conservador, como remodelamento, mostra evolução aceitável em casos em que a ressecção ampla e reconstrução ocasionariam certamente maus resultados estético-funcionais. Cirurgia precoce para manejo de distúrbio sensitivo progressivo é recomendada a fim de evitar o prejuízo de uma descompressão tardia.
Palavras-chave: Displasia fibrosa óssea; Reconstrução; Crânio; Órbita; Osso frontal.
Displasia fibrosa óssea (FD) consiste em um crescimento ósseo "benigno", relatado pela primeira vez por Von Recklinghausen em 1891, nomeado por ele como "osteíte fibrosa generalizada"1. Lichteinstein e Jaffe, em 1938, introduziram primeiramente o termo displasia fibrosa. Trata-se de uma desordem congênita do esqueleto caracterizada por adelgaçamento do osso cortical e substituição da medular por tecido fibroso. A FD representa aproximadamente 2,5% de todos os tumores ósseos e 7,5% dos tumores ósseos benignos, com igual predileção por ambos o sexos2,3. A região orbitocraniana está envolvida em aproximadamente 20% dos casos de FD4.
Deformidades craniofaciais e cefaleia consistem nas principais formas de apresentação da FD craniofacial2,5. A FD fronto-orbital pode ser originada dentro do osso adjacente ao canal óptico, crescer gradualmente, e comprimir o nervo óptico, levando à cegueira. Durante as últimas décadas, a intervenção cirúrgica tem sido a modalidade primária de tratamento para a FD fronto-orbital envolvendo o nervo óptico6.
O tratamento da displasia fibrosa fronto-orbital ainda é rodeado de controvérsias. Alguns autores argumentam a favor do manejo radical com ampla ressecção das lesões, porém é inquestionável a maior possibilidade da ocorrência de sequelas em ressecções mais amplas. Nesse contexto, o manejo conservador mostra evolução aceitável em casos em que a ressecção ampla e reconstrução ocasionariam certamente maus resultados estético-funcionais2.
OBJETIVO
Descrevemos nossa experiência com uma série de casos de displasia fibrosa óssea orbitária, e discutimos alguns aspectos baseados no que se tem atualmente como revisão da literatura sobre o tema.
MÉTODOS
Apresentamos a casuística de sete pacientes com FD craniofacial envolvendo a região orbitária no período de 2003 a 2017. Foram revisados retrospectivamente os prontuários médicos quanto à apresentação clínica, manejo e evolução pós-operatória.
RESULTADOS
Apresentamos uma série de 7 casos cujos dados clínicos, manejo e evolução pós-operatória se encontram na Tabela 1.
Conduta conservadora com remodelamento ósseo
Após descolamento subperiosteal e exposição da área acometida, realizou-se ressecção direta das lesões exofíticas (caso 6 - Figuras 1 e 2) ou drilagem com broca de desgaste da área de exostose até atingir contorno adequado. Algumas vezes, esse remodelamento necessita ser revisado, como no caso 4, que necessitou de novo remodelamento dois anos após a cirurgia inicial.
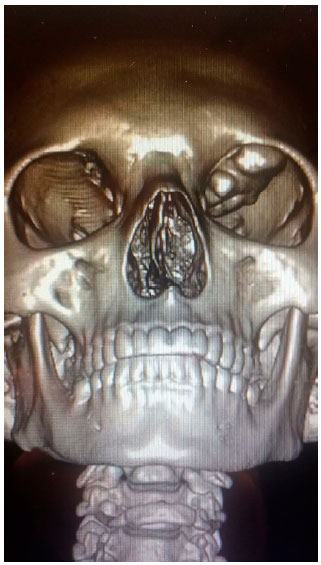
Figura 1. Caso 6 - Tomografia pré-operatória de paciente com displasia fibrosa óssea fronto-orbitária esquerda evidenciando lesão exofítica.
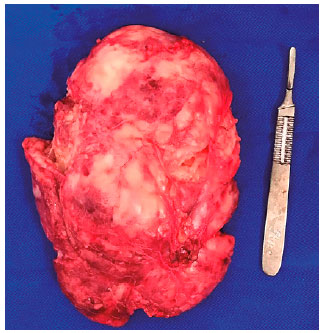
Figura 2. Caso 6 - Produto da ressecção direta de lesão exofítica associada a displasia fibrosa óssea fronto-orbitária
Ressecção radical das lesões
No caso 5, após ressecção do teto orbitário e rebordo orbital superior, o defeito foi reconstruído com enxerto de osso parietal bipartido e fixado com sistema de miniplacas 1.5 (Figuras 3, 4 e 5).
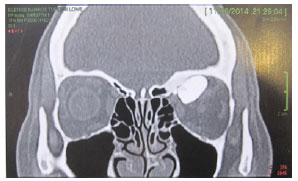
Figura 3. Caso 5 - Tomografia pré-operatória de paciente com displasia fibrosa óssea orbitária à esquerda evidenciando lesão exofítica.
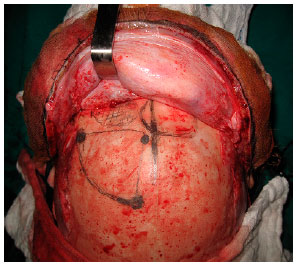
Figura 4. Caso 5 - Planejamento intraoperatório de ressecção da lesão (envolvendo teto orbitário e rebordo orbital superior) e reconstrução do defeito com enxerto de osso parietal bipartido.
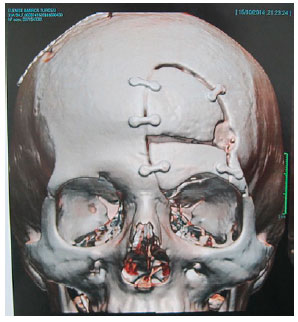
Figura 5. Caso 6 - Tomografia pós-operatória evidenciando reconstrução imediata do defeito após ressecção de lesão, por meio de enxerto de osso parietal bipartido e fixação com sistema de miniplacas 1.5.
O caso 7, cuja apresentação inicial foi com comprometimento da acuidade visual, evoluiu com déficit visual persistente e progressivo, sem melhora após a cirurgia.
DISCUSSÃO
FD é uma desordem congênita não familial que geralmente se inicia na infância2, sendo mais comumente observada entre 3 e 15 anos de idade, e a maioria dos pacientes é diagnosticada antes dos 30 anos7,8.
Há quatro tipos relatados de FD: monostótica (afeta um único osso); poliostótica (afeta múltiplos ossos); síndrome de McCune-Albright (tríade - FD poliostótica, puberdade precoce e áreas de pigmentação cutânea do tipo manchas em café-com-leite); e síndrome de Mazabraud (poliostótica e associada a miomas, tipicamente em grandes grupos musculares)2,3.
Uma metanálise sobre a prevalência das diferentes formas e dos ossos evolvidos na FD craniofacial9 demonstrou que não há diferença estatisticamente significativa na prevalência das formas monostótica e poliostótica da FD (56% versus 47%, respectivamente). Relatos prévios incluindo diferentes séries de pacientes e numerosos estudos descritivos encontraram que a forma monostótica da FD é a mais frequente, correspondendo a 70% dos casos tanto de forma geral quando considerada apenas a região craniofacial, e os ossos envolvidos com maior prevalência são costelas e fêmur10.
Os ossos mais acometidos na FD craniofacial monostótica, segundo a metanálise de Yang et al.9, são a maxila (28%), órbita (27% - considerada como unidade única pelos estudos) e mandíbula (25%), enquanto que maxila (30%), zigoma (27%) e esfenoide (26%) foram os mais acometidos na forma poliostótica.
Clinicamente, os sinais e sintomas da FD craniofacial variam de acordo com o tipo e localização, resultando em distopia, diplopia, redução da acuidade visual, perda da visão, disestesia na distribuição do nervo trigêmeo, proptose, epífora e, mais comumente, deformidades craniofaciais e cefaleia2,5.
O comprometimento visual é a sequela mais temida e mais potencialmente debilitante da FD. A perda visual também representa a complicação neurológica mais comum da FD acometendo o crânio.
Radiograficamente, as lesões da FD têm sido descritas como tendo uma aparência em vidro fosco. Em função da complexidade do esqueleto facial, sombras de sobreposição podem impedir uma avaliação adequada com radiografias convencionais. Tomografia computadorizada tem se revelado mais útil em detectar e definir estas lesões craniofaciais, e o advento da tomografia tridimensional melhorou ainda mais a localização e visualização da extensão da afecção, além de auxiliar no planejamento cirúrgico acurado. A ressonância magnética oferece maior especificidade no envolvimento neurovascular e ocular e na detecção de lesões de partes moles. Portanto, estes exames de imagem são complementares para o diagnóstico e devem ser utilizados2.
Biópsia e exame histopatológico são necessários para um diagnóstico definitivo5. O tecido da FD é composto por trabéculas ósseas de forma irregular em um fundo de tecido conjuntivo fibroso moderadamente celular. As trabéculas ósseas assumem diferentes formas, que foram descritas em configuração como "C & S," "quebra-cabeças" ou "caracteres chineses". Calcificação é comum e mais proeminente no centro. O estroma fibroso exibe importante variação em sua aparência microscópica2.
Portanto, o diagnóstico da FD é embasado na tríade clínica, radiologia e histopatologia. Não há recurso médico para curar ou prevenir a FD1. Não há consenso se a abordagem mais indicada é a radical ou a conservadora.
Certos casos devem ser monitorados quanto à atividade da doença e progressão. Dependendo da localização das lesões, idade do paciente e opinião do paciente quanto à cirurgia, exames clínicos seriados podem consistir na melhor opção, com ênfase particular nos nervos cranianos e avaliação oftalmológica, incluindo teste do campo visual. Tomografia computadorizada e cintilografia óssea ocasionalmente podem ser realizadas para monitorar a progressão da doença. O desenvolvimento rápido de diplopia, dor ou perda visual devem alertar para mucocele ou hemorragia coexistentes2 e consistem em indicações de abordagem cirúrgica precoce.
A cirurgia para FD orbitocranial é geralmente desafiadora, em função da proximidade com estruturas neurovasculares e oculares. O objetivo do tratamento é corrigir ou prevenir problemas funcionais e atingir melhora estética1. Chen et al.11, após revisarem a literatura, recomendam como indicações absolutas para descompressão do nervo óptico perda visual progressiva ou perda visual súbita com até uma semana de evolução; enquanto que indicações relativas devem incluir pacientes adultos com doença ativa e crianças ou adolescentes sem perda visual, mas evidência radiográfica de redução do canal óptico.
Comprometimento visual temporário pós-operatório após descompressão do canal óptico é frequentemente observado. Entretanto, este déficit melhora com a administração de corticosteroides e com o tempo à medida que o edema regride11. Caso ocorra perda visual, manejo agressivo com corticosteroides é indicado, além de tomografia computadorizada da órbita (canal óptico) para determinar se há comprometimento estrutural2.
Apesar de Fadle et al.5 defenderem que abordagens conservadoras, como curetagem, contorno e remodelamento estão associadas a resultados subótimos, quatro casos desta série foram manejados com remodelamento, e evoluíram com satisfatório resultado estético mantido a longo prazo. Desta forma, não houve sequelas de uma abordagem radical precoce quando a apresentação clínica não exigiu este manejo, ou seja, quando não envolvia comprometimento ou perda da visão. Apenas um caso necessitou de um novo remodelamento, sem outras complicações.
Reconstrução imediata após ressecção do osso fronto-orbital envolvido é usualmente realizada a fim de recuperar o contorno, simetria, volume orbitário, via nasolacrimal, uma base de crânio intacta e ação de barreira. Diferentes materiais têm sido utilizados para reconstruir os defeitos crânio-orbitários, como enxertos de osso autólogo, enxertos condrocostais, telas de titânio, polietileno e outros materiais aloplásticos. Geralmente, enxerto de osso autólogo é utilizado para reconstrução primária. O osso reposicionado ou enxerto de osso coletado são tratados como enxertos livres e devem ser recobertos com retalhos cutâneos bem vascularizados ou revestidos com retalhos musculares ou fasciais12.
Porções extensas de osso ressecado podem ser recontornadas e tratadas com autoclavagem ou crioterapia (com o objetivo de destruir os elementos celulares preservando a matriz mineral) e reimplantadas. Esta técnica pode ser particularmente útil na região fronto-orbitária quando a estrutura, contorno e forma estiverem difíceis de ser atingidos com enxerto livre de osso coletado da calota, costela ou crista ilíaca2,5. O reparo de troncos nervosos principais e do sistema nasolacrimal deve ser realizado sempre que possível12.
CONCLUSÃO
FD fronto-orbital consiste em uma desordem de crescimento ósseo "benigna", porém pode culminar em assimetrias craniofaciais e déficits funcionais significativos. O tratamento envolve controvérsias e varia de acordo com a região comprometida e apresentação clínica. Cirurgia precoce para manejo de distúrbio sensitivo progressivo é recomendada a fim de evitar o prejuízo de uma descompressão tardia. Os riscos da cirurgia devem ser pesados em relação aos benefícios de atingir um resultado mais funcional e estético. Resultados estéticos satisfatórios e duradouros podem ser obtidos com uma abordagem cirúrgica conservadora, como remodelamento, quando o paciente não apresenta distúrbio sensitivo. Monitoramento neuro-oftalmológico a longo prazo é essencial.
REFERÊNCIAS
1. Lu Y, Yang J, Wu Y, Pan S, Lu J, Mu X. "Well Digging" Subcraniotomy Strategy with Navigation for Optic Nerve Decompression in Frontoorbital Fibrous Dysplasia: Preliminary Experience. Plast Reconstr Surg Glob Open. 2016;4(11):e1080. DOI: http://dx.doi.org/10.1097/GOX.0000000000001080
2. Ricalde P, Horswell BB. Craniofacial fibrous dysplasia of the fronto-orbital region: a case series and literature review. J Oral Maxillofac Surg. 2001;59(2):157-67. DOI: http://dx.doi.org/10.1053/joms.2001.20487
3. DiCaprio MR, Enneking WF. Fibrous dysplasia. Pathophysiology, evaluation, and treatment. J Bone Joint Surg Am. 2005;87(8):1848-64. PMID: 16085630
4. Kransdorf MJ, Moser RP Jr, Gilkey FW. Fibrous dysplasia. Radiographics. 1990;10(3):519-37. DOI: http://dx.doi.org/10.1148/radiographics.10.3.2188311
5. Fadle KN, Hassanein AG, Kasim AK. Orbitocranial Fibrous Dysplasia: Outcome of Radical Resection and Immediate Reconstruction With Titanium Mesh and Pericranial Flap. J Craniofac Surg. 2016;27(8):e719-e23. DOI: http://dx.doi.org/10.1097/SCS.0000000000003033
6. Fattah A, Khechoyan D, Phillips JH, Forrest CR. Paediatric craniofacial fibrous dysplasia: the Hospital for Sick Children experience and treatment philosophy. J Plast Reconstr Aesthet Surg. 2013;66(10):1346-55. DOI: http://dx.doi.org/10.1016/j.bjps.2013.05.031
7. Gupta A, Mehta VS, Sarkar C. Large cystic fibrous dysplasia of the temporal bone: case report and review of literature. J Clin Neurosci. 2003;10(3):364-7. DOI: http://dx.doi.org/10.1016/S0967-5868(03)00032-8
8. Sharma RR, Mahapatra AK, Pawar SJ, Lad SD, Athale SD, Musa MM. Symptomatic cranial fibrous dysplasias: clinico-radiological analysis in a series of eight operative cases with follow-up results. J Clin Neurosci. 2002;9(4):381-90. DOI: http://dx.doi.org/10.1054/jocn.2002.1056
9. Yang L, Wu H, Lu J, Teng L. Prevalence of Different Forms and Involved Bones of Craniofacial Fibrous Dysplasia. J Craniofac Surg. 2017;28(1):21-5. DOI: http://dx.doi.org/10.1097/SCS.0000000000002830
10. Edgerton MT, Persing JA, Jane JA. The surgical treatment of fibrous dysplasia. With emphasis on recent contributions from cranio-maxillo-facial surgery. Ann Surg. 1985;202(4):459-79. PMID: 3901941 DOI: http://dx.doi.org/10.1097/00000658-198510000-00007
11. Chen YR, Breidahl A, Chang CN. Optic nerve decompression in fibrous dysplasia: indications, efficacy, and safety. Plast Reconstr Surg. 1997;99(1):22-30. DOI: http://dx.doi.org/10.1097/00006534-199701000-00004
12. Nuss DW, Janecka IP, Sekhar LN, Sen CN. Craniofacial disassembly in the management of skull-base tumors. Otolaryngol Clin North Am. 1991;24(6):1465-97.
1 Hospital de Clínicas, Universidade Federal do Paraná, Curitiba, PR, Brasil
2 Pontifícia Universidade Católica do Paraná, Curitiba, PR, Brasil
3 Universidade Federal do Paraná, Curitiba, PR, Brasil
4 Hospital Erasto Gaertner, Curitiba, PR, Brasil
5 Faculdade de Medicina, Universidade de São Paulo, São Paulo, SP, Brasil
6 Centro de Atendimento Integral ao Fissurado Lábio Palatal, Hospital do Trabalhador, Curitiba, PR, Brasil
Endereço Autor:
Bruna Ferreira Bernert Varaschin
Rua Prefeito Ângelo Ferrário Lopes, 2552 ap. 803, torre 3 - Hugo Lange
Curitiba, PR, Brasil - CEP 80040-252
E-mail: bru_bernert@yahoo.com.br


 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter