

Tronco I - Year 2018 - Volume 33 - (Suppl.1)
Implante no plano subfascial: revisão da literatura
RESUMO
INTRODUÇÃO: Atualmente, na literatura científica faltam evidências para comparação tanto do plano de inclusão quanto do local da incisão e do tipo de implante mamário. Sabemos que existem planos de inclusão para implante mamário, como o subglandular, submuscular, subfascial e também o duplo-plano.
OBJETIVO: O objetivo deste trabalho foi analisar na literatura existente as evidências científicas que comparassem os planos subglandular e o plano subfascial para a analisar se há realmente diferença clínica e estatisticamente significativa entre eles.
MÉTODOS: Foi realizada uma revisão bibliográfica usando a base de dados PubMed com o objetivo de realizar uma revisão das evidências científicas disponíveis a respeito do plano de inclusão subfascial.
RESULTADOS: Analisamos os artigos disponíveis na literatura que eram compatíveis com os critérios de inclusão, foram selecionados 13 artigos que faziam menção ao plano subfascial e, desses, apenas três faziam comparação entre os planos de inclusão. Não encontramos evidências científicas que comprovem a superioridade do plano subfascial sobre os demais tanto em relação à taxa de complicações quanto ao grau de satisfação das pacientes nos artigos selecionados.
CONCLUSÃO: No momento, não existe evidência científica que comprove a superioridade do plano subfascial em relação aos demais, tanto em relação à taxa de complicações quanto ao grau de satisfação das pacientes. Assim, novos estudos são necessários para adequada comparação dos planos.
Palavras-chave: Implante Mamário; Mamoplastia; Procedimentos cirúrgicos reconstrutivos.
A inclusão de implantes mamários para mamoplastia de aumento está bem consolidada. Esse procedimento já é realizado há pelo menos 50 anos1. Há inúmeros fatores que podem interferir nos resultados das mamoplastias de aumento. Em artigo publicado em 2006 por Tebbetts & Adams2 as principais variáveis que devem ser consideradas pelo cirurgião são a boa cobertura tecidual, o local da loja do implante, o volume, o tipo, tamanho, as dimensões do implante, a boa localização do sulco inframamário e a localização da incisão.
Além disso, é de fundamental importância a escolha do plano de inserção do implante3, já que este irá mudar a forma de abordagem e o resultado esperado. Em relação aos planos de inclusão, o plano subglandular e o plano submuscular foram primeiramente descritos e o mais recentemente relatado é o plano subfascial4 (Figura 1).
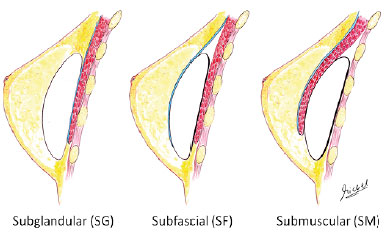
Figura 1. Principais planos de inclusão do implante mamário.
O plano subfascial foi divulgado como tendo as vantagens do plano submuscular, sem alguns inconvenientes do mesmo. Essas seriam a rápida recuperação, a baixa incidência de contratura capsular e o alto índice de satisfação das pacientes pelo bom formato da mama e por resultados mais naturais.
Apesar deste plano ser descrito, não há uma concordância de que a fáscia pré-peitoral tenha estrutura suficiente para manter sua estabilidade. Portanto, os possíveis benefícios que seriam atribuídos à colocação dos implantes sob a mesma seriam temporários. Ainda assim, a fáscia não parece ser passível de dissecção em todos os casos sem o seu rompimento, o que reduziria a reprodutibilidade do método. Logo, é discutível se existe diferença significativa (clinicamente) entre os planos subglandular e subfáscia.
OBJETIVO
O objetivo deste trabalho foi analisar na literatura existente as evidências científicas que comparassem os planos subglandular e o plano subfascial para a analisar se há realmente diferença clínica e estatisticamente significativa entre eles.
MÉTODOS
Foi realizada uma revisão bibliográfica usando a base de dados PubMed utilizando-se os termos "Subfacial Breast Implant", "Pectoral Fascia", "Subfacial Augmentation Mammaplasty". Esses artigos foram analisados utilizando os níveis de evidência científica e os graus de recomendação segundo a Oxford Centre for Evidence-based Medicine - Levels of Evidence 20115.
RESULTADOS
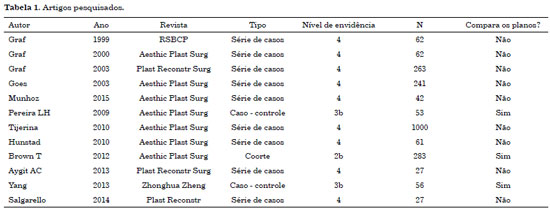
Seguindo os critérios de seleção, foram selecionados 13 artigos que faziam referência ao plano subfascial desde o primeiro artigo de 1999 que descreve a técnica para o implante mamário subfascial4. Todos os artigos selecionados relatam o plano subfascial como uma alternativa aos planos convencionais - subglandular e submuscular.
De acordo com estes artigos, o plano subfascial traz supostas vantagens, como por exemplo, evitar bordos visíveis, melhor cobertura do polo superior, melhor sustentação, menor deslocamento do implante e evitar rippling. Ou seja, o plano subfascial possui as vantagens do plano submuscular, porém sem seus efeitos adversos como a double bubble, as alterações dinâmicas e a lateralização.
Entretanto, essas supostas vantagens nos trazem algumas questões sobre o plano subfascial. Por isso, revisamos também os aspectos anatômicos da fáscia do músculo peitoral como a sua constância, uniformidade e espessura. A fáscia peitoral é uma camada anatômica distinta que cobre o músculo peitoral maior, estendendo-se a partir da clavícula até o sulco inframamário.
Ela varia em espessura de 0,49mm superiormente até 0,68mm lateralmente à margem do músculo, que se estende para o fáscia axilar e 0,52mm na parte mais medial6. Essa fáscia é uma estrutura constante, observada em estudos cadavéricos. É uma estrutura fina, que não é uniforme, pois sua espessura varia, sendo a parte superior menos espessa e por isso mais suscetível ao rompimento durante sua dissecção. Esse plano tem uma maior curva de aprendizado e também um tempo maior para sua dissecção7.
Deste modo, analisamos os artigos selecionados separando-os por tipo de estudo realizado e se havia comparação entre os planos de inserção do implante.
Assim, até 2009 não havia estudo científico que comparassem os três planos. O primeiro trabalho (Pereira & Sterodimas)8 realizando essa comparação foi um estudo caso - controle, prospectivo, que comparou os três planos. As pacientes foram divididas em três grupos subglandular (18 pacientes), subfascial (18 pacientes) e submuscular (17 pacientes).
Todas as pacientes foram submetidas à mamoplastia de aumento via axilar, usando implante texturizado de 190 a 300ml com seguimento de 6 meses até 3 anos. Foram analisados o grau de satisfação das pacientes e as complicações ocorridas nos três grupos. Não houve diferença estatística entre os grupos quanto ao grau de satisfação, esta foi semelhante nos três grupos. Quanto às complicações, também não houve diferença estatística entre os grupos.
No segundo estudo, (Brown)9 de 2012, foi um estudo de coorte que comparou o plano subfascial (200 pacientes) e o plano subglandular (83 pacientes), os grupos eram homogêneos entre si (índice de massa corporal - IMC, volume da mama e número de gestações), todas as cirurgias foram realizadas pelo mesmo cirurgião, todos os casos primários, sem a realização de mastopexia, com implantes redondos, texturizados e a incisão no sulco inframamário.
Neste estudo também foram analisados o grau de satisfação das pacientes e a taxa de complicações. Quanto à satisfação das pacientes, não houve diferença estatisticamente significativa entre os grupos e não foram demonstradas vantagens clínicas de um plano sobre o outro. Quanto a complicações, não foi encontrada diferença entre as taxas de formação de hematoma, infecção, rippling, contratura capsular ou cirurgias de revisão.
No terceiro estudo, (Yang et al.)10 de 2013, foram comparados os planos subglandular (31 pacientes) e o plano subfascial (25 pacientes), com seguimento de 2 a 26 meses. Os desfechos clínicos avaliados foram a borda do implante visível, contorno do polo superior, ptose tardia e complicações. Nesse estudo houve uma leve vantagem para o grupo subfascial nos desfechos da borda do implante que se mostrou menos visível e quanto ao contorno do polo superior, todavia, nos demais desfechos não houve diferença estatisticamente significativa (Tabela 1).
DISCUSSÃO
Desde o início da utilização do implante para aumento de mama, os cirurgiões sempre estiveram à procura de um plano ideal. O plano subglandular geralmente tem uma visibilidade da borda superior do implante, especialmente em mulheres magras. Além disso, também tem uma considerável incidência de contratura capsular. O plano submuscular pode causar uma distorção da mama, e com o descenso natural da mama pela gravidade e pela flacidez da pele pode causar a double bubble.
Assim, buscou-se um plano alternativo que mantivesse as vantagens dos planos convencionais, tal como a forma da mama e rápida recuperação da paciente. E evitando as desvantagens como a visibilidade da borda superior do implante, distorção do implante, double bubble e recuperação mais lenta.
Deste modo, Graf et al.4 descreveram em 1999 na Revista da Sociedade Brasileira de Cirurgia Plástica e depois em outras revistas internacionais, o plano subfascial. Este, então, teria as vantagens do plano submuscular, porém, sem as suas desvantagens. Entretanto, na literatura, até 2009 não havia estudo que comparasse os três planos. Nós encontramos apenas três artigos na literatura que faziam este comparativo. Além disso, o último artigo de revisão sobre os planos de inserção do implante mamário de 2013 (Namnoum et al.11) não incluiu o plano subfascial.
Assim, para comparar os planos, teríamos que separar os grupos e eliminar variáveis como idade, gestações, amamentação, oscilações de peso, pele, flacidez glandular, volume mamário, formato do tórax, volume do implante, formato do implante e viés de aferição (por exemplo, como medir as bordas visíveis do implante de uma maneira objetiva). Talvez o estudo ideal seria impossível de ser realizado, porque o controle ideal é a própria paciente com a mama contralateral e eticamente isso não seria aceito.
CONCLUSÃO
Portanto, os resultados relatados neste artigo fornecem perspectiva de que até o momento, não exista evidência científica que comprove a superioridade ou mesmo a diferença clínica e estatística do plano subfascial em relação ao subglandular, tanto em relação à taxa de complicações quanto ao grau de satisfação das pacientes. Assim, novos estudos são necessários para adequada comparação dos planos.
REFERÊNCIAS
1. Jinde L, Jianliang S, Xiaoping C, Xiaoyan T, Jiaqing L, Qun M, et al. Anatomy and clinical significance of pectoral fascia. Plast Reconstr Surg. 2006;118(7):1557-60. PMID: 17102728 DOI: http://dx.doi.org/10.1097/01.prs.0000237002.89761.98
2. Tebbetts JB, Adams WP. Five critical decisions in breast augmentation using five measurements in 5 minutes: the high five decision support process. Plast Reconstr Surg. 2006;118(7 Suppl):35S-45S. PMID: 17099482 DOI: http://dx.doi.org/10.1097/01.prs.0000191163.19379.63
3. Hidalgo DA, Spector JA. Breast augmentation. Plast Reconstr Surg. 2014;133(4):567e-83e. PMID: 24675209 DOI: http://dx.doi.org/10.1097/PRS.0000000000000033
4. Graf RM, Bernardes A, Auersvald A, Damasio RCC. Mamaplastia de Aumento Transaxilar Videoendoscópica Subfascial. Rev Bras Cir Plást. 1999;14(2):45-54.
5. Centre of Evidence-Based Medicine (CEBM). [acesso 2018 Abr 7]. Disponível em: http://www.cebm.net/
6. Hwang K, Kim DJ. Anatomy of pectoral fascia in relation to subfascial mammary augmentation. Ann Plast Surg. 2005;55(6):576-9. DOI: http://dx.doi.org/10.1097/01.sap.0000185328.69785.d7
7. Jinde L, Xiaoping C, Wanquan Z, Xia G, Ligang X. Can the pectoral fascia integrity be preserved during subfascial breast augmentation through the axillary approach? Aesthetic Plast Surg. 2010;34(1):29-32. DOI: http://dx.doi.org/10.1007/s00266-009-9443-8
8. Pereira LH, Sterodimas A. Transaxillary breast augmentation: a prospective comparison of subglandular, subfascial, and submuscular implant insertion. Aesthetic Plast Surg. 2009;33(5):752-9. PMID: 19597863 DOI: http://dx.doi.org/10.1007/s00266-009-9389-x
9. Brown T. Subfascial breast augmentation: is there any advantage over the submammary plane? Aesthetic Plast Surg. 2012;36(3):566-9. DOI: http://dx.doi.org/10.1007/s00266-011-9840-7
10. Yang YQ, Guo NQ, Sun JM, Chen HB, Ma H, Li Q. Comparison study of clinical effect and complications between subfascial and submammary breast augmentation. Zhonghua Zheng Xing Wai Ke Za Zhi. 2013;29(1):12-4.
11. Namnoum JD, Largent J, Kaplan HM, Oefelein MG, Brown MH. Primary breast augmentation clinical trial outcomes stratified by surgical incision, anatomical placement and implant device type. J Plast Reconstr Aesthet Surg. 2013;66(9):1165-72. DOI: http://dx.doi.org/10.1016/j.bjps.2013.04.046
12. Góes JC, Landecker A. Optimizing outcomes in breast augmentation: seven years of experience with the subfascial plane. Aesthetic Plast Surg. 2003;27(3):178-84. DOI: http://dx.doi.org/10.1007/s00266-003-0004-2
13. Graf RM, Bernardes A, Rippel R, Araujo LR, Damasio RC, Auersvald A. Subfascial breast implant: a new procedure. Plast Reconstr Surg. 2003;111(2):904-8. PMID: 12560720 DOI: http://dx.doi.org/10.1097/01.PRS.0000041601.59651.15
14. Graf RM, Bernardes A, Auersvald A, Damasio RC. Subfascial endoscopic transaxillary augmentation mammaplasty. Aesthetic Plast Surg. 2000;24(3):216-20. DOI: http://dx.doi.org/10.1007/s002660010036
15. Munhoz AM, Gemperli R, Sampaio Goes JC. Transaxillary Subfascial Augmentation Mammaplasty with Anatomic Form-Stable Silicone Implants. Clin Plast Surg. 2015;42(4):565-84. DOI: http://dx.doi.org/10.1016/j.cps.2015.06.016
16. Salgarello M, Visconti G. Transaxillary totally subfascial breast augmentation with anatomical breast implants: review of 27 cases. Plast Reconstr Surg. 2014;133(2):220e-2e. PMID: 24469196 DOI: http://dx.doi.org/10.1097/01.prs.0000437235.00306.f6
Santa Casa de Misericórdia de Porto Alegre, Universidade Federal de Ciências da Saúde de Porto Alegre, Porto Alegre, RS, Brasil
Endereço Autor:
Flávio de Freitas Neto
Rua Prof. Annes Dias, 295 - Centro Histórico
Porto Alegre, RS, Brasil - CEP 90020-090
E-mail: fmdfn@hotmail.com


 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter