

Membro Superior e Inferior - Year2018 - Volume33 - (Suppl.1)
Uso de matriz sintética e biológica em reconstrução mamária imediata
RESUMO
INTRODUÇÃO: No Brasil e no mundo, o câncer de mama é o mais incidente em mulheres. De todos os casos, aproximadamente, 20 são submetidos à reconstrução imediata. Desde que foi realizada pela primeira vez, a reconstrução mamária teve aprimoramentos, variando de uso de tecidos autólogos, expansores, implantes mamários e mais recentemente o uso de matrizes dérmicas e sintéticas.
OBJETIVO: Relatar a experiência do autor com uso de matriz sintética e biológica na reconstrução mamária imediata.
MÉTODOS: Análise descritiva dos dados por meio de revisão de prontuário; foi avaliado o perfil epidemiológico das pacientes e os resultados estético-funcionais, além das complicações.
RESULTADOS: Foram analisadas 4 pacientes que foram submetidas à mastectomia por câncer de mama e reconstrução imediata em estágio único com uso de implantes mamários e matriz dérmica. A idade de 37,25 ± 8,53 anos, o tipo de câncer de mama prevalente foi carcinoma ductal invasor 2 (66,6%), em todos 3 casos com neoplasia foi realizada mastectomia radical (skin sparing), todas pacientes pós-mastectomia foram submetidas à colocação de prótese submuscular, uma delas colocou expansor e 2 implante mamário, perfil moderado, cujo tamanho variou de 330ml a 475ml. Do total, 3 pacientes usaram a matriz dérmica sintética absorvível (Gore®) e 1 paciente a matriz biológica de origem porcina (Strattice®); a indicação do uso da matriz foi principalmente para compor o revestimento e dar sustentação ao polo inferior da prótese. Apenas 1paciente fez radioterapia pós-operatória como terapia adjuvante devido a características patológicas da neoplasia que aumentavam risco de recorrência local; 2 delas fizeram quimioterapia perioperatória. Uma paciente apresentou seroma pós-operatório (subgrupo da tela sintética Gore®), que foi resolvido com punção simples. Não houve outras complicações como hematoma, extrusão ou infecção da prótese e matriz dérmica. Em todas pacientes, foram obtidos resultados satisfatórios (avaliação subjetiva).
CONCLUSÃO: O uso de matriz dérmica do Brasil é incipiente, porém promissor. Acreditamos que o uso dessa tecnologia é importante num grupo de pacientes cuidadosamente selecionado para que o custo-benefício seja favorável. A experiência do autor mostra bons resultados. Para avaliação da incidência/complicação, necessitamos mais casos e maior seguimento.
Palavras-chave: Reabilitação; Mamoplastia; Mastectomia.
O câncer de mama é o mais incidente em mulheres, excetuando-se os casos de pele não melanoma, representando 25% do total de casos de câncer no mundo em 2012, com aproximadamente 1,7 milhão de casos novos naquele ano. É a quinta causa de morte por câncer em geral (522.000 óbitos) e a causa mais frequente de morte por câncer em mulheres1.
No Brasil, excluídos os tumores de pele não melanoma, o câncer de mama também é o mais incidente em mulheres na maioria das regiões. Para o ano de 2016, foram estimados 57.960 casos novos, que representam uma taxa de incidência de 56,2 casos por 100.000 mulheres2.
Na Inglaterra, aproximadamente 40% dos pacientes com câncer de mama são submetidas a mastectomia como tratamento primário. De todos os casos, aproximadamente, 20% são submetidos à reconstrução imediata3.
Desde que foi realizada pela primeira vez, a reconstrução mamária teve aprimoramentos, incluindo a introdução da reconstrução imediata. Inicialmente, realizava-se a reconstrução em dois estágios. Isso era necessário pela limitação do pocket submuscular de acomodar um implante definitivo, sendo necessário, portanto, expansão tecidual como procedimento primário. A reconstrução imediata melhorou os desfechos estéticos4 e psicológicos, e a qualidade de vida das pacientes5.
Várias técnicas cirúrgicas foram desenvolvidas, passando pelo uso de retalhos teciduais autólogos, mais comumente oriundos do abdômen ou dorso, ou uso de implantes de silicone com ou sem uso de expansores teciduais6.
Mais recentemente, emergiram as matrizes sintéticas e biológicas como opção para reconstrução mamária7. A tela biológica, também chamada de matriz dérmica acelular (MDA) é uma "folha" de derme produzida de tecido oriundo de cadáver humano (Alloderm®, Allomax®, FlexHD®, DermaCell®), de porcos (Strattice®, PermacolTM), de bovinos (SurgiMend®), ou de pericárdio bovino (Veritas®). Este tecido é preparado por meio de um processo específico para que seja o menos antigênico possível8.
A tela biológica permite rápida revascularização do hospedeiro e repovoamento celular, o que facilita a pega e o bom resultado cirúrgico7. A maioria dos estudos relatam o uso das matrizes dérmicas na reconstrução mamária como uma extensão do músculo peitoral maior9,10.
Ao suturar a tela a porção inferolateral do músculo peitoral maior, ela expande o espaço disponível para inserção do implante mamário, criando um revestimento natural inframamário11. Esta técnica garante cobertura adicional e suporte inferiormente, permitindo uma expansão tecidual mais rápida (no caso de uso de expansores), uso de implantes mamários maiores e melhora da projeção do polo inferior12.
Estudos recentes estão investigando o uso de matrizes dérmicas sintéticas mais baratas para reconstrução mamária como uma alternativa para as matrizes dérmicas acelulares11, que ainda são caras para a realidade brasileira. Matrizes sintéticas são feitas por um material similar ao plástico e podem ser absorvíveis (Vicryl®, BIO-A®), absorvíveis a longo prazo (TIGR®), ou inabsorvíveis (TiLOOP®). Mesmo que essas telas tenham um papel similar às MDA, ainda são incertas as diferenças quanto à prevalência de complicações e não há estudos comparando-as7.
OBJETIVO
Não há, no Brasil, trabalhos referentes ao uso dessas matrizes. O objetivo deste trabalho é, portanto, relatar a experiência do autor com uso de matriz sintética e biológica na reconstrução mamária imediata e estimular que mais estudos sejam feitos sobre o tema.
MÉTODOS
Análise epidemiológica e descritiva da experiência do autor com uso da matriz dérmica (sintética e biológica) para reconstrução mamária imediata.
RESULTADOS
Foram analisadas 4 pacientes que foram submetidas à mastectomia por câncer de mama e reconstrução imediata em estágio único com uso de implantes mamários e matriz dérmica. Todas pacientes eram oriundas da clínica privada do autor, do sexo feminino, média de idade de 37,25±8,53 anos, todas negavam tabagismo, 2 tinham cirurgia prévia na mama operada (colocação de prótese de mama por motivos estéticos). O tipo de câncer de mama prevalente foi carcinoma ductal invasor 2 (66,6%), a maior parte dos casos foi na mama esquerda 2 (66,6%).
Em todos os 3 casos com neoplasia foi realizada mastectomia radical (skin sparing), o tipo de incisão variou dependendo da localização do tumor, todas pacientes pós-mastectomia foram submetidas à colocação de prótese submuscular, uma delas colocou expansor e 2 implante mamário, perfil moderado, cujo tamanho variou de 330ml a 475ml (média 352,5±91,3ml; uma paciente colocou realizou troca de implantes prévios por novos implantes UHP.
Do total, 3 pacientes usaram a matriz dérmica sintética absorvível (Gore®) e 1 paciente a matriz biológica de origem porcina (Strattice®); a indicação do uso da matriz foi principalmente para compor o revestimento e dar sustentação ao polo inferior da prótese. A sutura da matriz com a borda do músculo peitoral maior e músculo serrátil anterior foi realizada com fio Vycril 3.0. Em todas as pacientes foi colocado dreno de sucção (PortoVac®) subcutâneo, que foi retirado quando a drenagem era inferior a 50ml/dia.
As pacientes permaneceram internadas por um período inferior a 24h. O tempo cirúrgico médio foi de difícil avaliação pelos registros de prontuário, pois não há divisão do tempo da equipe da Mastologia e da Cirurgia Plástica. Todas as pacientes que foram submetidas à mastectomia fizeram pesquisa de linfonodo sentinela, porém nenhuma necessitou de esvaziamento axilar. Apenas uma paciente fez radioterapia pós-operatória como terapia adjuvante devido a características patológicas da neoplasia que aumentavam risco de recorrência local; 2 delas fizeram quimioterapia perioperatória.
Todas pacientes receberam, além da antibioticoprofilaxia usual pré-incisão, um esquema prolongado (7 dias) via oral no pós-operatório. Uma paciente apresentou seroma pós-operatório (subgrupo da tela sintética Gore®), que foi resolvido com punção simples. Não houve outras complicações como hematoma, extrusão ou infecção da prótese e matriz dérmica (Tabela 1). Apresentamos bons resultados estéticos-funcionais com uso da matriz pela avaliação subjetiva das pacientes e equipe assistente (Figura 1 a 3).
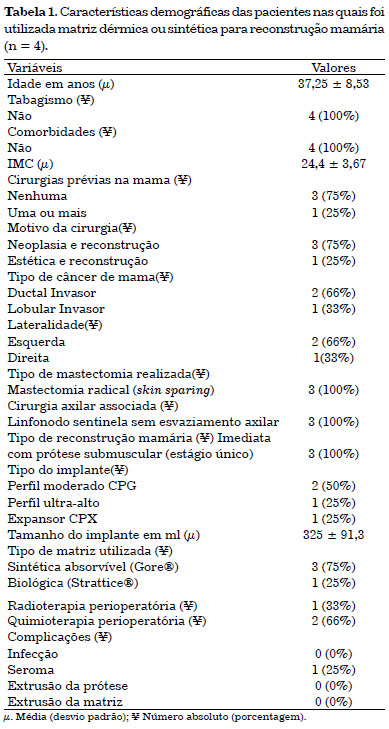
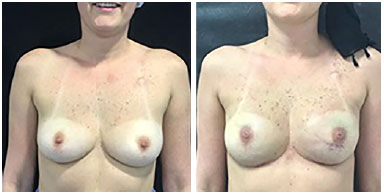
Figura 1. Incisão inframamária.
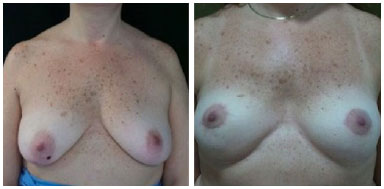
Figura 2. Incisão periareolar.
Figura 3. Incisão periareolar.
DISCUSSÃO
Dentre os pontos a serem ponderados em relação ao uso de matrizes dérmicas, estão o resultado estético, o custo, a incidência de complicações como infecção, seroma, hematoma, contratura capsular, necrose de pele, perda do implante mamário ou da matriz dérmica, e os efeitos com a radioterapia.
Todos os pacientes nas quais utilizamos a matriz dérmica foram cuidadosamente selecionadas, nenhuma tinha história de tabagismo, diabetes ou índice de massa corporal (IMC > 30), o que está de acordo com os protocolos e diretrizes.
Alguns estudos demonstraram maior risco de infecção associado com uso das matrizes. Por esse motivo, todas as pacientes receberam, além da dose usual pré-operatória, esquema de profilaxia prolongada via oral pós-operatória.
Estudo de McCarthy et al., de 20054, avaliou a incidência de complicações, como contratura capsular, desfechos estéticos e satisfação do paciente após reconstrução com expansores teciduais, seguida de troca por implantes mamários em pacientes que seriam submetidas à radioterapia pós-operatória unilateral. Neste estudo, a mama contralateral foi usada de controle. Para a maioria dos pacientes, o grau de contratura capsular (avaliada pela escala de Baker) foi maior no lado irradiado (59% vs. 40%). Mesmo que a origem da contratura seja multifatorial, esses resultados sugerem que a radioterapia tem efeito negativo nessa complicação. Mesmo assim, o resultado estético e a satisfação dos pacientes foram altos.
Acreditamos que as matrizes dérmicas podem ser a solução para que esse tipo de complicação se reduza. Porém, mais estudos são necessários para comprovar essa relação.
A avaliação dos efeitos psicológicos e qualidade de vida após mastectomia por câncer de mama é complexa, um estudo de Drucker-Zertuche & Robles-Vidal5 avaliou esses parâmetros e concluiu que a mastectomia (skin sparing), seguida de reconstrução imediata, é uma excelente opção a ser considerada, principalmente naqueles pacientes que vão a radioterapia adjuvante.
A custo-efetividade do uso das matrizes dérmicas foi provada em alguns estudos13 quando a reconstrução é feita em estágio único. Este estudo comparou os custos de diferentes tipos de procedimentos. O procedimento mais caro no baseline é a colocação de expansores teciduais com posterior de troca por implantes com MDA (U$ 11.255,78), seguido de colocação de expansores com posterior troca de implantes (U$ 10.934,18) e reconstrução imediata em estágio único com MDA (U$ 5.423,02). Maiores taxas de complicações foram esperadas em procedimentos envolvendo MDA, o que aumentou o custo geral destes procedimentos. A lógica por trás disso é que o uso da matriz diminuiria o número de consultas médicas para expansão tecidual e consequentemente diminuiria os gastos em saúde globais14.
Uma revisão sistemática dos autores canadenses Jansen e MacAdam15 comparou os desfechos de estudos que avaliaram o uso de matriz dérmica acelular (MDA) na reconstrução de mama imediata em dois estágios e aqueles que avaliaram o uso de não MDA aloplásticos. Nesse estudo concluiu-se que há menores taxas de contratura capsular com uso da MDA.
Estes mesmos autores16 fizeram uma análise de custo dos procedimentos. Os resultados mostraram que reconstrução imediata em estágio único com MDA foi mais barata que procedimentos em dois estágios sem uso de MDA naqueles casos não complicados. Entretanto, esses cálculos levaram em consideração um tempo operatório similar entre as técnicas. Quando há aumento do tempo operatório, o custo da RIEU elevou-se. O tempo que o paciente permanece fora do trabalho, em consultas médicas, também deve ser levado em consideração no cálculo da custo-efetividade dos procedimentos, favorecendo aqueles em tempo único.
Nosso tempo de seguimento ainda é curto para prever as complicações. Num estudo publicado este ano 2018, a maioria das perdas de implantes ocorreram nos primeiros 3 meses pós-operatório. Neste mesmo estudo quase 1/3 dos pacientes que usaram Strattice tiveram seroma e 10% tiveram perda do implante. Nossa pequena amostra e baixo tempo de seguimento não permitem avaliar as complicações17.
As vantagens da reconstrução imediata são muitas como a não necessidade de um segundo procedimento cirúrgico, consultas médicas para encher o expansor tecidual - que gera desconforto às pacientes, além de consumir tempo, e aumentar o custo. Tudo isso tem como consequência uma maior satisfação dos pacientes e melhora da qualidade de vida.
CONCLUSÃO
O uso de matriz dérmica do Brasil é incipiente, porém promissor. Acreditamos que o uso dessa tecnologia é importante num grupo de pacientes cuidadosamente selecionado para que o custo-benefício seja favorável. A experiência do autor mostra bons resultados. Para avaliação da incidência/complicação, necessitamos mais casos e maior seguimento.
REFERÊNCIAS
1. World Health Organization (WHO). International Agency for Research on Cancer (IARC). Globocan 2012: Estimated Cancer Incidence, Mortality and Prevalence Worldwide in 2012. Lyon: IARC; 2012.
2. Brasil. Ministério da Saúde. Instituto Nacional de Câncer José Alencar Gomes da Silva (INCA). Estimativa 2016: Incidência de Câncer no Brasil. Rio de Janeiro: INCA; 2015.
3. National Mastectomy and Breast Reconstruction Audit 2011. A national audit of provision and outcomes of mastectomy and breast reconstruction surgery for women in England. Report no. Fourth Annual Report. Leeds: Health and Social Care Information Centre; 2011.
4. McCarthy CM, Pusic AL, Disa JJ, McCormick BL, Montgomery LL, Cordeiro PG. Unilateral postoperative chest wall radiotherapy in bilateral tissue expander/implant reconstruction patients: a prospective outcomes analysis. Plast Reconstr Surg. 2005;116(6):1642-7. PMID: 16267426 DOI: http://dx.doi.org/10.1097/01.prs.0000187794.79464.23
5. Drucker-Zertuche M, Robles-Vidal C. A 7 year experience with immediate breast reconstruction after skin sparing mastectomy for cancer. Eur J Surg Oncol. 2007;33(2):140-6. DOI: http://dx.doi.org/10.1016/j.ejso.2006.10.010
6. Ahmed S, Snelling A, Bains M, Whitworth IH. Breast reconstruction. BMJ. 2005;330(7497):943-8. PMID: 15845976 DOI: http://dx.doi.org/10.1136/bmj.330.7497.943
7. Logan Ellis H, Asaolu O, Nebo V, Kasem A. Biological and synthetic mesh use in breast reconstructive surgery: a literature review. World J Surg Oncol. 2016;14:121. DOI: http://dx.doi.org/10.1186/s12957-016-0874-9
8. LifeCell. AlloDerm® Regenerative Tissue Matrix, http://www.lifecell.com/health- care-professionals/lifecell-products/allodermr-regenerative-tissue-matrix/ (2014)
9. Hartzell TL, Taghinia AH, Chang J, Lin SJ, Slavin SA. The use of human acellular dermal matrix for the correction of secondary deformities after breast augmentation: results and costs. Plast Reconstr Surg. 2010;126(5):1711-20. DOI: http://dx.doi.org/10.1097/PRS.0b013e3181ef900c
10. Becker S, Saint-Cyr M, Wong C, Dauwe P, Nagarkar P, Thornton JF, et al. AlloDerm versus DermaMatrix in immediate expander-based breast reconstruction: a preliminary comparison of complication profiles and material compliance. Plast Reconstr Surg. 2009;123(1):1-6. DOI: http://dx.doi.org/10.1097/PRS.0b013e3181904bff
11. Tessler O, Reish RG, Maman DY, Smith BL, Austen WG Jr. Beyond biologics: absorbable mesh as a low-cost, low-complication sling for implant-based breast reconstruction. Plast Reconstr Surg. 2014;133(2):90e-9e. PMID: 24469217 DOI: http://dx.doi.org/10.1097/01.prs.0000437253.55457.63
12. Forsberg CG, Kelly DA, Wood BC, Mastrangelo SL, DeFranzo AJ, Thompson JT, et al. Aesthetic outcomes of acellular dermal matrix in tissue expander/implant-based breast reconstruction. Ann Plast Surg. 2014;72(6):S116-20. DOI: http://dx.doi.org/10.1097/SAP.0000000000000098
13. de Blacam C, Momoh AO, Colakoglu S, Slavin SA, Tobias AM, Lee BT. Cost analysis of implant-based breast reconstruction with acellular dermal matrix. Ann Plast Surg. 2012;69(5):516-20. PMID: 21587037 DOI: http://dx.doi.org/10.1097/SAP.0b013e318217fb21
14. de Blacam C, Momoh AO, Colakoglu S, Slavin SA, Tobias AM, Lee BT. Cost analysis of implant-based breast reconstruction with acellular dermal matrix. Ann Plast Surg. 2012;69(5):516-20. PMID: 21587037 DOI: http://dx.doi.org/10.1097/SAP.0b013e318217fb21
15. Jansen LA, Macadam SA. The use of AlloDerm in postmastectomy alloplastic breast reconstruction: part I. A systematic review. Plast Reconstr Surg. 2011;127(6):2232-44. PMID: 21617458
16. Jansen LA, Macadam SA. The use of AlloDerm in postmastectomy alloplastic breast reconstruction: part II. A cost analysis. Plast Reconstr Surg. 2011;127(6):2245-54.
17. Mazari FAK, Wattoo GM, Kazzazi NH, Kolar KM, Olubowale OO, Rogers CE, et al. The Comparison of Strattice and SurgiMend in Acellular Dermal Matrix-Assisted, Implant-Based Immediate Breast Reconstruction. Plast Reconstr Surg. 2018;141(2):283-93. DOI: http://dx.doi.org/10.1097/PRS.0000000000004018
1. Clínica Parente, Florianópolis, SC, Brasil
2. Universidade Federal de Santa Catarina, Florianópolis, SC, Brasil
Endereço Autor:
Evandro Luiz Mitri Parente
Av. Trompowsky, 346 - 701 - Centro
Florianópolis, SC, Brasil - CEP 88015-300
E-mail: elmp@uol.com.br


 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter