

Membro Superior e Inferior - Year 2018 - Volume 33 - (Suppl.1)
Correção de área de afundamento da pele consequente a deformidade em varo do joelho: relato de caso
RESUMO
Os defeitos de volume dérmico, áreas afundadas da pele ou cicatrizes atróficas, podem ser abordadas com diferentes opções de tratamento, como os preenchedores biodegradáveis ou temporais, ou enxertos autólogos como o enxerto gorduroso. Porém, quando o procedimento está associado a leito manipulado, e quando a escassez financeira no sistema de saúde é uma limitante, o leque de possibilidades diminui e a tomada de decisão se torna um verdadeiro reto para o cirurgião plástico. Apresentamos um relato de caso de uma paciente de 12 anos portadora de deformidade em varo do joelho esquerdo associada a região de depressão da pele próxima ao joelho. Foi realizada a correção da área afundada utilizando desepidermização do leito operatório (enxerto dérmico in situ).
Palavras-chave: Genu varum; Reabilitação; Procedimentos cirúrgicos reconstrutivos; Cicatriz; Cicatrização.
Em casos de defeitos de volume dérmico, feridas afundadas ou cicatrizes atróficas existem diferentes opções de tratamento, as quais o cirurgião plástico deve avaliar e escolher a melhor alternativa tendo em conta segurança, disponibilidade no sistema de saúde e resultados satisfatórios.
Dentro das opções, os materiais de preenchimento permanentes não são considerados seguros e não se recomendam porque não se tem certeza dos problemas a longo prazo que poderiam acarrear. Por outra parte e bem mais seguros, os produtos sintéticos biodegradáveis, que têm tido sucesso para procedimentos estéticos faciais, possuem valor financeiro muito alto, além da limitante da necessidade da reaplicação. Dentro dos enxertos autólogos, um procedimento bem conhecido no campo da cirurgia plástica, como a enxertia gordurosa, apesar de ser uma opção financeiramente acessível, tem como limitante como sua absorção imprevisível e a não recomendação em leito manipulado1-8.
OBJETIVO
Demonstrar a utilização da desepidermização do leito operatório –enxerto dérmico in situ- para a correção de deformidades de afundamento cutâneo em áreas de defeito ortopédico
MÉTODOS
Relato de caso
Paciente feminina, hígida, 12 anos de idade, portadora de deformidade em varo do joelho esquerdo (Figura 1) com osteoartrose leve da articulação femoropatelar, apresentou-se ao ortopedista para correção. Ao exame físico, observava-se área de depressão junto à face interna da perna (Figura 2), o que lhe conferia aspecto estética ainda mais indesejável. A região de afundamento consistia de uma área de 7 cm de comprimento x 4 cm de largura, adicionados a cerca de 3 cm de profundidade (Figura 3). Palpava-se na profundidade o músculo tibial anterior da perna.
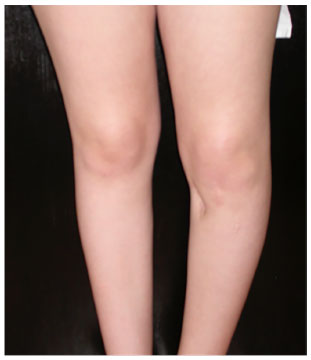
Figura 1. Deformidade em varo do joelho esquerdo com depressão na pele da face interna da perna.
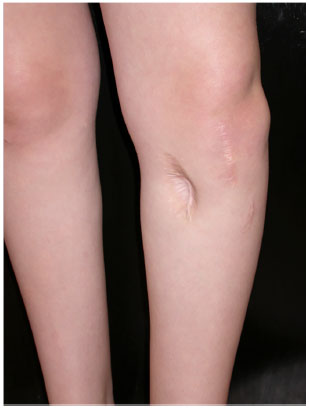
Figura 2. Depressão da pele na face interna da perna esquerda.
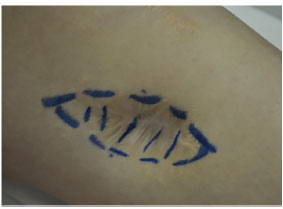
Figura 3. Marcação da área de afundamento para desepidermização.
O tratamento proposto foi realizado concomitante à correção ortopédica, destacada a possibilidade de uma nova intervenção no futuro para melhor correção da área de depressão, mas valendo-se da imobilização que seria necessária com tala gessada após o tratamento ortopédico, o que facilitaria o afrontamento dos bordos da incisão pelo período de 15 dias.
A operação foi realizada sob anestesia de bloqueio peridural associado a sedação, sendo a área injetada com solução de bupivacaína, xilocaína e vasoconstrictor na proporção de 1:800.000. O membro inferior foi garroteado durante o procedimento, e manteve-se em torniquete mecânico sob pressão 15mmHg acima da pressão sistólica da paciente.
A abordagem foi panejada em conjunto com o ortopedista, e consistiu da confecção de dois retalhos separados cerca de 4 cm um do outro, sendo a área entre eles desepidermizada na forma da manobra de Schwartzmann (técnica de mamoplastia) (Figura 4). O restante do acesso ortopédico foi realizado separando-se a área desepidermizada na sua extensão próxima ao joelho, o que permitiu ao ortopedista avançar na dissecção profunda.
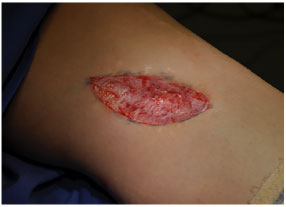
Figura 4. Área de depressão após desepidermização na forma da manobra de Schwartzmann (técnica de mamoplastia).
A deformidade ortopédica foi corrigida. O retalho, separado da região desepidermizada, poderia então avançar para ao menos cobrir a metade da extensão da área desepidermizada. Na borda posterior da área desepidermizada também foi realizada outra incisão e descolamento, de forma a permitir o avançamento de um segundo retalho, posterior, para cobrir o restante da outra metade da área desepidermizada.
A área desepidermizada foi então chamada de enxerto dérmico "in situ". Com os dois retalhos sobrepostos à região do enxerto dérmico in situ, o fechamento foi realizado por planos (três camadas), consistindo pontos de adesão dos retalhos sobre a área desepidermizada (à semelhança dos pontos de Baroudi (Monocryl 4-0® ETHICON EUA), pontos subdérmicos nos bordos dos retalhos cutâneos (Mononylon 3-0® ETHICON EUA), e sutura intradérmica (Monocryl 4-0® ETHICON EUA).
Foi colocado dreno de portovac 3/16, retirado no dia seguinte ao da operação, tendo a paciente obtido alta hospitalar necessitando analgesia potente (AINE e derivado opioide por cerca de 5 dias de pós-operatório). A avaliação do resultado obtido foi revalida considerando o aspecto da correção da deformidade cutânea, com o uso de documentação fotográfica do antes (momento da operação) e depois (cerca de 60 dias após o procedimento).
RESULTADOS
A documentação fotográfica permitiu à paciente aferir seu próprio resultado obtido (Figura 5). Tendo demonstrado satisfação com o aspecto estético da região operada. Não se observou necrose dos bordos dos retalhos nem formação de hematoma. Houve alargamento da cicatriz resultante após 6 meses da cirurgia, deixando a cicatriz com 3 mm de largura.
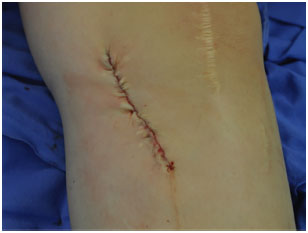
Figura 5. Resultado da correção de afundamento da pele com enxerto dérmico in situ.
DISCUSSÃO
No tratamento de defeitos de volume dérmico, feridas afundadas ou cicatrizes atróficas existe um leque de possibilidades seguras para o cirurgião plástico na reconstrução. Dentro dos materiais sintéticos biodegradáveis, o preenchedor dérmico mais utilizado na América do Norte é o ácido hialurônico (AH). É o glicosaminoglicano mais abundante encontrado na derme humana.
Encontra-se na matriz extracelular da pele, no corpo vítreo do olho e na cartilagem articular. É uma molécula extremamente higroscópica, que liga até 1000 vezes o peso em água. Esta propriedade permite que ele contribua para a hidratação e volume de tecidos, além de fornecer suporte estrutural1.
Fora do seu uso estético facial, é encontrado na literatura em casos de tratamento de cicatrizes afundadas ou atróficas com resultados satisfatórios e riscos mínimos, mas a literatura confina predominantemente a utilização não estética de preenchimentos de ácido hialurônico para cicatrizes de acne deprimidas2, e não há casos em defeitos maiores nem junto a procedimento ortopédico. Além disso, é um produto de alto valor econômico no mercado que não faz parte dos tratamentos do SUS e que precisa de grandes quantidades para corrigir um defeito das dimensões do nosso caso para uma duração do seu efeito de 18 meses.
O ácido poliláctico injetável APLL é um polímero sintético biodegradável, biocompatível, amplamente utilizado em toda a Europa, Estados Unidos e vários outros países para restauração ou correção de sinais de lipoatrofia em pessoas com vírus da imunodeficiência humana (HIV)3. Pode ser usado efetivamente para substituir o volume dérmico perdido em cicatrizes deprimidas (ou seja, causadas por perda de derme ou gordura subcutânea), como cicatrizes atróficas maculares4.
O APLL é considerado um regenerador de tecido profundo, proporcionando aumento de tecido mole através da estimulação da produção de fibroblastos. Um aumento estatisticamente significativo no nível médio de colágeno foi documentado 6 meses após a injeção PLLA5. Em relação à longevidade do PLLA, em uma revisão da literatura focada na satisfação do paciente e duração do efeito, Palm e Goldman6 concluíram que a longevidade era de pelo menos 2 anos após a injeção e alta satisfação do paciente, especialmente com o tratamento continuado, o que quer dizer que são necessárias várias sessões para conseguir resultados adequados. O APLL não está disponível no SUS.
Hidroxiapatita de cálcio é um composto sintético, não animal, inorgânico com uma estrutura química idêntica aos componentes encontrados no osso e nos dentes. Por isso, os injetáveis de CaHA são considerados não imunogênicos, minimizando qualquer risco de reação alérgica ao produto. Estudos demonstraram que o resultado corretivo persiste até 12 meses após o injeção do produto, o que obriga a repetir aplicações, condição que limita seu uso e o dos demais preenchedores absorvíveis neste tipo de casos6.
O enxerto autólogo de gordura é uma ótima opção para a correção de defeitos afundados, porém com a desvantagem da imprevisibilidade da quantidade de sobrevivência do enxerto e a necessidade de um sitio doador, além do tempo necessário para processar e enxertar o tecido7. No nosso caso o defeito encontrava-se próximo ao joelho, aumentando o risco de absorção rápida por causa do movimento e dobra da articulação, além do risco de infecção, seroma e absorção errática por enxertar em leito manipulado, neste caso, pela cirurgia ortopédica.
CONCLUSÃO
Após análise das opções mais seguras, com resultados aceitáveis, no nosso meio, com escassez financeira, a possibilidade de realizar um enxerto dérmico autólogo no local sem necessidade de sítio doador ("enxerto dérmico in situ"), e além disso com mínimo risco de complicações e que permite realização de procedimento ortopédico no mesmo tempo cirúrgico, posiciona este como uma importante opção de tratamento para esses tipos de casos.
REFERÊNCIAS
1. Kablik J, Monheit GD, Yu L, Chang G, Gershkovich J. Comparative physical properties of hyaluronic acid dermal fillers. Dermatol Surg. 2009;35 Suppl 1:302-12. DOI: http://dx.doi.org/10.1111/j.1524-4725.2008.01046.x
2. Hussain SN, Goodman GJ, Rahman E. Treatment of a traumatic atrophic depressed scar with hyaluronic acid fillers: a case report. Clin Cosmet Investig Dermatol. 2017;10:285-7. DOI: http://dx.doi.org/10.2147/CCID.S132626
3. Sadove R. Injectable poly-L: -lactic acid: a novel sculpting agent for the treatment of dermal fat atrophy after severe acne. Aesthetic Plast Surg. 2009;33(1):113-6. PMID: 18923863 DOI: http://dx.doi.org/10.1007/s00266-008-9242-7
4. Beer K. A single-center, open-label study on the use of injectable poly-L-lactic acid for the treatment of moderate to severe scarring from acne or varicella. Dermatol Surg. 2007;33 Suppl 2:S159-67. DOI: http://dx.doi.org/10.1111/j.1524-4725.2007.33356.x
5. Goldberg D, Guana A, Volk A, Daro-Kaftan E. Single-arm study for the characterization of human tissue response to injectable poly-L-lactic acid. Dermatol Surg. 2013;39(6):915-22. DOI: http://dx.doi.org/10.1111/dsu.12164
6. Palm MD, Goldman MP. Patient satisfaction and duration of effect with PLLA: a review of the literature. J Drugs Dermatol. 2009;8(10 Suppl):s15-20.
7. Lee JH, Kirkham JC, McCormack MC, Nicholls AM, Randolph MA, Austen WG Jr. The effect of pressure and shear on autologous fat grafting. Plast Reconstr Surg. 2013;131(5):1125-36. PMID: 23385989 DOI: http://dx.doi.org/10.1097/PRS.0b013e3182879f4a
8. Herold C, Ueberreiter K, Busche MN, Vogt PM. Autologous fat transplantation: volumetric tools for estimation of volume survival. A systematic review. Aesthetic Plast Surg. 2013;37(2):380-7. DOI: 10.1007/s00266-012-0046-4. Epub 2013 Jan 26 DOI: http://dx.doi.org/10.1007/s00266-012-0046-4
1. Hospital Nossa Senhora da Conceição de Porto Alegre, Porto Alegre, RS, Brasil
2. Hospital São Lucas da PUCRS, Porto Alegre, RS, Brasil
Endereço Autor:
Cristiano Duncan Aita
Rua Coronel Bordini, 643, Apto 02 - Auxiliadora
Porto Alegre, RS, Brasil - CEP 90440-001
E-mail: cristianoaita@hotmail.com


 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter