

Face I - Year 2018 - Volume 33 - (Suppl.1)
Utilização do músculo grácil da coxa como opção para a cobertura de defeitos ósseos na microssomia hemifacial: relato de caso e discussão da literatura
RESUMO
A microssomia craniofacial (MCF) é a segunda anomalia craniofacial mais comum após a fenda lábio-palatina. O tratamento da MCF é complexo e envolve desde a traqueostomia e gastrostomia neonatal, passando pela correção ortognática e enxertos ósseos até o remodelamento das partes moles do crânio. Para deformidades maiores de partes moles, o retalho microcirúrgico tem se tornado carro-chefe no preenchimento da região da bochecha, pescoço e pré-auricular. O estudo apresenta descrição de técnica de reconstrução de partes moles com retalho microcirúrgico de músculo grácil em paciente com MCF. Paciente apresenta melhora importante da simetria facial imediata e de longo prazo, sem intercorrências pós-operatórias. As cicatrizes tanto da área doadora quando da abordagem facial ficaram satisfatoriamente posicionadas. O músculo transplantado não acarretará prejuízo funcional para a vida da paciente.
Palavras-chave: Procedimentos cirúrgicos reconstrutivos; Paralisia facial; Microcirurgia; Assimetria Facial.
A incidência de microssomia craniofacial (MCF) varia entre 1 em 3.500 a 1 em 26.550 nascidos vivos, sendo citado comumente como 1 em 5.600 nascidos vivos1. É a segunda anomalia craniofacial mais comum após a fenda lábio-palatina.
A predominância masculina foi identificada por Grabb2, com uma razão 63:39; a razão de Rollnick & Kaye3, de 191:103, foi similar. A série de casos de Horgan et al.4 identificou uma relação equivalente de 59 casos para meninos e 62 para meninas.
O tratamento da MCF é complexo e envolve desde a traqueostomia e gastrostomia neonatal, passando pela correção ortognática e enxertos ósseos até o remodelamento das partes moles do crânio, incluindo inclusive reconstrução auricular.
No tratamento do contorno craniofacial pode ser empregado o enxerto gorduroso para casos leves. Para deformidades maiores de partes moles, o retalho microcirúrgico tem se tornado carro-chefe no preenchimento da região da bochecha, pescoço e pré-auricular1.
O primeiro retalho microcirúrgico de pele em humanos foi realizada por Kyionori Harri para reconstrução de escalpo em 19725. O mesmo autor introduziu o conceito de transferência muscular funcional para a reanimação da face, utilizando o músculo grácil6.
OBJETIVO
Descrição de técnica de reconstrução de partes moles com retalho microcirúrgico de músculo grácil em paciente com MCF.
MÉTODOS
Relato de caso e comparação dos dados obtidos com a literatura pertinente, utilizando-se das bases de dados PubMed, LILACS e OVID, tendo os descritores (MeSh) "microcirúrgico", "grácil", "microssomia".
Paciente de 13 anos já submetida a procedimentos de reconstrução do pavilhão auricular à direita apresentada leve paralisia facial daquele lado. A cirurgia ocorreu com duas equipes simultaneamente, uma coletando o músculo, outra abordando a face. Procedimento de 6 horas de duração, anestesia geral com entubação nasal. A paciente recebe alta após uma semana de internação para observação e hiperidratação pós-operatória a fim de assegurar a viabilidade do transplante microcirúrgico.
O procedimento começa com a abordagem da face, com uma incisão modificada da utilizada na ritidoplastia, que se inicia pré-auricular até o couro cabeludo próximo ao polo superior da orelha, continua na região tragal da orelha e apresenta extensão 1 cm abaixo da mandíbula. O plano de dissecção é acima da fáscia parotídea, mas abaixo da gordura. A porção superior da dissecção se estende do corpo do zigoma até a região temporal. A veia facial geralmente percorre paralela à borda anterior do músculo masseter, enquanto a artéria, por sua vez, percorre paralela anteriormente ao corpo da mandíbula.
Uma vez que os vasos tenham sido isolados, a dissecção se continua anteriormente à comissura do lábio superior em um plano imediatamente superior aos vasos. A primeira sutura é posicionada na comissura oral, deixado-se a agulha presa ao fio. A segunda no lábio inferior, de modo que com a tração o lábio inferior se eleve promovendo o fechamento bilabial. A terceira e quarta suturas são posicionadas no lábio superior medialmente ao curso da artéria facial7.
Após o posicionamento das suturas, localiza-se o nervo motor do masseter na superfície profunda do músculo. Uma vez identificado, as dimensões do transplante são individualizadas para cada paciente, sendo o comprimento do músculo medido da comissura oral até a raiz da hélice. Deve ser somado 1 cm de cada lado do comprimento, que corresponderá ao local de posicionamento das suturas7.
A dissecção do músculo grácil e a preparação facial são realizadas simultaneamente. Uma incisão de 8 cm no aspecto medial e superior da coxa é feita imediatamente atrás da borda anterior do grácil. Uma vez que o grácil é encontrado, parte-se para o pedículo neurovascular, que repousa no espaço entre o adutor longo e o adutor magno. O músculo é dissecado circunferencialmente e cerca de 50-60% de da sua circunferência é utilizada. Esse segmento deve incluir aproximadamente 5 cm do nervo moto e o maior comprimento possível do pedículo vascular7.
De volta para a face, a porção distal do segmento do grácil será presa ao canto da boca e ao lábio superior. Outra sutura temporária posterior é executada a fim de manter o retalho tracionado para a anastomose vascular. A artéria e veia facial são seguidas e após seccionadas para que sejam refletidas posteriormente, repousando-as adequadamente adjacente ao pedículo vascular do músculo.
Os vasos são então anastomosados aos receptores com Mononylon® 10-0 (ETHICON, EUA). Observando-se a vascularização através do retalho, procede então a reparação do nervo, com Mononylon® 11-0 (ETHICON, EUA). A tração imposta deve ser aquela que apenas inicie o movimento da comissura, de forma que quando o músculo começar a contrair seja assegurado máximo o movimento da mesma. O músculo é preso à fascia temporal após identificada a tração adequada. A ferida operatória é então fechada com dreno capilar do tipo Penrose no local do retalho através de uma contraincisão pós-auricular7.
RESULTADOS
Paciente apresenta melhora importante da simetria facial imediata e de longo prazo, sem intercorrências pós-operatórias. As cicatrizes tanto da área doadora quanto da abordagem facial ficaram satisfatoriamente posicionadas. O músculo transplantado não acarretará prejuízo funcional para a vida da paciente (Figuras 1-6).
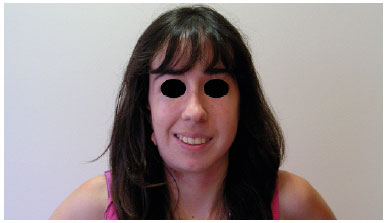
Figura 1. Pré-operatório (frente).
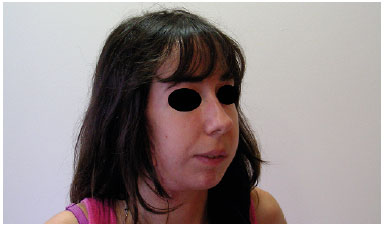
Figura 2. Pré-operatório (meio lado).
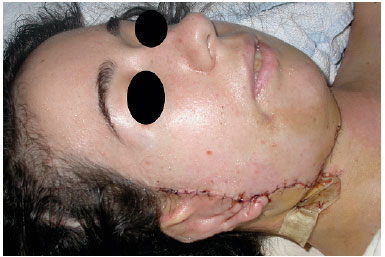
Figura 3. Pós-operatório imediato.
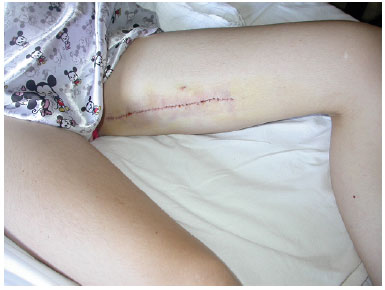
Figura 4. Cicatriz da área doadora.
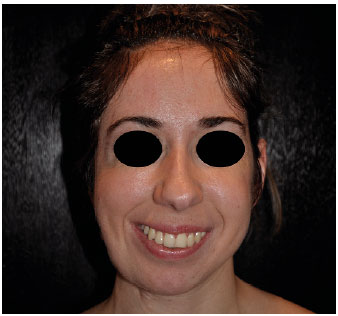
Figura 5. Pós-operatório tardio (frente).
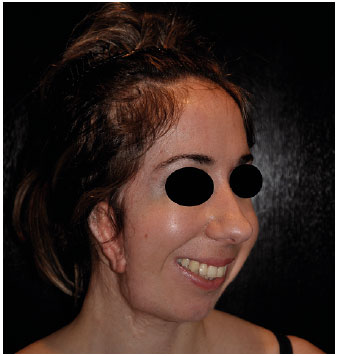
Figura 6. Pós-operatório tardio (meio lado).
DISCUSSÃO
A microssomia hemifacial é comumente tratada por várias especialidades, sendo o aumento facial e a reconstrução auricular frequentemente executadas antes da adolescência.
O conceito de tratamento da paralisia facial congênita com transplante muscular microcirúrgico já foi descrita por Zuker & Manktelow8, em 1989, para a síndrome de Moebius, com resultados surpreendentes nesse grupo de pacientes. O músculo grácil inervado movimenta a face e permite que a operação se constitua em um meio extremamente efetivo dos pontos de vista funcional e estético. A operação proporciona suporte ao lábio inferior e à comissura oral, melhorando a continência oral. Conforme o músculo é ativado, a comissura e o lábio superior se movimentam para cima, proporcionando animação facial e um sorriso simulado7.
Embora McCarthy1 sugira que a região paraescapular seja a área doadora preferida para reconstrução da microssomia facial com retalho microcirúgico, a técnica de transplante de músculo grácil é bem estabelecida e descrita há quase de 60 anos5,6.
CONCLUSÃO
O retalho microcirúrgico tem se tornado um dos principais instrumentos para reposição de volume em grandes defeitos de partes moles na MCF. Embora haja uma variedade de retalhos microcirúrgicos que possam ser empregados na reconstrução da bochecha, pescoço e região pré-auricular, o retalho de músculo grácil se apresenta como boa opção. A cicatriz da área doadora fica em área pouco exposta e o músculo não é fundamental em sua funcionalidade.
REFERÊNCIAS
1. McCarthy JG, Grayson BH, Hopper RA, Tepper OM. Craniofacial microsomia. In: Neligan PC, ed. Neligan Plastic Surgery. Volume 3. Craniofacial, Head and Neck Surgery. New York: Elsevier Saunders; 2013. p 761-91.
2. Grabb WC. The first and second branchial arch syndrome. Plast Reconstr Surg. 1965;36(5):485-508. PMID: 5320180 DOI: http://dx.doi.org/10.1097/00006534-196511000-00001
3. Rollnick BR, Kaye CI. Hemifacial microsomia and variants: pedigree data. Am J Med Genet. 1983;15(2):233-53. PMID: 6881197 DOI: http://dx.doi.org/10.1002/ajmg.1320150207
4. Horgan JE, Padwa BL, LaBrie RA, Mulliken JB. OMENS-Plus: analysis of craniofacial and extracraniofacial anomalies in hemifacial microsomia. Cleft Palate Craniofac J. 1995;32(5):405-12. PMID: 7578205 DOI: http://dx.doi.org/10.1597/1545-1569(1995)032<0405:OPAOCA>2.3.CO;2
5. Harii K, Ohmori K, Torii S. Free gracilis muscle transplantation, with microneurovascular anastomoses for the treatment of facial paralysis. A preliminary report. Plast Reconstr Surg. 1976;57(2):133-43. PMID: 1250883 DOI: http://dx.doi.org/10.1097/00006534-197602000-00001
6. Harri K. Microvascular free gracilis muscle transplantation for reanimation of facial paralysis. Clin Plast Surg. 1979;6(3):361-75.
7. Jaeger MRO, Tannus R, Zuker R. A face nos retalhos microcirúrgicos comuns. In: Jaeger MRO, Grossmann E, orgs. Anatomia Cirúrgica da Cabeça e do Pescoço. Rio de Janeiro: DiLivros; 2012.
8. Zuker RM, Manktelow RT. A smile for the Möbius' syndrome patient. Ann Plast Surg. 1989;22(3):188-94. PMID: 2735718 DOI: http://dx.doi.org/10.1097/00000637-198903000-00005
1. Hospital de Clínicas de Porto Alegre, Porto Alegre, RS, Brasil
2. Hospital São Lucas, Pontifícia Universidade Católica do Rio Grande do Sul, Porto Alegre, RS, Brasil
Endereço Autor:
Geraldo Machado Filho
Av. Ipiranga, 6690, sala 220, 2º andar - Jardim Botânico
Porto Alegre, RS, Brasil - CEP 90619-900
E-mail: gmachadofilho@gmail.com


 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter