

Face I - Year 2018 - Volume 33 - (Suppl.1)
Retalho cervicofacial composto: uma alternativa para reconstrução facial
RESUMO
O câncer de pele é a neoplasia maligna mais comum, e a subclassificação não melanoma representa uma grande porcentagem dessa ocorrência. Frequentemente, as lesões acometem áreas do corpo diariamente expostas à radiação solar, sendo esse um dos principais fatores de risco para desenvolvimento tumoral. As áreas atingidas geralmente são profundas e extensas, o que exige do cirurgião plástico uma excelente técnica para reparos com esse grau de dificuldade. A face conta com uma complexa e densa rede vascular e nervosa, registrando inúmeras variações anatômicas, sendo que a secção de um feixe calibroso, por exemplo, do nervo facial, compromete a movimentação de toda uma hemiface e, consequentemente, compromete o resultado funcional e estético da cirurgia. Neste caso, apresentamos uma paciente com múltiplas tumorações em região da face, com biópsias prévias, resultando em CBC infiltrativo, com necessidade de ressecção e retalho para reconstrução do terço médio da face direita, associado a dorso e asa nasal esquerda. A escolha pelo retalho miocutâneo de avanço de face ou facelift baseou-se em uma maior segurança para redução de casos de isquemia e também por apresentar melhores resultados estéticos em comparação ao retalho cutâneo. A presença do SMAS intensifica o aporte sanguíneo ao retalho, decrescendo as taxas de complicação por eventos isquêmicos no retalho. Assim, com boa indicação, o retalho miocutâneo para reconstrução facial potencializa os resultados estéticos e funcionais finais da face do paciente, embora exija melhor técnica e maior conhecimento anatômico da região a ser tratada.
Palavras-chave: Retalhos cirúrgicos; Face; Reabilitação.
O câncer de pele é a neoplasia maligna mais comum na maioria dos países, e sua incidência aumentou mundialmente nas últimas décadas. Sua classificação está baseada em dois grupos, o câncer de pele não melanoma (CPNM) e melanoma cutâneo1,2.
Partindo desse ponto, o aumento do número de casos existentes de neoplasias não melanoma resultam na maioria das vezes em ressecção da área afetada pelo processo tumoral e, assim, o aperfeiçoamento das técnicas de reconstrução da área excisada precisa ser compatível com os padrões estéticos e funcionais esperados pelo paciente, exigindo constante evolução nas técnicas aplicadas3,4.
A reconstrução após a exérese do tumor pode ocorrer por diferentes métodos, com diferentes aplicações e técnicas, sendo que o retalho cervical composto ou miocutâneo se serve na reparação de áreas profundas e extensas com resultados, pós-tratamento cirúrgico, bastante aceitáveis. Porém, como qualquer técnica de reconstrução facial, o correto reconhecimento da área a ser tratada é fundamental para o sucesso do procedimento, evitando confecções de retalhos isquêmicos e também lesões ao nervo facial5,6.
OBJETIVO
Descrever o caso de uma paciente portadora de lesão tumoral CBC infiltrativo em região malar direita comprometendo sulco naso geniano e asa nasal direita, submetida à ressecção da lesão e posterior reconstrução utilizando a técnica retalho cervicofacial composto, um retalho de avanço para grandes deformidades.
MÉTODOS
Técnica Cirúrgica
Para a confecção do retalho miocutâneo, realizamos uma incisão a partir da borda lateral do defeito direito e continuando para a região pré-auricular, seguindo o vinco pré-auricular até a base da orelha e progredindo até a volta da orelha para a área retroauricular. Pode ser expandido para a região occipital, se necessário, o que diminui a tensão da pele e aumenta a mobilização do tecido. Na região pré-auricular, fazemos a incisão profunda até atingir a fáscia da parótida e dissecamos superficialmente a parte anterior da glândula parótida lateral. O retalho inclui a pele e o sistema musculoaponeurótico (SMAS). A fáscia massetérica é localizada anteriormente à glândula parótida lateral (Figura 1).
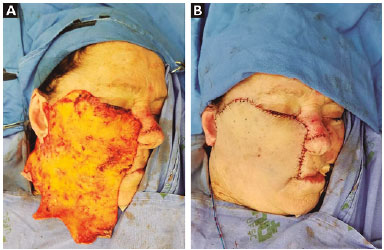
Figura 1. A: Visão lateral apresenta o retalho miocutâneo composto confeccionado para reparo de defeitos em virtude da ressecção tumoral; B: Posicionamento final do retalho fasciomiocutâneo e reparação total do defeito cirúrgico.
O descolamento do retalho pode ser continuado cranialmente, medialmente, caudalmente ou lateralmente, conforme necessário. A fáscia da glândula parótida e do músculo masseter servem como marcos cirúrgicos para encontrar a camada correta e evitar danos ao nervo facial. A pele pode ser mobilizada a partir da região cervical para liberar o excesso de tecido da região submentual. O SMAS é parcialmente separado da pele e cada camada pode ser movida em uma direção diferente de acordo com o tamanho, profundidade e local do defeito.
O compartimento de gordura das bochechas ou SMAS podem ser usados para preencher a região do defeito e, com isso, evitar a formação de depressões na superfície da pele, geradas pela ampla ressecção tumoral prévia. O excesso de pele é excisado e a ferida fechada sem tensão. O paciente retornou em seis meses pós-operatório para que pudéssemos avaliar qualidade da cicatriz, resultado estético e presença de ectrópio.
Paciente
Neste artigo descreveremos uma paciente de 75 anos, feminina, agricultora, com histórico de lesão surgida há aproximadamente 1 ano, com diagnóstico de CBC infiltrativo obtido após biópsias realizadas anteriormente ao ato cirúrgico com punch. As lesões estavam localizadas em região malar direita, com comprometimento do sulco nasogeniano e asa nasal (Figura 2). As áreas de ressecção foram delimitadas com a marcação prévia das margens de segurança (Figura 3A). Após, realizamos a ressecção da região acometida pelo tumor, resultando nos defeitos registrados na Figura 3B.
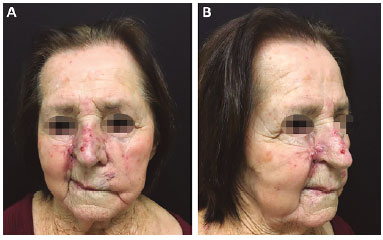
Figura 2. A: Visão frontal da paciente com lesões presentes em região malar e sulco nasogeniano do lado direito, com comprometimento da assa nasal; B: Visão perpendicular da mesma paciente, ilustrando o acometimento maior do lado direito da face.
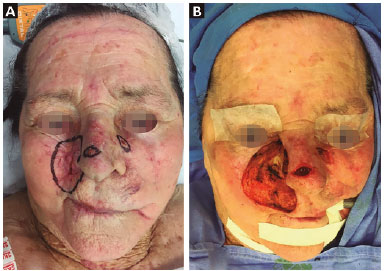
Figura 3. A: Paciente em pré-operatório com as marcações de delimitação e margem de segurança da lesão (CBC infiltrativo); B: Defeito cirúrgico resultante da ressecção da área tumoral.
RESULTADOS
Paciente com boa evolução cirúrgica observada na Figura 4A, sendo que o registro ocorreu com 6 horas de evolução pós-operatória, com ausência de hematomas e boa evolução pós-operatória. Na Figura 4B, paciente com evolução de 6 meses, apresentando boa qualidade dos movimentos de mímica facial, com ausência de cicatrizes hipertróficas e retrações cicatriciais. Apresenta boa funcionalidade da região tarsal inferior, com ausência de lagoftalmo, com bom resultado estético final.
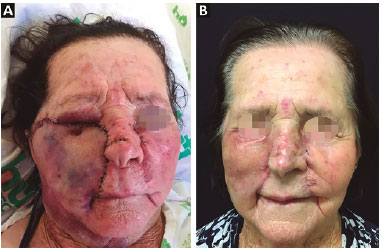
Figura 4. A: Paciente com evolução de 6 horas pós-operatória; B: Paciente com 6 meses de evolução, com excelente resultado estético facial.
DISCUSSÃO
Os cânceres da pele são os tumores malignos mais comuns entre as pessoas de pele branca e sua incidência vem aumentando nos últimos anos1. O carcinoma basocelular (CBC) é o tipo de câncer de pele mais comum, representa 75% dos tumores epiteliais malignos e quando falamos em face, cerca de 90% dos casos que afetam as pálpebras são CBC7. A proporção de ocorrência na população é de quatro a cinco CBCs para cada CEC, e oito a dez para cada melanoma diagnosticado8.
Alguns subtipos tumorais de CBC comportam-se de maneira mais agressiva devido à maior tendência à excisão incompleta e recorrência, além de maior chance de disseminação local e à distância9. Dessa forma, o diagnóstico realizado através de biópsia excisional pré-operatória torna-se importante para classificar a agressividade tumoral e após a ressecção para assegurar margens cirúrgicas suficientemente amplas.
O tratamento consiste principalmente na excisão completa, com margem de segurança de 3-30 mm, o que pode resultar em um defeito extenso, muitas vezes em alguma região exposta como a face e pescoço10-12. A ressecção nem sempre se resume ao tumor e, com isso, são necessárias excisões profundas e que por vezes alteram a arquitetura da região excisada, dificultando ainda mais a sua reconstrução.
Independentemente da etiologia e tipo de câncer de pele, especialmente na face, a reconstrução suave e harmônica continua desafiadora mesmo para cirurgiões experientes, pois não apenas a função deve ser recuperada, mas também espera-se que tenha um bom resultado estético, evitando formações de ectrópio e principalmente lesão ao nervo facial11.
Ao confeccionar o retalho fasciomiocutâneo a realidade apresentada é que após emergir da glândula parótida 1,7 cm anterior ao trago, o ramo temporal do nervo facial passa pelo arco zigomático entre 3,2 e 3,9 cm posterior à borda lateral da órbita, ao nível da linha órbito-tragal, o que corresponde ao terço médio do arco zigomático. Investigações realizadas em cadáveres, na literatura, observaram constância anatômica nas peças dissecadas. Os trabalhos utilizados para embasamento da teoria enfatizam a vulnerabilidade do ramo temporal ao nível do terço médio do arco zigomático13-15.
Porém, a partir da revisão de literatura realizada, pode-se concluir que, embora o ramo temporal do nervo facial apresente uma ampla variação no padrão de sua ramificação, ele cursa em uma direção constante. Isto permite a definição de um plano de dissecção seguro para a região temporal, durante uma ritidoplastia temporal ou frontal. Os níveis de dissecção temporal podem ser definidos como sendo superficiais ou profundos ao ramo temporal do nervo facial. Esses níveis incluem: o plano subcutâneo, o plano abaixo da fáscia temporoparietal e o plano subperiostal, justamente o plano utilizado para confecção do retalho fasciomiocutâneo16.
Existem inúmeras técnicas cirúrgicas para reparo de defeitos provocados por excisões de tumores, cada uma com vantagens, indicações e limitações. Pequenos defeitos de face podem ser corrigidos com retalhos locais, mas para defeitos maiores os enxertos sem vascularização podem ser usados pela facilidade da técnica. O problema é que os aspectos funcionais e estéticos resultantes são deficientes e eles apresentam altos riscos de necrose, falta de compatibilidade, textura e contratura17. Para reconstruções de grandes defeitos faciais, retalhos cutâneos vascularizados oferecem a melhor opção para reposição de volume, vascularização e viabilidade do tecido. O procedimento cirúrgico costuma ser mais demorado, com uma maior demanda de cuidados hospitalares e requer uma qualidade técnica elevada, com maior rico de morbidade pela lesão de estruturas nervosas da face18.
CONCLUSÃO
O suporte sanguíneo nas áreas distantes do pedículo no retalho miocutâneo é intensificado com a presença do SMAS, visto que além do processo de difusão inicial para nutrição do tecido transplantado o retalho possui nutrição provida do SMAS, decrescendo as chances de necrose do retalho14. Então, por esse suporte nutricional gerado pelo SMAS e o músculo platisma, o pedículo vascular da artéria facial e submentual pode ser menor, favorecendo a movimentação e posicionamento do retalho. Além disso, por sua ressecção ser mais profunda que o retalho cutâneo, permite que defeitos mais profundos sejam reparados com reposição volumétrica da área tumoral ressecada pelas camadas de gordura e músculo adjacentes3.
Além disso, devido à maior profundidade necessária de ressecção, uma importante estrutura nervosa tem passagem pela região, o nervo facial. Assim, sabendo que sua secção resulta em paralisia da face, a técnica exige que o cirurgião plástico conheça a anatomia da região que será operada.
REFERÊNCIAS
1. Diepgen TL, Mahler V. The epidemiology of skin cancer. Br J Dermatol Br J Dermatol. 2002;146 Suppl 61:1-6.
2. Sortino-Rachou AM, Curado MP, Cancela Mde C. Cutaneous melanoma in Latin America: a population-based descriptive study. Cad Saude Publica. 2011;27(3):565-72. DOI: http://dx.doi.org/10.1590/S0102-311X2011000300016
3. Mendelson BC, Freeman ME, Wu W, Huggins RJ. Surgical anatomy of the lower face: the premasseter space, the jowl, and the labiomandibular fold. Aesthetic Plast Surg. 2008;32(2):185-95. PMID: 18183455 DOI: http://dx.doi.org/10.1007/s00266-007-9060-3
4. Park SW, Heo EP, Choi JH, Cho HC, Kim SH, Xu L, et al. Reconstruction of defects after excision of facial skin cancer using a venous free flap. Ann Plast Surg. 2011;67(6):608-11. DOI: http://dx.doi.org/10.1097/SAP.0b013e318209a77f
5. Rodriguez-Vigil T, Vázquez-López F, Perez-Oliva N. Recurrence rates of primary basal cell carcinoma in facial risk areas treated with curettage and electrodesiccation. J Am Acad Dermatol. 2007;56(1):91-5. PMID: 17190625 DOI: http://dx.doi.org/10.1016/j.jaad.2006.07.007
6. Blixt E, Nelsen D, Stratman E. Recurrence rates of aggressive histologic types of basal cell carcinoma after treatment with electrodesiccation and curettage alone. Dermatol Surg. 2013;39(5):719-25. DOI: http://dx.doi.org/10.1111/dsu.12122
7. Raasch BA, Buettner PG, Garbe C. Basal cell carcinoma: histological classification and body-site distribution. Br J Dermatol. 2006;155(2):401-7. PMID: 16882181 DOI: http://dx.doi.org/10.1111/j.1365-2133.2006.07234.x
8. Mantese SAO, Berbert ALCV, Gomides MDA, Rocha A. Carcinoma basocelular - Análise de 300 casos observados em Uberlândia - MG. An Bras Dermatol. 2006;81(2):136-42. DOI: http://dx.doi.org/10.1590/S0365-05962006000200004
9. Crowson AN. Basal cell carcinoma: biology, morphology and clinical implications. Mod Pathol. 2006;19 Suppl 2:S127-47. DOI: http://dx.doi.org/10.1038/modpathol.3800512
10. Weinstein MC, Brodell RT, Bordeaux J, Honda K. The Art and Science of Surgical Margins for the Dermatopathologist. Am J Dermatopathol. 2012;34(7):737-45. DOI: http://dx.doi.org/10.1097/DAD.0b013e31823347cb
11. Hayano SM, Whipple KM, Korn BS, Kikkawa DO. Principles of Periocular Reconstruction following Excision of Cutaneous Malignancy. J Skin Cancer. 2012;2012:438502. DOI: http://dx.doi.org/10.1155/2012/438502
12. Dubas LE, Ingraffea A. Nonmelanoma Skin Cancer. Facial Plast Surg Clin North Am. 2013;21(1):43-53. DOI: http://dx.doi.org/10.1016/j.fsc.2012.10.003
13. Correia Pde C, Zani R. Surgical anatomy of the facial nerve, as related to ancillary operations in rhytidoplasty. Plast Reconstr Surg. 1973;52(5):549-52. PMID: 4745577 DOI: http://dx.doi.org/10.1097/00006534-197311000-00013
14. Mitz V, Peyronie M. The superficial musculo-aponeurotic system (SMAS) in the parotid and cheek area. Plast Reconstr Surg. 1976;58(1):80-8. PMID: 935283 DOI: http://dx.doi.org/10.1097/00006534-197607000-00013
15. Baker DC, Conley J. Avoiding facial nerve injuries in rhytidectomy. Anatomical variations and pitfalls. Plast Reconstr Surg. 1979;64(6):781-95. PMID: 515227 DOI: http://dx.doi.org/10.1097/00006534-197912000-00005
16. Silva MLA, Aboudib JH, Castro CC. Anatomia aplicada do ramo temporal do nervo facial: estudo do risco potencial de lesão durante a cirurgia do rejuvenescimento facial. Rev Bras Cir Plást. 2010;25(4):604-13. DOI: http://dx.doi.org/10.1590/S1983-51752010000400007
17. Bartella AK, Ghassemi M, Hölzle F, Ghassemi A. Reconstruction of facial soft tissue: comparison between conventional procedures and the facelift technique. Br J Oral Maxillofac Surg. 2016;54(9):1006-11. DOI: http://dx.doi.org/10.1016/j.bjoms.2016.07.018
18. Almadori G, Rigante M, Bussu F, Parrilla C, Gallus R, Barone Adesi L, et al. Impact of microvascular free flap reconstruction in oral cavity cancer: our experience in 130 cases. Acta Otorhinolaryngol Ital. 2015;35(6):386-93.
Universidade Federal de Santa Catarina, Florianópolis, SC, Brasil
Endereço Autor:
Natália Biancha Rendón
Rua Professora Maria Flora Pausewang, s/nº - Trindade
Florianópolis, SC, Brasil - CEP 88036-800
E-mail: natabiancha@gmail.com


 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter