

Ideas and Innovation - Year 2017 - Volume 32 -
Uso do curativo hemostático de gelatina absorvível no cuidado pós-operatório do pedículo vascular dos retalhos interpolados
Use of absorbable hemostatic gelatin sponge in postoperative care of the vascular pedicle of interpolated flaps
RESUMO
Os retalhos interpolados têm sido um dos mais importantes e funcionais retalhos no arsenal da cirurgia plástica reconstrutiva, tornando-se uma opção segura mesmo nos casos mais difíceis. O pedículo do retalho interpolado necessita de curativo para evitar sangramento e a contaminação local. Este curativo frequentemente falha na prevenção de pequenos sangramentos que ocorrem durante as primeiras 24-48 horas, forçando a troca recorrente do mesmo, em média de três a cinco trocas. A técnica proposta neste trabalho consiste na aplicação direta de uma camada de GELFOAM®, envolto por gaze petrolizada, para prevenção do sangramento da área cruenta do pedículo do retalho, acarretando melhor hemostasia e menos manipulação do pedículo vascular.
Palavras-chave: Hemostasia cirúrgica; Retalhos cirúrgicos; Hemorragia pós-operatória; Curativos.
ABSTRACT
Interpolated flaps are among the most important and functional flaps in reconstructive plastic surgery, representing a safe option even in the most difficult cases. The pedicle of the interpolated flap requires a dressing to avoid bleeding and local contamination. This dressing often fails to prevent minor bleedings, which occurs within the first 24-48 hours. As a result, it needs to be continuously changed, from three to five times on average. The technique proposed in this study consists in a direct application of a GELFOAM® layer. This is subsequently wrapped with petroleum gauze to prevent bleeding of the open area in the pedicle flap, improving hemostasis and reducing the manipulation of the vascular pedicle.
Keywords: Surgical hemostasis; Surgical flaps; Postoperative bleeding; Dressings.
Retalhos interpolados têm sido um dos mais importantes e funcionais retalhos no arsenal da cirurgia plástica reconstrutiva desde sua descrição, fornecendo uma opção segura, mesmo nos casos mais difíceis. Retalhos interpolados frontais e nasogenianos, para reconstrução nasal, são os exemplos mais comuns.
No entanto, existem várias indicações e cuidados que devem ser seguidos para manter a viabilidade do retalho interpolado. Como cuidados na manipulação do curativo para evitar lesar o pedículo, além dos riscos de contaminação e sangramento no pós-operatório secundário à troca de curativo. Com frequência, o cirurgião é induzido a trocar de maneira constante o curativo devido ao sangramento residual, que geralmente se apresenta nas primeiras 24 a 48 horas de evolução após a cirurgia.
O sangramento residual é um fenômeno decorrente de qualquer procedimento cirúrgico, principalmente nos casos em que uma área cruenta encontra-se exposta. O controle adequado ou efetivo do sangramento deve ser garantido durante e depois do ato cirúrgico, com o intuito de preservar a hemóstase, seja por métodos tradicionais tais como a hemostasia mecânica por pressão direta no local do sangramento, sutura hemostática, energia térmica (eletrocoagulação), ou por agentes tópicos hemostáticos. Os agentes hemostáticos estão indicados para melhorar a hemostasia quando as técnicas convencionais são inviáveis ou as circunstâncias não sejam as adequadas.
No ano 1600, Ambroise Parè idealizou a ligadura vascular, considerada uma grande descoberta para conter e controlar o sangramento. Mais recentemente, novas tecnologias para o controle da hemostasia foram desenvolvidas. Em 1924, aparece pela primeira vez o eletrocautério, e mais tarde o cautério bi-polar1. Com o passar dos anos, as técnicas de hemostasia foram evoluindo. É descrito na literatura que, por volta do ano 1940, introduz-se pela primeira vez o uso de trombina na cirurgia para o controle do sangramento2.
Os agentes hemostáticos de uso tópico têm sido utilizados como alternativa de tratamento nos casos de sangramento residual e hemorragia no pós-operatório. Dois grandes grupos ou categorias se destacam ou representam a família dos agentes tópicos. Agentes físicos, os quais promovem a hemostasia por meio de substratos passivos (mecânicos), e agentes biológicos ou ativos (por exemplo: trombina), que exercem a sua função ao intervir no processo ou cascata da coagulação3.
Diversos estudos têm demostrado a utilidade e a efetividade dos agentes hemostáticos na cirurgia plástica reparadora. O hemostático tipo espuma de gelatina, o dispositivo proposto neste artigo, funciona como barreira hemostática dado pelo seu efeito "buffer" e pró-coagulante; produzindo uma matriz para adesão e agregação plaquetária1-3. É um produto flexível e de fácil manuseio. Quando comparado com outros agentes hemostáticos disponíveis no mercado é relativamente econômico.
Optar por um produto hemostático biocompatível, não tóxico, que seja bem absorbido pelo organismo sem deixar resíduos, é importante para garantir uma menor chance de manipulação do curativo. O agente tópico ideal deve contar com alta ação hemostática, mínima reatividade tecidual, ser biodegradável e biocompatível.
OBJETIVO
O pedículo do retalho requer curativo para evitar sangramento e contaminação no pós-operatório. Esse curativo necessita estar em um nível de compressão suficiente para evitar o sangramento fino, mas que permita o fluxo normal no pedículo vascular. Infelizmente, o curativo mais utilizado depois da cirurgia falha em prevenir o sangramento usual da superfície cruenta posterior do pedículo vascular, especialmente durante as primeiras 24-48 horas.
Essa complicação comum usualmente leva a trocas repetidas de curativo e a um aumento na taxa de isquemia. Recomendações para o manejo dessa área variam desde a cobertura do pedículo por gaze petrolizada4, enxertia de pele parcial e o uso de curativos hemostáticos5,6. Este trabalho propõe a aplicação direta de uma lâmina de esponja gelatinosa absorvível (GELFOAM®) envolta em gaze petrolizada, com o intuito de diminuir a manipulação do retalho e perpetuar a viabilidade deste.
MÉTODOS
No presente trabalho apresentamos uma abordagem fácil de se realizar para minimizar a manipulação dos retalhos pediculados e o sangramento residual.
No serviço de Cirurgia Plástica do Hospital São Lucas da Pontifícia Universidade Católica do Rio Grande do Sul, temos padronizado o uso de GELFOAM® como agente hemostático no cuidado pós-operatório do retalho pediculado. Esse procedimento de aplicação direta pode ser feito logo depois de finalizado o ato cirúrgico. É de nossa preferência o uso associado de gaze petrolizada para diminuir a laceração e o atrito do tecido circundante, caso precisar de manipulação, trocar ou retirar o curativo.
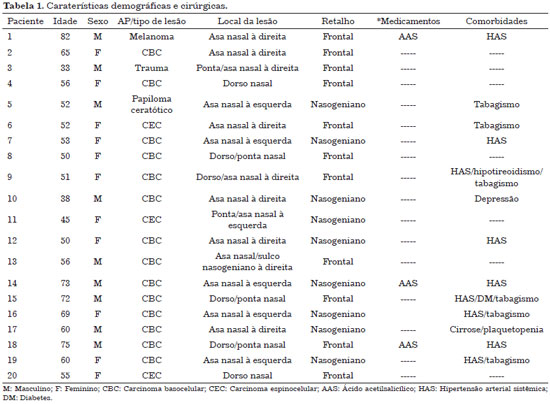
Um total de 20 casos foram avaliados. A maioria deles obedecia a retalhos pediculados, utilizados na reconstrução nasal. Em 11 casos foi utilizado o retalho frontal, e nos nove restantes foi usado o retalho nasolabial interpolado para o tratamento e cobertura do defeito nasal (Tabela 1).
Dos pacientes avaliados, três relataram o uso de ácido acetilsalicílico (AAS), que foi suspenso 7 dias antes do procedimento cirúrgico. Hipertensão arterial sistêmica foi a comorbidade mais comumente encontrada nos casos avaliados, reportada em nove dos pacientes estudados. Não foram relatadas intercorrências durante nem depois da colocação da lamina fina de esponja absorvível.
Técnica
Uma vez terminada a cirurgia, a área doadora é fechada e o retalho é suturado na área tratada. Uma hemostasia cuidadosa é executada no pedículo, usando o mínimo possível de eletrocautério. Uma camada fina da esponja gelatinosa absorvível é aplicada na superfície cruenta do pedículo (Figura 1), envolta em uma camada de gaze petrolizada (ADAPTIC®) e gaze seca, mantida pelas próximas 72 horas, se nenhum sangramento importante ocorrer (Figura 2).

Figura 1. Dispositivo hemostático de esponja gelatinosa absorvível GELFOAM®.

Figura 2. Lâmina fina de esponja absorvível sendo colocada em área cruenta do retalho pediculado.
Nos casos avaliados, essa conduta levou o risco de sangramento residual no pós-operatório a quase zero.
DISCUSSÃO
Os hemostáticos de uso tópico são ferramentas fundamentais para o controle do sangramento residual em situações nas quais o cautério e a sutura hemostática não são factíveis.
GELFOAM® esponja absorvível é um dispositivo hemostático, insolúvel em água, preparada de gelatina de pela suína purificada, e capaz de absorver sangue até 45 vezes o seu peso7. A capacidade absortiva é uma função relacionada com o tamanho físico, aumentando ou diminuindo proporcionalmente com o tamanho da gelatina8. O mecanismo é de suporte mecânico8. Os dispositivos de ação superficial, quando aplicados diretamente sobre superfícies sangrantes, contêm o sangramento através da formação de uma matriz extracelular9.
A gelatina é higroscópica, significa que tem a capacidade de absorber e reter agua. Isto faz com que a lâmina (malha) úmida estimule a coagulação10. Segundo a teoria de Jenkins et al.11, o efeito da coagulação pode ser devido à liberação de tromboplastina das plaquetas, ocorrendo quando as plaquetas são danificadas após o contato com o interstício da parede do GELFOAM®.
A tromboplastina interage com a protrombina e o cálcio, produzindo a trombina, e essa sequência de eventos inicia a formação do coagulo. Os autores sugerem que a formação fisiológica de trombina na esponja é suficiente para produzir o coágulo, devido à ação do fibrinogênio no sangue11. As propriedades físicas esponjosas causam a formação do coagulo, além de fornecerem suporte estrutural para a formação do mesmo9,12. Vários pesquisadores reportaram que GELFOAM® se liquefaz em até uma semana e é completamente absorvido em 4 a 6 semanas, sem induzir à excessiva formação cicatricial7,11,13-15. Fato este evidenciado por Barnes em sua experiência com a utilização de esponja gelatinosa absorvível em cirurgias ginecológicas, em que nenhum tecido cicatricial excessivo foi evidenciado ao toque ginecológico pós-operatório14.
CONCLUSÃO
A principal vantagem do uso da espuma com solução de gelatina absorvível no cuidado do pós-operatório imediato do pedículo vascular do retalho interpolado é a prevenção de sangramento residual. Esse curativo tornou-se o protocolo neste Serviço para fazer o controle imediato de sangramento, acarretando melhor hemostasia e menor manipulação do pedículo, consequentemente levando a um menor risco de isquemia do retalho. Esse procedimento tem oferecido benefícios como diminuição da morbidade e tempo de internação hospitalar.
Nossa experiência tem mostrado uma significativa diminuição na troca de curativo, de três a cinco vezes para um ou nenhum nas primeiras 24-48 horas, devido à redução de sangramento, sem comprometer o pedículo vascular.
O presente estudo estimula os autores para a análise sistemática dos resultados com o emprego da metodologia descrita, que serão apresentados em posterior publicação.
COLABORAÇÕES
ARM Análise e/ou interpretação dos dados, análise estatística, realização das operações e/ou experimentos, redação do manuscrito.
BQS Análise e/ou interpretação dos dados, análise estatística, realização das operações e/ou experimentos, redação do manuscrito.
LER Análise e/ou interpretação dos dados, análise estatística, realização das operações e/ou experimentos, redação do manuscrito.
LDPS Análise e/ou interpretação dos dados, análise estatística, realização das operações e/ou experimentos, redação do manuscrito.
MPO Concepção e desenho do estudo, realização das operações e/ou experimentos, aprovação final do manuscrito.
CU Aprovação final do manuscrito.
REFERÊNCIAS
1. Emilia M, Luca S, Francesca B, Luca B, Paolo S, Giuseppe F, et al. Topical hemostatic agents in surgical practice. Transfus Apher Sci. 2011;45(3):305-11. PMID: 22040778 DOI: http://dx.doi.org/10.1016/j.transci.2011.10.013
2. Lew WK, Weaver FA. Clinical use of topical thrombin as a surgical hemostat. Biologics. 2008;2(4):593-9.
3. de Carvalho MV, Marchi E, Pantoroto M, Rossini M, da Silva DM, Teodoro LF, et al. Topical haemostatic agents and tissue adhesives. Rev Col Bras Cir. 2013;40(1):66-71.
4. Boyd CM, Baker SR, Fader DJ, Wang TS, Johnson TM. The forehead flap for nasal reconstruction. Arch Dermatol. 2000;136(11):1365-70. PMID: 11074699 DOI: http://dx.doi.org/10.1001/archderm.136.11.1365
5. Burget GC, Menick FJ. Aesthetic Reconstruction of the Nose. St. Louis: Mosby; 1994.
6. Christenson LJ, Otley CC, Roenigk RK. Oxidized regenerated cellulose gauze for hemostasis of a two-stage interpolation flap pedicle. Dermatol Surg. 2004;30(12 Pt 2):1593-4. DOI: http://dx.doi.org/10.1097/00042728-200412020-00026
7. Council on Pharmacy and Chemistry: New and Nonofficial Remedies - Absorbable Gelatin Sponge. JAMA. 1947;135(14):921. DOI: http://dx.doi.org/10.1001/jama.1947.02890140041011
8. Goodman LS, Gilman A. Surface-acting drugs, in The Pharmacologic Basis of Therapeutics. 6th ed. New York: MacMillan Publishing; 1980. 955 p.
9. Guralnick WC, Berg L. Gelfoam in oral surgery; a report of 250 cases. Oral Surg Oral Med Oral Pathol. 1948;1(7):632-9. DOI: http://dx.doi.org/10.1016/0030-4220(48)90337-5
10. Palm MD, Altman SJ. Topical Hemostatic Agents: a review. Dermatol Surg. 2008;34(4):431-45.
11. Jenkins HP, Senz EH, Owen H, Jampolis RW. Present status of gelatin sponge for control of hemorrhage. With Experimental Data on Its Use for Wounds of the Great Vessels and the Heart. JAMA. 1946;132(11):614-9.
12. Jenkins HP, Janda R, Clarke J. Clinical and experimental observations on the use of gelatin sponge or foam. Surgery. 1946;20(1):124-32. PMID: 20992243
13. Treves N. Prophylaxis of postmammectomy lymphedema by the use of gelfoam laminated rolls; a preliminary report, with a review of the theories on the etiology of elephantiasis chirurgica and a summary of previous operations for its control. Cancer. 1952;5(1):73-84. DOI: http://dx.doi.org/10.1002/1097-0142(195201)5:1<73::AID-CNCR2820050110>3.0.CO;2-2
14. Barnes AC. The use of gelatin foam sponges in obstetrics and gynecology. Am J Obstet Gynecol. 1947;54(1):105-7. DOI: http://dx.doi.org/10.1016/S0002-9378(16)39476-5
15. Rarig HR. Successful use of gelatin foam sponge in surgical restoration of fertility. Am J Obstet Gynecol. 1963;86:136. DOI: http://dx.doi.org/10.1016/0002-9378(63)90086-3
1. Hospital São Lucas da Pontifícia Universidade Católica do Rio Grande do Sul, Porto Alegre, RS, Brasil
2. Sociedade Brasileira de Cirurgia Plástica, São Paulo, SP, Brasil
Instituição: Hospital São Lucas da Pontifícia Universidade Católica do Rio Grande do Sul, Porto Alegre, RS, Brasil.
Autor correspondente:
Alan Rodriguez Muñiz
Av. Ipiranga, 6690, sala 220 - Jardim Botânico
Porto Alegre , RS, Brasil CEP 90610-000
E-mail: alan-rodriguez@outlook.com
Artigo submetido: 28/10/2014.
Artigo aceito: 21/2/2017.
Conflitos de interesse: não há.


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter