

Original Article - Year 2005 - Volume 20 -
Late breast reconstruction with prior expansion of the mastectomy area and filling with a de-epidermized TRAM flap
Reconstrução Mamária Tardia com Expansão Prévia da Área da Mastectomia e Preenchimento com Retalho Tram Desepidermizado
ABSTRACT
Post-mastectomy late breast reconstruction was proposed by means of skin expansion in the first operative stage, substitution of the expander by a de-epidermized TRAM flap mounted in the shape of a cone with an adequate size and proportions in the second stage. In the third stage, the mammary groove and areola-papilla were reconstructed and symmetrization was achieved. Twenty-seven patients, with ages of between 27 and 66 years old and a mean age of 46.9 years, were operated on. In three cases, reconstruction was bilateral. In the long-term evolution, the symmetry and satisfaction of the patients were also assessed. There was no difference in the color of the skin by the transposition of the flap. The sensitivity of the thoracic skin that covered the breast was similar to the preexisting sensitivity after a period of two years. Patients assessed the results using a score of 0 to 10 giving a mean score of 9.28. In conclusion, the prior expansion of thoracic skin in mastectomized areas is a good option in selected patients, improving the sensitivity of the breast and solving the problem of skin color.
Keywords: Breast, surgery. Mastectomy. Mammaplasty, methods. Tissue expanders. Surgical flaps. Abdominal muscles, transplantation
RESUMO
A reconstrução mamária tardia pós-mastectomia foi proposta por meio de expansão da pele em primeiro tempo operatório, substituição do expansor por retalho TRAM desepidermizado e montado em forma de cone com medidas e proporções adequadas em segundo tempo. No terceiro tempo, foram reconstruídos o sulco mamário, a aréola-papila e realizada a simetrização. Vinte e cinco pacientes, entre 27 e 66 anos, com idade média de 46,9 anos, foram operadas. Em 3 casos, a reconstrução foi bilateral. Evolução tardia, simetria e satisfação das pacientes também foram avaliadas. Não houve bicromia de pele pela transposição à distância do retalho. A sensibilidade da pele torácica que cobriu a mama foi semelhante à preexistente após dois anos. As pacientes avaliaram seus resultados com notas de 0 a 10. A média foi de 9,28. Conclui-se que a expansão prévia da pele torácica nas áreas mastectomizadas é boa opção em pacientes selecionadas, melhorando a sensibilidade mamária e fazendo desaparecer a bicromia de pele.
Palavras-chave: Mama, cirurgia. Mastectomia. Mamoplastia, métodos. Expansores de tecido. Retalhos cirúrgicos. Músculos abdominais, transplante
Robbins1, em 1981, descreveu o retalho músculo cutâneo vertical do abdome com pedículo superior e Dinner et al.2, no ano seguinte, relataram o emprego do retalho em ilha, para reconstrução da mama. Em ambos os procedimentos, o volume de tecido transferido era insuficiente. Hartrampf et al.3 e Gandolfo4, também em 1982, descreveram o retalho músculo cutâneo transverso do reto abdominal (TRAM). Assim, as dificuldades de obtenção do volume de tecido foram solucionadas.
Duas outras contribuições importantes foram acrescentadas: os expansores de tecidos5 e a transferência microcirúrgica do retalho6-9. Esses procedimentos não resolveram alguns problemas como tecidos sem sensibilidade e com coloração de pele diferente da torácica. Os expansores e a troca por próteses solucionaram o problema de volume, mas a incidência de complicações ainda era alta, 21 a 30%, para contratura capsular10,11, e 60%12, em pacientes submetidos previamente à radioterapia. Refinamentos como microanastomoses de nervos do retalho com nervos intercostais, simetrizações, redução de cicatrizes e reconstrução da aréola-papila foram introduzidos, com mais de 2500 publicações sobre esse capítulo.
Neste trabalho é descrita a reconstrução de mama utilizando o retalho TRAM desepidermizado, modelado com proporções e diâmetros adequados, após expansão prévia da área mastectomizada, confluindo as duas grandes opções, retalhos e expansão-prótese. Este método preserva a sensibilidade da pele do tórax pós-mastectomia que recobre a mama, elimina a bicromia de pele da transferência do retalho à distância e garante evolução tardia livre de complicações e reoperações.
MÉTODO
Vinte e cinco pacientes, entre 27 e 66 anos (média de 46,9 anos), foram operadas de maio de 1998 a dezembro de 2001. Em três pacientes, a reconstrução foi bilateral. Pacientes com áreas extensas de cicatrização secundária pós-necrose de pele, cardiopatias, radidermites, fumantes e com abdominoplastia prévia não foram incluídas. Em todas pacientes, a sensibilidade torácica à dor na região mastectomizada foi avaliada, marcando a área com presença de dor à pressão de agulha de injeção 07 e, conseqüentemente, a área de anestesia. Todas tiveram o mapa da área insensível estabelecido. A reavaliação foi repetida a cada dois meses, durante o período de seguimento. A programação cirúrgica foi dividida em três estágios:
Primeiro tempo operatório: Inclusão do expansor de pele - expansores redondos ou oblongos, lisos, de 400 a 600 ml com válvula à distância foram utilizados. Em três pacientes. foram utilizados expansores duplo lúmen texturizados cônicos. Em reconstrução unilateral, a base da mama contralateral guiou a demarcação do descolamento da área de introdução do expansor (Figuras 1A e 1B). Nas reconstruções bilaterais, a posição do expansor foi: caudal - no 5º espaço intercostal; cranial - 5 centímetros abaixo da clavícula; medial - 3 centímetros da linha médio-esternal e lateral - na linha axilar anterior. A via de acesso foi a cicatriz da mastectomia. Áreas de anestesia foram desepitelizadas e recobertas por pele de boa qualidade, melhorando a cobertura do expansor. A válvula foi colocada na região ínfero-esternal, na passagem do retalho para facilitar sua remoção.
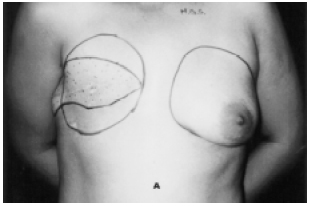
Figura 1A - Demarcação da área insensível da região torácica (pontilhada) e da área a ser descolada.
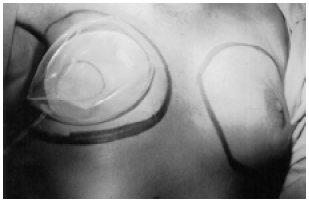
Figura 1B - Expansor sobre a pele para análise dos diâmetros da área onde serão descolados a pele e o subcutâneo.
Segundo tempo operatório: Transferência do retalho - O retalho foi obtido em pacientes do grupo V13 de abdominoplastia clássica. Demarcou-se uma ilha elíptica de pele no hipogástrio, acompanhando as pregas inguinais um a dois centímetros acima, sem cruzá-las, sendo a superior logo acima da cicatriz umbilical. Iniciou-se com incisão superior e descolamento cranial até o apêndice xifóide e rebordos costais. O paciente foi semifletido e testado o deslizamento da pele supra-umbilical, para verificar se havia coincidência com a marcação inferior. Em casos em que foi observada muita tensão, esta foi corrigida para cima. Retornou-se ao DDH e o músculo reto foi isolado até a borda infra-umbilical do retalho. Incisou-se a pele suprapúbica, o músculo foi dissecado, seccionando-o acima da arcada semilunar, deixando íntegras artéria e veia epigástricas inferiores profundas, as quais foram seccionadas na transferência do retalho. O expansor foi removido e feito um túnel desde a cápsula fibrótica até o descolamento epigástrico. A porção medial inferior da cápsula foi ressecada em fuso, próximo ao tórax, por onde o retalho foi passado, procurando-se não estrangular o pedículo muscular (Figura 2). O retalho foi migrado com pele, montado em forma de cone com medidas e proporções adequadas (Figura 3A). Após verificação de cobertura do cone montado pela pele, esse foi decorticado (Figuras 3B e 3C) e a pele do tórax suturada. Foi deixada uma ilha de pele piloto para verificação da vascularização do retalho na projeção da futura aréola (Figura 4A). A abdominoplastia foi concluída com plicatura da aponeurose posterior e anterior do músculo transferido, além da colocação de "mesh" de polipropileno para reforço da parede.
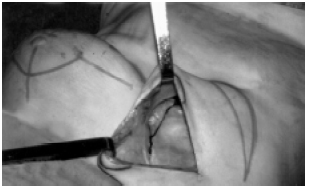
Figura 2 - Incisão da cápsula fibrótica na parte medial para translocação do retalho e excisão do fuso da cápsula para acomodar o pedículo muscular sem comprimi-lo.
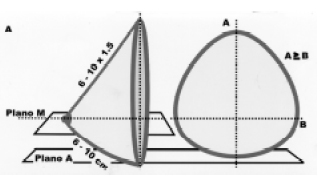
Figura 3A - Forma, projeção, diâmetros, dimensões e planos espaciais da mama no tórax. A proporção 1 do ápice do cone ao sulco e 1,5 do ápice ao pólo superior é semelhante à descrita por Phidias (Phi), escultor da antiga Grécia, de 1:1,618 dita como áurea ou divina.
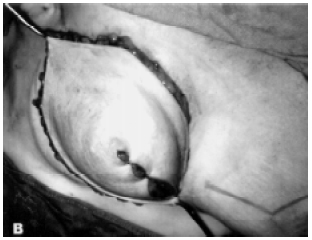
Figura 3B - Retalho TRAM transposto e modelado.
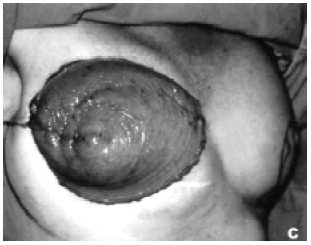
Figura 3C - Retalho TRAM desepidermizado.
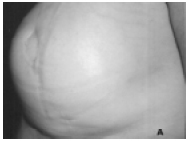
Figura 4A - Ilha piloto de pele do retalho TRAM deixada quando necessário, para controle vascular do mesmo.
Terceiro tempo operatório: Aréola-papila, sulco mamário e simetrização - Metade da papila contralateral foi usada, em todos os casos, como enxerto composto para reconstruir a neopapila (Figura 4C), exceto em três pacientes, nos quais a ilha de pele piloto foi utilizada como retalho para reconstruí-la (Figura 4B). A nova aréola foi reconstruída com enxerto da contralateral ou pele da raiz da coxa.
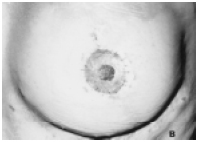
Figura 4B - Reconstrução da papila com retalho da ilha piloto de pele; da aréola com enxerto de pele da aréola contralateral; do sulco mamário por lipoaspiração superficial e profunda.
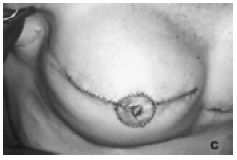
Figura 4C - Reconstrução da aréola-papila com enxerto de pele da aréola contralateral e enxerto composto de metade da papila contralateral.
O sulco inframamário foi refeito por lipoaspiração superficial e profunda em toda sua extensão e a fixação da pele ao rebordo costal foi realizada com pontos de colchoeiro (Figura 4B). Simetria foi obtida com pexia ou redução da mama oposta (Figura 4D) e lipoaspiração localizada.
RESULTADOS
A tática foi utilizada em vinte e cinco pacientes. Em três pacientes, a reconstrução foi bilateral. Em uma paciente, a programação cirúrgica não foi concluída, outra abandonou o tratamento após a expansão, optando pelo implante de prótese. Uma terceira paciente, apresentou necrose de pele durante a expansão, sendo utilizado o retalho TRAM clássico com pele. Vinte e duas pacientes concluíram o tratamento, totalizando 25 mamas reconstruídas.
O teste de sensibilidade à dor, usando agulha de injeção 07, realizado no pré-operatório, foi repetido depois da expansão e a cada dois meses após a transferência do retalho. Três pacientes completaram 40 meses e oito, 36 meses. Todas retomaram a sensibilidade à dor, semelhante às condições pré-operatórias. Em outras 10 pacientes, a área insensível foi reduzindo progressivamente, mas o tempo cirúrgico não permitiu determinar a redução da área aos níveis do pré-operatório. Uma paciente (Figuras 5A, 5B e 5C) não apresentou retorno da sensibilidade. O retorno da sensibilidade demorou dois anos, com pequena melhora até o terceiro ano.
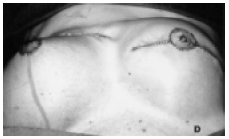
Figura 4D - Simetrização com mamoplastia contralateral, copiando o cone modelado com o retalho TRAM.
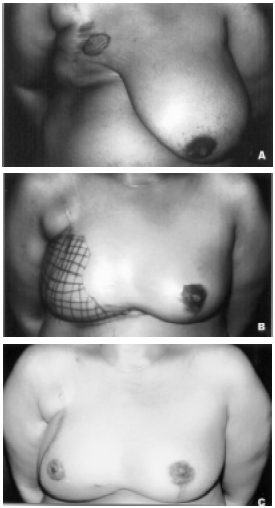
Figura 5ABC - Pós-operatório de paciente com 25 meses, onde se observa a demarcação das áreas insensíveis. Não houve recuperação aos níveis de pré-operatório.
Quando o subcutâneo remanescente era mais espesso e as cicatrizes da mastectomia transversais, a sensibilidade torácica inicial era melhor e o retorno dela, após a reconstrução, mais rápido. As Figuras 6A a 6F ilustram o pré e pós-operatório de técnica unilateral utilizada, enquanto as Figuras 7A e 7B são da técnica bilateral. Nas Figuras 8A a 8D, observa-se a evolução da área anestesiada, removida no 1º tempo e a redução desta ao final de 40 meses.
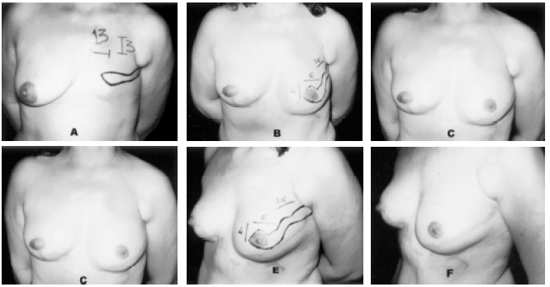
Figura 6ABCDEF - Pré-operatório de paciente com 49 anos. A área demarcada corresponde à região insensível à dor no pré e pós-operatório de 24 meses.
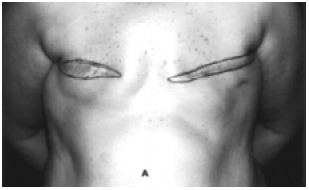
Figura 7A - Pré-operatório de paciente com 61 anos, mastectomia bilateral. As áreas demarcadas (cicatrizes), que correspondem à região insensível, foram removidas.
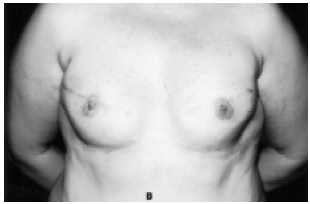
Figura 7B - Pós-operatório de 24 meses sem áreas insensíveis à dor.
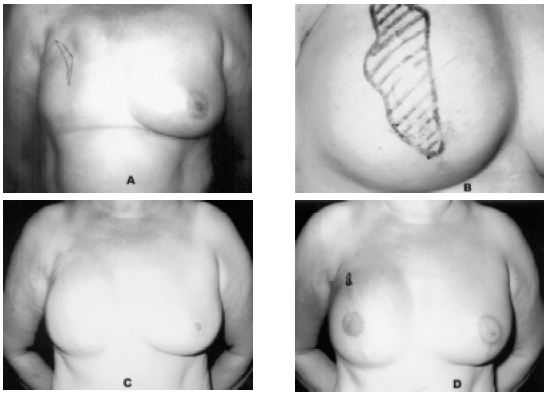
Figura 8ABCD - A: mostra área insensível na cicatriz; B: após a expansão; C: após transferência do retalho; D: ao final de 24 meses, com mínima área insensível na cicatriz.
A cor da pele da nova mama foi homogênea e a cicatriz, a mesma da mastectomia. O volume, a textura dos tecidos e a forma mamária foram mantidos e melhorados no pós-operatório tardio. A simetrização e a reconstrução do sulco mamário foram os procedimentos de maior dificuldade. A reconstrução da aréola com a ilha de pele não deu projeção perfeita à mesma.
DISCUSSÃO
O uso desse procedimento começou com o tratamento de três pacientes com mastectomia subcutânea e implante de silicone, com resultados tardios inaceitáveis, forte contratura capsular, deformidade e dor. A tríade DDD (dura, deformada, dolorida) era comum nas inclusões de próteses, quando essas não eram de gel coesivo. Estas pacientes foram submetidas ao procedimento descrito com bom resultado, removendo-se as próteses e cápsulas e substituindo-as por retalho decorticado. Com base nesses resultados, propõe-se prévia expansão em pacientes mastectomizadas pré-selecionadas, como alternativa para redução do estigma provocado pela mastectomia. As três pacientes que receberam expansores de perfil alto, cônicos com válvula acoplada à pele expandida, ajustaram-se melhor ao retalho e o resultado final foi superior. Nas outras pacientes, foram utilizados expansores lisos redondos, por razões financeiras. O volume injetado nos expansores foi sempre maior do que o que seria proposto para o retalho modelado, tentando obter-se pequena ptose natural.
A cápsula fibrosa não foi removida no segundo estágio operatório, sendo realizadas somente capsulectomias localizadas no pilar peitoral, para ajustar um prolongamento do retalho modelado e reconstruí-lo. Quando a expansão ultrapassou sessenta dias, a cápsula fibrosa foi curetada até sangrar, para melhor contato entre ela e o TRAM desepidermizado. A remoção parcial da cápsula e a curetagem reduziram o edema pós-operatório e uma textura melhor da mama reconstruída foi observada. A cápsula fibrosa na porção ínfero-medial, onde se transpôs o retalho, foi removida em fuso semelhante ao volume do músculo e o restante ressuturado. A pele expandida tem tendência de retração e o retalho de deslizamento através do túnel, abaulando a região infra-esternal.
A montagem do retalho foi feita com fios inabsorvíveis, com o cuidado de não estrangular a vascularização de extremidades. Foram utilizados somente retalhos monopediculados, ipsilaterais, nos casos da reconstrução das duas mamas.
Reconstrução mamária sem o material aloplástico resulta em pacientes satisfeitas, além disso, alivia suas mentes da presença do corpo estranho sujeito a revisões futuras. O implante de silicone em reconstruções apresenta contratura em 21 a 30% dos casos e até em 60%, quando houve radioterapia prévia.
As pacientes foram submetidas a um questionário aplicado por profissional não ligado à equipe cirúrgica, após 12 e até 40 meses de seguimento. Avaliaram o procedimento, atribuindo notas de 0 a 10, quanto à qualidade dos resultados, conforto físico e psíquico; retorno às atividades habituais e possibilidade de recomendação do método a outras pacientes. A média de notas pelos resultados obtidos foi de 9,28.
Um tempo cirúrgico adicional, a inclusão do expansor, é uma desvantagem do método. É possível aboli-lo se o mesmo for colocado e expandido durante a mastectomia. Também será possível, no tempo seguinte, transferir o retalho, reconstruir o sulco mamário, a aréola-papila e simetrizar a mama contralateral. O entendimento entre as equipes de mastologia e cirurgia plástica nos dará essa possibilidade.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Robbins TH. Post-mastectomy breast reconstruction using a rectus abdominis musculocutaneous island flap. Br J Plast Surg. 1981;34(3):286-90.
2. Dinner MI, Labandter HP, Dowden RV. The role of the rectus abdominis myocutaneous flap in breast reconstruction. Plast Reconstr Surg. 1982;69(2):209-15.
3. Hartrampf CR, Scheflan M, Black PW. Breast reconstruction with a transverse abdominal island flap. Plast Reconstr Surg. 1982;69(2):216-25.
4. Gandolfo EA. Breast reconstruction with a lower abdominal myocutaneous flap. Br J Plast Surg. 1982;35(4):452-7.
5. Radovan C. Breast reconstruction after mastectomy using the temporary expander. Plast Reconstr Surg. 1982;69(2):195-208.
6. Serafin D, Georgiade NG. Transfer of free flaps to provide well-vascularized, thick cover for breast reconstructions after radical mastectomy. Plast Reconstr Surg. 1978;62(4)527-36.
7. Holmström H. The free abdominoplaty flap and its use in breast reconstruction: an experimental study and clinical case report. Scand J Plast Reconstr Surg. 1979;13(3):423-7.
8. Carramaschi F, Ferreira MC, Herson MR, Souza AZ, Pinotti JA. Reconstrução mamária imediata com o uso do retalho microcirúrgico do músculo retoabdominal. Rev Hosp Clín Fac Med São Paulo. 1992;47(6):276-9.
9. Shaw WW. Breast reconstruction by superior gluteal microvascular free flaps without silicone implants. Plast Reconstr Surg. 1983;72(4):490-501.
10. Corsten LA, Suduikis SV, Donegan WL. Patient satisfaction with breast reconstruction. Wis Med J. 1992;91(3):125-9.
11. Kroll SS. Why autologous tissue? Clin Plast Surg. 1998;25(2):135-43.
12. Forman DL, Chiu J, Restifo RJ, Ward BA, Haffty B, Ariyan S. Breast reconstruction in previously irradiated patients using tissue expanders and implants: a potentially unfavorable result. Ann Plast Surg. 1998;40(4):360-4.
13. Bozola AR, Psillakis JM. Abdominoplasty: a new concept and classification for treatment. Plast Reconstr Surg. 1988;82(6):983-93.
Professor Doutor em Cirurgia Plástica pela UNIFESP, Membro Titular da Sociedade Brasileira de Cirurgia Plástica e chefe do Serviço de Cirurgia Plástica do Hospital de Base da Faculdade de Medicina de São José do Rio Preto - SP.
Correspondência para:
Antonio Roberto Bozola
Hospital Imagem de Cirurgia Plástica - Av. José Munia, 6777
São José do Rio Preto, SP, Brasil - CEP: 15085-350
Tel: 0xx17 227-9200
E-mail: bozola.imagem@riopreto.com.br
Trabalho realizado no Hospital de Base da Faculdade de Medicina de São José do Rio Preto e Imagem Hospital de Cirurgia Plástica de São José do Rio Preto.
Artigo recebido: 15/10/2004
Artigo aprovado: 11/02/2005


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter