

Original Article - Year 2024 - Volume 39 -
Câncer de pele não melanoma: Um estudo sobre o perfil epidemiológico e fluxo no HC-UFMG
Non-melanoma skin cancer: A study on the epidemiological profile and flow at HC-UFMG
RESUMO
Introdução: Os carcinomas de queratinócitos, basocelular e espinocelular, são os principais tipos de câncer de pele não melanoma (CPNM). Embora não representem um alto risco de mortalidade, essas neoplasias têm um impacto significativo na saúde pública, causando prejuízos estéticos e funcionais, principalmente em áreas constantemente expostas ao sol, como a cabeça, pescoço e face. A cirurgia é uma abordagem estabelecida no tratamento do CPNM. O presente estudo tem como objetivo traçar um perfil epidemiológico dos pacientes submetidos à cirurgia para o tratamento de CPNM pelo serviço de cirurgia plástica do Hospital das Clínicas da Universidade Federal de Minas Gerais (UFMG).
Método: Realizou-se um estudo epidemiológico descritivo no Ambulatório Borges da Costa do Hospital das Clínicas da UFMG, entre março e agosto de 2023. Um formulário foi desenvolvido para a coleta de dados, abrangendo variáveis relevantes para a análise epidemiológica.
Resultados: A amostra de 26 pacientes apresentou uma média de idade de 69 anos, com predominância de pacientes brancos (88,4%). As lesões foram mais frequentes no nariz (53,8%), terço médio lateral da face (20,5%), e frontal (12,8%). Quanto à margem, 55,8% vieram com margens livres, 41,1% comprometidas e 2,9% com margens exíguas.
Conclusão: Os resultados destacam a necessidade de sistematização do fluxo assistencial para pacientes com CPNM, visando uma compilação e avaliação mais eficaz. Além disso, as peculiaridades epidemiológicas dos pacientes atendidos puderam ser identificadas e avaliadas através do formulário proposto, fornecendo insights para melhorias no atendimento e na gestão do câncer de pele não melanoma no hospital.
Palavras-chave: Neoplasias cutâneas; Carcinoma basocelular; Procedimentos de cirurgia plástica; Estudos epidemiológicos; Carcinoma de células escamosas.
ABSTRACT
Introduction: Keratinocyte, basal cell, and squamous cell carcinomas are the main types of
non-melanoma skin cancer (NMSC). Although they do not represent a high risk
of mortality, these neoplasms have a significant impact on public health,
causing aesthetic and functional damage, especially in areas constantly
exposed to the sun, such as the head, neck, and face. Surgery is an
established approach in the treatment of NMSC. The present study aims to
outline an epidemiological profile of patients undergoing surgery for the
treatment of NMSC by the plastic surgery service of the Hospital das
Clínicas of the Federal University of Minas Gerais (UFMG).
Method: A descriptive epidemiological study was carried out at the Borges da Costa
Outpatient Clinic of the Hospital das Clínicas of UFMG between March and
August 2023. A form was developed for data collection, covering variables
relevant to the epidemiological analysis.
Results: The sample of 26 patients had a mean age of 69 years, with a predominance of
white patients (88.4%). The lesions were most frequent on the nose (53.8%),
lateral middle third of the face (20.5%), and forehead (12.8%). Regarding
the margin, 55.8% had free margins, 41.1% had compromised margins, and 2.9%
had narrow margins.
Conclusion: The results highlight the need to systematize the care flow for patients with
NMSC, aiming at a more effective compilation and evaluation. In addition,
the epidemiological peculiarities of the patients treated could be
identified and evaluated through the proposed form, providing insights for
improvements in the care and management of non-melanoma skin cancer in the
hospital.
Keywords: Skin neoplasms, Carcinoma; basal cell; Plastic surgery procedures; Epidemiologic studies; Carcinoma; squamous cell
INTRODUÇÃO
De todas as neoplasias malignas diagnosticadas no mundo, o câncer de pele não melanoma é o tipo mais frequente em ambos os sexos1,2. Não é um tumor grave, apresentando baixa taxa de mortalidade, embora possa causar deformações no corpo.
Segundo o Instituto Nacional de Câncer (INCA), no Brasil, o número de casos novos de câncer de pele não melanoma esperados, para cada ano do triênio 2023-2025, será de 101.920 em homens e de 118.570 em mulheres, correspondendo a um risco estimado de 96,44 casos novos a cada 100 mil homens e 107,21 casos novos a cada 100 mil mulheres. O estado de Minas Gerais tem uma taxa estimada de 112,74 casos para cada 100 mil homens e de 127,43 casos para cada 100 mil mulheres3. No Brasil, ocorreram, em 2020, 1.534 óbitos de câncer de pele não melanoma em homens; esse valor corresponde ao risco de 1,48/100 mil, e 1.119 óbitos em mulheres, com risco de 1,03/100 mil3.
Apesar de sua alta prevalência, esses tumores raramente são fatais, pois representam menos de 0,1% de todas as mortes de pacientes causadas por câncer. Os carcinomas espinocelulares (CECs) são biologicamente mais agressivos e lesões negligenciadas podem ser fatais devido à extensão local ou metástase4. Por outro lado, o carcinoma basocelular (CBC) é muito raramente fatal. Contudo, o impacto do câncer de pele não melanoma para a saúde pública é elevado e, apesar de não representar ameaça grande à vida, pode causar prejuízos estéticos e funcionais significativos aos pacientes, pois surge com mais frequência na pele constantemente exposta ao sol, da região da cabeça e do pescoço e, especialmente, na face5.
São mais comuns em pessoas de pele clara acima dos 40 anos, com exceção daquelas já portadoras de doenças cutâneas. Porém, esse perfil de idade vem se modificando com a constante exposição dos jovens aos raios solares3. A exposição excessiva e crônica ao sol constitui o principal fator de risco para o surgimento dos cânceres de pele não melanoma.
Outros fatores de risco para todos os tipos de câncer da pele incluem sensibilidade da pele ao sol (pessoas de pele mais clara são mais sensíveis à radiação ultravioleta do sol), doenças imunossupressoras e exposição solar ocupacional. Pacientes imunodeprimidos (como os transplantados e os pacientes com síndrome da imunodeficiência adquirida, por exemplo) têm maior risco para o desenvolvimento do câncer de pele não melanoma, por apresentarem diminuição no controle carcinogênico da pele4.
Os principais tipos de câncer de pele não melanoma são os carcinomas de queratinócitos. Desses, aproximadamente 75% são CBCs e 25% CECs. Os CBCs são clinicamente categorizados como nodulares, superficiais e infiltrativos ou esclerosantes. CBCs nodulares são mais comuns e presentes como pápulas ou nódulos cerosos e elevados com telangiectasias. Os CBCs superficiais aumentam horizontalmente e apresentam-se finos, com placas eritematosas com escala variável e telangiectasias. CBCs esclerosantes são placas vermelhas ou brancas endurecidas e mal definidas que podem ser ligeiramente elevadas ou deprimidas e atróficas6.
A apresentação clínica do CEC envolve o CEC invasivo e o CEC in situ (doença de Bowen). O CEC invasivo da pele frequentemente se apresenta como uma pápula eritematosa, ceratótica, placa ou nódulo ocorrendo em um fundo de lesão actínica. Essas lesões podem mostrar ulceração e os pacientes geralmente descrevem uma história de sangramento intermitente e ferida que não cicatriza. Ceratose actínica e doença de Bowen (CEC in situ) são consideradas lesões precursoras de CEC e frequentemente se apresentam como uma placa eritematosa e escamosa bem demarcada6.
O diagnóstico dos carcinomas de queratinócitos envolve predominantemente o diagnóstico clínico, a dermatoscopia e a biópsia. Os médicos familiarizados com as manifestações do CBC muitas vezes conseguem fazer uma forte hipótese diagnóstica apenas com base no exame clínico. Nesse caso, o exame da lesão com dermatoscópio pode sempre auxiliar no diagnóstico clínico do CBC7.
Embora os achados clínicos e dermatoscópicos possam sugerir fortemente o diagnóstico, o exame histopatológico é necessário para confirmar a suspeita diagnóstica. Esse também é útil para avaliação de invasão perineural, diferenciação tumoral e profundidade tumoral, fatores importantes para o estadiamento e prognóstico do tumor. Dessa forma, pode-se dizer que a histopatologia é o padrão-ouro para diagnóstico de câncer de pele não melanoma8.
O diagnóstico por imagem é reservado para pacientes com lesões clinicamente agressivas para determinar a extensão da invasão ou ajudar a avaliar metástases à distância na suspeita clínica ou na presença de adenopatia clinicamente palpável. É importante reconhecer que o CEC do lábio é considerado um câncer bucal e, portanto, requer exame clínico prudente e pode necessitar de avaliação radiográfica da região linfática6.
O prognóstico depende do tipo do tumor e do tratamento estabelecido. Os fatores de risco associados com recorrência e metástase incluem tamanho da lesão > 2cm de diâmetro, localização na parte central de face ou orelhas, longa duração da lesão, excisão incompleta, tipo histológico agressivo ou envolvimento perineural ou perivascular9.
Como formas de tratamento, têm-se disponíveis: curetagem, eletrocoagulação, cirurgia convencional, agentes tópicos ou intralesionais, radioterapia, cirurgia micrográfica de Mohs, crioterapia, terapia fotodinâmica e terapias sistêmicas. A abordagem terapêutica depende do estágio, do padrão clinicopatológico da lesão e das condições clínicas do paciente10.
Segundo as diretrizes da National Comprehensive Cancer Network (NCCN) de 202311,12, a cirurgia convencional é o tratamento de primeira linha para o câncer de pele não melanoma (CPNM) de baixo risco; além disso, a radioterapia constitui-se uma importante terapia adjuvante. Já para os pacientes com CBCs e CECs de alto risco, a terapia de primeira linha constitui-se de cirurgia micrográfica de Mohs e a excisão com análise completa das margens circunferencial e profunda (CCPDMA).
No SUS, o principal fluxo se dá a partir das opções terapêuticas de cirurgia convencional e radioterapia. Nesse sentido, algumas opções terapêuticas úteis no tratamento de CPNM, como a cirurgia micrográfica de Mohs e a técnica de excisão CCPDMA, possuem pouco espaço na Rede SUS, principalmente devido ao seu alto custo. Tais opções são de extrema relevância para tratamento, principalmente, de CPNM de alto risco, além de poderem ser empregadas com o objetivo de se obter um melhor resultado estético em inúmeros casos.
Dessa forma, com tantas variações e aspectos de tratamento, torna-se de fundamental importância uma constante avaliação epidemiológica dos tipos de CPNM e desfechos, bem como uma sistematização do atendimento desses pacientes em busca de melhores opções terapêuticas e de melhores desfechos.
OBJETIVO
Elaborar um perfil epidemiológico dos pacientes com CPNM submetidos a cirurgia no pelo serviço de cirurgia plástica do Hospital das Clínicas da Universidade Federal de Minas Gerais (HC-UFMG), em Belo Horizonte.
MÉTODO
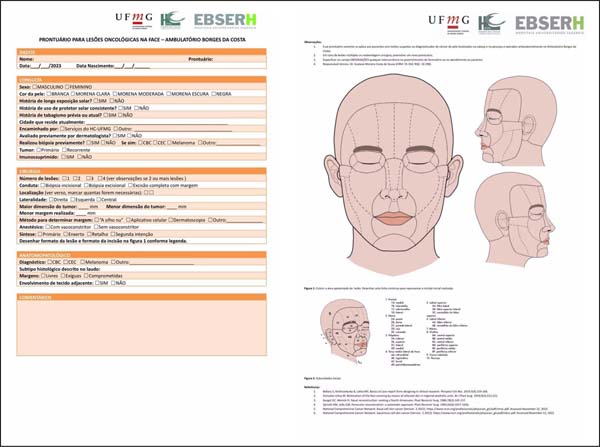
O projeto de pesquisa consiste em realizar um estudo epidemiológico descritivo de pacientes com suspeita ou diagnóstico de câncer de pele não melanoma submetidos a tratamento cirúrgico no Ambulatório Borges da Costa do Hospital das Clínicas da UFMG durante o período de abril de 2023 a agosto de 2023.
Após uma revisão de literatura, foram consideradas variáveis para estratificação e definidores de conduta nesses pacientes, além de modificações realizadas a fim de adequar a prática do HC-UFMG. Dentre as variáveis, incluem-se dados como data de nascimento, sexo, exposição solar, paciente imunossuprimido, topografia da lesão, conduta cirúrgica adotada, margem realizada, comprometimento de margem, entre outros.
A partir disso, foi elaborado um modelo de formulário (Figura 1) para coleta de dados em campo, o qual foi utilizado para coleta de todas as variáveis contidas na análise epidemiológica.
Os dados foram armazenados em forma de tabelas para relacionar as variáveis de interesse. Em seguida, obtivemos os resultados necessários para efetuar cálculos de prevalência. Esses dados foram organizados em forma de tabelas e submetidos a análise estatística.
O presente estudo possui o seguinte Certificado de Apresentação de Apreciação Ética (CAAE): 71468522.0.0000.5125. Submetido em 23/06/2023.
RESULTADOS
No grupo analisado de 26 pessoas, a média de idade dos pacientes atendidos foi de 69 anos. No total 9 (34,6%) eram do sexo masculino e 17 (65,3%) do sexo feminino. Todos foram considerados candidatos à abordagem cirúrgica para tratamento de uma lesão suspeita ou diagnosticada de CPNM na face. Desses, 88,4% eram brancos, 3,8%, negros e 7%, morenos claros.
Em relação aos fatores de risco, identificou-se que 88,4% dos pacientes tinham história de longa exposição solar, porém apenas 19,2% com história de uso de protetor solar regular, além disso 21,4% tinham história de tabagismo e 7,8% dos pacientes eram imunossuprimidos. Dentre os pacientes incluídos na pesquisa, 100% eram provenientes de Minas Gerais, sendo 38,4% de Belo Horizonte e 26,9% eram pacientes encaminhados a partir de algum serviço do HC-UFMG, sendo o restante proveniente de encaminhamento externo.
Quanto à avaliação por dermatologista previamente à consulta com a cirurgia plástica, foi identificado que apenas 38,4% foram avaliados por esse especialista antes de chegar ao serviço. Além disso, do total de pacientes analisados, 38,4% não possuíam biópsia prévia. Dos que tinham biópsia prévia, 93,3% eram CBC e 6,6% eram CEC.
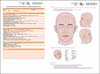
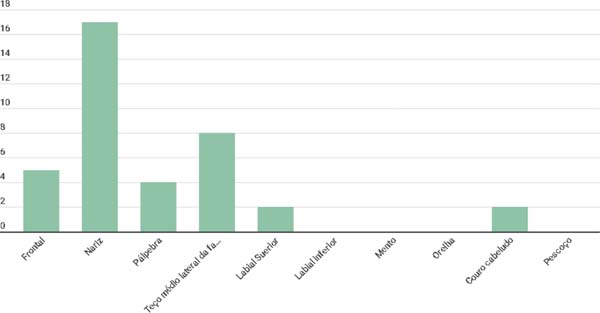
Em relação à distribuição topográfica das lesões na face, identificamos que a principal região acometida foi nariz (53,8%), seguido de terço médio lateral da face (20,5%), e frontal (12,8%) (Figura 2).
Em relação ao tipo da lesão a ser abordada cirurgicamente, 69,4% era uma lesão primária, 25,0%, uma lesão com margem comprometida e 5,5% se tratava de uma lesão recorrente. Ao todo, foram 39 lesões ressecadas e uma média de 1,5 lesões abordadas cirurgicamente por paciente. A abordagem envolveu excisão completa com margem em 83,7% dos pacientes, biópsia excisional em 13,5% dos pacientes e biópsia incisional em 2,7% dos pacientes.
Dentre os métodos para determinar margem, 65,7% foram “a olho nu” e 34,2% usando régua. Em 100% das abordagens cirúrgicas foi utilizado anestésico com vasoconstritor. Em 51,4% das lesões a síntese foi com enxerto, 31,4% a síntese foi primária e 17,1% a síntese foi com retalho. Em relação à abordagem cirúrgica, 62,5% abordagem primária e 37,5% reabordagem. A maior dimensão medida dos tumores retirados foi de 20,4mm, sendo a média da margem realizada 3,70mm.
Em relação ao resultado do anatomopatológico das lesões laudadas, tivemos 86,1% dos resultados evidenciando CBC, 5,5% evidenciando ceratose actínica, 5,5% evidenciando CEC e 2,7% evidenciando pele sem alteração. Quanto à margem, 55,8% com margens livres, 41,1% comprometida e 2,9% margens exíguas. Sobre a infiltração da lesão, 5,8% das lesões estavam acometendo o tecido adjacente.
DISCUSSÃO
Em relação à faixa etária envolvida no acometimento do câncer de pele não melanoma, segundo dados do INCA de 2022, se dá principalmente a partir de 40 anos e em pessoas de pele clara, o que foi compatível com o presente estudo, o qual obteve que 88,4% dos pacientes identificados tinham a pele branca e idade média de 69 anos, sendo que o paciente mais novo tinha 42 anos. Isso se relaciona principalmente ao longo período de exposição solar, devido ao fotoenvelhecimento e ocorrência de mutações genéticas nas células cutâneas13.
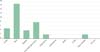
Foi observado no presente estudo que a idade se correlaciona com a incidência de múltiplas lesões, uma vez que pacientes abaixo de 69 anos tinham a tendência de apresentar menor número de lesões (1,36 lesões/paciente) e pacientes acima de 69 anos tinham a tendência de apresentar um maior número (1,66 lesões/paciente) (Figura 3).
Em relação ao fluxo estabelecido, conseguiu-se notar no presente estudo que a média da margem realizada foi de 3,70mm nos pacientes atendidos no serviço de Cirurgia Plástica do HC-UFMG. Esse dado se contrasta com o preconizado pelo NCCN para CBC e CEC de uma margem de pelo menos 4mm para CPNM de baixo risco11,12. Outro ponto observado foi que em cerca de 65,7% das abordagens cirúrgicas o método de escolha para definição das margens era “a olho nu”, sem a utilização de um método preciso numérico para definição de margens.
A diretriz ainda afirma que retalhos não devem ser empregados enquanto a margem livre não tiver sido estabelecida, sendo aceitáveis, neste caso, síntese primária, síntese por segunda intenção e enxertos; contudo, foi evidenciado que no serviço em questão em 17,1% das abordagens o retalho tinha sido utilizado como forma de reconstrução da lesão, sendo que, destes, apenas 40% veio com margem livres após o procedimento.
Com o presente estudo, pôde-se observar que os pacientes não possuíam uma estratificação de risco bem estabelecida, as quais, por consequência, eram tratadas de forma generalizada. Além disso, os dados levantados para pesquisa em questão eram pouco registrados nos prontuários da instituição. Essas lacunas no serviço apontam a necessidade de um protocolo bem estabelecido para manejo dos CPNM no hospital.
Foi identificado que 5,5% das lesões eram recorrentes, ou seja, a ocorrência de uma nova lesão na mesma topografia de uma lesão previamente considerada curada. Apesar do baixo valor, é ainda um número considerável, uma vez que há disponíveis métodos cirúrgicos que objetivam a redução da recorrência, como na cirurgia micrográfica de Mohs quando comparada à excisão cirúrgica convencional, porém sabe-se que ainda se trata de um método pouco disponível no SUS14.
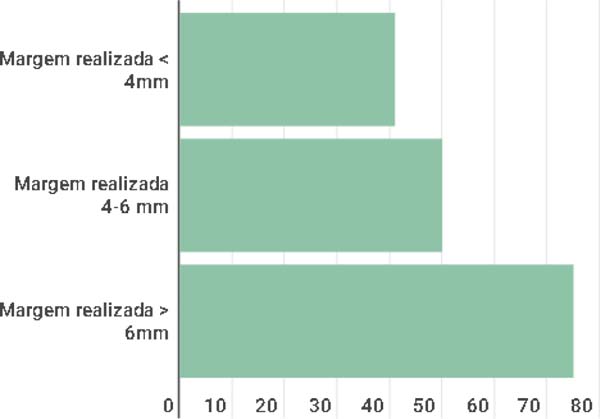
Os resultados do anatomopatológico vão de encontro com o preconizado pelo NCCN11,12, uma vez que foi observada a direta relação com a margem mínima preconizada de 4-6mm e os eventuais desfechos em relação ao comprometimento de margem como observado na Figura 4, em que nas lesões com a realização de margens menores que 4mm 41,1% veio com resultado de margens livres, nos com margens entre 4-6mm 50,0% veio com margens livres e nas lesões com margem > 6mm 75,0% dos resultados identificaram margens livres.
CONCLUSÃO
Este estudo permitiu o conhecimento do perfil epidemiológico dos pacientes atendidos e acompanhados pelo Serviço de Cirurgia Plástica no Hospital das Clínicas da UFMG no período de março a agosto de 2023. Em busca de proposição de medidas para melhorar o fluxo dos pacientes com CPNM no hospital em questão destacaram-se: a importância de uma sistematização do fluxo assistencial para melhor compilação e avaliação dos pacientes com CPNM dentro da instituição; e as particularidades epidemiológicas dos pacientes atendidos no serviço puderam ser traçadas e avaliadas com a aplicação do formulário proposto.
Conclui-se, também, que o modelo epidemiológico e os indicadores de qualidade cirúrgica encontrados neste projeto podem ser usados, não só para o Ambulatório Borges da Costa do Hospital das Clínicas da UFMG, mas por outros hospitais para direcionar esforços de melhoria da qualidade hospitalar e morbidade de pacientes com CPNM.
Dentre essas melhorias, pode-se citar: a melhora do fluxo dos pacientes com melhor registro da topografia de biópsias; melhor registro do número de recidivas; e melhor registro de possíveis variáveis importantes para estratificação de risco das lesões que possam interferir no manejo e na morbidade desses pacientes. Espera-se, portanto, uma melhor organização dos dados dos pacientes e das lesões, dados esses que se perdem rotineiramente em pacientes atendidos por múltiplos profissionais sem a utilização de um protocolo integrado entre dermatologia, cirurgia ambulatorial e cirurgia plástica no hospital.
REFERENCES
1. Bray F, Ferlay J, Soerjomataram I, Siegel RL, Torre LA, Jemal A. Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2018;68(6):394-424.
2. Ferlay J, Colombet M, Soerjomataram I, Dyba T, Randi G, Bettio M, et al. Cancer incidence and mortality patterns in Europe: Estimates for 40 countries and 25 major cancers in 2018. Eur J Cancer. 2018;103:356-87.
3. Brasil. Ministério da Saúde. Instituto Nacional de Câncer (INCA). Incidência de Câncer no Brasil: Estimativa 2023. Rio de Janeiro; INCA; 2022 [Internet]. Disponível em: https://www.inca.gov.br/sites/ufu.sti.inca.local/files/media/document/estimativa-2023.pdf
4. Chapalain M, Baroudjian B, Dupont A, Lhote R, Lambert J, Bagot M, et al. Stage IV cutaneous squamous cell carcinoma: treatment outcomes in a series of 42 patients. J Eur Acad Dermatol Venereol. 2020;34(6):1202-9.
5. Costa CS. Epidemiologia do câncer de pele no Brasil e evidências sobre sua prevenção. Diagn Tratamento. 2012;17(4):206-8.
6. Brandt MG, Moore CC. Nonmelanoma skin cancer. Facial Plast Surg Clin North Am. 2019;27(1):1-13.
7. Altamura D, Menzies SW, Argenziano G, Zalaudek I, Soyer HP, Sera F, et al. Dermatoscopy of basal cell carcinoma: morphologic variability of global and local features and accuracy of diagnosis. J Am Acad Dermatol. 2010;62(1):67-75.
8. Madan V, Lear JT, Szeimies RM. Non-melanoma skin cancer. Lancet. 2010;375(9715):673-85.
9. Custódio G, Locks LH, Coan MF, Gonçalves CO, Trevisol DJ, Trevisol FS. Epidemiology of basal cell carcinomas in Tubarão, Santa Catarina (SC), Brazil between 1999 and 2008. An Bras Dermatol. 2010;85(6):819-26.
10. Laranjeira FF, Nunes AGP, Oliveira HM, Machado G, Moreira LF, Corleta OC. Fatores prognósticos de recidiva no carcinoma basocelular da face. Rev Bras Cir Plást. 2019;34(Suppl.1):37-9.
11. National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines ®) Squamous Cell Skin Cancer [Internet]. 2023. [cited 2023 Oct 14]. Available from: https://www.nccn.org
12. National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines ®) Basal Cell Skin Cancer [Internet]. 2023 [cited 2023 Oct 14]. Available from: https://www.nccn.org
13. Machado Filho CDS, Andrade FL, Odo LM, Paschoal LHC, Gouveia NC, Kurita VJ. Neoplasias malignas cutâneas: estudo epidemiológico. Arq Med ABC. 2002;26(3):10-7.
14. Brito JAGSM, Lopes LS, Rodrigues ALG, Brito CVB. Utilização da cirurgia de Mohs no tratamento de neoplasias Malignas não melanocíticas da pele. Medicina (Ribeirão Preto). 2021;54(3):e-170517.
1. Hospital das Clínicas, Universidade Federal de
Minas Gerais, Belo Horizonte, MG, Brasil
Nathan Joseph Silva Godinho Av. Prof. Alfredo Balena, 190 - Santa Efigênia, Belo Horizonte, MG, Brasil., CEP: 30130-100, E-mail: nathanjoseph.sg@gmail.com
Article received: February 05, 2024.
Article accepted: July 26, 2024.
Conflitos de interesse: não há.






 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter