

Original Article - Year 2024 - Volume 39 -
Sutura em Polia Retificada para síntese de feridas de pele tensionadas
Rectified Pulley Suture for the synthesis of tensioned skin wounds
RESUMO
Introdução: A síntese de feridas de pele tensionadas é uma área que tem sido alvo de estudos para o desenvolvimento de técnicas de sutura que sejam capazes de realizar o fechamento primário dessas feridas com alívio de tensão, garantindo uma cicatrização adequada e evitando complicações como deiscência, edema, sangramento e infecção.
Método: Esta pesquisa tratou-se de um estudo piloto, sendo a primeira apresentação da técnica de Sutura em Polia Retificada para síntese de feridas de pele tensionadas através do acompanhamento prospectivo, duplo-cego, de uma série de casos de 8 pacientes randomicamente admitidos no centro cirúrgico de um hospital de alta complexidade de uma cidade de médio porte.
Resultados: A Sutura em Polia Retificada é uma técnica versátil e apta para lidar com feridas de pele tensionadas, uma vez que no intraoperatório conseguiu fechar por primeira intenção lesões de até 6,5 centímetros e de diferentes regiões tensionadas sem necessidade do uso de técnicas mais complexas, como retalhos, enxertos, zetaplastia e fechamento por segunda intenção. Além disso, no pós-operatório, houve redução dos escores da POSAS, indicando um processo de cicatrização satisfatório tanto para os observadores quanto para o paciente. É imprescindível mencionar, também, que o desfecho mais temido no seguimento dos pacientes com feridas tensionadas submetidos a fechamento primário - a deiscência - foi completamente evitado.
Conclusão: A técnica é simples, confiável, segura e reprodutível, com curta curva de aprendizagem, de forma que a Sutura em Polia Retificada pode ser considerada como uma nova ferramenta a ser integrada ao arsenal cirúrgico.
Palavras-chave: Técnicas de fechamento de ferimentos; Deiscência da ferida operatória; Cicatriz; Técnicas de sutura; Procedimentos cirúrgicos operatórios.
ABSTRACT
Introduction: The synthesis of tensioned skin wounds is an area that has been the subject of studies for the development of suturing techniques that are capable of performing the primary closure of these wounds with tension relief, ensuring adequate healing, and avoiding complications such as dehiscence, edema, bleeding, and infection.
Method: This research was a pilot study, being the first presentation of the Rectified Pulley Suture technique for the synthesis of tensioned skin wounds through prospective, double-blind monitoring of a series of cases of 8 patients randomly admitted to the surgical center of a high-complexity hospital in a mediumsized city.
Results: Rectified Pulley Suture is a versatile technique suitable for dealing with tensioned skin wounds, since intraoperatively it was able to close, by first intention, lesions measuring up to 6.5 centimeters and in different tensioned regions without the need for the use of more extensive techniques. complex, such as flaps, grafts, Z-plasty, and secondary intention closure. Furthermore, post-operatively, there was a reduction in POSAS scores, indicating a satisfactory healing process for both observers and the patient. It is also essential to mention that the most feared outcome in the follow-up of patients with tension wounds undergoing primary closure - dehiscence - was completely avoided.
Conclusion: The technique is simple, reliable, safe, and reproducible, with a short learning curve, so the Rectified Pulley Suture can be considered a new tool to be integrated into the surgical arsenal.
Keywords: Wound closure techniques; Surgical wound dehiscence; Cicatrix; Suture techniques; Surgical procedures, operative.
INTRODUÇÃO
As feridas de pele tensionadas são soluções de continuidade dos tecidos decorrentes de desbridamento extenso ou perda tecidual significativa, como ocorre na excisão cirúrgica de tumores de pele ou nevus, principalmente na região de escalpo, peitoral, dorso e extremidades1,2. A síntese dessas feridas tensionadas é uma área que tem sido alvo de estudos para o desenvolvimento de técnicas de sutura que sejam capazes de realizar o fechamento primário dessas feridas com alívio de tensão, garantindo uma cicatrização adequada e evitando complicações, como: deiscência, edema, sangramento e infecção1.
Tradicionalmente, são utilizadas as suturas “vertical matress” (sutura Donatti, ou longe-longe-perto-perto) ou “horizontal matress” (sutura em “U”), em que ambas aproximam o tecido subcutâneo e propiciam a eversão das bordas, garantindo uma cicatrização mais adequada1. Ademais, essas suturas que envolvem o tecido subcutâneo apresentam menor incidência de infecção incisional de sítio cirúrgico3. Porém, vale apontar que ambas as suturas podem causar força tênsil excessiva nas bordas da ferida, levando à isquemia do tecido e maior risco de deiscência. Por conta disso, é possível aplicar essas suturas apenas no local de tensão máxima da ferida, intercalando outros pontos descontínuos no restante da ferida4.
Apesar de amplamente conhecidas e implementadas, essas tradicionais suturas sofreram adaptações que trouxeram novas vantagens mecânicas para o alívio da tensão no fechamento de feridas cirúrgicas tensionadas, como é o caso da “pulley suture”5 (sutura em polia ou “longe-perto-perto-longe”), em que os seus 4 pontos de inserção atuam como 4 polias, reduzindo a tensão em 25% em cada ponto6, que, além de aliviar a tensão e facilitar a aproximação das bordas da ferida, também apresentou outras vantagens relatadas, como melhor hemostasia durante o procedimento e redução geral no tempo e no custo para realizar a sutura6,7.
Conscientes desses benefícios da sutura em polia para o fechamento de feridas tensionadas de pele, outros autores descreveram adaptações com o princípio de polias, como: “tandem pulley stitch”8; “pulley set-back dermal suture”9; “modified winch stitch suture”10; e “double-butterfly”11.
Porém, no intuito de aprimorar a sutura em polia e prevenir ainda mais o risco de deiscência de feridas, a grande maioria dessas técnicas citadas se tornaram complexas, de difícil manuseio e aplicação, necessitando muitas vezes de instrumentos inovadores para completa implementação. Inclusive, no momento de realizar os nós e finalizar essas complexas suturas que lidam com tamanha tensão, ainda foram criadas outras técnicas de realização dos nós, como o “double loopdermal suture”12; e o “loma-linda loop”13. Outras, ainda, requerem distintos materiais e dois tempos cirúrgicos, como a “sutura elástica”14,15.
Assim, analisando o cenário atual, a literatura mostra que há outras possibilidades de sutura com vantagens adicionais quando se aplica o princípio de polia. Diante das novas possibilidades complexas, os autores propõem uma adaptação mais simples da “pulley suture”, com pequena curva de aprendizado, que ainda utiliza o princípio de polias para alívio de tensão, aliada a inserções subcutâneas para diminuir o risco de infecção incisional de sítio cirúrgico, adequada coaptação das bordas para propiciar uma cicatriz estética, e facilidade no momento de confecção dos nós para otimizar o tempo intraoperatório, denominada “Sutura em Polia Retificada”, ou seja, um aprimoramento da “pulley suture”.
OBJETIVO
Os autores, ao analisarem o panorama atual de técnicas de sutura já desenvolvidas para feridas de pele tensionadas, utilizaram de seus fundamentos teórico-práticos para desenvolver e aprimorar uma sutura de pele que utiliza o princípio da polia, denominada Sutura em Polia Retificada. Este estudo teve como objetivo descrever a Sutura em Polia Retificada e avaliar sua versatilidade e aplicabilidade para o fechamento de feridas de pele tensionadas e, assim, integrar ao arsenal do cirurgião uma nova técnica de sutura de fácil execução, rápida, cientificamente fundamentada e segura, que em diversos casos pode constituir uma alternativa às técnicas mais complexas, como outras suturas e até mesmo retalhos, enxertos e zetaplastia.
MÉTODO
Trata-se de um estudo observacional de resultados de uma série de casos prospectivos, aprovado pelo Comitê de Ética e Pesquisa da UniCesumar (CAAE 63832322.3.0000.5539), e realizado no Centro Cirúrgico do Departamento de Oncologia do Hospital Santa Rita, em Maringá-PR, mediante declaração de autorização do local.
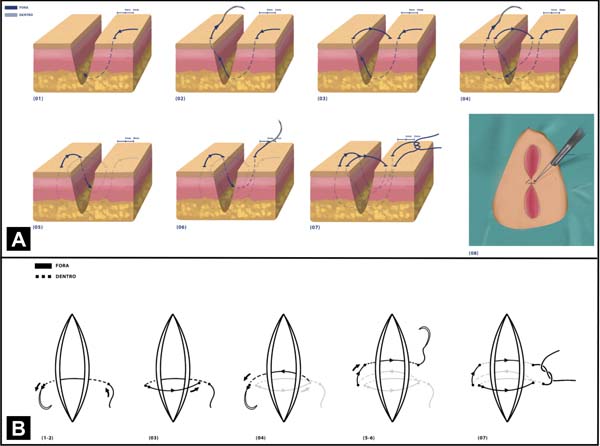
A técnica Sutura em Polia Retificada consiste em 7 passos, que podem ser visualizados na Figura 1: 1) a agulha é inserida cerca de 8 milímetros (mm) da borda da ferida (“longe”); 2) a agulha é levada para o lado oposto da ferida e inserida a cerca de 4mm da borda contralateral (“perto”); 3) a agulha é novamente trazida para a borda inicial, porém dessa vez é inserida a 4mm da borda (“perto”); 4) de forma a concluir a polia, a agulha é inserida a 8mm da borda contralateral (“longe”); 5) a agulha é então inserida novamente na borda contralateral e a 4mm da borda (“perto”), porém, dessa vez em uma linha paralela à polia já formada; 6) ainda nessa linha paralela, a agulha é inserida a cerca de 4mm na borda de início da técnica (“perto”); 7) confecção do nó duplo de cirurgião com auxílio de porta-agulha para finalização da sutura.
A adição de 2 novos pontos de inserção (passos 5 e 6, “perto-perto”) em uma linha de sutura paralela à linha de confecção da polia (passos 1, 2, 3 e 4; “longe-perto-perto-longe”), quando comparada à “pulley suture”, facilita a distribuição da tensão ao longo da ferida, melhora a coaptação das bordas e também facilita a confecção do nó duplo de cirurgião sem necessitar de instrumentos cirúrgicos específicos ou a contribuição de um médico auxiliar (já que o “início” e o “fim” da técnica estão localizados na mesma borda da ferida).
Os pacientes randomicamente admitidos ao longo do período de 17/02/2023 a 24/04/2023 foram recrutados considerando os seguintes critérios de inclusão: 1) adultos maiores de 18 anos, de ambos os sexos, de todas as etnias, alfabetizados e não-alfabetizados, sem distinção socioeconômica; 2) adultos capazes de compreender os benefícios, riscos e consequências da participação do estudo e capazes de fornecer seu consentimento livre e esclarecido; 3) apresentar feridas de pele de 1-10 centímetros em regiões de grande tensão, como dorso, peitoral, escalpo, face, membros superiores e inferiores, capazes de serem submetidos a fechamento primário.
Pacientes com queloides, cicatrizes hipertróficas, doenças autoimunes ou imunossupressoras, ou em uso de corticosteroides, anti-inflamatórios não esteroidais, imunossupressores, ou que necessitaram de outras técnicas cirúrgicas como retalhos, enxertos ou zetaplastia foram excluídos. Porém, pacientes em mal estado nutricional, tabagistas, etilistas ou que apresentaram outras doenças crônicas não infecciosas não foram excluídos do estudo.
Aqueles que preencheram os critérios de inclusão foram convidados a participar da pesquisa e, mediante a assinatura do Termo de Consentimento Livre e Esclarecido, foram submetidos a implementação da Sutura em Polia Retificada por um cirurgião capacitado, totalizando 8 pacientes.
A técnica foi confeccionada no ponto de maior tensão da ferida (ou seja, no centro), enquanto as extremidades da ferida, puderam ser suturadas com outros pontos descontínuos, sendo que todos eles utilizaram fio 3-0 monofilamentar de nylon (Mononylon Ethilon; Ethicon), que é um fio monofilamentar, não-absorvível, versátil, forte, capaz de diminuir tração tecidual e com menor risco de desenvolver infecção pós-operatória quando comparado aos multifilamentares, por apresentar maior bioestabilidade16. As fotografias das feridas tensionadas foram registradas ao longo do procedimento de implementação da técnica, seu resultado imediato e no pósoperatório, a título de documentação e demonstração da sutura. As feridas foram mensuradas com régua cirúrgica considerando sua maior e a menor dimensão.
No pós-operatório, todos os pacientes foram instruídos quanto aos cuidados diários com a ferida (limpeza e manutenção dos curativos, uso de analgésicos simples), e quanto às seguintes restrições: não foi permitido uso de pomadas cicatrizantes, imunossupressores, anti-inflamatórios esteroidais ou corticoesteroides; assim como não foi permitido coçar o local e nem mesmo retirar os pontos precocemente por conta própria, já que a retirada de pontos ocorreu entre 2-3 semanas, juntamente com a reavaliação da ferida.
Em seguida, a fim de documentar a versatilidade e aplicabilidade da Sutura em Polia Retificada, foi realizada a avaliação do processo cicatricial através da Escala de Avaliação Cicatricial do Paciente e Observador (POSAS) traduzida para o português17 em duas ocasiões: a primeira entre 15° ao 21° dias após a implementação da técnica (juntamente com a retirada dos pontos), e a segunda entre o 60° ao 90° dias.
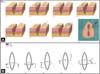
A POSAS utiliza parâmetros subjetivos de uma maneira objetiva e é considerada uma escala confiável, viável, consistente, válida e inovadora que, além de considerar a opinião do observador, atribui um peso à opinião do paciente como avaliador, tendo recebido as melhores avaliações em revisões18,19. A POSAS inclui duas escalas (paciente e observador), demonstrada na Figura 2, em que ambas contêm 6 itens que podem ser individualmente pontuados de 1 (cicatriz semelhante à pele normal) a 10 (pior cicatriz ou sensação imaginável), cujas pontuações finais em cada uma das escalas a partir do somatório dos itens individuais variam de 6 (refletindo a pele normal) a 60 (pior cicatriz imaginável).
Dentre os parâmetros avaliados na escala do observador, tem-se: vascularização, pigmentação, espessura, relevo, maleabilidade e área de superfície. Dentre os itens avaliados na escala do paciente, tem-se: dor, prurido, cor, rigidez, espessura e relevo. Além disso, tanto o observador quanto o paciente podem conferir uma opinião geral para a cicatriz comparada com a pele normal, cuja pontuação também varia de 1 (igual à pele normal) a 10 (pior cicatriz imaginável). Vale ressaltar que a escala do paciente foi preenchida pelos próprios pacientes com o auxílio de uma fotografia quando a ferida não pode ser diretamente visualizada, e os não alfabetizados receberam auxílio para leitura e registro. A escala do observador foi aplicada de forma randomizada, duplo-cego e não simultânea17.
Um questionário de identificação do paciente também foi compilado quanto ao número de identificação (n), idade, sexo, etnia, origem, profissão, renda pessoal mensal, escolaridade, medicações de uso contínuo e uso esporádico, comorbidades e hábitos de vida. Ainda, além dos parâmetros da escala do observador e do questionário aplicado, outros parâmetros e desfechos foram anotados quanto à sua presença (sim ou não) como infecção e deiscência, e graduados em cruzes (1+/4+) como sangramento e edema. Também, de forma a complementar à escala do paciente, foi questionado quanto à limpeza e manutenção dos curativos, manipulação da ferida, mudança de padrão alimentar, desenvolvimento de novos hábitos e uso de medicações no pós-operatório.
Os dados referentes à POSAS foram reunidos, tabulados e analisados a partir do Escore Total do Observador (ETO), Escore de Opinião Geral do Observador (EOO), Escore Total do Paciente (ETP) e Escore de Opinião Geral do Paciente (EOP), tendo como base as informações coletadas no questionário de identificação do paciente, para produzir tabelas de compilação de dados e análise descritiva, a fim de documentar os desfechos favoráveis e desfavoráveis da técnica de sutura17.
RESULTADOS
A amostra foi constituída de 8 pacientes que foram submetidos a exérese de tumores de pele em diferentes regiões tensionadas, tanto câncer não melanoma quanto melanomas. Dentre eles, haviam 4 homens e 4 mulheres, todos de etnia branca, na faixa etária de 52 a 76 anos, com média de idade de 65 anos. Quanto à localização das feridas, todas eram distintas, incluindo região esternal, braquial, dorso da mão, tibial, dorsal, de escalpe e região malar da face (optou-se por diferentes regiões para demonstrar a versatilidade). Quanto à dimensão das feridas, elas variaram de 3,4 a 6,5cm no maior diâmetro (média de 5,0cm) e de 1,4 a 5,0cm no menor diâmetro (média de 2,5cm). O perfil demográfico completo está listado na Tabela 1.
| n | Idade | Sexo | Etnia | Localização da Ferida | Dimensões (cm) |
|---|---|---|---|---|---|
| 1 | 55 | Masculino | Branco | Malar Esquerda | 3,4 x 2,0 |
| 2 | 64 | Feminino | Branco | Face Posterior Braço Esquerdo | 6,5 x 5,0 |
| 3 | 52 | Feminino | Branco | Face Medial Tibial Direita | 5,8 x 2,0 |
| 4 | 73 | Masculino | Branco | Dorsal Esquerda | 6,0 x 2,5 |
| 5 | 63 | Masculino | Branco | Posterior Esquerda Escalpo Parietal | 4,0 x 1,4 |
| 6 | 64 | Masculino | Branco | Esternal | 6,0 x 2.8 |
| 7 | 76 | Feminino | Branco | Face Dorsal Mão Direita | 4,2 x 2,5 |
| 8 | 74 | Feminino | Branco | Face Lateral Braço Esquerdo | 4,2 x 1,6 |
Abreviatura: n=número de identificação do paciente no estudo.
Na primeira avaliação, em relação à escala do observador, o ETO, calculado a partir da média entre os escores dos observadores 1 e 2, variou de 16,0 a 35,5 pontos (média de 22,5); o EOO, também calculado a partir da média entre as pontuações dos observadores, variou de 2,5 a 6,5 pontos (média de 4,0). Em relação à escala do paciente, o ETP variou de 8,0 a 35,0 pontos, com média de 21,6. Já o EOP variou de 1,0 a 8,0 pontos (média de 3,9). Quanto aos desfechos, nenhum paciente apresentou deiscência dos pontos; apenas dois pacientes (4 e 7) apresentaram infecção de sítio operatório; quatro relataram sangramentos discretos nos primeiros dias de pós-operatório (1, 3, 5 e 7); e três apresentaram edema (1, 4 e 7), sendo que dois destes referiram edema considerável (4 e 7). As pontuações e os desfechos individuais da primeira avaliação podem ser visualizados na Tabela 2.
| n | ETO ETO1 ETO2 ETOm |
EOO EOO1 EOO2 EOOm |
ETP | EOP | S | I | E | D | ||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 21 | 22 | 21,5 | 4 | 3 | 3,5 | 14 | 3 | 1+ | Não | 1+ | Não |
| 2 | 18 | 18 | 18 | 3 | 3 | 3 | 16 | 3 | 0 | Não | 0 | Não |
| 3 | 34 | 37 | 35,5 | 7 | 6 | 6,5 | 32 | 8 | 2+ | Não | 0 | Não |
| 4 | 19 | 15 | 17 | 3 | 3 | 3 | 8 | 1 | 0 | Sim | 3+ | Não |
| 5 | 13 | 19 | 16 | 2 | 3 | 2,5 | 18 | 2 | 1+ | Não | 0 | Não |
| 6 | 24 | 25 | 24,5 | 5 | 4 | 4,5 | 30 | 4 | 0 | Não | 0 | Não |
| 7 | 26 | 28 | 27 | 5 | 5 | 5 | 35 | 5 | 1+ | Sim | 3+ | Não |
| 8 | 20 | 21 | 20,5 | 4 | 4 | 4 | 20 | 5 | 0 | Não | 0 | Não |
ETO1=Escore Total do Observador 1; ETO2=Escore Total do Observador 2; ETOm=Média dos Escores Totais dos Observadores; EOO1=Escore de Opinião Geral do Observador 1; EOO2=Escore de Opinião Geral do Observador 2; EOO=Média dos Escores de Opinião Geral dos Observadores; ETP=Escore Total do Paciente; EOP=Escore de Opinião Geral do Paciente; S=Sangramento; I=Infecção; E=Edema; D=Deiscência.
Na segunda avaliação, em relação à escala do observador, o ETO variou de 14,0 a 23,5 pontos (média de 17,4; redução de 5,1 pontos ou -9,4% em relação ao primeiro encontro); o EOO, variou de 2,0 a 4,5 pontos (média de 3,3, redução de 0,7 pontos ou -7,8% em relação à primeira avaliação). Em relação à escala do paciente da POSAS, o ETP variou de 8,0 a 35,0 pontos, com média de 15,8, e redução de 5,8 pontos ou -10,7% em relação ao primeiro encontro. Já o EOP variou de 1,0 a 6,0 pontos (média de 3,0, redução de 0,9 pontos ou -9,9% em relação à primeira avaliação). Os pacientes que apresentaram algum dos desfechos desfavoráveis na primeira avaliação tiveram completa resolução e não tiveram novas intercorrências. Os demais pacientes também não apresentaram novos desfechos. As pontuações e os desfechos individuais da segunda avaliação podem ser visualizados na Tabela 3.
| n | ETO ETO1 ETO2 ETOm |
EOO EOO1 EOO2 EOOm |
ETP | EOP | S | I | E | D | ||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 21 | 15 | 18 | 4 | 3 | 3,5 | 22 | 2 | 0 | Não | 0 | Não |
| 2 | 14 | 14 | 14 | 2 | 2 | 2 | 10 | 2 | 0 | Não | 0 | Não |
| 3 | 21 | 26 | 23,5 | 4 | 5 | 4,5 | 19 | 5 | 0 | Não | 0 | Não |
| 4 | 18 | 16 | 17 | 4 | 3 | 3,5 | 8 | 1 | 0 | Não | 0 | Não |
| 5 | 12 | 15 | 13,5 | 2 | 3 | 3,5 | 8 | 2 | 0 | Não | 0 | Não |
| 6 | 18 | 14 | 16 | 3 | 2 | 2,5 | 12 | 2 | 0 | Não | 0 | Não |
| 7 | 21 | 18 | 19,5 | 4 | 3 | 3,5 | 12 | 4 | 0 | Não | 0 | Não |
| 8 | 17 | 19 | 18 | 4 | 3 | 3,5 | 35 | 6 | 0 | Não | 0 | Não |
ETO1=Escore Total do Observador 1; ETO2=Escore Total do Observador 2; ETOm=Média dos Escores Totais dos Observadores; EOO1=Escore de Opinião Geral do Observador 1; EOO2=Escore de Opinião Geral do Observador 2; EOO=Média dos Escores de Opinião Geral dos Observadores; ETP=Escore Total do Paciente; EOP=Escore de Opinião Geral do Paciente; S=Sangramento; I=Infecção; E=Edema; D=Deiscência.
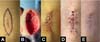
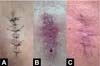
Exemplos fotográficos da implementação da Sutura em Polia Retificada e da evolução cicatricial no pós-operatório estão demonstrados nas Figuras 3 a 10.
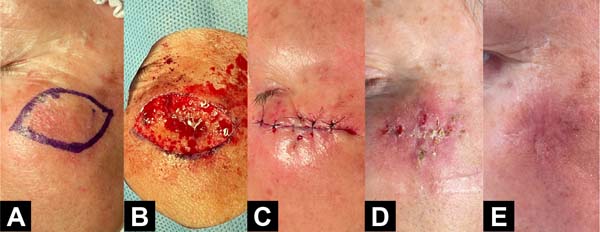
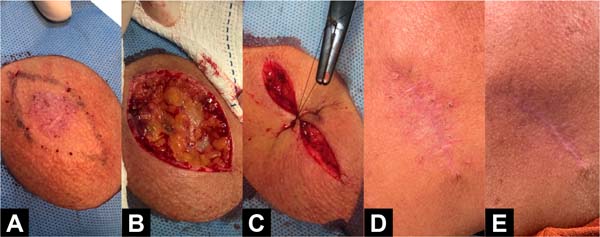
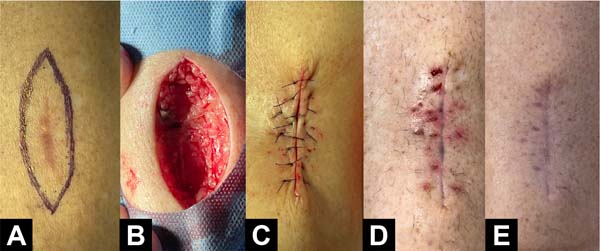
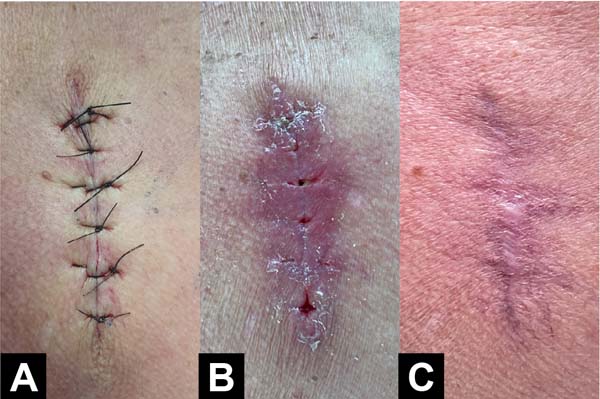
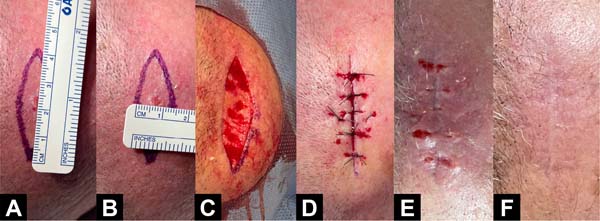
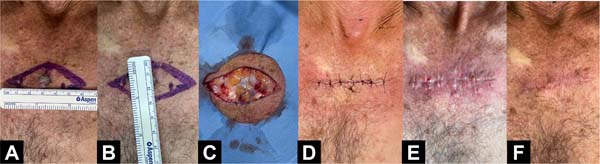
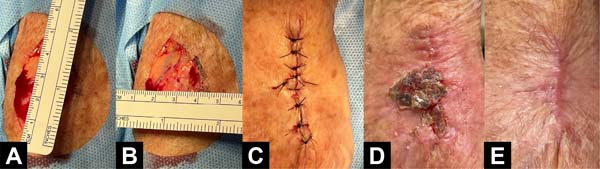
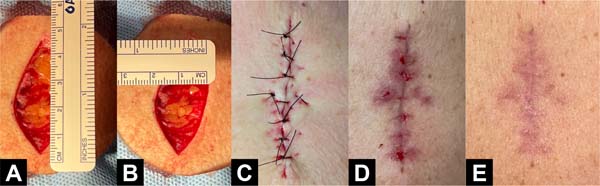
DISCUSSÃO
Apesar da pesquisa apresentar limitações, como curto prazo para seleção e acompanhamento da amostra, pequena amostra, impossibilidade de análise microscópica da cicatrização, falta de grupo controle, impossibilidade de análise comparativa da técnica com outros fios ou em relação a outras técnicas de sutura no mesmo estudo, ela cumpriu com seu objetivo de apresentar a técnica e demonstrar sua versatilidade e aplicabilidade em diferentes contextos de resolução de feridas de pele tensionadas.
Tal afirmação pode ser validada quando se considera a evolução positiva dos escores, em que a redução da pontuação média de todos os escores na segunda avaliação (Tabela 3) em relação à primeira (Tabela 2) demonstra melhora do processo cicatricial e aptidão da Sutura em Polia Retificada, levando em consideração a análise dos observadores e do paciente, visto que os valores quanto mais próximos de 1, mais próximos são da pele normal e do melhor desfecho imaginável.
Os observadores notaram que a técnica é simples, confiável, segura e reprodutível, com curta curva de aprendizagem, de forma que a Sutura em Polia Retificada pode ser considerada como uma nova ferramenta a ser integrada ao arsenal de estudantes de medicina, médicos generalistas e cirurgiões especialistas, visto que técnicas como “pulley set-back dermal suture”9, “double-butterfly”11, “double loop-dermal suture”12 e o “loma-linda loop”13 demonstraram ser de difícil aplicação e longa curva de aprendizagem.
Esses resultados e observações a respeito da Sutura em Polia Retificada foram condizentes com os resultados de Kannan et al.7, que demonstraram vantagem mecânica de alívio de tensão, facilidade para aproximação das bordas da ferida, melhor hemostasia durante o procedimento, redução geral no tempo e no custo para confecção da técnica e redução dos escores da POSAS ao longo do processo de cicatrização utilizando uma sutura com o princípio de polias. Além disso, foi percebido que, quanto mais polias fossem inseridas, maior seria o alívio de tensão ao longo da ferida, aumentando ainda mais a vantagem mecânica para feridas com pouco tecido para aproximação de bordas, algo que também foi notado nos pacientes 3 e 47,8,10.
Ademais, é necessário se atentar aos fatores locais e gerais que interferem negativamente no processo de cicatrização, e que podem predispor às principais complicações: sangramento, edema, infecção e deiscência. Os fatores locais estão relacionados às condições da ferida e como ela é tratada cirurgicamente. Os fatores gerais, por outro lado, estão relacionados com as condições clínicas do paciente20-22.
Em consonância a isso, a infecção observada no paciente 4 pode ser, pelo menos em parte, justificada pelo hábito do tabagismo, que influencia negativamente no processo cicatricial através de vasoconstrição, isquemia tecidual, resposta inflamatória reduzida, mecanismos bactericidas prejudicados e alteração do metabolismo do colágeno, aumentando a probabilidade de deiscência e infecção de sítio operatório23,24.
Ainda, a ocorrência do edema associado à infecção reforça que a Sutura em Polia Retificada conseguiu lidar com tensão além da prevista no intraoperatório. No caso da paciente 7, havia maior risco de infecção e deiscência, visto que a ferida operatória ficou com bordas distantes, que não seguiam as linhas de tensão de pele de Kraissl25 e, mesmo com flacidez tecidual, continha pouco tecido para aproximação. Além disso, a mão é uma região de grande exposição e mobilidade que, aliada à higienização incorreta da ferida e manutenção inadequada dos curativos relatadas pela própria paciente e acompanhante, repercutiu em infecção com formação crostosa. Mesmo com esse desfecho adverso, a Sutura em Polia Retificada distribuiu a tensão e contribuiu para uma cicatrização adequada2.
De maneira geral, a evolução dos escores de todos os pacientes evidencia que a sutura é capaz de promover melhora significativa em feridas de diferentes regiões e em pacientes de diferentes sexos, idades e comorbidades. Além disso, proporcionou vantagens adicionais para aqueles que, por algum motivo, não tiveram os mesmos cuidados com a sutura, curativos ou condições de saúde.
CONCLUSÃO
A Sutura em Polia Retificada é uma técnica versátil, com aptidão para lidar com feridas de pele tensionadas, uma vez que no intraoperatório conseguiu fechar por primeira intenção lesões com dimensões de até 6,5cm no maior diâmetro e de diferentes regiões tensionadas sem a necessidade do uso de técnicas mais complexas, como retalhos, enxertos, zetaplastia e fechamento por segunda intenção. Além disso, no pós-operatório, houve redução dos escores da POSAS, o que indica um processo de cicatrização satisfatório e de boa evolução tanto para os observadores quanto para o paciente.
É imprescindível mencionar, também, que o desfecho mais temido no seguimento dos pacientes com feridas tensionadas submetidos a fechamento primário - a deiscência - foi completamente evitado em nossa amostra, mesmo que outros desfechos que aumentam ainda mais o risco de deiscência estivessem presentes, como infecção, edema e sangramento. A possibilidade de lidar com essas complicações e se manter íntegra é mais relevante do que a ausência delas, o que sugere a Sutura em Polia Retificada como uma técnica segura diante dos desfechos adversos de feridas de pele tensionadas.
REFERÊNCIAS
1. Singh R, Hawkins W. Sutures, ligatures and knots. Surgery (Oxford). 2020;38(3):123-7. DOI: http://dx.doi.org/10.1016/j.mpsur.2020.01.003
2. Tazima MFGS, Vicente YAMVA, Moriya T. Biologia da ferida e cicatrização. Medicina (Ribeirão Preto Online). 2008;41(3):259-64. DOI: http://dx.doi.org/10.11606/issn.2176-7262.v41i3p259-264
3. Okubo S, Gotohda N, Sugimoto M, Nomura S, Kobayashi S, Takahashi S, et al. Abdominal skin closure using subcuticular sutures prevents incisional surgical site infection in hepatopancreatobiliary surgery. Surgery. 2018;164(2):251-6. DOI: http://dx.doi.org/10.1016/j.surg.2018.04.002
4. Hochberg J, Meyer KM, Marion MD. Suture choice and other methods of skin closure. Surg Clin North Am. 2009;89(3):627-41. DOI: http://dx.doi.org/10.1016/j.suc.2009.03.001
5. Hitzig GS, Sadick NS. The pulley suture. Utilization in scalp reduction surgery. J Dermatol Surg Oncol. 1992;18(3):220-2. DOI: https://doi.org/10.1111/j.1524-4725.1992.tb02802.x
6. Yang DJ, Venkatarajan S, Orengo I. Closure pearls for defects under tension. Dermatol Surg. 2010;36(10):1598-600. DOI: http://dx.doi.org/10.1111/j.1524-4725.2010.01690.x
7. Kannan S, Mehta D, Ozog D. Scalp Closures With Pulley Sutures Reduce Time and Cost Compared to Traditional Layered Technique-A Prospective, Randomized, Observer-Blinded Study. Dermatol Surg. 2016;42(11):1248-55. DOI: http://dx.doi.org/10.1097/dss.0000000000000890
8. Lee CH, Wang T. A novel suture technique for high-tension wound closure: the tandem pulley stitch. Dermatol Surg. 2015;41(8):975-7. DOI: http://dx.doi.org/10.1097/dss.0000000000000422
9. Kantor J. The pulley set-back dermal suture: an easy to implement everting suture technique for wounds under tension. J Am Acad Dermatol. 2015;72(1):e29-30. DOI: http://dx.doi.org/10.1016/j.jaad.2014.09.001
10. Casparian JM, Rodewald EJ, Monheit GD. The “modified” winch stitch. Dermatol Surg. 2001;27(10):891-4. DOI: http://dx.doi.org/10.1046/j.1524-4725.2001.01107.x
11. Breuninger H. Double butterfly suture for high tension: a broadly anchored, horizontal, buried interrupted suture. Dermatol Surg. 2000;26(3):215-8. DOI: http://dx.doi.org/10.1046/j.1524-4725.2000.09190.x
12. Pollhammer MS, Duscher D, Schmidt M, Aitzetmüller MM, Tschandl P, Froschauer SM, et al. Double-Loop Dermal Suture: A Technique for High-Tension Wound Closure. Aesthet Surg J. 2016;36(4):NP165-7. DOI: http://dx.doi.org/10.1093/asj/sjv230
13. Young PA, Zumwalt JR. The Loma Linda loop: A closure technique for high-tension wounds. J Am Acad Dermatol. 2022;86(2):e45-e46. DOI: http://dx.doi.org/10.1016/j.jaad.2021.08.025
14. Fraga DS, Pretto AL, Silva YPD. Sutura elástica: uma opção no tratamento de extensas perdas cutâneas. Rev Bras Cir Plást. 2019;34(1):148-50. DOI: https://doi.org/10.5935/2177-1235.2019RBCP0023
15. Santos ELN, Oliveira RA. Sutura elástica para tratamento de grandes feridas. Rev Bras Cir Plást. 2012;27(3):475-7. DOI: https://doi.org/10.1590/S1983-51752012000300026
16. Sofii I, Kalembu RS, Fauzi AR, Makrufardi F, Makhmudi A. TGF-β expression on different suturing technique for abdominal skin wound closure in rats. Ann Med Surg (Lond). 2021;67:102521. DOI: http://dx.doi.org/10.1016/j.amsu.2021.102521
17. Linhares CB, Viaro MSS, Collares MVM. Portuguese translation of Patient and Observer Scar Assessment Scale (POSAS). Rev Bras Cir Plást. 2016;31(1):95-100. DOI: http://dx.doi.org/10.5935/2177-1235.2016rbcp0014
18. Durani P, McGrouther DA, Ferguson MW. Current scales for assessing human scarring: a review. J Plast Reconstr Aesthet Surg. 2009;62(6):713-20. DOI: http://dx.doi.org/10.1016/j.bjps.2009.01.080
19. Choo AMH, Ong YS, Issa F. Scar Assessment Tools: How Do They Compare? Front Surg. 2021;8:643098. DOI: http://dx.doi.org/10.3389/fsurg.2021.643098
20. Armstrong DG, Boulton AJM, Bus SA. Diabetic Foot Ulcers and Their Recurrence. N Engl J Med. 2017;376(24):2367-75. DOI: http://dx.doi.org/10.1056/nejmra1615439
21. Mills JL Sr, Conte MS, Armstrong DG, Pomposelli FB, Schanzer A, Sidawy AN, et al.; Society for Vascular Surgery Lower Extremity Guidelines Committee. The Society for Vascular Surgery Lower Extremity Threatened Limb Classification System: risk stratification based on wound, ischemia, and foot infection (WIfI). J Vasc Surg. 2014;59(1):220-34.e1-2. DOI: http://dx.doi.org/10.1016/j.jvs.2013.08.003
22. Jones CM, Rothermel AT, Mackay DR. Evidence-Based Medicine: Wound Management. Plast Reconstr Surg. 2017;140(1):201e-16e. DOI: http://dx.doi.org/10.1097/prs.0000000000003486
23. Sørensen LT. Wound healing and infection in surgery: the pathophysiological impact of smoking, smoking cessation, and nicotine replacement therapy: a systematic review. Ann Surg. 2012;255(6):1069-79. DOI: http://dx.doi.org/10.1097/sla.0b013e31824f632d
24. Turan A, Mascha EJ, Roberman D, Turner PL, You J, Kurz A, et al. Smoking and perioperative outcomes. Anesthesiology. 2011;114(4):837-46. DOI: http://dx.doi.org/10.1097/aln.0b013e318210f560
25. Bland KI, Büchler MW, Csendes A, Garden J, Sarr MG, Wong J. General Surgery: Principles and international practice. New York: Springer-Verlag; 2009.
1. Universidade Unicesumar, Curso de Medicina, Maringá, PR, Brasil
2. Hospital Santa Rita, Departamento de Oncologia, Maringá, PR, Brasil
Autor correspondente: Marcos Fernando Tudino Av. Guedner, 1610, Bloco 06, Faculdade de Medicina, Maringá, PR, Brasil, CEP: 87050-390, E-mail: marcosfernandotudino@gmail.com
Artigo submetido: 08/08/2023.
Artigo aceito: 04/02/2024.
Conflitos de interesse: não há.











 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter