

Original Article - Year 2010 - Volume 25 -
Ischiatic pressure ulcers with osteomyelitis: treatment with ischiectomy
Úlceras por pressão isquiáticas com osteomielite: tratamento com isquiequitomia
ABSTRACT
Introduction: Ischiatic pressure ulcers are lesions of difficult treatment and high relapse rates, especially when associated with osteomyelitis. For their adequate handling, the need of a multidisciplinary team is essential, based on the clinical and radiological recognition of the osseous jeopardy, adequate antibiotic therapy, nutritional support, hyperbaric therapy and surgical treatment comprising a wide range debridement and coverage of the soft parts, using reconstructive techniques. Methods: The present work is based on 18 handcaps patients who are wheelchair users and have ischial pressure ulcers associated with osteomyelitis, all of them submitted to surgical treatment and a post-surgical follow-up period from 6 months to 5 years and 4 months, during the period from February, 2004 to June, 2009. These patients were submitted to the modified ischiectomy technique, with preservation of the insertion of the gracilis muscle, and subsequent cutaneous coverage with varied techniques, isolated or associated with cutaneous, fasciocutaneous, muscularis and, myocutaneous flaps. Results: The present work states that extended ischiectomy is the most important point for the resolution of the osseous infective process, and the possibility of using the gracile muscle muscularis flap, associated or not with other reconstruction techniques is a technical option, in the sense of occluding the osseous lacuna and allowing the use of adjuvant antibiotic therapy.
Keywords: Pressure ulcer/treatment. Skin ulcer. Osteomyelitis.
RESUMO
Introdução: Úlceras por pressão isquiáticas são lesões de difícil tratamento e altas taxas de recidivas, principalmente quando associadas à osteomielite. Para o seu adequado manejo, impõe-se a necessidade de equipe multidisciplinar, apoiada no reconhecimento clínico e radiológico do comprometimento ósseo, antibioticoterapia adequada, suporte nutricional, terapia hiperbárica e tratamento cirúrgico com amplo debridamento e cobertura de partes moles, com técnicas de reconstrução. Método: O presente trabalho foi baseado em 18 pacientes cadeirantes e portadores de úlceras por pressão com osteomielite associada, todos submetidos a tratamento cirúrgico e acompanhados por um período de pós-operatório de 6 meses a 5 anos e 4 meses, no período de fevereiro de 2004 a junho de 2009. Estes pacientes foram submetidos à técnica de isquiectomia modificada, com preservação da inserção do músculo gracilis, e subsequente cobertura cutânea com variadas técnicas isoladas ou associadas de retalhos cutâneos, fasciocutâneos, musculares, e miocutâneos. Resultados: O trabalho demonstra que a ampla isquiectomia é o ponto crucial para a resolução do processo infeccioso ósseo, e a possibilidade da utilização do retalho muscular do músculo gracilis, associado ou não a outras técnicas de reconstrução, é uma opção técnica, no sentido de ocluir a lacuna óssea e proporcionar a entrada da antibioticoterapia adjuvante.
Palavras-chave: Úlcera por pressão/tratamento. Úlcera cutânea. Osteomielite.
Conceito
Úlceras por pressão representam um grave problema de saúde observado em todos os serviços do mundo, e suas implicações médicas, econômicas, legais e psicológicas aos seus portadores e familiares1 traduzem-se em uma ampla produção de trabalhos científicos, na tentativa de elucidação diagnóstica, epidemiológica, terapêutica e preventiva dessas feridas. Paralelamente, a identificação e a redução de seus índices têm sido utilizadas como indicador de qualidade em atendimento médico-hospitalar, razão de ser preocupação dos setores administrativos diante de processos de qualificação e de acreditação institucionais2.
Úlceras por pressão são definidas como lesões cutâneas, de dimensões e profundidade variáveis e classificáveis secundárias a um processo de isquemia tecidual pela pressão externa contra superfícies ósseas, agravadas por umidade e fricção. Tais conceitos levaram à atualização da nômina, de escaras de decúbito para úlceras de decúbito e, posteriormente, para o termo úlceras por pressão, terminologia etiológica de tais lesões3.
A classificação das úlceras por pressão é definida em 4 graus:
Grau I - as lesões são limitadas à epiderme e derme superficial; Grau II - as lesões envolvem a pele em sua espessura total, e tecido celular subcutâneo; Grau III - as lesões se estendem até o plano muscular; Grau IV - onde há destruição de todos os tecidos (partes moles) com acometimento de ossos ou articulações4.
Com o aumento da expectativa de vida e avanço nas medidas de controle de doenças crônicas, observou-se, nos últimos anos, um aumento no número de casos de úlceras por pressão na população de idosos e doentes cronicamente acamados, com aumento significativo de sua prevalência em relação aos pacientes portadores de sequelas de trauma raquimedular ou por malformações congênitas. A localização das lesões neste primeiro grupo é, pois, predominantemente, em regiões sacral, trocantéricas e calcâneas, enquanto que no segundo e terceiro grupos há o predomínio de lesões da região isquiática.
Osteomielite e úlceras por pressão
A presença de osteomielite afeta mais de 30% das úlceras por pressão5; é responsável pelo aumento da morbi-mortalidade, de reinternações e de recidivas das lesões tratadas, além de representar aumento significativo nos custos do tratamento. A literatura médica tem trazido contribuições no tocante à formulação de protocolos para o devido diagnóstico, tratamento e educação pós-operatória aos pacientes deste grupo, buscando minimizar a recidiva da lesão e da infecção óssea6,7.
Embora possa acometer quaisquer localizações, a osteomielite em lesões isquiáticas é a mais comumente observada entre os pacientes portadores de úlceras por pressão, particularmente entre os cadeirantes: trata-se de pacientes na maioria das vezes reabilitados, ingressados no mercado de trabalho, e com atividades escolares, o que os obriga a muitas horas do dia apoiados sobre a cadeira de rodas, razão do alto índice e da profundidade dessas afecções na região isquiática. Pela sua cronicidade, é de se esperar que, diante de um processo infeccioso local, possa haver contiguidade para o osso subjacente, levando ao seu comprometimento8.
Sendo um desafio diagnóstico e terapêutico aos profissionais envolvidos, as manifestações clínicas da osteomielite são variáveis e dependem do sítio do envolvimento, do evento inicial, do microorganismo responsável e da aguda ou crônica natureza em si.
Introduzido por Nelaton9, em 1844, o termo osteomielite implica em uma infecção do córtex e da medula óssea. Assim, a simples presença de osteíte devido à profundidade dessas lesões não significa que haja um comprometimento infeccioso do osso em si, não sendo sinal patognomônico de infecção óssea. O contato crônico das regiões submetidas à pressão contínua pode levar ao comprometimento periostal e subperiostal, e sua diferenciação radiológica e patológica é de fundamental importância na determinação da terapêutica a ser adotada.
Nas úlceras profundas e infectadas, há acúmulo de microorganismos na superfície periostal, comprometendo a irrigação do córtex subjacente. Há, assim, a subsequente necrose óssea, havendo um acúmulo de pus nos tecidos moles adjacentes. Nessas condições, a radiografia simples é incapaz de delimitar a precisa extensão da infecção; isto é, se há periostite supurativa, osteíte ou osteomielite10.
Assim, técnicas radiológicas mais efetivas para tal diagnóstico são a tomografia computadorizada e a ressonância magnética. Embora esta última não seja tão efetiva na identificação do grau de acometimento ósseo, ela pode auxiliar na identificação do processo infeccioso, assim como visualizar o status dos tecidos adjacentes, a presença de fístula ou bursa, coleções e comprometimento de articulações e tendões. No Quadro 1 encontra-se uma sinopse de tais achados.
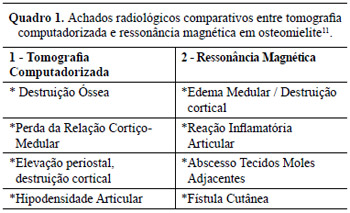
Um outro aspecto relevante neste grupo de pacientes é que, diferentemente de outras afecções infecciosas do osso, a transição das formas aguda para a subaguda ou crônica da osteomielite não são aqui denotadas. De fato, na ocasião do diagnóstico inicial da afecção óssea, os achados patológicos e radiológicos podem ser compatíveis com processo crônico. Deve-se levar em consideração que tais pacientes apresentam, muitas vezes, outros processos infecciosos em seu curso de vida, tais como afecções urinárias ou respiratórias, mascarando e dificultando a identificação do sítio ósseo de infecção. Calor e rubor em úlceras por pressão, em contrapartida, não significam necessariamente infecção óssea, ainda que presentes; e muitos desses doentes não sentem ou não podem referir dor local12,13.
Assim, pela dificuldade e atraso no diagnóstico e no tratamento, infecções subclínicas do tecido ósseo passam despercebidas nestes doentes, evoluindo para osteomielite crônica, caracterizada por sequestro ósseo, e resistência bacteriana aos antimicrobianos aplicados. Além disso, o sequestro ósseo leva à formação de lojas em que os microorganismos ficam encistados, podendo reativar a doença meses ou anos após o tratamento.
Na tentativa da total erradicação da osteomielite, é consenso que deva se realizar o amplo debridamento do tecido ósseo acometido, seguido da substituição do tecido necrótico adjacente por um outro amplamente irrigado, que permita a efetiva entrada dos antimicrobianos adjuvantes. Tal conceito é amplamente aplicável, na literatura, acerca do tratamento de osteomielite em úlceras por pressão14.
O tratamento de tais afecções inclui, além do tratamento cirúrgico e clínico com administrações de antibioticoterapia, medidas de suporte nutricional, no sentido de se estimular a efetiva resposta orgânica aos processos de erradicação da infecção e cicatrização dos tecidos. Pacientes desnutridos previamente à internação hospitalar tendem a desenvolver mais facilmente úlceras por pressão. Castilho et al.15 demonstraram, em revisão bibliográfica que, embora evidências diretas não demonstrem que o suporte nutricional prevenirá úlceras por pressão, os estudos evidenciam que prevenção da desnutrição reduzirá o risco para formação de tais lesões16,17. Por outro lado, pacientes em estado de caquexia prévia têm dificuldade à absorção de dietas hipercalóricas-hiperproteicas, observando-se uma falência no tratamento de pacientes graves, desnutridos e com úlceras de pressão.
Ainda na adjuvância terapêutica, há que se incluir o papel que a oxigenoterapia hiperbárica tem trazido como contribuição ao tratamento de feridas crônicas, em especial à osteomielite em úlceras por pressão18. A suplementação da oxigenação ao leito da ferida, aliada à erradicação da infecção local pelo debridamento cirúrgico, sugere que há melhor índice de resolução de tais lesões.
Tal levantamento literário conclui, assim, que o tratamento de pacientes portadores de úlceras por pressão com osteomielite, pela sua complexidade e dificuldade de manejo, requer a formação de uma equipe multidisciplinar, com ampla participação de enfermeiro estomaterapeuta, cirurgião plástico, ortopedista, infectologista e nutricionista, no sentido de proporcionar um protocolo baseado nos princípios abaixo enumerados:
1. Reconhecimento do risco de osteomielite em pacientes com úlceras por pressão no estadio IV;
2. Avaliação clínica de sinais e sintomas compatíveis com osteomielite;
3. Avaliação radiológica (tomografia computadorizada ou ressonância magnética);
4. Debridamento cirúrgico de todo o tecido inviável e osso infectado;
5. Comprovação anatomopatológica e microbiológica da infecção óssea;
6. Antibioticoterapia adequada;
7. Reconstrução cirúrgica com tecidos amplamente irrigados;
8. Suporte nutricional;
9. Terapia hiperbárica.
Tratamento cirúrgico de úlceras isquiáticas com osteomielite
O acesso à região isquiática, particularmente na altura de sua tuberosidade, requer um manejo cirúrgico cauteloso, considerando-se as relações anatômicas de nobres estruturas aí situadas. Por outro lado, a ressecção pélvica necessita de amplo acesso cirúrgico, para a devida remoção de tecido acometido pela infecção, com margens adequadas e seguras de osso são. Trazida da Oncologia Ortopédica, a técnica de isquiectomia descrita por Fabbri et al.19 é indicada para a retirada parcial ou completa do púbis ou do ísquio em neoplasias, e no tratamento cirúrgico de tuberculose ou osteomielite.
São muitas as alternativas técnicas para a reconstrução em úlceras isquiáticas, e a escolha por retalhos mais simples deve ser feita no sentido de se preservar outras opções terapêuticas a posteriori, em casos de recidiva20. Embora os retalhos fasciocutâneos posteriores da coxa tenham extrema aplicabilidade clínica, como bem demonstrou Calil et al.21, retalhos musculares ou miocutâneos podem ser mais efetivos na transposição de um tecido bem irrigado para a devida cobertura da loja subsequente à ressecção óssea22-24.
Por outro lado, há que se lembrar que, nas úlceras por pressão crônicas, muitas vezes a lesão externa da pele pode não ser extensa, não havendo, assim, dificuldade técnica na cobertura cutânea, e sim no preenchimento da parte óssea e na confecção de um coxim de apoio. Fatores associados, como status da tonicidade muscular, atrofias e espasticidade, devem ser lembrados no planejamento da reconstrução a ser feita25.
O presente estudo tem o objetivo de demonstrar que a abrangência do tratamento a ser instituído é a chave do sucesso terapêutico a ser alcançado.
MÉTODO
Com base no protocolo acima estabelecido, foram tratados e seguidos, no período de 1 de fevereiro de 2004 a 30 de Junho de 2009, 18 pacientes portadores de osteomielite em úlceras por pressão isquiáticas, todos paraplégicos e reabilitados.
Após confirmação diagnóstica de osteomielite, passou-se ao tratamento multidisciplinar, com acompanhamento pelas equipes de Infectologia, Ortopedia e Cirurgia Plástica, com antibioticoterapia sistêmica, suporte nutricional e terapêutica hiperbárica adjuvante. O tratamento cirúrgico foi caracterizado pelo amplo debridamento cirúrgico e isquiectomia da porção óssea acometida, seguida de reconstrução local.
Em relação à isquiectomia, optou-se pela técnica de Fabbri modificada:
1. Posição: O paciente é colocado em posição de litotomia, com o quadril elevado e locado no bordo da mesa cirúrgica.
2. Incisão: Com o auxílio de uma caneta de pele, indica-se a posição da tuberosidade isquiática, a borda inferior da sínfise púbica e o ramo inferior do púbis. A incisão começa 1 cm distal ao ponto médio do ligamento inguinal e segue medialmente paralelo a ele. Na base do pênis ou do lábio maior, curva-se a incisão distalmente ao escroto e continua-se ao longo da borda inferior do ramo isquiopúbico à tuberosidade isquiática (Figura 1).
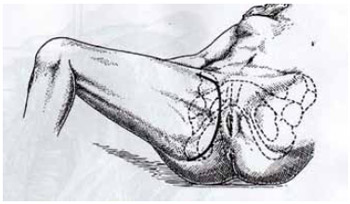
Figura 1 - Técnica cirúrgica da dissecção do ísquio, segundo Fabbri (extraído de Surgical Techniques in Orthopaedics and Traumatology, SS 470 - D, 2001).
3. Exposição: Incisa-se subperiostalmente os músculos pectíneo, adutor longo e obturador externo, expondo-se parte do corpo do púbis, parte lateral do ramo isquiopúbico e a tuberosidade isquiática (Figuras 2 e 3). Realiza-se uma modificação da técnica original, onde o músculo gracilis não é incisado, rebatendo-o, no sentido de preservá-lo para, eventualmente, ser utilizado como opção de reconstrução. Parte do músculo glúteo máximo é também incisada, quando necessário, no sentido de ampliar a exposição óssea e sua subsequente ressecção.
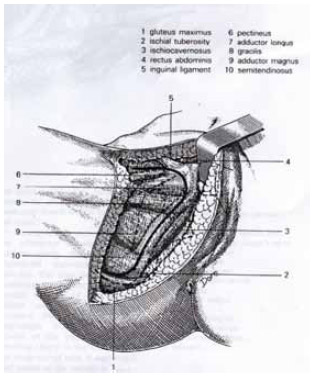
Figura 2 - Técnica cirúrgica da dissecção do ísquio, segundo Fabbri (extraído de Surgical Techniques in Orthopaedics and Traumatology, SS 470 - D, 2001).
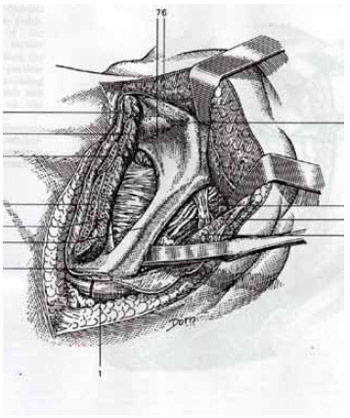
Figura 3 - Técnica cirúrgica da dissecção do ísquio, segundo Fabbri (extraído de Surgical Techniques in Orthopaedics and Traumatology, SS 470 - D, 2001).
4. Reconstrução: Foram realizadas variadas técnicas de reconstrução, levando-se em conta as condições locais, tamanho das lesões e possibilidade de fechamento com métodos mais simples e menos mórbidos, traduzindo-se em uma efetiva cobertura óssea, e fechamento cutâneo com adequado coxim de apoio. O tratamento foi avaliado quanto à sua eficácia por meio da taxa de sucesso, de recorrência de lesões e/ou de infecções ósseas. A taxa de sucesso foi considerada como fechamento da úlcera após 2 meses de procedimento cirúrgico. A taxa de recorrência foi avaliada pelo reaparecimento de infecção óssea por, no mínimo, 6 meses de pós-operatório. Em relação às complicações pós-operatórias, avaliou-se sua presença ou não, sendo estas:
Infecção pós-operatória, no sítio cirúrgico e em áreas doadoras; Hematomas e seromas; Deiscência parcial ou total de suturas; Necrose de retalhos - total (>30%) ou parcial (< 30%)26.
RESULTADOS
Foram tratados e seguidos, no período de 1 de fevereiro de 2004 a 30 de junho de 2009, 18 pacientes portadores de osteomielite em úlceras por pressão isquiáticas, totalizando em 19 tratamentos cirúrgicos realizados.
Do total de pacientes (N=18), 4 (22,2%) eram do sexo feminino e 14 (77,8%) do sexo masculino, todos paraplégicos, cadeirantes e reabilitados. A idade variou entre 16 e 48 anos, com média de 32 anos.
A origem da paraplegia foi por sequela de meningomielocele em 2 (11,1%) pacientes; outros 2 (11,1%) por lesão medular devido a processo infeccioso a esclarecer; e sequela de trauma raquimedular em 14 (77,8%) pacientes.
O diagnóstico de osteomielite foi comprovado por exames por imagem: tomografia computadorizada em todos os casos, ressonância magnética em 2 (11,1%) pacientes. Dois pacientes tinham, ainda, confirmação diagnóstica por cintilografia óssea, realizada em outros serviços.
Exames laboratoriais com leucograma, dosagem de proteína C reativa e de velocidade de hemossedimentação foram utilizados, para fim de auxílio diagnóstico e seguimento, em todos os doentes da série.
Sinais clínicos de febre e queda do estado geral foram observados em 12 (66,6%) dos 18 pacientes com osteomielite confirmada, e a presença de outros sítios de infecção (trato urinário) foi diagnosticada em 10 (83,3%) dos sintomáticos e 4 (66,7%) dos assintomáticos, totalizando em outros sítios de processo infeccioso em 14 dos 18 pacientes (77,8% do total de pacientes).
A história pregressa das úlceras por pressão variou de 6 meses a 4 anos de evolução, com média de 27 meses de evolução, sendo que em 5 desses pacientes tratava-se de recidiva de lesão após tratamento cirúrgico prévio. Assim sendo, todos os pacientes eram portadores de úlceras crônicas, pois tinham mais de 3 meses de evolução.
Em relação à terapêutica adjuvante, todos os pacientes receberam antibioticoterapia sistêmica de amplo espectro, desde o diagnóstico estabelecido de osteomielite, cujo perfil foi modificado após a identificação do microorganismo envolvido.
Todos os pacientes foram assistidos por terapêutica nutricional, com suplementação nutricional oral (Cubitan®), e receberam oxigenação hiperbárica monoplace, com total de 40 sessões por paciente, iniciada desde o diagnóstico da osteomielite, prolongando-se no período de recuperação pós-operatória.
Em relação ao tratamento cirúrgico instituído, os pacientes foram submetidos à isquiectomia pélvica por Fabbri modificada, e reconstrução subsequente, pelas equipes de Cirurgia Plástica e Ortopédica do Hospital.
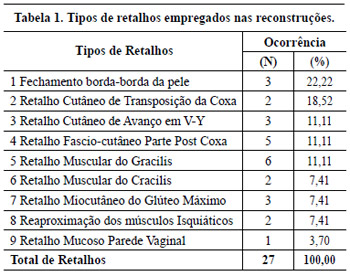
Para a reconstrução, foram empregados retalhos cutâneos, fascio-cutâneos, musculares, ou miocutâneos, isoladamente ou associados, num total de 27 retalhos para os 18 pacientes em questão (relação 3:2). Uma paciente apresentava, ainda, fístula vaginal comunicando com a úlcera por pressão, sendo empregado retalho mucoso da vagina para o seu fechamento, em associação (caso 3). Os retalhos empregados encontram-se enumerados na Tabela 1.
As Figuras 4 a 11 ilustram o caso 1 de nossa casuística, a saber: úlcera isquiática esquerda, paciente submetido a isquiectomia e reconstrução com reaproximação dos músculos isquiáticos e retalho cutâneo de transposição da coxa.
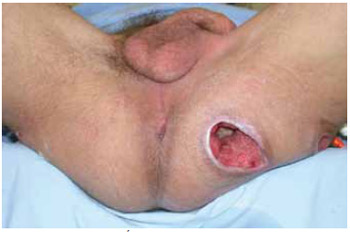
Figura 4 - Caso 1. Úlcera isquiática esquerda, isquiectomia e reconstrução com reaproximação dos músculos isquiáticos e retalho cutâneo de transposição da coxa. Aspecto pré-operatório.
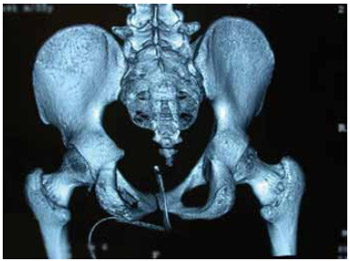
Figura 5 - Caso 1. Achados tomográficos.
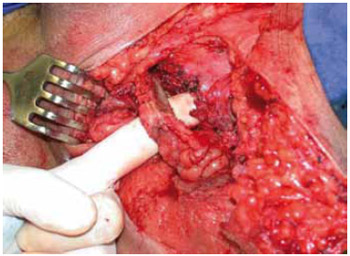
Figura 6 - Caso 1. Dissecção e isquiectomia.
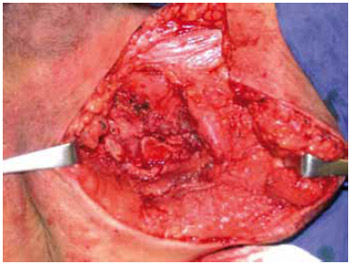
Figura 7 - Caso 1. Dissecção e isquiectomia.
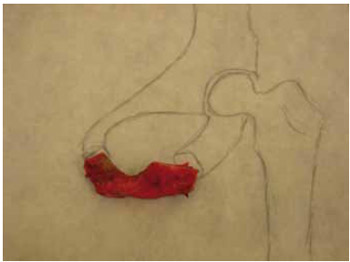
Figura 8 - Caso 1. Peça cirúrgica.

Figura 9 - Caso 1. Rotação de retalho cutâneo.
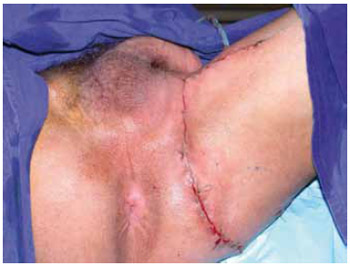
Figura 10 - Caso 1. Aspecto final de transposição da coxa.
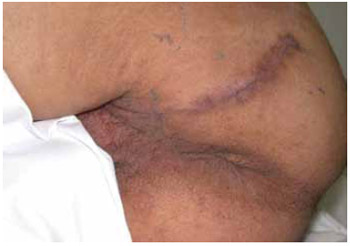
Figura 11 - Caso 1. Pós-operatório de 1 ano.
O caso 2, referente a uma paciente portadora de úlcera isquiática associada com fístula vaginal, é ilustrado nas Figuras 12 a 15.
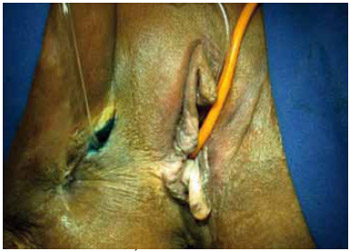
Figura 12 - Caso 2: Úlcera isquiática associada com fístula vaginal. Aspecto pré-operatório.
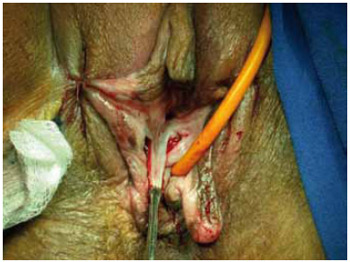
Figura 13 - Caso 2: Rotação de retalho mucoso.
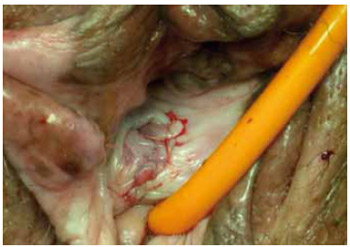
Figura 14 - Caso 2: Fechamento vaginal.
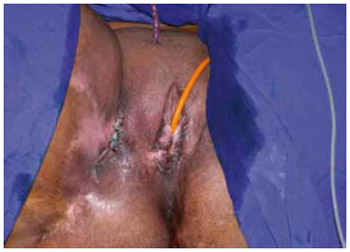
Figura 15 - Caso 2: Aspecto final.
As Figuras 16 a 23 ilustram o caso 3 dessa casuística, referente a paciente portador de úlcera isquiática esquerda, submetido a isquiectomia e reconstrução com retalho muscular do músculo gracilis.
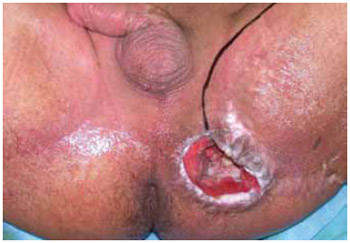
Figura 16 - Caso 3: úlcera isquiática esquerda, submetido a isquiectomia e reconstrução com retalho muscular do músculo gracilis. Aspecto pré-operatório.
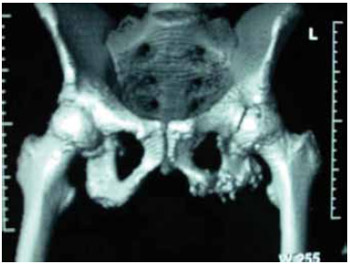
Figura 17 - Caso 3: Aspecto tomográfico.
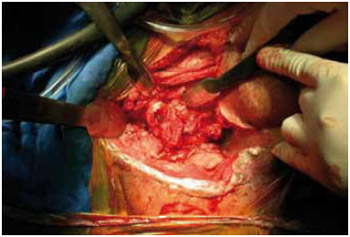
Figura 18 - Caso 3: Dissecção e isquiectomia.
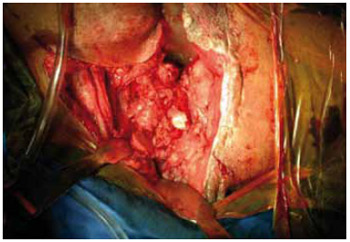
Figura 19 - Caso 3: Dissecção e isquiectomia.
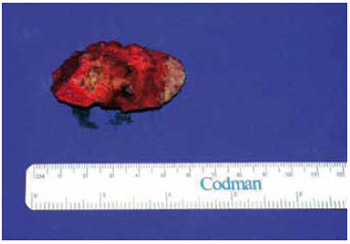
Figura 20 - Caso 3: Peça cirúrgica.
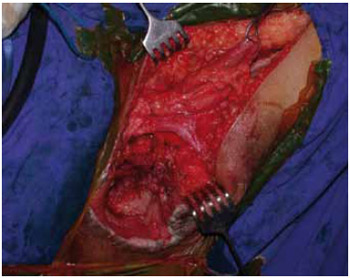
Figura 21 - Caso 3: Rotação de retalho muscular do gracilis.
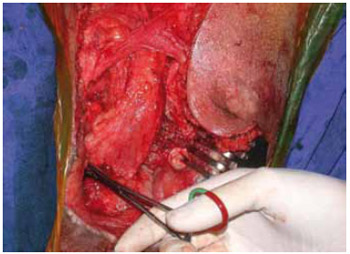
Figura 22 - Caso 3: Rotação de retalho muscular do gracilis.
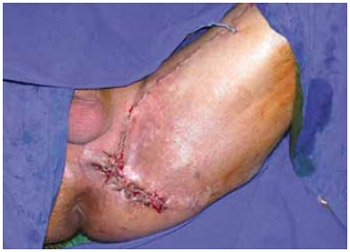
Figura 23 - Caso 3: Aspecto pós-operatório.
As Figuras 24 a 27 ilustram o caso 4 dessa casuística, referente a paciente portador de úlcera isquiática direita, submetido a reconstrução com retalho fasciocutâneo posterior da coxa.
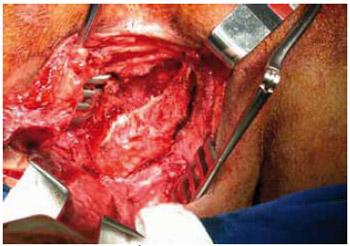
Figura 24 - Caso 4: Úlcera isquiática direita, submetido a reconstrução com retalho fasciocutâneo posterior da coxa. Isquiectomia.
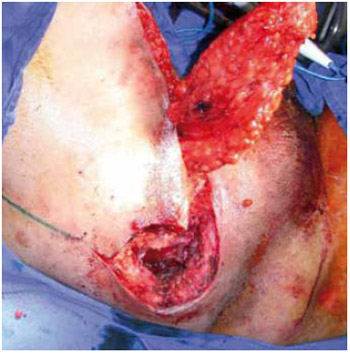
Figura 25 - Caso 4: Retalho fasciocutâneo.
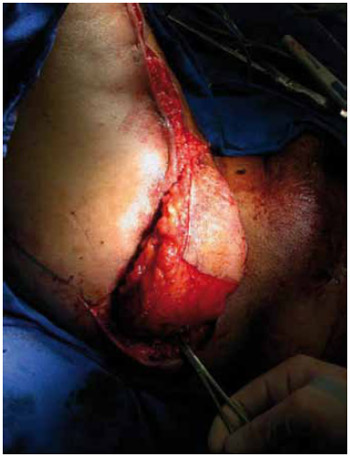
Figura 26 - Caso 4: Confecção de coxim.
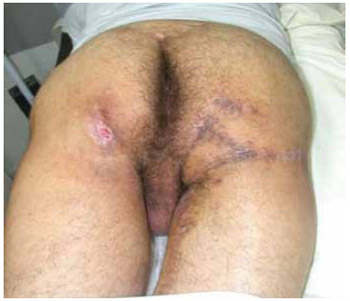
Figura 27 - Caso 4: Pós-operatório de 6 meses.
As Figuras 28 a 33 ilustram o caso 5 dessa casuística, referente a paciente portador de úlcera isquiática esquerda, submetido a reconstrução com retalho muscular de gracilis, associado com retalho cutâneo.
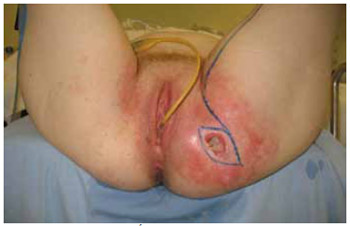
Figura 28 - Caso 5: Úlcera isquiática esquerda submetida reconstrução com retalho muscular de gracilis, associado com retalho cutâneo. Pré-operatório.
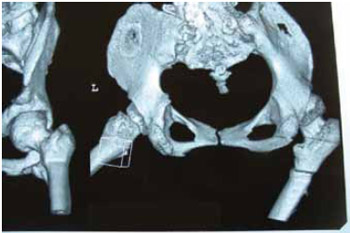
Figura 29 - Caso 5: Achados tomográficos.
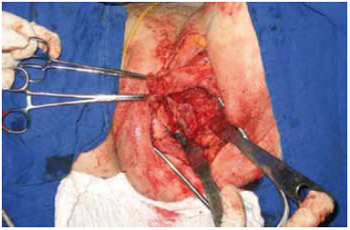
Figura 30 - Caso 5: Retalho gracilis dissecado.
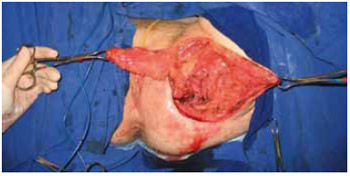
Figura 31 - Caso 5: Retalhos gracilis e cutâneo.
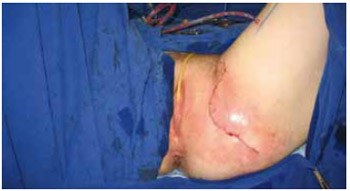
Figura 32 - Caso 5: Aspecto pós-operatório.
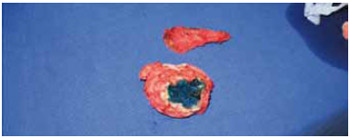
Figura 33 - Caso 5: Peças cirúrgicas.
Após o tratamento cirúrgico, todos os pacientes foram mantidos internados até a efetiva cicatrização da ferida operatória, retirada do dreno a vácuo, e normalização de parâmetros clínicos e laboratoriais, com redução efetiva do leucograma, taxas de proteína C reativa e de velocidade de hemossedimentação. O período de hospitalização variou de 30 a 65 dias, com média de 47,5 dias de internação.
As complicações pós-operatórias observadas foram de: presença de seroma e alto débito pelo dreno a vácuo, em 5 (27,7%) pacientes; deiscência parcial em 5 (27,7%) casos, todas resolvidas com ressuturas simples, ainda no período de internação, e um caso de necrose parcial do retalho, sem prejuízo final da reconstrução. Não foram observados infecções do sítio cirúrgico ou casos de deiscência ou necrose totais dos retalhos aplicados.
Todos os pacientes foram submetidos a seguimento pós-operatório, em caráter ambulatorial, de 6 meses a 5 anos e 4 meses de acompanhamento, com média de 1 ano e 8 meses de seguimento clínico.
Na tentativa de se avaliar o sucesso terapêutico, foram considerados: recidiva de lesão no sítio operado (sem ocorrências), presença de úlcera isquiática contralateral (1 paciente) e reaparecimento de sinais de osteomielite.
Em relação ao reaparecimento de osteomielite, um dos pacientes (o primeiro paciente operado) apresentou recidiva do processo infeccioso ósseo, 6 meses após a cirurgia, cujo sinal clínico foi uma fístula cutânea pela cicatriz cirúrgica. Na revisão cirúrgica, o achado intra-operatório mostrou ressecção econômica do segmento acometido do ísquio, ampliando-se as margens de osteotomia. Sua evolução pós-operatória, então, foi efetivamente satisfatória, com resolução do processo infeccioso.
DISCUSSÃO
O tratamento de úlceras por pressão com osteomielite representa um grande desafio aos profissionais envolvidos, particularmente quando estas lesões estão localizadas na região isquiática. Na maioria dos casos são pacientes jovens, reintegrados e com desejo de manter suas atividades sociais e laborais. A despeito de muitos deles terem cuidados de prevenção adequados, como uso de almofadas especiais nas cadeiras de roda; mudança regular da posição de apoio; cuidados locais com a integridade da pele e redução da umidade local provocada pela bexiga neurogênica, esses pacientes apresentam várias reinternações, altas taxas de recidiva das lesões, traduzindo-se em um grave problema de saúde pública27.
Devido à sua cronicidade, dificuldade diagnóstica, alta recorrência e necessidade de tratamento multidisciplinar, há a necessidade de se instituir um protocolo efetivo, que abranja a multifatoriedade causal dessas lesões. A porcentagem de osteomielite associada às úlceras por pressão isquiáticas, na Literatura, é impressionante: Chan et al.28 demonstram uma taxa de osteomielite em cerca de 17 a 32% em úlceras por pressão isquiáticas.
O presente trabalho foi baseado em 18 pacientes cadeirantes e portadores de úlceras por pressão isquiáticas, com osteomielite associada; e todos foram submetidos ao mesmo protocolo, baseado no reconhecimento clínico e radiológico de osteomielite; antibioticoterapia adequada; suporte nutricional; terapia hiperbárica; tratamento cirúrgico com isquiectomia ampla e reconstrução com retalhos; seguimento clínico e laboratorial com a estabilização desses parâmetros até a alta hospitalar dos doentes; e avaliação da efetividade do tratamento instituído por, no mínimo, 6 meses de pós-operatório.
A técnica cirúrgica empregada, de isquiectomia modificada, com preservação do músculo gracilis em sua inserção, possibilitou uma maior gama de opções em reconstrução, permitindo o seu uso na forma de retalho muscular, para o devido preenchimento da lacuna óssea, seguido pelo tratamento adequado da cobertura cutânea, em 6 dos 18 pacientes operados. Naqueles pacientes em que as condições locais permitiam um fechamento cirúrgico mais simples, o foi feito, com retalhos miocutâneos (3 pacientes); fasciocutâneos (5 pacientes); ou cutâneos (2 pacientes). Quando necessária, a combinação de técnicas foi utilizada, totalizando 27 retalhos nos 18 pacientes tratados. Tal fato corrobora a necessidade de abordagem tática nesses doentes, dependente diretamente do devido manejo clínico e de suporte nutricional, aliados à terapêutica hiperbárica, foram fundamentais para os resultados obtidos: diante de complicações pós-operatórias leves (seroma em 5 dos 18 pacientes, deiscência parcial resolvida com sutura simples em 5 pacientes e necrose parcial de um dos retalhos sem comprometimento do resultado final em 1 paciente), obteve-se resolução do processo de osteomielite em todos os pacientes, considerando-se um período mínimo de acompanhamento por 6 meses.
A atividade inflamatória e infecciosa em cirurgias ortopédicas, por meio da dosagem seriada de proteína C reativa (PCR) e velocidade de hemossedimentação (VHS), como técnicas baratas e confiáveis, têm sua aplicabilidade na prática médica29. Todos os pacientes do presente estudo apresentaram queda acentuada na curva de tais parâmetros laboratoriais, e do leucograma. Tais medidas foram utilizadas, ainda, no período de acompanhamento ambulatorial de pós-operatório tardio, que se mantiveram em níveis normais até, no mínimo, 6 meses subsequentes.
A isquiectomia é, pois, fundamental no tratamento das úlceras por pressão isquiáticas com osteomielite30. Suas complicações imediatas incluem infecção pós-operatória (17% a 30%), lesões vasculares (3% a 5%), uretrais (30 a 40%), e fenômenos tromboembólicos (10%). A presença de úlceras perineais ou úlceras isquiáticas contralaterais é também descrita, pelas alterações da biomecânica da bacia, acarretando em pressão sobre o períneo ou sobre o outro lado da isquiectomia31. No presente estudo, não foram observadas complicações imediatas. Um dos pacientes, no entanto, evoluiu com úlcera isquiática grau II contralateral, 6 meses após o tratamento cirúrgico (caso 4).
Ressecção óssea de toda a porção de osso comprometido pelo processo infeccioso é fundamental para a erradicação da osteomielite. No único paciente que apresentou recidiva da infecção, observou-se na revisão cirúrgica, 6 meses após, que a osteotomia havia sido inicialmente econômica, razão do insucesso terapêutico. Após a segunda intervenção, então, obteve-se o resultado esperado, que se mantém após 5 anos de tratamento.
Salienta-se, por fim, a necessidade de se lembrar:
da possibilidade de afecção óssea em úlceras isquiáticas crônicas e de grau IV; a presença de osteomielite implica em uma ampla e delicada abordagem cirúrgica, com envolvimento do ísquio em sua ressecção, com técnicas combinadas de reconstrução; a isquiectomia deve preservar, o máximo e quanto possível, a inserção do músculo gracilis, para que este possa ser utilizado na reconstrução da lacuna óssea, o qual possibilita a efetividade da antibioticoterapia adjuvante, aliado a medidas de suporte clínico-nutricionais.
Espera-se que, com um maior seguimento, tais achados possam mostrar que a osteomielite isquiática, nos pacientes do presente estudo, tenha sido efetiva e definitivamente combatida.
REFERÊNCIAS
1. Agreda JS, Rodriguez SN. Gerokomos. 2006;17(4):203-24.
2.
http://www.jointcommission.org/AccreditationPrograms/LongTermCare/Standards/09_FAQs/NPSG/Pressure_ulcers/NPSG.14.01.01/Pressure+ulcers.htm
3. Souza DM, Santos VL. Risk factors for pressure ulcer development in institutionalized elderly. Rev Lat Am Enfermagem. 2007;15(5):958-64.
4. National Pressure Ulcer Advisory Panel. Pressure ulcers: incidence, economics, risk assessment. Consensus Development Conference Statement, West Dundee Illinois, S-N Publications Incorporated;1989.
5. Böhm E, Kuhlmann I, Bötel U. Decubitus ulcer in paraplegic patients: a comparative clinico-pathologic study. Unfallchirurgie. 1988;14(6):335-42.
6. Rennert R, Golinko M, Yan A, Flattau A, Tomic-Canic M, Brem H. Developing and evaluating outcomes of an evidence-based protocol for the treatment of osteomyelitis in Stage IV pressure ulcers: a literature and wound electronic medical record database review. Ostomy Wound Manage. 2009;55(3):42-53.
7. Kierney PC, Engrav LH, Isik FF, Esselman PC, Cardenas DD, Rand RP. Results of 268 pressure sores in 158 patients managed jointly by plastic surgery and rehabilitation medicine. Plast Reconstr Surg. 1998;102(3):765-72.
8. Resnick D. Diagnosis of bone and joint disorders. 3rd ed. Philadelphia: Saunders; 1995.p.2325-419.
9. Nelaton A. Elements de patologie chirurgicale. Paris: Germer-Bailler;1859. p.1844-59.
10. Borgström PS, Ekberg O, Lasson A. Radiography of pressure ulcers. Acta Radiol. 1988;29(5):581-4.
11. Klein B, McGahan JP. Thorn synovitis: CT diagnosis. J Comput Assist Tomogr. 1985;9(6):1135-6.
12. Dimant J, Tanael L. Decubitus ulcers: when to suspect osteomyelitis. Geriatrics. 1987;42(6):74,79,83.
13. Sugarman B, Brown D, Musher D. Fever and infection in spinal cord injury patients. JAMA. 1982;248(1):66-70.
14. Thornhill-Joynes M, Gonzales F, Stewart CA, Kanel GC, Lee GC, Capen DA, et al. Osteomyelitis associated with pressure ulcers. Arch Phy Med Rehabil. 1986;67(5):314-8.
15. Castilho L, Dias L, Larcher MH. Úlcera de pressão e estado nutricional: revisão da literatura. Rev Bras Enferm. 2005;58(5)597-601.
16. Langer G, Schloemer G, Knerr A, Kuss O, Behrens J. Nutritional interventions for preventing and treating pressure ulcers. Cochrane Database Syst Rev. 2003;(4):CD003216.
17. Heyman H, Van De Looverbosch DE, Meijer EP, Schols JM. Benefits of an oral nutritional supplement on pressure ulcer healing in long-term care residents. J Wound Care. 2008;17(11):476-8,480.
18. Eltorai I, Hart GB, Strauss MB. Osteomyelitis in the spinal cord injured: a review and a preliminary report on the use of hyperbaric oxygen therapy. Paraplegia. 1984;22(1):17-24.
19. Fabbri N, Mercure M, Companacci M. Ressection of ischiopubic tumours (pelvic region 3). Editions Scientifiques e Médicales. Elsevier SAS (Paris). In: Surgical techniques in orthopaedics and traumatology, SS 470-D - 10,2001,5p.
20. Homma K, Murakami G, Fujioka H, Fujita T, Imai A, Ezoe K. Treatment of ischial pressure ulcers with a posteromedial thigh fasciocutaneous flap. Plast Reconstr Surg; 2001;108(7):1990-6.
21. Calil JA, Ferreira LM, Neto MS, Castilho HT, Garcia EB. Aplicação clínica do retalho fascio-cutâneo da região posterior da coxa em V-Y. Rev Assoc Med Bras. 2001;47(4):311-9.
22. Priesack W, Fuchs KH, Bauer E, Hamelmann H. Occlusion of chronic decubitus ulcers by musculocutaneous gluteus maximus flaps. Handchir Mikrochir Plast Chir.1983;15(2):105-8.
23. Brenner P, Krause-Bergmann A. Decubital ulcer: causes, surgical therapy and prognosis. Zentralbl Chir. 2002;127(6):527-32.
24. Hoang NT, Staudenmaier R, Feucht A, Hoehnke C. Effectiveness of free gracilis muscle flaps in the treatment of chronic osteomyelitis with purulent fistulas at the distal third of the tibia in children. J Pediatr Orthop. 2009;29(3):305-11.
25. Foster RD, Anthony JP, Mathes SJ, Hoffman WY, Young D, Eshima I. Flap selection as a determinant of success in pressure sore coverage. Ach Surg. 1997;132(8):868-73.
26. Costa MP, Sturtz G, Costa FPP, Ferreira MC, Barros Filho TEPB. Epidemiologia e tratamento das úlceras por pressão: experiência de 77 casos. Acta Ortop Bras. 2005;13(3):124-33.
27. Jolley DJ, Wright R, McGowan S, Hickey MB, Campbell DA, Sinclair RD, et al. Preventing pressure ulcers with the Australian Medical Sheepskin: an open-label randomised controlled trial. Med J Aust. 2004;180(7):324-7.
28. Chan JW, Virgo KS, Johnson FE. Hemipelvectomy for severe decubitus ulcers in patients with previous spinal cord injury. Am J Surg. 2003;185(1):69-73.
29. Orrego LM, Pérez CM, Pérez YM, Cheyre EJ, Mardones PR. Plasma C reactive protein in elective orthopedic surgery. Rev Med Chil. 2005;133(11):1341-8.
30. Virozub ID, Zalovich AA. Surgical treatment of bedsores, trophic ulcers and osteomyelitis in patients with injuries of the spine and spinal cord. Zh Vopr Neirokhir Im N N Burdenko. 1984;(4):28-32.
31. Karaca AR, Binns JH, Blumenthal FS. Complications of total ischiectomy for the treatment of ischial pressure sores. Plast Reconstr Surg. 1978;62(1):96-9.
1. Chefe de Serviço de Cirurgia Plástica do Hospital e Maternidade São Camilo- Pompéia, São Paulo, SP.
2. Chefe do Serviço de Ortopedia e Traumatologia do Hospital e Maternidade São Camilo-Pompéia, São Paulo; Mestre e Doutor pela UNIFESP.
3. Chefe do Serviço de Radiologia do Hospital e Maternidade São Camilo-Pompéia/São Paulo; Membro da Sociedade Norte-Americana de Radiologia e da Sociedade Brasileira de Radiologia.
Trabalho realizado no Hospital e Maternidade São Camilo - Pompéia, São Paulo, SP.
Trabalho apresentado ao Exame de Membro Titular da Sociedade Brasileira de Cirurgia Plástica.
Correspondência para:
Andrea Maria de Oliveira
Rua Dr. Veiga Filho, 350 - Conj.504 - Higienópolis
São Paulo, SP - CEP 01229-000
E-mail: aoplastica@uol.com.br
Artigo recebido: 2/12/2009
Artigo aceito: 28/1/2010


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter