

Original Article - Year 2009 - Volume 24 -
The inferior peribulbar anesthesia for blepharoplasties
A utilização da anestesia peribulbar inferior nas blefaroplastias
ABSTRACT
Background: The peribulbar anesthesia for inferior blepharoplasties was employed successfully in selected patients over the last 9 years. This technique is largely accepted for ophthalmologic procedures but yet not specifically employed for blepharoplasties. Methods: 788 patients with ages ranging from 36 to 77 years old were submitted to inferior peribulbar anesthesia for blepharoplasty procedures, 623 (79%) were female and 165 (21%) were male. Results: None of our treated patients complained of pain or discomfort during or after the surgical procedure. Immediate chemosis after inferior peribulbar anesthesia was observed in 17 (2.2%) cases, orbital hematoma was observed in 3 cases (0.4%) and diplopya or a slight imaging distortion may occur after inferior peribulbar anesthesia, lasting a few hours. Conclusions: The inferior peribulbar anesthesia for blepharoplasties offers surprising results. The surgical procedures are performed pain-free, leaving the patients completely relaxed, allowing an easier surgical procedure.
Keywords: Blepharoplasty. Eyelids/surgery. Anesthesia.
RESUMO
Introdução: A anestesia peribulbar para blefaroplastias inferiores foi utilizada com sucesso em pacientes selecionados nos últimos 9 anos. Esta técnica é amplamente utilizada nos procedimentos oftalmológicos, porém ainda não havia sido especificamente indicada para as blefaroplastias. Métodos: Foram submetidos a blefaroplastias com bloqueio peribulbar inferior 788 pacientes com idade variando entre 36 e 77 anos, 623 (79%) eram mulheres e 165 (21%) homens. Resultados: Nenhum dos pacientes tratados queixou-se de dor ou desconforto durante ou após a cirurgia. Quemose imediata (17 casos - 2,2%) após a anestesia peribulbar inferior, hematoma orbital (3 casos - 0,4%) e diplopia foram as complicações observadas. Conclusões: A anestesia peribulbar inferior para as blefaroplastias oferece resultados surpreendentes. As cirurgias são realizadas de forma indolor, permitindo aos pacientes um estado de relaxamento completo, proporcionando ao cirurgião um procedimento de realização mais simples e confortável.
Palavras-chave: Blefaroplastia. Pálpebras/cirurgia. Anestesia.
A técnica anestesiológica mais frequentemente utilizada para realização das blefaroplastias consiste na associação da infiltração local com sedação endovenosa.
O procedimento cirúrgico utilizado para tratamento das bolsas de gordura palpebrais é delicado e, em muitos casos, causador de intensa dor local e desconforto, podendo, desta forma, alterar o próprio curso da cirurgia.
A partir da observação desses importantes aspectos, alteramos nossa rotina anestesiológica com a utilização do bloqueio peribulbar inferior em todas as blefaroplastias onde houvesse indicação de transposição ou ressecção de bolsas palpebrais inferiores.
Embora a anestesia peribulbar seja amplamente utilizada nos procedimentos oftalmológicos1-3, ela não o era, até recentemente, especificamente recomendada para as blefaroplastias.
MÉTODO
Setecentos e oitenta e oito pacientes com idades variando entre 36 e 77 anos foram submetidos a blefaroplastia com anestesia peribulbar inferior nos últimos 9 anos, 623 (79%) eram do sexo feminino e 165 (21%) do sexo masculino. Pacientes com miopia de alto grau, distúrbios de coagulação e aqueles que possivelmente pudessem apresentar dificuldades em cooperar com o procedimento cirúrgico foram excluídos.
Técnica anestésica
A sedação endovenosa é recomendada como o primeiro passo. As drogas utilizadas são o midazolam (2 mg) e fentanyl (50 mg), sendo empregados conforme necessário, avaliando-se a relação dose-resposta.
Por meio da palpação do rebordo orbital, identificamos o ponto A, que corresponde à junção dos dois terços mediais ao terço lateral do rebordo orbital inferior (Figura 1). Neste ponto, infiltramos 1 ml da solução anestésica local para proporcionarmos uma introdução indolor da agulha utilizada para o bloqueio peribulbar (Figura 2).
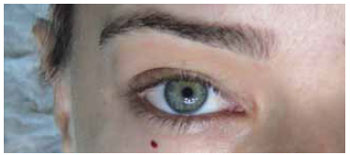
Figura 1 - Por meio da palpação do rebordo orbital inferior podemos identificar o ponto A, localizado na junção dos dois terços mediais ao terço lateral do rebordo orbital inferior.
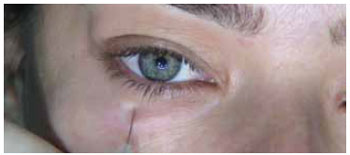
Figura 2 - Introdução superficial da agulha e infiltração de 1 ml da solução anestésica local para proporcionar uma punção indolor da agulha utilizada para a anestesia peribulbar.
Com o paciente olhando à frente, uma agulha de 35 mm com bisel curto não-cortante é introduzida através da pálpebra inferior no ponto A, penetrando a cavidade orbital logo acima do periósteo do assoalho orbital e avançando até ultrapassar minimamente o equador ocular (Figura 3). Neste ponto, a aproximadamente 31 mm da pele, a agulha estará posicionada anteriormente ao gânglio ciliar, localizado contiguamente ao cone dos músculos extra-oculares, lateralmente ao nervo óptico, medialmente ao músculo reto lateral e entre 11 e 23 mm do forame óptico, dependendo da profundidade orbital.
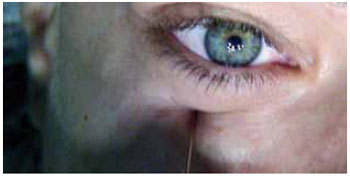
Figura 3 - Com o paciente na posição primária do olhar, uma agulha de 35 mm e bisel curto não-cortante é introduzida através da pele palpebral no ponto A, penetrando a cavidade orbital logo acima do periósteo do assoalho orbital, avançando cuidadosamente até ultrapassar minimamente o equador ocular (31 mm de profundidade aproximadamente).
Realiza-se, então, uma leve aspiração para se evitar a injeção endovascular acidental e 3 ml da solução anestésica local são lentamente injetados neste ponto (Figura 4). Durante a injeção, é importante a palpação simultânea do globo ocular para se avaliar a tensão e a sensibilidade locais. A agulha é então gentilmente tracionada ao nível subcutâneo, onde 1 ml da solução é infiltrado.
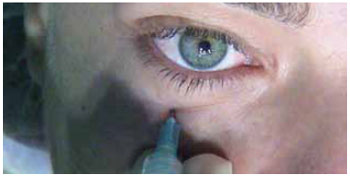
Figura 4 - Aspiração leve é realizada para que se evite injeção endovascular acidental e 3 ml da solução anestésica local são injetados lentamente.
A solução anestésica local consiste de lidocaína 2% e bupivacaína 0,5% com 15 a 20 UI/ml de hialuronidase para melhora da difusão do anestésico e eficácia do bloqueio.
Após o bloqueio, uma leve pressão deve ser aplicada ao globo ocular para melhorar a difusão local dos agentes anestésicos e reduzir a proptose causada pelo aumento do volume na profundidade da órbita.
RESULTADOS
A anestesia peribulbar demonstrou excelente eficácia, comprovando ser uma técnica anestesiológica extremamente efetiva para blefaroplastias inferiores, resultando em perfeita anestesia em todos os casos tratados e conferindo ao cirurgião o conforto desejado para a realização adequada do procedimento cirúrgico.
Nenhum de nossos pacientes apresentou queixa de dor ou desconforto durante ou após o procedimento cirúrgico. Quemose imediata, após a anestesia peribulbar inferior foi observada em 17 (2,2%) casos com involução espontânea, sem comprometimento do resultado final. O tempo de involução da quemose variou de poucas horas a 7 dias. Hematoma orbital foi observado em 3 (0,4%) casos, sem levar a proptose ou complicações clínicas, mas criando dificuldade na localização anatômica per-operatória das bolsas de gordura, devido a infiltração hemorrágica local.
Diplopia ou distorções leves de imagem podem ocorrer após a anestesia peribulbar inferior, durando algumas horas. Não consideramos a diplopia como uma complicação do procedimento anestésico, mas sim um sintoma transitório.
DISCUSSÃO
A técnica anestesiológica do bloqueio peribulbar inferior foi introduzida, em 1986, por Davis e Mandel1. Este tipo de bloqueio é frequentemente empregado em procedimentos oftalmológicos1-4 e foi utilizado com sucesso no reparo de fraturas do assoalho orbital5.
Propusemos uma adaptação da técnica de Weiss e Deichman6, com uma única injeção intra-orbital de 3 ml de uma solução anestésica local no ponto situado na unção dos dois terços mediais com o terço lateral do rebordo orbital inferior, com o paciente olhando à frente. A agulha é introduzida logo acima do periósteo do rebordo orbital inferior, penetrando a cavidade orbital até 30 mm de profundidade, prevenindo, desta forma, danos ao nervo óptico e ao cone muscular7 (Figuras 5 e 6). O segmento ínfero-lateral da órbita é o local mais seguro para a infiltração anestésica, por se tratar da região orbital com menos estruturas vasculares e nervosas (Figura 7). A injeção de 3 ml do anestésico nessa área confere perfeito bloqueio nervoso infra-orbital previamente à entrada do nervo no canal ósseo infra-orbital5,8.
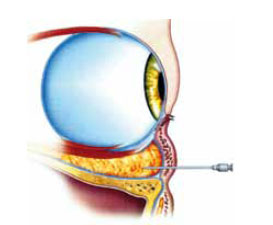
Figura 5 - Vista lateral: introdução da agulha no ponto A, logo acima do periósteo do assoalho orbital.
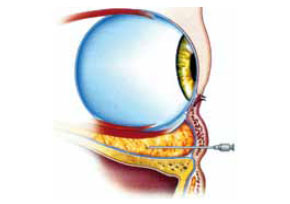
Figura 6 - Vista lateral: agulha posicionada a 31 mm do ponto de entrada na pele, logo após ultrapassar o equador ocular, para prevenção de traumas ao nervo óptico e ao cone muscular.
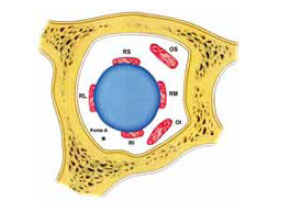
Figura 7 - Vista frontal: localização do ponto A e inserções da musculatura extrínseca extra-ocular a serem evitadas durante a introdução da agulha.
Este volume de solução anestésica confere perfeita anestesia às bolsas palpebrais retroseptais e à pele palpebral inferior, sem interferir com a função dos músculos reto superior e levantador palpebral. Além disso, estudos científicos9-11 demonstraram que a anestesia peribulbar inferior diminui a possibilidade de ocorrência de reflexo óculo-cardíaco, promovido pela tração das bolsas palpebrais e manipulação da musculatura extra-ocular durante as blefaroplastias, levando à bradicardia reflexa.
Nós recomendamos, por questões de segurança, que no momento da infiltração anestésica a paciente sustente a posição primária do olhar. Esta alteração foi baseada nos estudos de Unsöld et al.12, que usaram estudos tomográficos em cadáveres durante a introdução da agulha na órbita, demonstrando que no posicionamento do globo ocular descrito por Atkinson13, com o paciente olhando para cima, o nervo óptico, a artéria oftálmica e seus ramos, a veia orbital superior e o seguimento posterior do globo ocular são deslocados ínfero-lateralmente, aproximando perigosamente estas estruturas do trajeto da agulha. Além disso, como nesse posicionamento o nervo óptico torna-se estirado, pode-se tornar mais vulnerável a lesões pela agulha devido a sua menor motilidade12.
Esta técnica de bloqueio peribulbar inferior diminui os riscos de complicações descritos na literatura, tais como hematoma retrobulbar14, perfuração ocular15-18, depressão respiratória19,20 e lesão do nervo óptico21.
Depressão respiratória e apnéia são complicações raras. Existem controvérsias com relação ao exato mecanismo fisiológico da parada cardíaca relacionada ao bloqueio peribulbar. A explicação mais aceita envolve injeção subaracnóidea devido à perfuração da bainha do nervo óptico e consequente anestesia do tronco cerebral.
A apnéia é transitória, com início entre 2 e 10 minutos após a injeção, durando desde poucos minutos a muitas horas, sendo essencial intubação orotraqueal e assistência ventilatória19,20.
A anestesia peribulbar inferior para blefaroplastias oferece resultados surpreendentes. Os procedimentos cirúrgicos são realizados livres de dor, deixando os pacientes completamente confortáveis, permitindo uma realização mais simples da cirurgia.
Esta técnica deve ser realizada apenas por anestesiologistas ou cirurgiões altamente capacitados, com perfeito domínio da complexa anatomia orbital.
REFERÊNCIAS
1. Davis DB 2nd, Mandel MR. Posterior peribulbar anesthesia: an alternative to retrobulbar anesthesia. J Cataract Refract Surg. 1986;12(2):182-4.
2. Sanders RJ, Nelson LB, Deutsch JA. Peribulbar anesthesia for strabismus surgery. Am J Ophthalmol. 1990;109(6):705-8.
3. Wang HS. Peribulbar anesthesia for ophthalmic procedures. J Cataract Refract Surg. 1988;14(4):441-3.
4. Szmyd SM, Nelson LB, Calhoun JH, Harley RD. Retrobulbar anesthesia in strabismus surgery. II. Use of a short-acting anesthetic agent. Arch Ophthalmol. 1985;103(6):809-10.
5. Kezirian GM, Hill FD, Hill FJ. Peribulbar anesthesia for the repair of orbital floor fractures. Ophthalmic Surg. 1991;22(10):601-5.
6. Weiss JL, Deichman CB. A comparison of retrobulbar and periocular anesthesia for cataract surgery. Arch Ophthalmol. 1989;107(1):96-8.
7. Katsev DA, Drews RC, Rose BT. An anatomic study of retrobulbar needle path length. Ophthalmology. 1989;96(8):1221-4.
8. Lemke BN. Anatomy of the ocular adnexa and orbit. In: Smith BC, Della Rocca RC, Lisman RD, eds. Ophthalmic plastic and reconstructive surgery. St. Louis: CV Mosby;1987. p.57-8.
9. Alexander JP. Reflex disturbances of cardiac rhythm during ophthalmic surgery. Br J Ophthalmol. 1975;59(9):518-24.
10. Kirsch RE, Samet P, Kugel V, Axelrod S. Electrocardiographic changes during ocular surgery and their prevention by retrobulbar injection. AMA Arch Ophthalmol. 1957;58(3):348-56.
11. Bosomworth PP, Ziegler CH, Jacoby J. The oculo-cardiac reflex in eye muscle surgery. Anesthesiology. 1958;19(1):7-10.
12. Unsöld R, Stanley JA, DeGroot J. The CT-topography of retrobulbar anesthesia. Anatomic-clinical correlation of complications and suggestion of a modified technique. Albrecht Von Graefes Arch Klin Exp Ophthalmol. 1981;217(2):125-36.
13. Atkinson WS. The development of ophthalmic anesthesia. Am J Ophthalmol. 1961;51:1-14.
14. Davis PL, O'Connor JP. Peribulbar block for cataract surgery: a prospective double-blind study of two local anesthetics. Can J Ophthalmol. 1989;24(4):155-8.
15. Joseph JP, McHugh JD, Franks WA, Chignell AH. Perforation of the globe: a complication of peribulbar anaesthesia. Br J Ophthalmol. 1991;75(8):504-5.
16. Kimble JA, Morris RE, Whiterspoon CD, Feist RM. Globe perforation from peribulbar injection. Arch Ophthalmol. 1987;105(6):749.
17. Mount AM, Seward HC. Scleral perforations during peribulbar anaesthesia. Eye. 1993;7( Pt 6 ):766-7.
18. Hay A, Flynn HW Jr, Hoffman JI, Rivera AH. Needle penetration of the globe during retrobulbar and peribulbar injections. Ophthalmology. 1991;98(7):1017-24.
19. Freitas ACH, Espirandelli LC. Parada respiratória após bloqueio peri-bulbar. Relato de caso. Rev Bras Anestesiol. 1997;47(2):134-7.
20. Wittpenn JR, Rapoza P, Sternberg P Jr, Kuwashima L, Saklad J, Patz A. Respiratory arrest following retrobulbar anesthesia. Ophthalmology. 1986;93(7):867-70.
21. Nicoll JM, Acharya PA, Ahlen K, Baguneid S, Edge KR. Central nervous system complications after 6000 retrobulbar blocks. Anesth Analg. 1987;66(12):1298-302.
I. Membro Titular da SBCP; Professor Assistente do Instituto Ivo Pitanguy; Chefe do Departamento de Cirurgia Órbito-Palpebral da 38ª Enfermaria, Serviço Prof. Ivo Pitanguy, Santa Casa da Misericórdia do Rio de Janeiro; Chefe do Departamento de Cirurgia Órbito-Palpebral da 1ª Enfermaria, Serviço de Oftalmologia, Santa Casa da Misericórdia do Rio de Janeiro; ISAPS Full Member.
II. Membro Titular da Sociedade Brasileira de Anestesiologia; Membro do Serviço de Anestesiologia da Clínica Pró-Oftalmo - Rio de Janeiro.
III. Membro Titular da SBCP; Instrutor de ensino da 38a Enfermaria da Santa Casa de Misericórdia do Rio de Janeiro - Instituto Ivo Pitanguy, Cirurgião do Departamento de Cirurgia Órbito-Palpebral da 1ª Enfermaria, Serviço de Oftalmologia, Santa Casa da Misericórdia do Rio de Janeiro.
Trabalho realizado na 38ª Enfermaria da Santa Casa de Misericórdia do Rio de Janeiro - Instituto Ivo Pitanguy, 1ª Enfermaria da Santa Casa da Misericórdia do Rio de Janeiro, Serviço de Oftalmologia - Departamento de Cirurgia Órbito-Palpebral, Clínica Pró-Oftalmo, Rio de Janeiro, RJ.
Este artigo foi submetido pelo SGP (Sistema de Gestão de Publicações) da RBCP.
Artigo recebido: 15/1/2009
Artigo aceito: 28/5/2009


 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter