

Original Article - Year 2026 - Volume 41Issue 1
Impacto dos transtornos de personalidade nas cirurgias plásticas pós-bariátricas: Desafios e considerações psicológicas
Impact of Personality Disorders on Postbariatric Plastic Surgeries: Challenges and Psychological Considerations
RESUMO
Introdução A obesidade, classificada pela Organização Mundial da Saúde (OMS) como doença crônica não transmissível (DCNT), afeta 63% dos adultos brasileiros. Após cirurgia bariátrica, os pacientes frequentemente buscam cirurgia plástica reparadora; contudo, muitos mantêm expectativas irreais, o que favorece a insatisfação. A avaliação psicológica é fundamental para manejar expectativas e prevenir o agravamento ou o surgimento de transtornos psíquicos.
Objetivo Identificar e manejar expectativas reais e imaginárias de pacientes pósbariátricos em cirurgia plástica reparadora, avaliando possíveis transtornos e preparo psicológico, com apoio multidisciplinar.
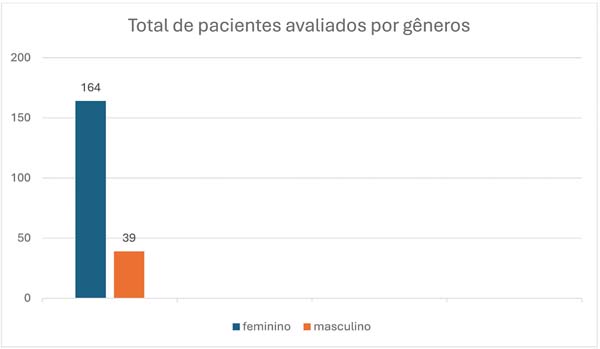
Materiais e Métodos Realizamos um estudo com 203 pacientes (164 mulheres e 39 homens) submetidos a cirurgia plástica reparadora no Hospital Ruben Berta, em São Paulo. Todos passaram por avaliações psicológicas pré e pós-operatória, aplicação do instrumento Revised Neuroticism, Extraversion, and Openness Five-Factor Inventory (NEO FFI-R) e questionário específico. Foi obtido consentimento esclarecido.
Resultados Dos 203 pacientes, 162 apresentaram transtornos psíquicos: entre as mulheres (n=136), foram observados transtorno dismórfico corporal (n=49), sintomas somáticos (n=23), bulimia (n=17), ortorexia (n=13), transtorno de humor (n=13), anorexia (n=10), vigorexia (n=6) e transtorno relacionado ao álcool (n=5); e entre os homens (n=28), vigorexia (n=12), transtorno relacionado ao álcool (n=6), transtorno dismórfico corporal (n=3), transtorno de humor (n=3), ortorexia (n=2) e sintomas somáticos (n=2).
Discussão Embora a maioria dos pacientes tenha feito avaliação psicológica antes da cirurgia bariátrica, a falta de acompanhamento favoreceu a persistência ou o agravamento de transtornos, o que compromete a eficácia cirurgia da reparadora e gera possíveis conflitos médico-paciente. O acompanhamento contínuo ajuda na readequação da imagem corporal e na prevenção de recaídas.
Conclusão A integração de psicologia e equipe multidisciplinar desde a decisão pela cirurgia bariátrica até o pós-operatório é essencial para maximizar os resultados e a satisfação.
Palavras-chave: cirurgia bariátrica; cirurgia plástica; equipe de assistência ao paciente; obesidade; transtorno da personalidade compulsiva
ABSTRACT
Introduction The World Health Organization (WHO) classifies obesity as a chronic noncommunicable disease. This condition affects 63% of Brazilian adults. Although patients often seek reconstructive plastic surgery after bariatric surgery, many have unrealistic expectations, leading to dissatisfaction. A psychological evaluation is essential to manage expectations and prevent the worsening or onset of psychological disorders.
Objective To identify and manage real and imaginary expectations of postbariatric patients undergoing reconstructive plastic surgery by assessing potential disorders and psychological preparedness under multidisciplinary support.
Materials and Methods: The study included 203 patients (164 women and 39 men) who underwent reconstructive plastic surgery at Hospital Ruben Berta, in São Paulo, Brazil. All subjects underwent pre- and postoperative psychological evaluations, including the application of the Revised Neuroticism, Extraversion, and Openness Five-Factor Inventory (NEO-FFI-R) and a specific questionnaire. The patients signed an informed consent form.
Results Of the 203 patients, 162 presented psychological disorders: among women (n=136), these conditions included body dysmorphic disorder (n=49), somatic symptoms (n=23), bulimia (n=17), orthorexia (n=13), mood disorder (n=13), anorexia (n=10), muscle dysmorphia (n=6), and alcohol-related disorder (n=5); among men (n=28), they included muscle dysmorphia (n=12), alcohol-related disorder (n=6), body dysmorphic disorder (n=3), mood disorder (n=3), orthorexia (n=2), and somatic symptoms (n=2).
Discussion Although most patients underwent a psychological evaluation before the bariatric surgery, the lack of follow-up favored the persistence or worsening of the disorders, compromising the effectiveness of the reconstructive surgery and generating potential doctor-patient conflicts. Continuous follow-up contributes to body-image readjustment and relapse prevention.
Conclusion The integration of psychology and a multidisciplinary team from the decision to undergo bariatric surgery through the postoperative period is essential to maximize outcomes and patient satisfaction.
Keywords: bariatric surgery; compulsive personality disorder; obesity; patient care team; plastic surgery procedures
Introdução
“A Organização Mundial de Saúde (OMS) classifica a obesidade como uma ‘Doença Crônica Não Transmissível’ (DCNT) de alta complexidade e é considerada um desafio do século XXI, com repercussão global. Segundo o Atlas da Situação Alimentar e Nutricional no Brasil, publicado pelo Ministério da Saúde em 2020, uma pesquisa envolvendo 12.776.938 adultos revelou que 63% deles apresentam excesso de peso. A obesidade tem condição multifatorial, apresenta um risco significativo devido às suas comorbidades e aos impactos psicossociais que se agravam com o aumento do peso”.1 A busca por uma nova imagem corporal muitas vezes leva pacientes pós-bariátricos à cirurgia plástica reparadora. Contudo, grande parte desses pacientes não tem total compreensão de o que pode ser realizado e dos resultados possíveis. Mesmo após consulta e orientação médica, um grande percentual de pacientes sublima um corpo imaginário e, consequentemente, pode ocorrer insatisfação com o resultado final.
Em Mal-estar da civilização”, Freud define sublimação como o mecanismo de defesa que leva energia de algo que é potencialmente prejudicial e o transforma em algo útil, modificando tanto o objeto quanto o objetivo.2 Essa modificação inconsciente ameniza e protege o sujeito de sofrimentos psíquicos, como angústia, frustrações e conflitos mentais.
“A avaliação e a preparação pré-cirúrgica são essenciais para o processo do paciente pós-bariátrico, principalmente quando considerados os aspectos psíquicos e sociais que perpassam desde a tomada de decisão até todo seu processo de recuperação e adaptação à nova vida. Nesse momento, são feitas avaliações, orientações, esclarecimentos das expectativas reais do tratamento e entrevistas de aprofundamento acerca da relação do sujeito com a comida, sua história de vida e sua relação com o próprio corpo [...]. O manejo das expectativas e idealizações da bariátrica por meio do auto-conhecimento e da consciência da complexidade do processo é de capital importância para uma adaptação saudável.”3
Os transtornos existentes no período da obesidade, sem o acompanhamento psicológico adequado, podem retornar ou desencadear novos quadros após a cirurgia bariátrica ou a remodelação corporal.
A ocorrência de novos transtornos de personalidade, ou o agravamento de quadros preexistentes, pode acarretar o reganho de peso, de parte dele, ou até de mais peso do que antes da cirurgia bariátrica.
No artigo “O Transtorno Dismórfico Corporal e a influência da mídia na procura por cirurgia plástica: a importância da avaliação adequada”, o Dr. Gustavo Costa Goulart é citado, ao destacar que a percepção do corpo como próprio parece natural e intuitiva; contudo, na realidade, não é bem assim: “Ao longo da vida, a visão do corpo será marcada não só por imagens como também por definições (significantes) e sensações próprias. Então, temos um corpo que é apreendido pelo seu aspecto imaginário (parecer), pelo seu aspecto simbólico (ser) e pelo seu aspecto real (experiência corporal não imaginada ou simbolizada pelo sujeito e que emerge abruptamente)”.4
Quando o paciente procura a cirurgia plástica reparadora após a cirurgia bariátrica, pode acontecer de ele estar se sentindo vulnerável, com baixa autoestima e, muitas vezes, sentindo um enorme vazio existencial. Devido a isso, acaba se excluindo da sociedade, ou procurando se inserir, camuflando seus sentimentos de fracasso, utilizando o humor ou até mesmo demonstrando vitimismo para que as pessoas à sua volta o notem.
É papel do psicólogo identificar e tratar as alterações psicológicas que podem prejudicar o processo, orientar o paciente desde a cirurgia bariátrica até as cirurgias plásticas reparadoras, e prepará-lo para as profundas mudanças corporais, sociais e sexuais que poderão ocorrer em sua vida.
Objetivo
O objetivo deste estudo é identificar e manejar as expectativas (reais e imaginárias) de pacientes pós-bariátricos em procedimentos de cirurgia plástica reparadora, com o apoio de uma equipe multidisciplinar. O estudo visa avaliar e identificar possíveis transtornos, riscos e o nível de preparo psicológico desses pacientes para tais tratamentos cirúrgicos.
Materiais e Métodos
O estudo foi composto por 203 pacientes pós-bariátricos, de ambos os gêneros (164 mulheres e 39 homens), que fizeram cirurgia plástica reparadora com 4 equipes diferentes de cirurgiões plásticos no Hospital Ruben Berta, em São Paulo. (►Fig. 1)
Todos os participantes concordaram em fazer consultas não remuneradas e testes no pré e no pós-operatório das cirurgias plásticas reparadoras, com a mesma psicóloga, além de teste de personalidade, como o Revised Neuroticism, Extraversion, and Openness Five-Factor Inventory (NEO FFI-R), assim como o questionário de abordagem psicológica pré-operatória na cirurgia plástica pós-bariátrica. Todos os pacientes assinaram um termo de conhecimento e consentimento para o tratamento psicológico, assegurando os critérios e exigências éticas necessárias à pesquisa.
Aplicação do inventário de personalidade
Todos os pacientes que fizeram a consulta inicial com cirurgião plástico e psicóloga receberam por e-mail o NEO FFI-R, que é uma ferramenta amplamente utilizada para avaliar traços de personalidade com base no modelo dos Cinco Grandes Fatores (Big Five). Esse modelo aborda cinco dimensões principais: neuroticismo, extroversão, abertura à experiência, amabilidade e conscienciosidade. O NEO-FFI-R é uma versão revisada e reduzida do Revised NEO Personality Inventory (NEO PI-R), que consiste em 60 itens que medem essas 5 dimensões de maneira objetiva. Utilizado em contextos clínicos e organizacionais, o inventário permite uma avaliação precisa dos traços de personalidade, e é útil tanto na pesquisa quanto na prática psicológica.5
Os pacientes foram convidados a preencher o inventário de personalidade e os questionários com base em como se percebem e em como pensam que normalmente se comportam em qualquer situação.
Resultados
Os resultados do NEO-FFI-R e dos questionários aplicados foram analisados em busca de consistências nas características de cada indivíduo, partindo do pressuposto de que os atributos humanos são características estáveis e consistentes que, juntas, compõem a personalidade da pessoa.5
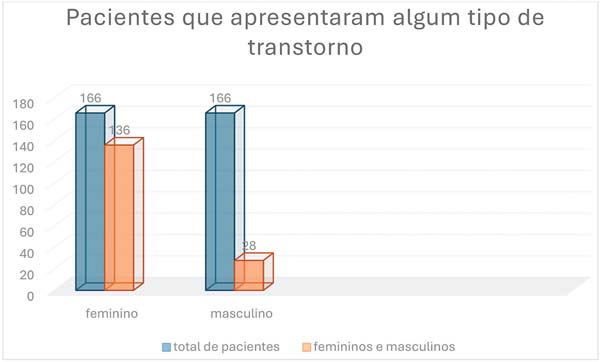
Dos 203 pacientes acompanhados, 162 (136 mulheres e 28 homens) apresentaram algum tipo de transtorno psíquico. Nenhum dos transtornos identificados envolveu a suspensão da cirurgia plástica pós-bariátrica. (►Fig. 2).
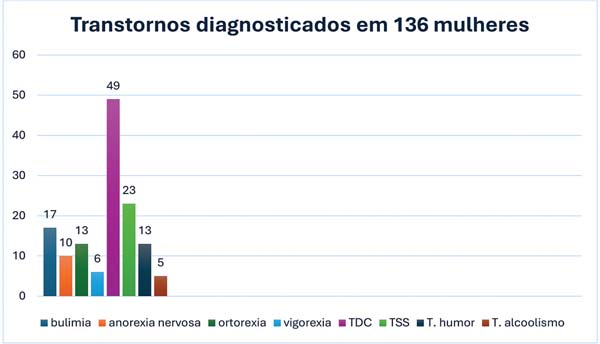
Entre as 136 mulheres com algum tipo de alteração, foram identificados: transtorno dismórfico corporal (49 pacientes), transtorno de sintomas somáticos (23 pacientes), bulimia nervosa (17 pacientes), ortorexia (13 pacientes), transtorno de humor (13 pacientes), anorexia nervosa (10 pacientes), vigorexia (6 pacientes), e transtorno relacionado ao álcool (5 pacientes) (►Fig. 3).
Com relação aos 28 pacientes do gênero masculino com algum tipo de transtorno psíquico, foram identificados: vigorexia (12 pacientes), transtorno relacionado ao álcool (6 pacientes), transtorno dismórfico corporal (3 pacientes), transtorno de humor (3 pacientes), ortorexia (2 pacientes) e transtorno de sintomas somáticos (2 pacientes). Não foram identificados bulimia nervosa e anorexia nervosa nos pacientes de gênero masculino (►Fig. 4).
Discussão
Neste estudo, avaliamos as motivações e expectativas pré e pós-operatórias dos pacientes, seu estado psicológico, bem como se havia alguma perturbação psicológica que contra-indicasse a cirurgia plástica reparadora após a cirurgia bariátrica. Nossa análise abrangeu transtornos de personalidade, de ansiedade, transtorno obsessivo-compulsivo (TOC), de sintomas somáticos e, em especial, os alimentares, que acreditamos ser os mais comuns em pacientes pós-bariátricos.
Constatou-se que, apesar de a maioria dos pacientes ter passado por uma avaliação psicológica pré-operatória para a cirurgia bariátrica, o acompanhamento não teve continuidade. Essa descontinuidade leva muitos pacientes a procurarem a cirurgia plástica reparadora com os mesmos distúrbios preexistentes, ou até mesmo com um agravamento do quadro psicopatológico. Tal cenário compromete a eficácia do procedimento e pode ser um fator determinante para o desgaste na relação médico-paciente, com a possível ocorrência de processos judiciais.
Nossos resultados indicam que o acompanhamento psicológico contínuo é crucial para pacientes pós-bariátricos, o que não foi observado na maioria dos casos aqui analisados. Esse apoio é essencial para auxiliar na readequação da imagem corporal, na construção de uma nova identidade após a perda de peso e no manejo das mudanças significativas que ocorrerão na vida do paciente, independentemente da presença de distúrbios psicológicos preexistentes. Essa necessidade reforça a importância de uma equipe multidisciplinar humanizada, com acompanhamento psicológico ao longo de todo o processo cirúrgico, do pré-operatório à remodelação corporal.
O bem-estar do paciente pode ser significativamente potencializado por meio de uma interação contínua e colaborativa entre o psicólogo e o paciente. Essa relação permite uma abordagem mais ampla e eficaz, que abrange não apenas os resultados cirúrgicos, como também os aspectos físicos, psíquicos e emocionais. O acompanhamento psicológico durante todo o processo pré e pós-cirúrgico oferece apoio para lidar com as ansiedades e expectativas do paciente, o que favorece uma recuperação mais saudável e equilibrada. Ao envolver o psicólogo nessa trajetória, promove-se uma intervenção integrada, que potencializa os benefícios físicos da cirurgia e contribui para a estabilidade emocional e a saúde mental do paciente. Como resultado, há um impacto positivo na satisfação tanto do paciente quanto da equipe cirúrgica, o que cria um ambiente de cooperação entre os diferentes profissionais de saúde envolvidos no tratamento.
Detalhamento dos transtornos identificados
Alguns dos transtornos psíquicos que os pacientes apresentaram estão no espectro do TOC, tais como o transtorno dismórfico corporal e o transtorno dismórfico muscular (vigorexia).
Segundo o Manual Diagnóstico e Estatístico de Transtornos Mentais, 5ª Edição, Texto Revisado (DSM-5-TR),6 o TOC é caracterizado pela presença de obsessões e/ou compulsões. As obsessões são pensamentos, impulsos ou imagens recorrentes e persistentes que são experimentados como intrusivos e indesejados, ao passo que as compulsões são comportamentos repetitivos ou atos mentais que um indivíduo se sente impelido a realizar em resposta a uma obsessão ou de acordo com regras que devem ser aplicadas rigidamente. Nos parágrafos seguintes, detalharemos os transtornos psíquicos observados entre os pacientes aqui analisados, com seus respectivos códigos da Classificação Internacional de Doenças, Décima Revisão (CID-10; International Classification of Diseases, Tenth Revision, ICD-10)7.
Transtorno dismórfico corporal (F45.22)
Indivíduos com transtorno dismórfico corporal (anteriormente conhecido como dismorfofobia) manifestam uma preocupação excessiva com um ou mais defeitos percebidos na aparência física, os quais são considerados feios, pouco atraentes, anormais ou deformados. No entanto, essas falhas não são observáveis por outras pessoas, ou parecem leves. A distorção da imagem corporal é central para o transtorno, o que faz com que o paciente perceba a si mesmo de uma forma que não corresponde à realidade.
Transtorno dismórfico muscular (vigorexia; F45.2/F42)
É uma condição psicológica caracterizada pela obsessão em não ter músculos suficientemente desenvolvidos, mesmo quando o indivíduo já tem uma musculatura normal ou bem definida. Esse transtorno está relacionado à distorção da imagem corporal, semelhante a outros distúrbios, como a anorexia, mas está centrado no ganho de massa muscular.
Os pacientes com vigorexia apresentam comportamentos como: obsessão por exercícios; preocupação excessiva com a dieta para ganho de massa muscular; distorção da imagem corporal; e uso de substâncias como anabolizantes para acelerar o ganho de massa muscular, o que acarreta sérios riscos (cardíacos, hepáticos e hormonais) à saúde.
Transtornos alimentares e da alimentação
Os transtornos alimentares são caracterizados por uma perturbação persistente na alimentação ou no comportamento alimentar. Essa disfunção resulta em consumo ou absorção alterados de alimentos, o que compromete significativamente a saúde física e o funcionamento psicossocial do indivíduo.
Bulimia nervosa (F50.2)
O transtorno é caracterizado por episódios recorrentes de compulsão alimentar, nos quais o indivíduo consome grandes quantidades de alimento, acompanhados por uma sensação de perda de controle. Sentindo-se culpado, o paciente utiliza comportamentos compensatórios inadequados para evitar o ganho de peso, como vômitos autoinduzidos. Indivíduos com bulimia nervosa geralmente têm vergonha de seus problemas alimentares e tentam esconder seus sintomas. Dessa forma, a compulsão alimentar ocorre frequentemente em segredo, e o episódio continua até que o indivíduo se sinta desconfortavelmente cheio ou com dor.
Anorexia nervosa (F50.0)
A anorexia nervosa é caracterizada por um medo intenso de ganhar peso ou engordar, mesmo quando o indivíduo já está abaixo do peso ideal. Essa preocupação não é aliviada pela perda de peso; na verdade, ela pode aumentar à medida que o peso diminui. Além da restrição alimentar, alguns pacientes com anorexia nervosa também podem apresentar níveis excessivos de atividade física, o que agrava a perda de peso. Aumentos na atividade física geralmente precedem o início do distúrbio e, ao longo dele, o aumento da atividade acelera a perda de peso. Durante o tratamento, a atividade excessiva pode ser difícil de controlar, o que prejudica a recuperação do peso.
Ortorexia nervosa (ainda não reconhecida formalmente na CID-10 como transtorno psíquico)
A ortorexia é caracterizada por uma obsessão patológica por uma alimentação considerada “saudável” e “pura”. Essa rigidez leva à restrição alimentar e pode resultar em deficiências nutricionais e perda de peso. Embora não seja oficialmente reconhecida como um transtorno alimentar específico pelo DSM-5 nem pela CID-10, é amplamente discutida em contextos clínicos. A ortorexia pode acarretar sérias consequências, como desnutrição, perda excessiva de peso e prejuízos à vida social e emocional.
Algumas características incluem: foco excessivo na qualidade dos alimentos, com avaliação rigorosa de ingredientes e processos de fabricação; restrição de grupos alimentares; sentimentos de superioridade moral; e isolamento social, pois a pessoa evita comer fora de casa por não confiar nos padrões dos alimentos oferecidos.
Transtorno de sintomas somáticos (F45.1)
É caracterizadopela presença de um ou mais sintomas físicos que causam angústia ou prejuízo significativo na vida diária do indivíduo, mesmo sem uma explicação médica adequada. A resposta emocional ou psicológica ao incômodo físico é desproporcional, e o paciente tende a se preocupar excessivamente com esses sintomas, o que agrava a sua qualidade de vida.
Transtornos do humor (F30-F39)
Essa categoria de condições psicológicas envolve alterações significativas e persistentes no humor, que afetam a forma como uma pessoa se sente, pensa e age. As manifestações podem variar de episódios de depressão profunda a períodos de euforia intensa, como no caso do transtorno bipolar.
As principais características incluem: alterações persistentes no humor (tristeza extrema, euforia exagerada ou irritabilidade); mudanças nos padrões de sono e apetite; perda de interesse em atividades diárias; baixa energia e fadiga; pensamentos de inutilidade, culpa ou suicídio (em casos de depressão); e impulsividade, sentimentos grandiosos ou comportamento de risco (em casos de mania/hipomania).
Transtornos relacionados ao álcool (F10.220)
O transtorno de uso moderado ou grave de álcool é definido por um padrão problemático de consumo que resulta em prejuízos significativos. Um dos principais aspectos é o consumo excessivo, em que o indivíduo ingere grandes quantidades de álcool de forma recorrente, frequentemente superando os limites considerados seguros. Além disso, há um controle prejudicado, que se manifesta na dificuldade de reduzir ou parar o consumo, mesmo após tentativas de fazê-lo. A tolerância ao álcool também pode aumentar, o que leva a pessoa a necessitar de quantidades maiores para obter os mesmos efeitos. Os sintomas de abstinência são outra característica marcante, sendo comuns tremores, sudorese, ansiedade e irritabilidade quando o indivíduo reduz ou interrompe o uso. O consumo de álcool também traz consequências negativas, pois impacta questões de saúde, relações interpessoais, desempenho no trabalho ou na escola, e pode envolver o indivíduo em atividades perigosas. Adicionalmente, o uso ocorre frequentemente em situações de risco para a saúde ou segurança, como ao dirigir sob influência do álcool. Por fim, a persistência do uso é evidente, uma vez que o indivíduo continua a consumir álcool mesmo após reconhecer problemas físicos ou psicológicos relacionados ao seu consumo.
Conclusão
A adoção de um acompanhamento multidisciplinar desde o momento inicial da decisão pela cirurgia bariátrica até o período pós-operatório da cirurgia bariátrica e das cirurgias plásticas reparadoras é fundamental para o sucesso do tratamento. A inclusão de consultas psicológicas regulares nesse processo se mostra essencial para auxiliar o paciente na adaptação às mudanças físicas e emocionais decorrentes das cirurgias, o que promove uma melhoria na qualidade de vida e uma integração mais eficaz entre as equipes clínicas e cirúrgicas.
Essa abordagem holística maximiza os resultados terapêuticos e cirúrgicos e proporciona um impacto positivo no bem-estar global do paciente, o que beneficia todos os profissionais envolvidos e assegura um tratamento mais completo e humanizado, bem como a satisfação dos pacientes com os resultados.
Referências
1. Martins AC, Nicodemo D, Suzuki VY, Sales SS, Albuquerque LM. Avaliação psicológica em cirurgia plástica pós-bariátrica: uma revisão de escopo. Rev Bras Cir Plást 2024;39(03):e0948. Doi: 10.5935/2177-1235.2024RBCP0948-PT
2. Dias FC. O conceito de dessublimação repressiva em Herbert Marcuse. [tese (Mestrado em Filosofia)]. Porto Alegre: Instituto de Filosofia e Ciências Humanas, Universidade Federal do Rio Grande do Sul; 2023
3. Almeida IM, Nespoli NS. Para além da bariátrica: revisão de literatura sobre as possíveis consequências psíquicas da cirurgia. Rev Psicol Saúde 2021;13(04):139-152. Doi: 10.20435/pssa.v13i4.1328
4. Kataoka A, Lage RR, Mendes CCS, Soares NG. O Transtorno Dismórfico Corporal e a influência da mídia na procura por cirurgia plástica: a importância da avaliação adequada. Rev Bras Cir Plást 2023;38(01):e0645. Doi: 10.5935/2177-1235.2023RBCP0645-PT
5. Plataforma Vetor. Ferramentas de avaliação psicológica [Internet]. São Paulo: Vetor Editora; c2024 [citado em 2024 set 7]. Disponível em: https://www.vetoreditora.com.br
6. American Psychiatric Association. Manual Diagnóstico e Estatístico de Transtornos Mentais: DSM-5-TR. 5ª ed., texto revisado. Porto Alegre: Artmed; 2023
7. World Health Organization (WHO). ICD-10: International Statistical Classification of Diseases and Related Health Problems: Tenth Revision. 2nd ed. Genebra: World Health Organization; 2004. Disponível em: https://iris.who.int/handle/10665/42980
1. Departamento de Cirurgia Plástica, Hospital Ruben Berta, - São Paulo, SP, Brasil
2. Departamento de Psicologia, Hospital Ruben Berta, São Paulo, SP Brasil
3. Departamento de Cirurgia Plástica, Hospital da Baleia, Belo Horizonte, MG, Brasil
Address for correspondence Alexandre Kataoka, Avenida Antártico, 381, Cj. 108, Jardim do Mar, São Bernardo do Campo, SP, 09726-150, Brasil (e-mail: drkataoka@hotmail.com drkataoka@hotmail.com).
Artigo submetido: 08/09/2024.
Artigo aceito: 26/08/2025.
Editor-chefe: Dov Charles Goldenberg.
Conflito de Interesses
Os autores não têm conflito de interesses a declarar.








 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter