

Original Article - Year 2024 - Volume 39 -
Reduzindo complicações em lipoaspiração
Reducing complications in liposuction
RESUMO
Introdução: A lipoaspiração é o procedimento estético cirúrgico mais realizado, tendo como principal complicação a perda sanguínea decorrente do ato, podendo levar a situações de risco de vida.
Método: O presente estudo avaliou o uso do equipamento autoLog® da Medtronic na recuperação de hemácias do infranadante do lipoaspirado em 10 pacientes.
Resultados: Os resultados demonstraram uma significativa redução na queda do hematócrito e hemoglobina no pós-operatório das pacientes, quando comparados com a literatura existente.
Conclusão: O uso de tal equipamento vem a somar na prevenção de complicações, bem como permitir que pacientes com restrições à realização de lipoaspirações, como portadores de anemias crônicas, possam ser habilitados.
Palavras-chave: Hemorragia; Lipectomia; Complicações pós-operatórias; Tecido adiposo; Complicações intraoperatórias.
ABSTRACT
Introduction: Liposuction is the most commonly performed cosmetic surgical procedure, with
the main complication being blood loss resulting from the procedure, which
can lead to life-threatening situations.
Method: This study evaluated the use of Medtronic's autoLog® equipment in the
recovery of red blood cells from the infranatant liposuction in 10
patients.
Results: The results demonstrated a significant reduction in the drop in hematocrit
and hemoglobin levels in the postoperative period of patients when compared
with the existing literature.
Conclusion: The use of such equipment contributes to the prevention of complications, as
well as allowing patients with restrictions on undergoing liposuction, such
as those with chronic anemia, to be eligible for liposuction.
Keywords: Hemorrhage; Lipectomy; Postoperative complications; Adipose tissue; Intraoperative complications
INTRODUÇÃO
A lipoaspiração está entre os procedimentos estéticos mais realizados na cirurgia plástica e está sendo cada vez mais combinada a outros procedimentos, tornando-se cirurgias mais longas e por conseguinte com maior possibilidade de complicações1,2.
Apresentada por Illouz, no início dos anos 1980, a técnica de lipoaspiração vem passando por uma grande transformação decorrente da associação de equipamentos vibratórios (Power assisted Lipoaspiration - PAL), de liberação e colheita da gordura (laser OneStep) e de retração cutâneas laser (OneStep), Argoplasma, plasma de hélio (RENUVION) e radiofrequência (Bodytite) para chegar ao seu atual momento3.
No Brasil, segundo dados da International Society of Aesthetic Plastic Surgery (ISAPS)4, este é o procedimento cirúrgico estético mais realizado, totalizando 231.604 (15,5%) dentre os procedimentos em 2019, no período pré-pandêmico.
No que concerne às complicações, a incidência após a lipoaspiração varia de 0% a 10%5. Em relação à mortalidade, um estudo de 25 anos de experiência com 26.259 pacientes6 observou uma taxa de 0,01%. Em consonância, a ISAPS publicou uma pesquisa na qual foi relatada uma mortalidade de 19,1 para cada 100.000 lipoaspirações4.
A lipoaspiração como procedimento único ou coadjuvante a outros procedimentos cosméticos estimulou sua evolução técnica da simples aspiração de gordura para uma modelagem corporal mais elaborada7. Maiores áreas e volumes aspirados provocam um maior trauma cirúrgico, por conseguinte demandando melhorias nos processos de segurança envolvidos. Essa discussão no ambiente da lipoaspiração, como um dos procedimentos mais realizados, está na vanguarda dos debates8,9.
Dentre estas atitudes, a avaliação prévia criteriosa dos pacientes é apontada como um dos pilares do sucesso do procedimento, contraindicando a lipoaspiração em pacientes com doença cardiovascular e pulmonar grave, distúrbios de coagulação graves, incluindo trombofilias, além de pacientes com diabetes e tabagismo10,11. Pacientes portadores de anemia crônica quase sempre são desestimulados a submeterem-se à lipoaspiração devido à depleção sanguínea.
As principais complicações são a perda sanguínea direta (no ato cirúrgico) e indiretamente (perda para o terceiro espaço). Estudo prospectivo de 30 pacientes pós-cirúrgicos de lipoaspiração, dirigido por Campos12, observou queda de hemoglobina (Hb) entre 2 e 6g/dl, sendo a média de 3,01g/dl, correspondendo a 22,16% do hematócrito pré-operatório, em que 15 pacientes se queixaram de sintomas como tontura, dispneia, taquicardia e hipotensão ortostática. Vendramin et al.13 observaram em 16 pacientes a Hb ao final da cirurgia e na alta hospitalar, com valores de 10,4g/ dl e 8,92g/dl, respectivamente. A redução percentual da Hb entre o início e o final da cirurgia foi em média de 19,7%. Abdelaal & Aboelatta14 afirmam em seu trabalho que a perda sanguínea chega a 100-200ml por litro aspirado de acordo com seu levantamento.
A técnica tumescente, equipamentos vibratórios como o Vaser/Safer e o uso do ácido tranexâmico são algumas medidas implementadas buscando uma diminuição da perda sanguínea. Porém, não há em nossa especialidade esforços direcionados à recuperação deste sangue perdido.
Este trabalho avaliou a utilização de sistema de recuperação de hemácias (autoLog® - Medtronic) em pacientes submetidos a lipoaspirações, equipamento este de uso difundido em outras especialidades médicas como cirurgia torácica e ortopédica, porém sem literatura abordando os riscos e benefícios dessa terapia em cirurgia plástica, buscando traçar uma linha segura para sua utilização, bem como melhora da segurança dos pacientes submetidos a cirurgia plástica.
OBJETIVO
Este trabalho objetiva avaliar a utilização de sistema de recuperação de hemácias (autoLog® - Medtronic) em pacientes submetidos a lipoaspirações, buscando um protocolo para seu uso e avaliar o hematócrito (Ht) e hemoglobina (Hb) de pacientes submetidos a cirurgia no pré-operatório e no momento da alta, bem como discutir seus riscos e benefícios.
MÉTODO
Local do estudo
O estudo foi realizado em Recife-PE pelo serviço de cirurgia plástica do Hospital Agamenon Magalhães (HAM). A pesquisa seguiu todos os trâmites legais determinados pela Resolução 466/2012 e suas complementares do Conselho Nacional de Saúde, com aprovação em Comitê de Ética CAAE: 77318823.2.0000.5197.
Procedimentos técnicos
Dez pacientes consecutivos foram submetidos a lipoaspiração associada ou não com abdominoplastia e procedida a recuperação de hemácias. Foram coletadas informações pré-operatórias (altura, peso, índice de massa corporal, hemograma pré-operatório), transoperatórias (volume total aspirado, volume processado pelo equipamento recuperador, Ht e Hb pós-lipoaspiração).
A técnica cirúrgica foi lipoaspiração tumescente com paciente submetido a anestesia por bloqueio espinhal (peridural e sedação) com infiltração das áreas a serem aspiradas com solução de soro fisiológico a 0,9% com adrenalina 1:500.000UI na proporção de 1:1. Uso de cânulas de 3,5mm, 4mm e 4,5mm com equipamento de sucção a vácuo de 60mmHg e fluxo de 120L/min.
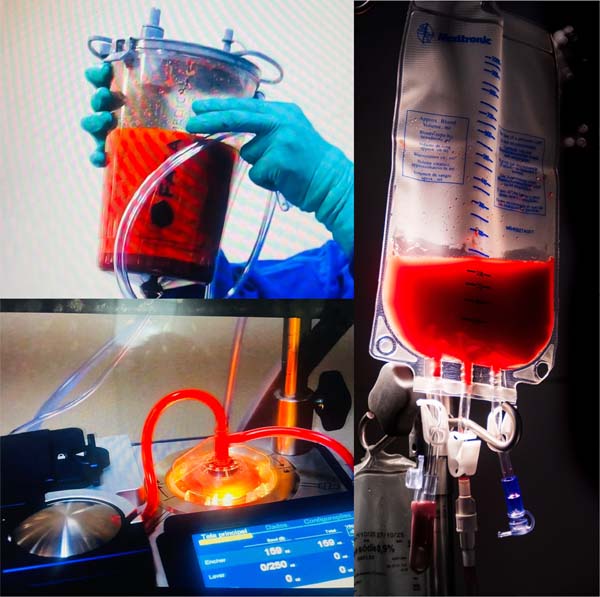
O volume total aspirado foi decantado por 15 minutos em coletor específico (FAGA de 2800ml), quando então foi drenada a fase infranadante contendo os elementos figurados e processado pelo equipamento autoLog® (Medtronic). O volume recuperado foi então reinfundido no paciente segundo técnica de hemotransfusão (Figura 1).
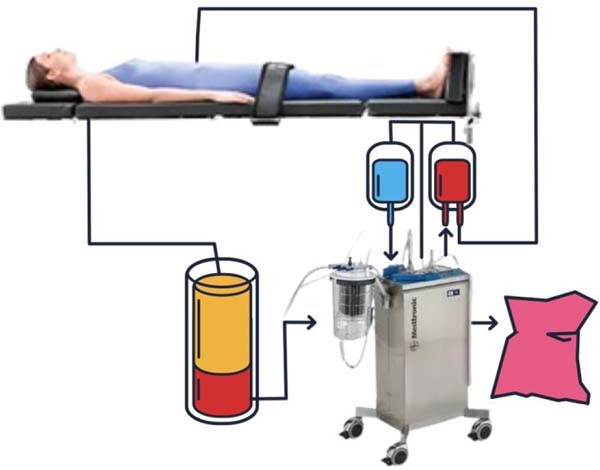
No pós-operatório de 24 horas, novo hemograma foi realizado para controle em todos os pacientes. As hematimetrias foram realizadas em equipamento YUMIZEN H1500 (Horiba Labs).
As informações coletadas foram planilhadas e analisadas com os softwares SPSS 29.0 (Statistical Package for the Social Sciences) para Windows e o Excel 365. Todos os testes foram aplicados com 95% de confiança; as variáveis numéricas estão representadas pelas medidas de tendência central e medidas de dispersão.
A ANOVA com medidas repetidas: utilizada para comparar os momentos como fatores de comparação, seguido do teste de esfericidade de Mauchly. Foi utilizado o post hoc de Sidak para identificação pontual das diferenças dos efeitos.
Critérios de inclusão e exclusão
Os pacientes foram mulheres sem doenças crônicas com queixas de lipodistrofia em regiões diversas do corpo. Critérios de exclusão foram: diabetes mellitus, problemas cardíacos, doenças vasculares, história de cirurgia prévia na mesma área, terapia com anticoagulante ou droga antiplaquetária e reposição com hemoderivados nos últimos 90 dias. Termo de Consentimento Livre e Esclarecido com os potenciais benefícios e riscos foi apresentado a todas as pacientes e colhidos os seus consentimentos.
RESULTADOS
As pacientes operadas tinham em média 44,6 anos (44,60±7,79) com índice de massa corporal médio de 28,45 (28,45±2,32), sendo realizada uma lipoaspiração com volume médio de 2020ml (2020,00±922,16). As pacientes tinham hematócrito pré-operatório médio de 40,73% (40,73±1,89) e hemoglobina de 13,66g/dl (13,66±0,61), sendo no transoperatório após a realização de lipoaspiração de 11,81 g/dl (11,81±0,76), representando uma redução média de 13,54% (Tabela 1).
| Variáveis | Média ± DP | Mediana (P25; P75) | Mínimo - Máximo |
|---|---|---|---|
| Idade | 44,60±7,79 | 47,00 (38,75; 50,00) | 30,00 - 56,00 |
| Altura | 1,61±0,07 | 1,61 (1,55; 1,69) | 1,49 -1,70 |
| Peso | 73,80±9,80 | 73,50 (66,00; 81,25) | 59,00 - 89,00 |
| IMC | 28,45±2,32 | 28,53 (27,98; 30,39) | 22,76 - 30,80 |
| Volumes | |||
| Aspirado Recuperado Reinfundido |
2020,00± 922,16 449,00±239,66 198,50±136,60 |
1630,00 (1415,00; 3017,50) 383,50 (291,00; 563,25) 134,00 (128,50; 251,00) |
1100,00 - 3700,00 170,00 - 996,00 124,00 - 560,00 |
| Pré-Operatório | |||
| Ht | 40,73±1,89 | 40,45 (39,28; 42,63) | 37,50 - 43,50 |
| Hb | 13,66±0,61 | 13,60 (13,18; 14,20) | 12,60 -14,50 |
| Transoperatório | |||
| Ht | 35,06±1,87 | 34,45 (33,53; 36,55) | 33,20 - 38,30 |
| Hb | 11,81±0,76 | 11,84 (11,25; 12,13) | 10,80 - 13,30 |
| Pós-Operatório - 24hrs | |||
| Ht | 33,62±3,39 | 33,40 (30,65; 35,98) | 28,10 - 39,20 |
| Hb | 11,29±1,15 | 11,40 (10,28; 12,25) | 9,30 - 12,90 |
Ht: Hematócrito; Hb: Hemoglobina; IMC: Índice de massa corporal.
Foram processados e reinfundidos em média 198,5ml (198,50±136,60) de hemácias recuperadas. Os resultados de Ht/Hb no pós-operatório de 24 horas foram de 33,62% (33,62±3,39) e 11,29g/dl (11,29±1,15), uma redução de 4,4% frente ao coletado durante a cirurgia, representando a queda causada pela perda para o terceiro espaço contraposta à reposição realizada através da reinfusão do sangue processado pelo autoLog®.
A Tabela 2 apresenta os coeficientes de correlação de Spearman entre o índice de massa corporal (IMC), o peso e diferentes volumes em várias fases do processo cirúrgico. Não houve correlação estatística entre os volumes aspirados, recuperados e reinfundidos com o IMC/peso. No transoperatório, tanto o IMC quanto o peso mostraram correlações estatisticamente significativas e negativas com o hematócrito (Ht), enquanto na hemoglobina (Hb) só houve correlação significativa (p≤0,05) com o IMC. Esses resultados ressaltam a importância do controle do IMC e do peso durante o preparo cirúrgico, pois quanto maior o IMC/peso, maior a perda sanguínea pela lipoaspiração com relevância clínica no manejo perioperatório.
| Variáveis | Coeficiente de Correlação de Spearman | |
|---|---|---|
| IMC | Peso | |
| Volumes | ||
| Aspirado | 0,116 | 0,079 |
| Recuperado | 0,115 | 0,298 |
| Reinfundido | 0,097 | 0,457 |
| Pré-Operatório | ||
| Ht | -0,042 | -0,067 |
| Hb | -0,250 | -0,229 |
| Transoperatório | ||
| Ht | -0,867* | -0,638* |
| Hb | -0,848* | -0,599 |
| Pós-Operatório - 24hrs | ||
| Ht | -0,158 | -0,323 |
| Hb | -0,188 | -0,261 |
(*) Correlação estatisticamente significativa (p-valor ≤ 0,05); Ht: Hematócrito; Hb: Hemoglobina; IMC: Índice de massa corporal.
DISCUSSÃO
Historicamente, Highmore em 1874 já tentou reinfundir o sangue perdido por pacientes obstétricas, passando por múltiplas tentativas até que, após a Segunda Grande Guerra, o advento dos bancos de sangue desestimulou a busca pela recuperação do sangue do próprio paciente. Somente após a década de 1990, com o aumento da ocorrência de doenças transmissíveis pela hemotransfusão entre pessoas, novo impulso foi dado, quer seja na preservação, na auto-hemotransfusão e na recuperação de hemácias transoperatórias, notadamente em cirurgias com grandes perdas sanguíneas associadas, destacando-se os procedimentos cardíacos, ortopédicos e neurológicos, obstétricos e cirurgias gerais15,16. As contraindicações formais para a recuperação de hemácias são infecção e doença neoplásica, que já são excludentes no preparo das pacientes de cirurgia plástica estética como um todo.
No ambiente da cirurgia plástica, temos assistido no passado recente (últimos 5 anos) uma explosão nos equipamentos e refinamentos técnicos envolvidos na lipoaspiração. As lipoaspirações de definição, os enxertos gordurosos, bem como o uso de tecnologias de retração cutânea, vibrolipo e de ultrassom aumentaram consideravelmente a duração cirúrgica, bem como a amplitude do procedimento, por conseguinte, com maior perda sanguínea e potencial instabilidade nos pacientes17.
O desenvolvimento de equipamentos de recuperação de hemácias, com capacidade de separá-las dos contaminantes (leucócitos, heparina, gordura, debris cirúrgicos) com segurança, bem como a equiparação de seus custos com a hemotransfusão heteróloga trouxe um novo horizonte em sua aplicação na lipoaspiração ao permitir recuperar o infranadante que era puramente desprezado18.
Quando comparamos os números obtidos, a queda de 13,54% do hematócrito decorrente do procedimento cirúrgico em nosso estudo foi consideravelmente menor que os 22,16% de Campos et al.12 e os 19,7% de Vendramin et al.13. Observamos que o volume reinfundido na paciente foi 9,82% do volume aspirado, o que comparando com os achados de Abdelaal & Aboelatta14 representa uma reposição substancial do sangue que se perde numa lipoaspiração (Figura 2).
Clinicamente, não foram observadas reações transfusionais ou instabilidades no momento da reinfusão, fato este que é feito no próprio ambiente cirúrgico, sob a supervisão do anestesista, sem demandar tempo ou atenção do cirurgião. As pacientes referem ausência de tonturas, fadiga e aumento da disposição, culminando com um retorno mais precoce às suas atividades habituais.
A associação com tecnologias e/ou medicações como o ácido tranexâmico não foi avaliada no presente estudo, mas por atuar no mecanismo de recuperar o sangue “já perdido”, deveremos ter uma associação positiva no sentido de evitar grandes perdas sanguíneas e hipovolemia.
CONCLUSÃO
Em adição a outros métodos de preservação sanguíneo no manejo operatório, a recuperação de hemácias em cirurgia plástica contribui em segurança e custo x benefício frente à necessidade de hemotransfusões. As evidências sugerem uma menor perda sanguínea, aumentando a segurança e a amplitude das cirurgias, bem como permitindo a grupos até então privados ou restringidos de realizar tais cirurgias (pacientes pós-bariátricos ou com anemias crônicas, por exemplo) a serem operados.
REFERENCES
1. Xia Y, Zhao J, Cao DS. Safety of Lipoabdominoplasty Versus Abdominoplasty: A Systematic Review and Meta-analysis. Aesthet Plast Surg. 2019;43(1):167-74.
2. Chia CT, Neinstein RM, Theodorou SJ. Evidence-Based Medicine: Liposuction. Plast Reconstr Surg. 2017;139(1):267e-74e.
3. Illouz YG. Liposuction - the evolution of the classical technique. PMFA J. 2014;1(4):1-6.
4. International Society of Aesthetic Plastic Surgery (ISAPS). The International Survey On Aesthetic/Cosmetic Procedures Performed In 2019 [Internet]. [acesso 2021 maio 15]. Disponível em: https://isaps.org/media/pubgf4jc/global-survey-full-report-2019-english.pdf
5. Kim YH, Cha SM, Naidu S, Hwang WJ. Analysis of postoperative complications for superficial liposuction: a review of 2398 cases. Plast Reconstr Surg. 2011;127(2):863-71.
6. Triana L, Triana C, Barbato C, Zambrano M. Liposuction: 25 years of experience in 26,259 patients using different devices. Aesthet Surg J. 2009;29(6):509-12.
7. Matarasso A, Levine SM. Evidence-based medicine: liposuction. Plast Reconstr Surg. 2013;132(6):1697-705.
8. Halk AB, Habbema L, Genders RE, Hanke CW. Safety Studies in the Field of Liposuction: A Systematic Review. Dermatol Surg. 2019;45(2):171-82.
9. Ahmad J, Eaves FF 3rd, Rohrich RJ, Kenkel JM. The American Society for Aesthetic Plastic Surgery (ASAPS) survey: current trends in liposuction. Aesthet Surg J. 2011;31(2):214-24.
10. Lehnhardt M, Homann HH, Druecke D, Steinstraesser L, Steinau HU. No problem with liposuction? Chirurg. 2003;74(9):808-14.
11. Hughes CE 3rd. Reduction of lipoplasty risks and mortality: an ASAPS survey. Aesthet Surg J. 2001;21(2):120-7.
12. Campos R, Soley NAR, Campos BVBL. Patient safety: changes in hemoglobin and serum iron after liposuction and/or abdominoplasty. Rev Bras Cir Plást. 2018;33(4):511-7.
13. Vendramin SF, Ferreira DR, Carrera MG. Clinical and laboratory recovery of patients undergoing body liposuction associated with lipoabdominoplasty. Rev Bras Cir Plást. 2019;34(4):468-76.
14. Abdelaal MM, Aboelatta YA. Comparison of Blood Loss in Laser Lipolysis vs Traditional Liposuction. Aesthet Surg J. 2014;34(6):907-12. DOI: 10.1177/1090820X1453690
15. Waters JH. Indications and contraindications of cell salvage. Transfusion. 2004;44(12 Suppl):40S-4S. DOI: 10.1111/j.0041-1132.2004.04176.x
16. Frank SM, Sikorski RA, Konig G, Tsilimigras DI, Hartmann J, Popovsky MA, et al. Clinical Utility of Autologous Salvaged Blood: a Review. J Gastrointest Surg. 2020;24(2):464-72. DOI: 10.1007/s11605-019-04374-y
17. Kandulu H. Evaluation of Blood Loss in Third-Generation Internal Ultrasound- Assisted Liposuction. Aesthetic Plast Surg. 2024;48(2):152-6. DOI: 10.1007/s00266-023-03633-3
18. Lloyd TD, Geneen LJ, Bernhardt K, McClune W, Fernquest SJ, Brown T, et al. Cell salvage for minimizing perioperative allogeneic blood transfusion in adults undergoing elective surgery. Cochrane Database Syst Rev. 2023;9(9):CD001888. DOI: 10.1002/14651858
1. Hospital Agamenon Magalhães, Recife, PE,
Brasil
Luiz Felipe Duarte Fernandes Vieira Av. Boa Viagem 296/1004, Pina, Recife, PE, Brasil., CEP: 51011-000, E-mail: luizfelipedfv@gmail.com
Article received: April 14, 2024.
Article accepted: July 26, 2024.
Conflitos de interesse: não há.






 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter