

Original Article - Year 2024 - Volume 39 -
Modelo sintético e de baixo custo para o treinamento e simulação de reconstrução de complexo areolopapilar (CAP)
Low-cost synthetic model for training and simulation of nipple-areola complex (NAC) reconstruction
RESUMO
Introdução: A reconstrução do complexo areolopapilar (CAP) é indicada quando há amputação deste membro nas mastectomias, para garantir mais naturalidade à mama reconstruída. Seu primeiro relato foi feito por Berson, em 1946, mas, atualmente, existem mais de 60 técnicas diferentes, todas descritas nas últimas 8 décadas.
Método: Para a construção dos modelos, foi necessário 1 manequim de busto feminino, lâmina de espuma, malha, tesoura, cola de isopor e material para costura e, ao ser finalizado, pôde ser realizada a marcação do retalho com pincel de agulha fina e treino das diversas técnicas descritas na literatura. O modelo foi apresentado ao cirurgião plástico orientador da Liga de Cirurgia Plástica da Universidade de Fortaleza, sendo aprovado e recomendado para simulação de baixo custo.
Resultados: O interesse dos acadêmicos em aula teórica sobre as técnicas de reconstrução de CAP despertou o interesse na produção de um modelo sintético de treinamento e, devido à facilidade e manejo prático e completa simulação, optou-se pelo uso de material sintético, que possibilita o treinamento da técnica de C-V Flap.
Conclusão: O modelo sintético de reconstrução do complexo areolopapilar consegue proporcionar a simulação das etapas do procedimento cirúrgico real com precisão, além de proporcionar ganhos como a boa acessibilidade e o baixo custo de produção.
Palavras-chave: Educação médica; Capacitação profissional; Mamilos; Retalhos cirúrgicos; Modelos anatômicos.
ABSTRACT
Introduction: Reconstruction of the nipple-areola complex (NAC) is indicated when this
member is amputated in mastectomies to ensure a more natural appearance to
the reconstructed breast. It was first reported by Berson in 1946, but there
are currently more than 60 different techniques, all described in the last 8
decades.
Method: To construct the models, a female bust mannequin, foam sheet, mesh, scissors,
Styrofoam glue, and sewing material were required. Once completed, the flap
could be marked with a fine-needle brush, and the various techniques
described in the literature could be practiced. The model was presented to
the plastic surgeon supervising the Plastic Surgery League of the University
of Fortaleza and was approved and recommended for low-cost simulation.
Results: The interest of students in a theoretical class on NAC reconstruction
techniques sparked interest in producing a synthetic training model, and due
to its ease of practical handling and complete simulation, it was decided to
use synthetic material, which allows training in the CV Flap technique.
Conclusion: The synthetic model for the reconstruction of the nipple-areola complex can
accurately simulate the steps of the real surgical procedure, in addition to
providing benefits such as good accessibility and low production cost.
Keywords: Education; medical; Professional training; Nipples; Surgical flaps; Models; anatomic
INTRODUÇÃO
A reconstrução do complexo areolopapilar (CAP) é um passo essencial durante a reconstrução da mama. Ocorre, geralmente, entre três a quatro meses após o procedimento que repõe o volume e contorno da mama1. Essa cirurgia é indicada nos casos em que há amputação desse complexo durante mastectomias com o objetivo de garantir maior naturalidade à mama reconstruída.
Seu primeiro relato foi feito em 1946, por Berson, e para a realização desse procedimento eram usados três retalhos triangulares de pele. Logo em seguida, houve a publicação de Adams, em 1949, a qual também abordava novas técnicas sobre a reconstrução do CAP1. Em 2005, ocorreu uma atualização sobre a reconstrução do CAP pela publicação de Farhadi et al., que apontavam quatro princípios básicos para obter sucesso nessa cirurgia, eram eles:
1 - O tempo para reconstrução de mama que seria de aproximadamente entre 3 a 4 meses após a reconstrução mamária2;
2 - Em uma reconstrução unilateral, o mamilo colateral deveria servir como modelo, adaptando, apenas, a posição e as assimetrias da mama residual;
3 - Em uma reconstrução bilateral a localização é baseada de acordo com os marcos anatômicos relativos e preferenciais de cada paciente;
4 - A perda da projeção mamilar, devido à contração da estrutura no período cicatricial, deve ser prevista, podendo haver uma correção que exceda de 25 a 50% o resultado almejado com retalhos locais2.
Na literatura, entre os meses de fevereiro e de agosto de 2020, são descritos cerca de 92 artigos que descreveram novas técnicas de CAP3. Há mais de 60 contagens de técnicas diferentes que foram descritas nas últimas 8 décadas.
Desde então, surgiram inúmeras técnicas com objetivo de melhorar a simetria contralateral em posição, tamanho, formato, textura e pigmentação. Hoje, a reconstrução do CAP é um procedimento bastante aprimorado com técnicas como star flap, skate flap, retalho em flecha, S-flap, C-V flap, retalho cilíndrico, double opposing flap, entre outras3.
Ademais, faz-se necessário citar as contraindicações e as complicações desse procedimento, como a realização da CAP antes da conclusão da reconstrução da mama, principalmente quando a forma e o volume final ainda foram definidos. A principal complicação é a perda da projeção do mamilo por meio dos retalhos locais, já que está próximo ou em cicatrizes anteriores e o suprimento sanguíneo pode ficar danificado, sendo prevista de 45% a 75% da projeção, tornando uma complicação imprevisível. Além disso, a aparência e a assimetria são riscos existentes que devem ser sempre discutidos no pré-operatório4.
Dessa forma, fez-se necessária a criação de modelos sintéticos, para o aprimoramento da técnica, como o “modelo de treinamento em zona IV do retalho TRAM”, divulgado na Revista Brasileira de Cirurgia Plástica, o qual foi testado com os residentes entre os anos de 2006 a 2009 e mostrou que as habilidades adquiridas durante o treinamento com o modelo foram transferidas para as salas de operação4.
Com esse mesmo intuito, o modelo sintético de baixo custo para o treinamento e simulação de CAP foi criado, a fim de reduzir as curvas de aprendizagem das técnicas, tornando mais simples para os profissionais nas situações de sala de operação. Esse modelo aborda técnicas como CV Flap, Star Flap, Skate Flap, entre outras, além de ser facilmente reutilizado, o que gera uma curva exponencial de crescimento, posto que o treinamento nesse modelo se torna ilimitado4,5.
OBJETIVO
O presente artigo tem como objetivo apresentar um modelo sintético, inédito e prático para o treinamento das técnicas de reconstrução do complexo areolopapilar, desenvolvido para ser de fácil execução e baixo custo.
MÉTODO
Para a construção do modelo, foi necessário 1 manequim de busto feminino, lâmina de espuma de 1 e 2cm de espessura, tecido malha (96% poliéster, 4% elastano), tesoura, cola quente, cola de isopor e material para costura.
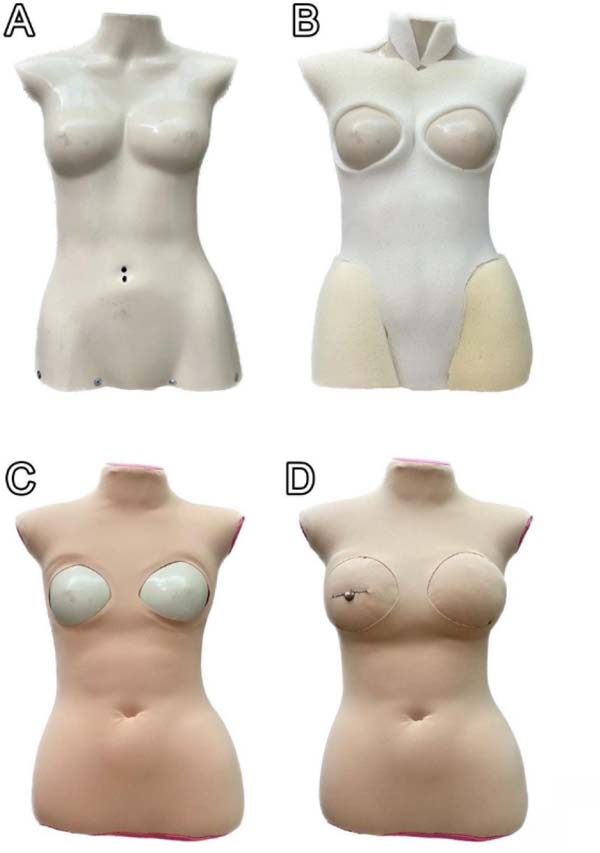
De início, a montagem consistiu em forrar o manequim usando as espumas de diferentes espessuras e cola quente e, em seguida, revesti-lo com o tecido malha para dar acabamento (Figuras 1A e 1B), deixando 2 aberturas circulares na região dos seios para posterior posicionamento das peças de recarga do modelo (Figuras 1C e 1D).
As peças de recarga foram feitas a partir da colagem de um pedaço circular da malha à lâmina de espuma de 2cm de espessura com o auxílio da cola de isopor (Figura 2A), de modo que se permitisse a simulação da pele e do subcutâneo.

Após a finalização, a marcação do retalho é feita na região areolopapilar com um pincel de ponta fina (Figura 2B), sendo possível treinar as diversas técnicas descritas na literatura.
O processo de criação do modelo foi realizado pela liga acadêmica de cirurgia plástica da Universidade de Fortaleza (UNIFOR), no início do semestre letivo de 2023, apresentando custo médio de R$ 175,50, com custo de recarga de aproximadamente R$ 83,07 por treino. O processo entre o desenvolvimento da ideia até a finalização do modelo levou em torno de 30 dias.
O modelo foi apresentado ao cirurgião plástico docente e orientador da Liga Acadêmica de Cirurgia Plástica da UNIFOR, sendo aprovado e recomendado para a simulação de baixo custo do referido procedimento. Além disso, vale ressaltar que o estudo não envolveu seres humanos ou animais, dessa forma, seguindo os princípios de Helsinque, não houve necessidade de permissão do Comitê de Ética em Pesquisa para a construção do modelo, o qual foi obtido por meio de materiais sintéticos e descartáveis.
RESULTADOS
Acadêmicos demonstraram interesse na realização do procedimento após aula teórica extracurricular sobre técnicas da reconstrução do complexo areolopapilar.
O experimento desenvolveu um modelo para simulação de uma determinada técnica da reconstrução de complexo areolopapilar, sem restrição de utilização quanto ao modelo sintético e ao material.
Com relação ao formato da aréola e aos materiais utilizados para semelhança à estrutura do tecido cutâneo e subcutâneo local, observou-se facilidade de manejo prático do modelo sintético e, consequentemente, completa simulação, devido à estrutura contemplada, possibilitando o treinamento da técnica de C-V Flap, a qual requer incisão, descolamento, mantendo o pedículo e sutura dos retalhos.
DISCUSSÃO
O conhecimento cirúrgico na graduação em medicina é uma problemática relevante, principalmente em relação à sua aplicação prática, devido à carência de métodos economicamente acessíveis que possam simular o referido processo, além do escasso tempo destinado na aprendizagem de tais procedimentos. Nesse contexto, a simulação no cenário prático oferece diversos benefícios para o aprendizado em níveis variados de conhecimento, proporcionando um melhor desempenho no ambiente cirúrgico em virtude das habilidades contempladas pelos modelos de treinamento.
É sabido que um currículo cirúrgico pressupõe treinamento repetitório de tais técnicas, com o fito de desenvolver as habilidades manuais finas necessárias, sobretudo em acadêmicos cujo contato com o centro cirúrgico é cerceado, como as competências exemplificadas nas etapas B a I na Figura 2. Assim, de modo complementar ao modelo tradicional de aprendizado baseado em longos estágios e dependente da relação mestre-aprendiz, o método alternativo apresentado no presente estudo propõe a construção de um simulador anatômico de mama que possibilita espelhar o cenário cirúrgico real, permitindo a execução reiterada da reconstrução do complexo areolopapilar, com aceitável nível de fidelidade6.
Segundo Santos et al.7, são variados os benefícios da experiência com a simulação para residentes ou estudantes da graduação. O baixo custo de produção e manutenção do modelo democratiza o acesso a esse tipo de treinamento para além dos modelos sintéticos de alto custo, expondo o aluno a situações semelhantes ao contexto real, reduzindo assim complicações iatrogênicas e estéticas para pacientes, além de questões éticas7.
Dentre as breves limitações do protótipo proposto, a inconveniência que porventura pode restringir seu uso de maneira ampla é a necessidade de certa expertise em costura para sua construção, embora a reutilização de um manequim poupe grande parte do tempo despendido na confecção, como é possível observar nas etapas de acabamento B e C da Figura 1.
Em comparação aos modelos de treinamento que utilizam cadáveres frescos e peças de animais, a criação de um modelo sintético substitui o impasse ético no esforço da busca por insumos que possuam máxima similaridade ao tecido humano, como o simulador de Jefferson et al.8, que equipara o uso da pele sintética à suína enquanto objetos de manuseio para treinamento.
A disposição dos materiais no modelo sintético proposto simula a estrutura do tecido cutâneo e subcutâneo, possibilitando a prática das técnicas descritas na literatura de maneira eficaz e proporcionando um fácil manuseio do retalho e da incisão com bisturi. Além disso, a utilização de materiais de fácil reposição difere positivamente dos modelos orgânicos propostos por estudiosos que utilizam, para treinamento de residentes de cirurgia plástica, retalhos provindos de animais postmortem, como pele de galinha, língua de boi, tecidos suínos desprezados, e até cultura simbiótica de leveduras, tornando a experiência limitada ao uso pela falta de disponibilidade do material9.
No que tange ao investimento financeiro relacionado à sua arquitetura, bem como à reinstalação das mamas sintéticas para novas suturas, aludida nas etapas C e D da Figura 1, os materiais selecionados permitem um reuso do simulador quase ilimitado por acadêmicos e por cirurgiões orientadores, devido ao baixo custo dos principais insumos, tais como: malha, cola de isopor e lâmina de esponja. Comparativamente, modelos anatômicos de grande relevância contemporânea, como os que lançam mão da impressão tridimensional (3D) pressupõem custos adicionais em tecnologia inacessíveis para grande parcela da população acadêmica. A aprovação por cirurgiões plásticos renomados do simulador inédito criado, com sucesso, demonstrou a qualidade deste modelo sintético de baixo custo, a despeito de sua simplicidade10.
CONCLUSÃO
O modelo sintético de reconstrução do complexo areolopapilar proposto tem um grande potencial de auxiliar no treinamento e aperfeiçoamento das técnicas cirúrgicas disponíveis do referido procedimento, visto que consegue proporcionar a simulação das etapas do procedimento cirúrgico real com precisão. Além disso, mostrou ser uma ferramenta que proporciona ganhos em relação à acessibilidade e ao baixo custo para fabricação.
REFERENCES
1. Lamartine JD, Cintra Junior R, Daher JC, Cammarota MC, Galdino J, Pedroso DB, et al. Reconstrução do complexo areolopapilar com double opposing flap. Rev Bras Cir Plást. 2013;28(2):233-40.
2. Balbinot P, Ono MCC, Groth AK, Silva ABmD. Reconstrução do complexo areolopapilar e da mama com colocação de implante no mesmo tempo cirúrgico. Rev Bras Cir Plást. 2013;28(3 Suppl.1):65.
3. Paolini G, Firmani G, Briganti F, Sorotos M, Santanelli di Pompeo F. Guiding Nipple-Areola Complex Reconstruction: Literature Review and Proposal of a New Decision-Making Algorithm. Aesthetic Plast Surg. 2021;45(3):933-45.
4. Gomes AAR, Pessoa BBGP, Pessoa SGP. Nipple-areola complex reconstruction: training bench model in zone IV TRAM flaps. Rev Bras Cir Plást. 2010;25(2):379-80.
5. Strassburger CP, Ramos RFMR. Nipple-areola complex reconstruction: What we have today? Rev Bras Mastologia. 2016;26(1):18-23.
6. Pacífico AACP, Correia AS, Borges BMC, Costa MB, Arrais MPFF, Carneiro SL, et al. Low-cost synthetic model for skin flap training. Rev Bras Cir Plást. 2020;35(3):304-8.
7. Santos NEB, Lima, EB, Sales MA, Vieira APSB, Melo RB, Sá CDL. A utilização de modelos de simulação para treinamento cirúrgico - revisão integrativa. Res Soc Dev. 2021;10(2):e21210212420.
8. Jefferson IS, Robinson SK, Surprenant D, Whittington A, Arshanapalli A, Tung-Hahn E, et al. Surgical training tools for dermatology trainees: porcine vs. synthetic skin for excision and repair. Arch Dermatol Res. 2021;313(9):793-7.
9. Dreven VA, Garner SJ, MacDermott ST, Yates MW, Costa SG, et al. Will SCOBY do? An alternative for teaching basic surgical skills of suturing and skin excision. J Surg Simul. 2018;5(99):99-104.
10. Garcia TR, Macedo RM, Vaz MHV, Borges GHI, Zendron IM, Arruda JT. Impressão 3D de peças anatômicas como ferramentas de educação e auxílio na prática clínica. Res Soc Dev. 2022;11(13):e248111335234.
1. Universidade de Fortaleza, Medicina, Fortaleza,
CE, Brasil
Pedro Lucena de Aquino Av. Washington Soares, 1321, Edson Queiroz, Fortaleza, CE, Brasil., CEP: 60911-905, E-mail: pedrolucena@edu.unifor.br
Article received: February 08, 2023.
Article accepted: July 26, 2024.
Conflitos de interesse: não há.




 Read in Portuguese
Read in Portuguese
 Read in English
Read in English
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter