

Supplement Symposium Miner of Intercurrences 12th SYMPOSIUM - 2018 - Year 2019 - Volume 34 - (Suppl.2)
Necrose extensa em face pós-ritidoplastia: relato de caso
RESUMO
Introdução: Necrose do retalho cutâneo representa uma importante complicação cirúrgica pós-ritidoplastia, de difícil tratamento e com possibilidade de graves deformidades.
Métodos: Por meio do relato de caso de ritidoplastia que evoluiu com grande necrose bilateral, objetiva-se discutir os diversos aspectos desta complicação pós-operatória.
Resultados: Homem de 62 anos, submetido a ritidoplastia, que apresentou grande hematoma expansivo bilateral tratado com drenagem cirúrgica. Evoluiu rapidamente com necrose bilateral pré-auricular do retalho cutâneo. Após tratamento conservador, houve completa retração e epitelização da ferida, seguido de correção cirúrgica das cicatrizes com ótimo resultado. Quando a necrose se instala rapidamente inviabilizando tentativas de melhora da perfusão local, as opções de tratamento tornam-se limitadas: desbridamentos que devem ser tardios e conservadores, cicatrização por segunda intenção e curativos diversos.
Conclusão: Mesmo em grandes necroses de face, é possível se obter ótimos resultados finais através de tratamento conservador e pouco intervencionista.
Palavras-chave: Face; Ritidoplastia; Hematoma; Necrose; Isquemia; Cirurgia plástica
INTRODUÇÃO
A preocupação com a velhice e com um possível rejuvenescimento existe desde tempo muito remoto. Não se sabe ao certo quando tiveram início os procedimentos cirúrgicos com finalidade exclusiva de rejuvenescimento facial – isso porque eram praticados sob sigilo e em regime ambulatorial, e os cirurgiões que as faziam eram considerados argentários e seus pacientes possuidores de vaidade excessiva1,2.
O tratamento cirúrgico para o envelhecimento facial é a ritidoplastia ou face lift. Suas principais complicações são hematoma, seroma, deiscências, infecções, lesões nervosas, necrose de pele, hipertrofias cicatriciais, injúrias parotídeas e deformidades em lóbulo de orelha1-7.
Dentre todas, a complicação mais frequente continua sendo o hematoma que, em algumas situações, pode comprometer a vascularização do retalho levando a necrose tecidual e exigir reabordagem cirúrgica3-12.
OBJETIVO
O artigo visa expor e discutir um caso clínico de ritidoplastia que evoluiu com grande hematoma bilateral seguido por rápida e extensa necrose de face, também bilateral.
MÉTODO
A partir da exposição de um caso clínico de ritidoplastia que intercorreu com hematoma facial bilateral com conseguinte necrose facial extensa, procurou-se discutir sobre maneiras de se prevenir e tratar tais complicações, além dos fatores associados, casuística pessoal e da literatura, diagnóstico e cuidados específicos no manejo pós-operatório.
RESULTADOS
Trata-se de paciente VPA de 62 anos, masculino, com queixas de envelhecimento facial (excesso de pele e flacidez em região palpebral, em terço médio e inferior da face). Portador de doença de Parkinson controlada, nunca foi submetido a nenhum tipo de tratamento estético na face, seja minimamente invasivo ou cirúrgico.
Foi submetido a lift cervicofacial seguindo os princípios do round-lift de Pitanguy. Foram realizadas incisões pré-pilosa temporal oblíqua, pré-auricular anterior ao trágus, retroauricular e mastoidea intrapilosa. Realizou-se dissecção e tração do SMAS pré-auricular com ressecção do excesso. Submetido também a blefaroplastia superior e lipoaspiração cruzada de região cervical e submentoniana.
A cirurgia foi realizada no período da manhã e ocorreu sem intercorrências.
Ao final da tarde, apresentou hematoma expansivo de face bilateral – de grande volume à esquerda e moderado à direita. Foi encaminhado ao Bloco Cirúrgico onde foram retiradas algumas suturas pré e retroauriculares, com drenagem do hematoma (cerca de 150 mL à esquerda). A área descolada foi então lavada com soro fisiológico gelado e realizada compressão local, seguido de enfaixamento e leve compressão com espuma.
Não houve recidiva do hematoma.
Entretanto, no dia seguinte, a face apresentava equimoses extensas que camuflaram área de isquemia que evoluiu para necrose.
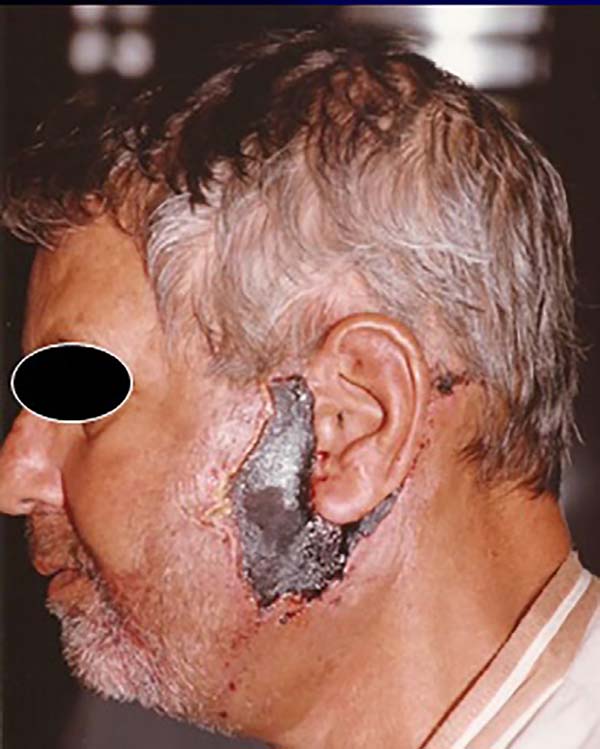
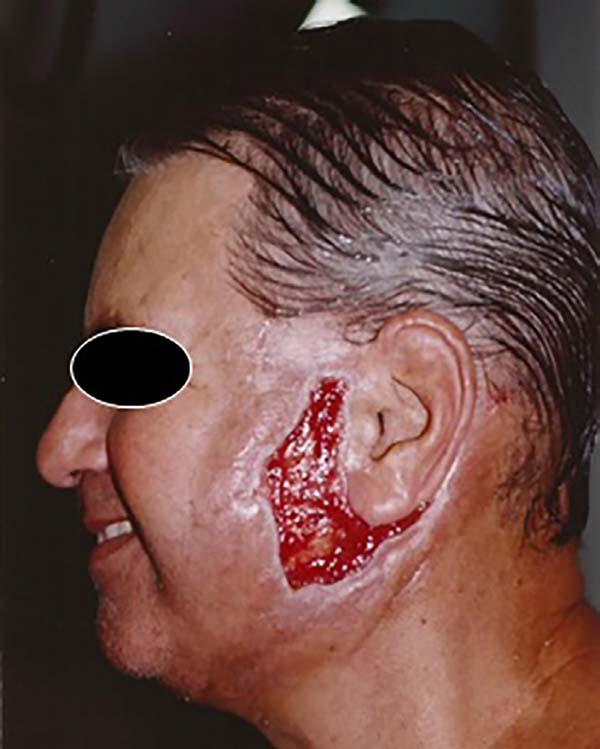
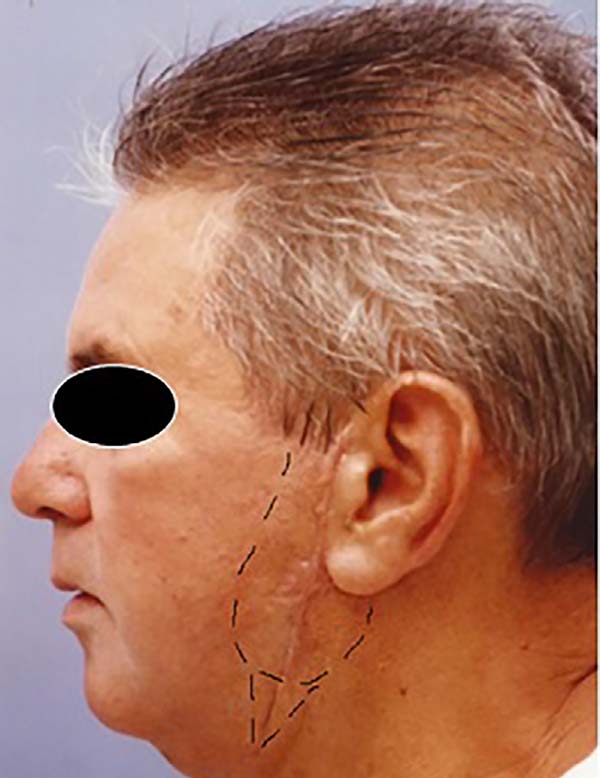
No retorno do 4º dia de pós-operatório, o que suspeitávamos ser equimose definiu-se como área de necrose já estabelecida. E, em cerca de 7 dias, a mesma já apresentava-se mumificada (Figuras 1 e 2).
Foi optado por tratamento conservador. Iniciado uso de Dersani® nas crostas mumificadas. Realizado desbridamento gradual, e que só se iniciou dias após a mumificação quando as bordas das crostas começaram a se soltar.
Sobre as áreas desbridadas, iniciou-se uso de colagenase. Após desbridamento completo das crostas mumificadas, foi iniciado alginato de cálcio intercalado com hidrocoloide em áreas que já apresentavam crescimento de tecido de granulação (Figura 3).
Por volta do 40º dia de pós-operatório, o tecido de granulação já era exuberante e já havia iniciado processo de contração da ferida; neste período manteve-se curativo com placa de hidrocoloide.
Importante ressaltar que, ao longo dos primeiros 40 dias de pós-operatório, o paciente foi atendido diariamente pelo cirurgião em sua residência ou no consultório (de maneira intercalada), e só quando o tecido de granulação se desenvolveu é que os curativos passaram a ser feitos com placas de hidrocoloide, e as visitas feitas duas vezes por semana.
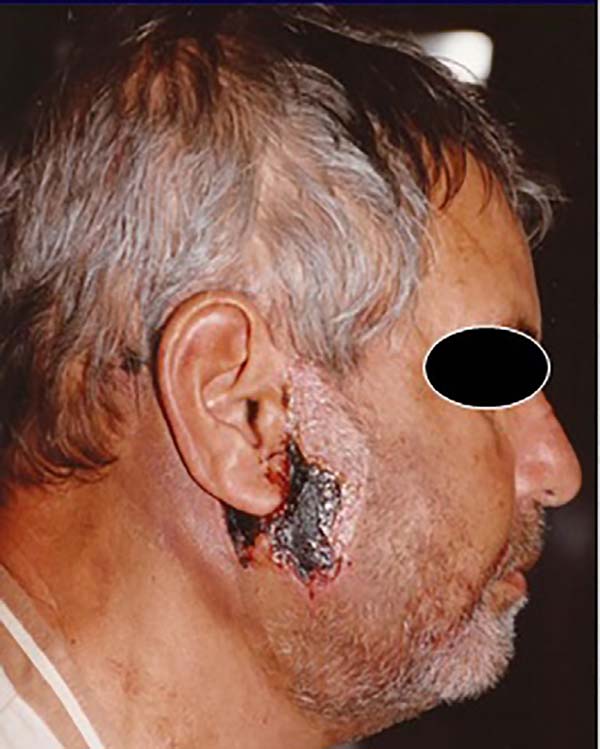
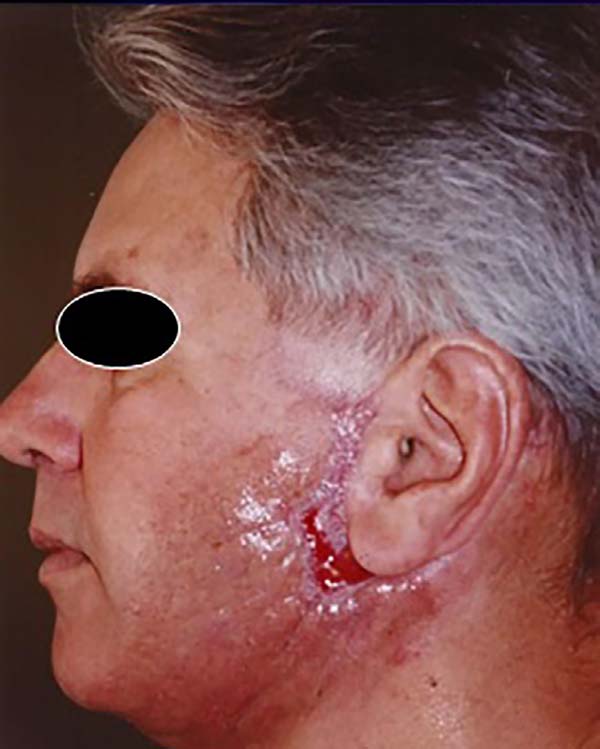
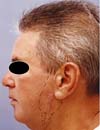
Passados 90 dias, a ferida já havia apresentado enorme contração e epitelização importante com cicatrização quase completa (Figura 4).
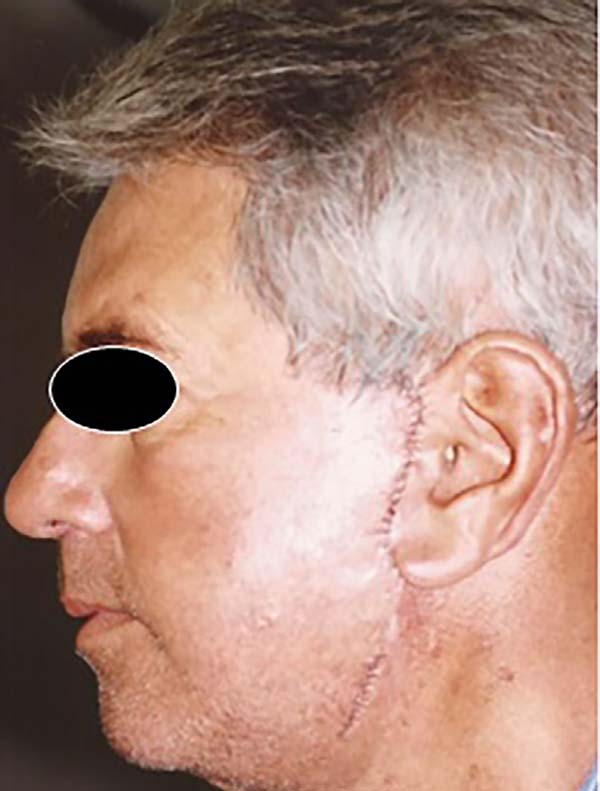
Aos 5 meses de pós-operatório, foi realizada uma cirurgia corretiva somente em hemiface esquerda, visto que a da direita apresentou resultado satisfatório apenas com a cicatrização por segunda intenção. Assim, foi feito descolamento restrito pouco além das áreas cicatriciais, ressecção de cicatriz alargada pré-auricular e também ressecção elíptica em dobras cicatriciais na região mandibular (Figura 5).
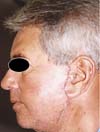
Obteve-se resultado de boa qualidade, com boa evolução pós-operatória e sem intercorrências (Figura 6).
DISCUSSÃO
Necrose do retalho cutâneo representa uma importante complicação cirúrgica pós-ritidoplastia e, se extensa, é de difícil tratamento, com possibilidade de graves sequelas e amplas deformidades estéticas7.
Vários são os fatores que podem ser relacionados à necrose de pele no face lift, como tensão exagerada, retalho excessivamente delgado, amplos descolamentos, hematomas, curativos compressivos, diabetes, vasculopatias e o tabagismo, considerado o principal fator de risco7-10.
Sabidamente, o cigarro prejudica a cicatrização e vascularização do retalho – a nicotina aumenta a adesividade plaquetária e viscosidade do sangue, o que leva a tromboses oclusivas microvasculares e, consequentemente, isquemia tecidual7,10.
Alguns estudos revelam que descolamentos menores e realizados em planos mais profundos estariam associados a menor risco de necroses em face lift 8,10.
De acordo com a literatura, a incidência de hematoma em face lifts é de 0,2% a 8% dos casos3-8. Já a incidência de necrose de pele, como consequência ou não de hematomas, varia de 0,2% a 3% dos casos6,7,8.
Em nossa casuística, de janeiro de 1992 a março de 2018, foram realizados 1.136 face lifts – dados semelhantes a Rohrich, em 23 anos de análise3,4.
A partir de agosto de 2013, o autor dedica-se exclusivamente às cirurgias plásticas faciais, totalizando 484 face lifts desde então. Neste período, tivemos o total de 11 hematomas e de 2 necroses, traduzindo uma incidência de 2,2% e de 0,4% dos casos, respectivamente.
Infelizmente, a literatura atual sobre o manejo das necroses de pele em face é escassa e as opções de tratamento limitadas1,7,9. Quando se detecta a isquemia tecidual com sinais de sofrimento de pele, pode-se indicar que tentem melhorar a perfusão (oxigenoterapia hiperbárica, ozonoterapia, entre outros)1-9, mas, uma vez instalada a necrose, temos como opções a cicatrização por segunda intenção, desbridamento cirúrgico conservador, administração local de preparações antibióticas, curativos diversos (alginato, sulfadiazina de prata, hidrocloide) e injeções de vitaminas (A, C e E)1,7,9.
A necrose cutânea em face, uma vez estabelecida, deve ser sempre tratada da maneira mais conservadora possível, para evitar aumento de margens cruentas com perda de tecidos viáveis e maiores sequelas1,6,7,9.
A cicatrização por segunda intenção é uma ótima opção em todos os casos, principalmente para pequenas áreas de necrose ao longo da borda do retalho. Independente do tamanho da necrose, o desbridamento deve sempre ser muito conservador e sempre tardio (idealmente aguardando a mumificação completa da lesão e desprendimento espontâneo das crostas, com intuito de não ampliar as margens da ferida), e deixar a revisão das cicatrizes para um momento posterior1,6,7,9.
Outras opções como curativo à vácuo, oxigenoterapia hiperbárica, ozonoterapia (esta ainda experimental) e sutura elástica podem auxiliar na redução do tempo de cicatrização, mas ainda com uso restrito na face1,9.
Além das opções de curativo e tratamentos clínico e cirúrgico aqui descritas, a literatura existente sobre o manejo da necrose do retalho de pele após a ritidoplastia é exígua e exige maior estudo e investimento por parte dos cirurgiões plásticos1,7.
CONCLUSÃO
Ao término do tratamento foi possível constatar que, uma vez instalada uma necrose de grandes proporções em um retalho de pele da face, é possível se obter resultados estéticos de boa qualidade com um tratamento conservador que envolve apenas cuidados locais com curativos diários por várias semanas, além de desbridamentos conservadores e tardios, associado a apenas uma revisão cirúrgica de pequena monta realizada cinco meses depois da primeira cirurgia. O poder de contração da ferida na região pré-auricular provou ser bem maior que imaginávamos, o que foi de grande valia para o resultado final do processo.
REFERÊNCIAS
1. Pontes R. O universo da ritidoplastia. Rio de Janeiro: Revinter; 2011.
2. Castro CC. Ritidoplastia: arte e ciência. Di Livros; 2007.
3. Rohrich RJ, Narasimhan K. Long-term results in face lifting: observational results and evolution of technique. Plast Reconstr Surg. 2016 July; 138(1):97-108.
4. Ramanadham SR, Mapula S, Costa C, Narasimhan K, Coleman JE, Rohrich RJ. Evolution of hypertension management in face lifting in 1.089 patients: optimizing safety and outcomes. Plas Reconstr Surg. 2015 April; 135(4)1037-43.
5. Baker DC, Stefani WA, Chiu ES. Reducing the incidence of hematoma requiring surgical evacution following male rhytudectomy: a 30-year review of 985 cases. Plast Reconstr Surg. 2005 Dec; 116(7):1973-85.
6. Pitanguy I, Ramos H, Garcia LC. Filosofia, técnica e complicações das ritidectomias através da observação e análise de 2.600 casos pessoais consecutivos. Rev Brasil Cir. 1972; 62:277-86.
7. Weissman O, Farber N, Remer E, Tessone A, Trivizki O, Bank J, et al. Post-facelift flap necrosis treatment using charged polystyrene microspheres. Can J Plast Surg. 2013 Spring; 21(1):45-7.
8. Mustoe TA, Park E. Evidence-based medicine: face lift. Plast Reconstr Surg. 2014 May; 133(5):1206-13.
9. Warren RJ, Neligan P. Cirurgia plástica: estética. 3 ed. Rio de Janeiro: Elsevier. 2015; 2:185-207.
10. Parikh SS, Jacono AA. Deep-plane face-lift as an alternative in the smoking patient. Arch Facial Plast Surg. 2011 July/Aug; 13(4):283-5.
11. Almeida ARH, Menezes JA, Araujo GKM, Mafra AVC. Utilização de plasma rico em plaquetas, plasma pobre em plaquetas e enxerto de gordura em ritidoplastias: análise de casos clínicos. Rev Bras Cir Plást. 2008; 23(2):82-8.
12. Auersvald A, Auersvald LA, Biondo-Simões MLP. Rede hemostática: uma alternativa para prevenção de hematoma em ritidoplastia. Rev Bras Cir Plást. 2012; 27(1):22-30.
1. Sociedade Brasileira de Cirurgia Plástica,
Minas Gerais, MG, Brasil.
2. Clínica Cló e Ribeiro, Belo Horizonte, MG,
Brasil.
3. Universidade Federal de Minas Gerais, Belo
Horizonte, MG, Brasil.
4. Faculdade de Medicina da Pontifícia
Universidade Católica de Minas Gerais, Belo Horizonte, MG, Brasil.
Endereço Autor: Ticiano César Teixeira Cló Rua República Argentina, 507 - Sion. Belo Horizonte, MG, Brasil CEP 30315-490 E-mail: clocirurgiaplastica@gmail.com


 Read in Portuguese
Read in Portuguese
 PDF PT
PDF PT
 Print
Print
 Send this article by email
Send this article by email
 How to Cite
How to Cite
 Mendeley
Mendeley
 Pocket
Pocket
 Twitter
Twitter